Возможности прогнозирования исхода острой интестинальной ишемии в рамках многофакторного регрессионного анализа
Автор: Багдасаров Валерий Вартанович, Багдасарова Елена Анатольевна, Герасимов Андрей Николаевич, Атаян Андрей Александрович, Харькова Ольга Михайловна, Карчевский Евгений Викторович, Багдасарова Дарья Валерьевна
Журнал: Хирургическая практика @spractice
Рубрика: Оригинальные исследования
Статья в выпуске: 3, 2015 года.
Бесплатный доступ
Ель исследования - показать возможность прогнозирования исходов при острой интестинальной ишемии. Материалы и методы. Материалом настоящего исследования являются результаты диагностики, лечения и прогнозирования исхода острой интестинальной ишемии (ОИИ) у 77 больных. Связь числовых показателей изучали при помощи корреляционного анализа. Клиническую ценность определяли при помощи ретроспективного применения решающих правил, а также на основе анализа ROC-кривых и площади под ней. Прогнозировали летальный исход при помощи регрессионного анализа. Результаты. Для иллюстрации качества прогнозирования исхода по одному из параметров проводили построениеROC-кривых. Анализ ROC-кривыхпоказал, что ни один из приведенных показателей по отдельности не позволяет достаточно точно прогнозировать наступление исхода. Определили достоверность связи возраста и вероятность летального исхода статистически (различие средних достоверно с р
Острая интестинальная ишемия, ишемическая болезнь кишечника, модель острой интестинальной ишемии, регрессионная модель исхода, многофакторная модель
Короткий адрес: https://sciup.org/142211640
IDR: 142211640
Текст научной статьи Возможности прогнозирования исхода острой интестинальной ишемии в рамках многофакторного регрессионного анализа
Острая интестинальная ишемия, наряду с острой кишечной непроходимостью, является одним из наиболее распространенных хирургических заболеваний желудочно-кишечного тракта [1-3]. Трудности ранней диагностики острой интестинальной ишемии (ОИИ) и проблема в выборе оптимальной лечебной тактики способствуют сохранению высокой летальности до 67-97% [4-7]. Отдельные показатели пациента не позволяют достаточно точно определить вероятность наступления того или иного исхода для данного больного.Данную задачу позволит решить прогнозирование в рамках многофакторного анализа.
Цель исследования – показать возможность прогнозирования исходов при острой интестинальной ишемии.
Материалы и методы. Материалом настоящего исследования являются результаты диагностики и лечения 77 больных с ОИИ в условиях круглосуточной неотложной хирургической помощи многопрофильной городской клинической больницы №7 Департамента здравоохранения г. Москвы в период с 2007 по 2012 г. Возраст больных колебался от 43 до 93 лет. Средний возраст составил 68,26±10,03 лет. Из них мужчин было 32 (41,6%) и 45 женщин (58,4%).
Доля больных женского и мужского пола с острой интестинальной ишемией достоверно не различается (рис. 1).
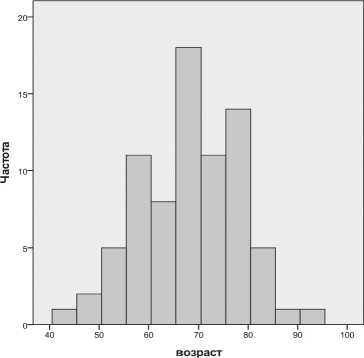
Рис. 1. Распределение по возрасту
Распределение по возрасту мужчин и женщин достоверно не различается (критерии Колмогорова-Смирнова и Манна-Уитни).
В первые сутки госпитализации оценка по шкале APACHEII варьировала от 4 до 30 баллов, средняя оценка тяжести состояния по шкале APACHEII 17,75±6,22 балла. Все пациенты относились к категории тяжелых и крайне тяжелых.
Для оценки органной дисфункции использовали шкалу SOFA. На вторые сутки после госпитализации оценка по шкале SOFA варьировала от 1 до 9 баллов, средняя оценка тяжести состояния по шкале SOFA5,17±1,75 балла.
В связи с особенностью данной патологии основной контингент больных состоял из нетрудоспособного населения лиц пожилого и старческого возраста. Распределение больных по характеру сопутствующих заболеваний представлено в таблице 1.
Таблица 1
Распределение больных по характеру сопутствующих заболеваний
|
Сопутствующие заболевания |
Количество больных |
|
Порок сердца |
3 |
|
Постинфарктный кардиосклероз |
14 |
|
Гипертоническая болезнь |
58 |
|
Ишемическая болезнь сердца |
73 |
|
Сахарный диабет |
12 |
|
Тромбозы глубоких вен и тромбофлебит поверхностных вен. |
2 |
|
Хронический панкреатит |
2 |
Из таблицы 2 видно, что в исследовании преобладали больные с патологией сердечно-сосудистой системы.
Ключевым моментом, определяющим результаты лечения больных с ОИИ, являются сроки верификации диагноза от начала заболевания (что тесно сопряжено со стадией развития заболевания), влияющих на дальнейшую тактику ведения пациентов.
Сроки установления диагноза с момента заболевания отражены в таблице 2.
Таблица 2
Распределение больных по срокам диагностики от момента заболевания
|
Время |
Количество больных |
|
до 12 часов |
8 (10,4%) |
|
от 12до 24 часов |
34 (44,2%) |
|
более 24 часов |
35 (45,4%) |
|
Итого: |
77 |
Как видно из таблицы 3, основная часть больных госпитализирована в сроки от 12 до 48 часов. Средний срок госпитализации 28,32±22,08 часов.
Статистическую обработку клинических наблюдений выполняли при помощи программы «EPIinfo». При этом: рассчитывали частоты и относительные риски, определяли доверительные границы к частотам и относительным рискам; Рассчитывали гистограммы распределения числовых показателей, определяли достоверность различия распределений при помощи непараметрических критериев Колмогорова-Смирнова и Манна-Уитни; рассчитывали параметры и определяли достоверности различия средних по группам при помощи дисперсионного анализа. Изучали связь числовых показателей при помощи корреляционного анализа. Клиническую ценность определяли при помощи ретроспективного применения решающих правил, а также на основе анализа ROC-кривых и площади под ней. Прогнозировали летальный исход при помощи регрессионного анализа.
Различия считали статистически достоверными при р<0,05.
Результаты исследования и их обсуждение
Для иллюстрации качества прогнозирования исхода по одному из параметров мы построили ROC-кривые, что дает возможность оценить чувствительность и специфичность получаемых прогнозов.
Рисунки 2, 3 свидетельствуют о слабой значимости числа лейкоцитов и эритроцитов на 1-ые сутки для прогнозирования исхода, о чем свидетельствует площадь под ROC кривой 58% и 70,8%
Рисунок 4 cвидетельствует о средней значимости уровня белка на 1-ые сутки для прогнозирования исхода, о чем свидетельствует площадь под ROC кривой. Рисунок 5 cвидетельствует о средней значимости уровня мочевины на 1-ые сутки для прогнозирования исхода, о чем свидетельствует площадь под ROC кривой 63%.
Рисунок 6 свидетельствует о сильной значимости уровня общего биллирубина на 1-ые сутки для прогнозирования исхода, о чем свидетельствует площадь под ROC 83,4%.
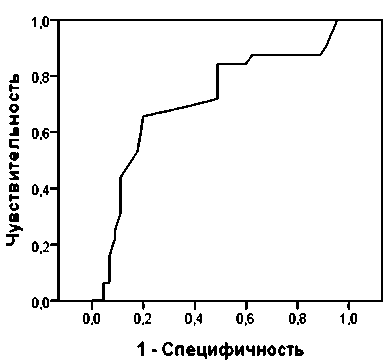
Рис. 3. ROC кривая прогноза исхода по числу эритроцитов на 1-е сутки
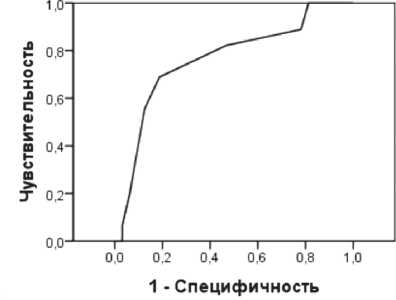
Рис. 4. ROC кривая прогноза исхода по уровню общего белка на 1-ые сутки
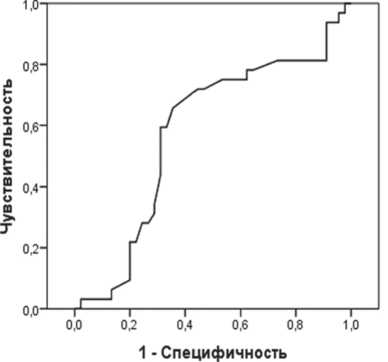
Рис. 2. ROC кривая прогноза исхода по числу лейкоцитов на 1-е сутки
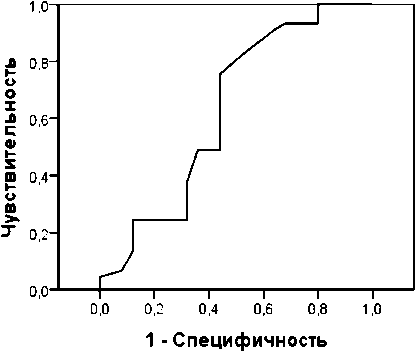
Рис. 5. ROC кривая прогноза исхода по уровню мочевины на 1-ые сутки
Рисунок 7 свидетельствует о слабой значимости уровня щелочной фосфатазы на 1-ые сутки для прогнозирования исхода, о чем свидетельствует площадь под ROC 69,3%.
Из рисунка 8 следует, что тяжесть состояния по шкале APACHEIIв первые сутки госпитализации является слабо значимым фактором для прогноза исхода, о чем свидетельствует площадь под ROC кривой 73,8%.
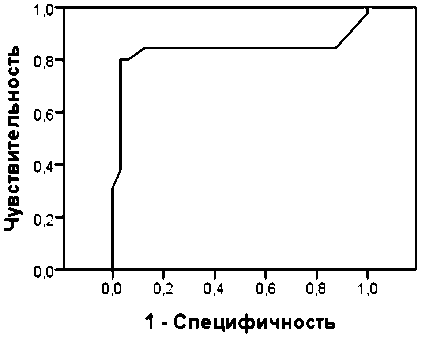
Рис. 6. ROC кривая прогноза исхода по уровню общего билирубина на 1-ые сутки
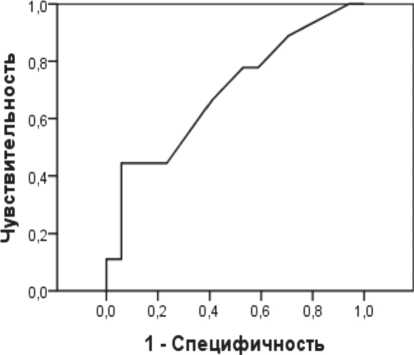
Рис. 7. ROC кривая прогноза исхода по уровню щелочной фосфатазы на 1-ые сутки
Из рисунка 9 следует, что оценка по шкале SOFAв первые сутки госпитализации является слабо значимым фактором для прогноза исхода, о чем свидетельствует площадь под ROC кривой 68,9%.
Из приведенных данных следует, что ни один из приведенных показателей по отдельности не позволяет достаточно точно прогнозировать наступление летального исхода. Поэтому далее мы решали задачу прогнозирования в рамках многофакторного регрессионного анализа с построением прогноза по нескольким показателям. Имеются достоверные различия в группах в распределении по возрасту. Мы изучили исходы у пациентов разных возрастных групп.
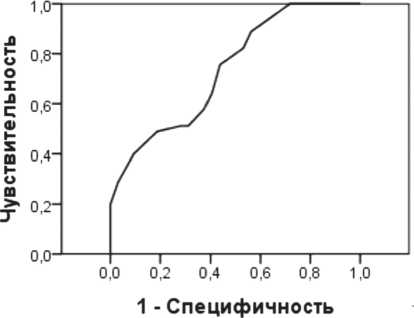
Рис. 8. ROC кривая прогноза исхода по шкале APACHEII
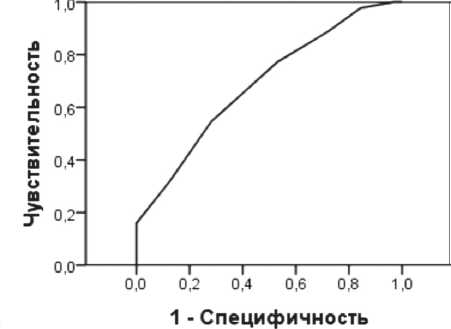
Рис. 9. ROC кривая прогноза исхода по шкале SOFA
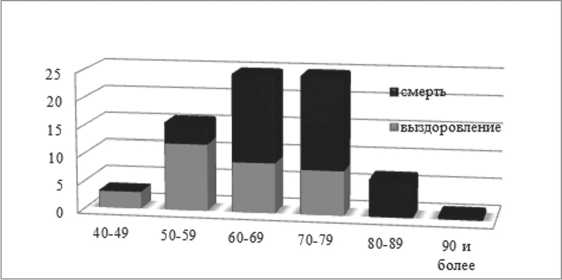
Рис. 10. Данные о летальности в зависимости от возраста
Из рисунка 10 видно, что наиболее поражаемый возраст около 70 лет. Больные меньше 50 лет – единичные случаи. Также видно, что чем старше больной, тем большая вероятность развитие летального исхода при данной патологии. Снижение чис- ла больных с данной патологией в возрасте за 80 лет, обусловлено малым количеством доживающих в пациентов условиях современной России. Связь возраста и вероятность летального исхода статистически достоверна (различие средних достоверно с р<0,001). В связи с этим поиск факторов риска летального исхода далее мы вели с учетом необходимости поправки на возраст сравниваемых пациентов (табл. 3).
Из таблицы 3 следует, что некоторые показатели статистически достоверно связаны с вероятностью наступления летального исхода, только из-за связи их с возрастом больных. Так, например, ЧСС и рвота под контролем возраста не имеет достоверных корреляций с исходом, то есть не является истинным фактором риска.
При этом под контролем возраста для некоторых факторов сила корреляционных связей усиливается. Так, например, боли при пальпации имели коэффициент корреляции с исходом, отличающийся от нуля с р=0,043, тогда как под контролем возраста частный коэффициент корреляции отличается от нуля уже с р=0,03. Аналогично, для КТ-диагностики пневматоз кишки имел силу корреляционной связи с исходом с р=0,013, а под контролем возраста р=0,0047. Но для большинства факторов риска летального исхода при контроле возраста сила корреляционных связей ослабевает.
Для распределения факторов риска в зависимости от стадии были построены следующие таблицы 4, 5, 6.
Из сопоставления таблиц с 4 по 6 следует, что факторы риска летального исхода у больных с разными стадиями заболевания несколько различаются. Так, например, уровень мочевины в крови является фактором риска летального исхода в стадии ишемии и не является таковым в стадии инфаркта, а в стадии перитонита под контролем возраста вообще не имеет достоверных корреляционных связей. Этот факт, по-видимому, объясняется тем, что нарушение функции почек на стадии ишемии приводит к задержке контрастного вещества, применяемого при спиральной компьютерной томографии и мезентерикогра-фии (которая выполнялись всем больным на стадии ишемии), тем самым утяжеляя состояние больных, а на стадии инфаркта СКТ и ангиография выполнялись лишь больным II группы. В зависимости от стадии изменилась и сила связей по шкале тяжести состояния APACHEII, так на стадии ишемии она имела среднюю силу корреляционых связей, а на стадии перитонита сильную связь. Время от начала госпитализации до постановки диагноза являлось наиболее сильным фактором риска на стадии инфаркта с р=0,00003 и среднюю силу корреляционных связей имела на стадии ишемии с р=0,0012, а на стадии перитонита не имеет достоверных корреляций с исходом, что объясняется тем, что на стадии инфаркта со временем некротизируется вся стенка кишки на большей протяженности, что приводит к большему выбросу эндотоксинов в организм. Этим можно объяснить и усиление факторов риска летального исхода отражающих функцию печени в зависимости от стадии.
Для выбора оптимальной тактики желательно иметь точную оценку вероятности рисков для данного больного. В связи
Факторы риска летального исхода для общей группы больных под контролем возраста
Таблица 3
|
Фактора риска |
исход |
под контролем возраста |
||||
|
Корреляция Пирсона |
Знч. Р (2-сторон) |
N |
Частная корреляция |
Знч. р(2-сторон) |
N |
|
|
ЧСС |
0,271 |
0,01700 |
77 |
н/д |
||
|
Эритроциты 1 сутки |
-0,284 |
0,01200 |
77 |
-0,272 |
0,01746 |
74 |
|
Гематокрит 1 сутки |
0,449 |
0,00000 |
77 |
0,394 |
0,00043 |
74 |
|
Общий билирубин 1 сутки |
0,591 |
0,00000 |
77 |
0,596 |
0,00000 |
74 |
|
АСТ 1 сутки |
0,710 |
0,00000 |
77 |
0,654 |
0,00000 |
74 |
|
АЛТ 1 сутки |
0,362 |
0,00100 |
77 |
0,390 |
0,00050 |
74 |
|
Щелочная фосфатаз 1 сутки |
-0,674 |
0,00000 |
77 |
-0,619 |
0,00000 |
74 |
|
PaO2 |
0,931 |
0,00200 |
7 |
0,902 |
0,01401 |
74 |
|
APACHE II при поступлении |
0,418 |
0,00000 |
77 |
0,425 |
0,00013 |
74 |
|
SOFA в 1 сутки |
0,344 |
0,00200 |
76 |
0,337 |
0,00313 |
73 |
|
время от начала заболевания до постановки диагноза |
0,490 |
0,00000 |
77 |
0,514 |
0,00000 |
74 |
|
Тошнота |
0,404 |
0,00000 |
77 |
0,336 |
0,00299 |
74 |
|
Рвота |
0,237 |
0,03800 |
77 |
н/д |
||
|
Жидкий стул |
0,438 |
0,00000 |
77 |
0,330 |
0,00358 |
74 |
|
Боли при пальпации |
0,231 |
0,04300 |
77 |
0,246 |
0,03209 |
74 |
|
Лейкоциты на 1 сутки |
0,401 |
0,00000 |
77 |
0,434 |
0,00009 |
74 |
|
КТ пневматоз кишки |
-0,281 |
0,01300 |
77 |
-0,320 |
0,00477 |
74 |
Таблица 4
|
Фактора риска |
исход |
под контролем возраста |
||||
|
Корреляция Пирсона |
Знч.(2-сторон) |
N |
Частная корреляция |
Знч. p(2-сторон) |
N |
|
|
Мочевина 1 сутки |
0,942 |
0,00048 |
8 |
0,937 |
0,0018 |
5 |
|
PaO2 1 сутки |
0,931 |
0,00235 |
7 |
0,937 |
0,0018 |
5 |
|
APACHE II при поступлении |
0,862 |
0,00590 |
8 |
0,795 |
0,0324 |
5 |
|
время от начала заболевания до постановки диагноза |
0,895 |
0,00264 |
8 |
0,946 |
0,0012 |
5 |
Факторы риска летального исхода для больных в стадии ишемии кишки под контролем возраста
с этим мы разработали многофакторную модель прогноза летального исхода и оценили ее точность и клиническую эффективность.
При построении оптимальной прогностической модели было получены данные представленные в табл. 7.
В соответствии с таблицей 7 прогноз рассчитывается так:
Прогноз = 0,45374+0,01082*AST1 – 0,00666*щелочную фос-фотазу1 + 0,0336*билирубин общий 1 – 0,00857* возраст + + 0,00175* время от начала заболевания – 0,0287*APACHEII-0,01394*ALT 1-0,09367*RBC1, где: AST1 – АСТ в момент госпи- тализации в мМоль/л/ч.; Щелочнаяфосфотаза – Щелочаяфос-фотаза в момент госпитализации в мМоль/л; Билирубин общий – Общий билирубин крови в момент госпитализации в г/л.; Возраст – возраст больных на момент госпитализации; Время от начала заболевания – время от начала заболевания до начала лечения; APACHEII– количество баллов рассчитанных по интегральной шкале тяжести состояния больных на момент госпитализации; ALT1 – АЛТ в момент госпитализации в мМоль/л/ч.
Если полученная величина прогноза более 0,4, то прогноз не благоприятный если менее не 0,4 то благоприятный. При
Таблица 5
Факторы риска летального исхода для больных в стадии инфаркта кишки под контролем возраста
|
Фактора риска |
исход |
под контролем возраста |
||||
|
Корреляция Пирсона |
Знч. Р (2-сторон) |
N |
Частная корреляция |
Знч. р(2-сторон) |
N |
|
|
Лейкоциты 1 сутки |
-0,598 |
0,00019 |
34 |
-,513 |
0,00227 |
31 |
|
Эритроциты 1 сутки |
-0,580 |
0,00032 |
34 |
-0,5812 |
0,00039 |
31 |
|
Гематокрит 1 сутки |
0,611 |
0,00012 |
34 |
0,6171 |
0,00013 |
31 |
|
Глюкоза крови 1сутки |
0,649 |
0,00003 |
34 |
0,7027 |
0,00001 |
31 |
|
Общий билирубин 1 сутки |
0,635 |
0,00005 |
34 |
,687 |
0,00001 |
31 |
|
АСТ 1 сутки |
0,791 |
0,00000 |
34 |
,819 |
0,00000 |
31 |
|
АЛТ 1 сутки |
0,703 |
0,00000 |
34 |
,754 |
0,00000 |
31 |
|
Щелочнаяфосфотаза 1 сутки |
-0,683 |
0,00001 |
34 |
-,636 |
0,00007 |
31 |
|
APACHE II при поступлении |
0,537 |
0,00106 |
34 |
,556 |
0,00078 |
31 |
|
время от начала заболевания |
0,629 |
0,00007 |
34 |
,655 |
0,00003 |
31 |
|
Рвота |
0,563 |
0,00052 |
34 |
,496 |
0,00333 |
31 |
Таблица 6
Факторы риска летального исхода для больных в стадии перитонита под контролем возраста
|
Фактора риска |
исход |
под контролем возраста |
||||
|
Корреляция Пирсона |
Знч. Р (2-сторон) |
N |
Частная корреляция |
Знч. р(2-сторон) |
N |
|
|
Частота дыхания |
-0,526 |
0,00116 |
35 |
-0,49816 |
0,00272 |
32 |
|
Гематокрит 1 сутки |
0,602 |
0,00013 |
35 |
0,51471 |
0,00184 |
32 |
|
Мочевина 1 сутки |
-0,450 |
0,01428 |
29 |
н/д |
||
|
Общий билирубин 1 сутки |
0,558 |
0,00050 |
35 |
0,50685 |
0,00222 |
32 |
|
АСТ 1 сутки |
0,670 |
0,00001 |
35 |
0,51088 |
0,00202 |
32 |
|
Щелочная фосфатаза 1сутки |
-0,908 |
0,00000 |
35 |
-0,88135 |
0,00000 |
32 |
|
APACHE II при поступлении |
0,559 |
0,00048 |
35 |
0,55663 |
0,00063 |
32 |
Таблица 7
Регрессионная модель летального исхода
ROC кривая для данного прогноза имеет следующий вид и подтверждает полученный нами результат (рис. 11). Из рисунка 11 следует, что величина, полученная при использовании регрессионной модели летального исхода, является сильным прогностическим фактором, о чем свидетельствует площадь под ROC кривой 100%.
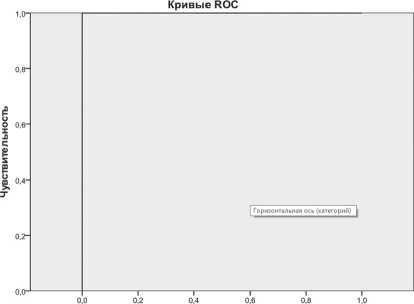
1 - Специфичность
Риc. 11. ROC кривая прогноза исхода по результатам регрессионного моделирования летального исхода
Заключение
Полученные статистически достоверные связи ряда факторов с летальным исходом позволяют говорить о возможности и практической ценности прогнозирования исхода. Однако по отдельности факторы не могут использоваться достаточно эффективно. Разработанная нами многофакторная регрессионная модель позволяет прогнозировать вероятность неблагоприятного исхода, и как следствие этого оптимизировать тактику, и адекватно подойти к оценке вероятности рисков для данного больного.
Список литературы Возможности прогнозирования исхода острой интестинальной ишемии в рамках многофакторного регрессионного анализа
- Ачкасов Е.Е., Пугаев А.В., Мельников П.В., Алекперов С.Ф., Александров Л.В., Посудневский В.И., Волков В.С., Ба М.Р. Инвагинационная тонкокишечная непроходимость, обусловленная метастазами меланомы в тонкой кишке.//Хирургия. Журнал им. Н.И. Пирогова. №1. 2013. С.83-87.
- Мельников П.В., Пугаев А.В., Ачкасов Е.Е., Посудневский В.И. Выбор способа нутритивной подготовки пациентов раком ободочной кишки, осложнённым кишечной непроходимостью, к радикальной операции.//Хирургическая практика. 2014. №1. С.55-62.
- Ачкасов Е.Е., Алекперов С.Ф., Мельников П.В., Колышев И.Ю., Калачёв О.А., Орехов О.О., Каннер Д.Ю. Гистопатоморфологические изменения кишечника при обтурационной опухолевой толстокишечной непроходимости.//Биомедицина. 2012. №4. С.113-123.
- Баешко А.А. Острая интестинальная ишемия: диагностика и хирургическое лечение/Баешко А.А., Климович В.В., Юшкевич В.А.//Сб. науч. тр. «Новые технологии в медицине: диагностика, лечение, реабилитация». Минск, 2002. Т.1. С.48-50.
- Гольдгаммер К. К. Острый живот при тромбозах и эмболиях брыжеечных сосудов.//М.: Медицина, 1966. 184 с.
- Лэпедат П. Инфаркт кишечника.//Бухарест: Мед. изд. мин. здравоохраненияя, 1975. С.282.
- Wyers MC. Acute mesenteric ischemia: diagnostic approach and surgical treatment. SeminVascSurg, 2010. -23:9-20.


