Возраст и возраст-зависимые предикторы при рискометрии хронической сердечной недостаточности у пациентов пожилого и старческого возраста
Автор: Малинова Л.И., Липатова Т.Е., Жук А.А., Долотовская П.В., Фурман Н.В., Денисова Т.П.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Научные школы и памятные даты
Статья в выпуске: 1 т.16, 2020 года.
Бесплатный доступ
Цель: оценить наличие и характер возрастзависимых изменений предикторов, используемых при рискометрии у пациентов с хронической сердечной недостаточностью (ХСН). Материал и методы. Проведен анализ прогнозных моделей ХСН, включающий сравнительную оценку предикторов и возраста пациентов. На втором этапе проводилась характеризация возрастзависимых изменений наиболее часто используемых предикторов у 2764 больных ХСН (36-94 года), находящихся на стационарном лечении. Результаты. Проанализировано 275 моделей, построенных на основании обследования пациентов с ХСН 68,9±7,56 года. В число предикторов основных прогнозных моделей включены возраст пациента и/или потенциально возрастзависимые параметры: уровни гемоглобина, креатинина, RDW, фракция выброса левого желудочка, систолическое артериальное давление и NT-proBNP. В сформированной выборке больных ХСН все перечисленные параметры коррелировали с возрастом с максимальной силой относительно «NT-proBNP - возраст» (R=0,57; р
Пожилой возраст, рискометрия, старческий возраст, хроническая сердечная недостаточность
Короткий адрес: https://sciup.org/149135506
IDR: 149135506 | УДК: 616.12-008.46-035.2-053.9:612.66(045)
Age and age-dependent predictors for the risk assessment in elderly and senile patients with chronic heart failure
Objective: to assess the presence and nature of age-dependent changes in the predictors used for risk stratification of patients with chronic heart failure (CHF). Material and Methods. We perform an analysis of predictive models of CHF, including a comparative assessment of predictors and age of patients. At the second stage, age-dependent changes in the most commonly predictors of CHF were characterized. The study included hospitalized patients with CHF (36-94 years, n=2764). Results. We analyzed 275 prognostic models based on results of large studies (n=36062±5814). The mean age of the patients involved was 68.9±7.6 years. The major predictors included the patient's age and/or potentially age-dependent parameters: hemoglobin, creatinine, RDW, LVEF, SBP and NT-proBNP. In the study sample all of these parameters correlated with the age of the patients with the maximum correlation strength of "NT-proBNP - age" (R=0.57; p
Текст научной статьи Возраст и возраст-зависимые предикторы при рискометрии хронической сердечной недостаточности у пациентов пожилого и старческого возраста
гических факторов, степени компенсации состояния кровообращения, наличия коморбидных состояний, индивидуальных особенностей патогенеза и проводимого лечения [1]. В связи с этим важным этапом выбора оптимальной терапии представляется определение индивидуального риска наступления
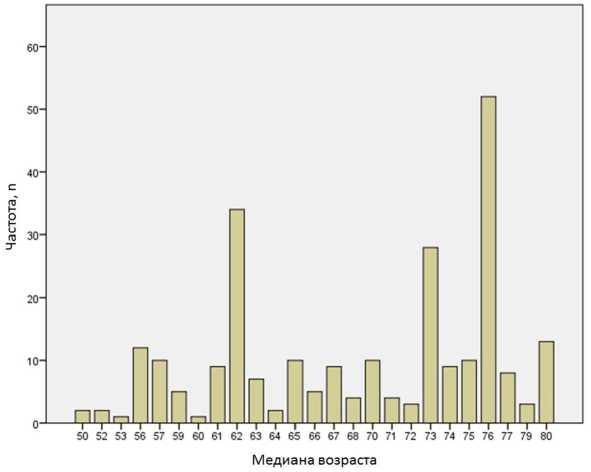
Распределение медиан возраста пациентов, вовлеченных в исследования, для разработки прогностических моделей при сердечной недостаточности
фатальных и нефатальных сердечно-сосудистых событий (рискометрия). Для рискометрии у таких больных разработано большое количество инструментов, включающих в том числе разнообразные расчетные параметры, как суррогатные маркеры состояния отдельных физиологических систем, так и клинические индексы (шкалы) [2]. Однако их использование в реальной клинической практике остается ограниченным, а точная стратификация риска у пациентов с СН — чрезвычайно сложной и не решенной к настоящему времени проблемой.
Цель: оценить наличие и характер возрастзависи-мых изменений параметров (предикторов), используемых при рискометрии у пациентов с хронической сердечной недостаточностью (ХСН).
Материал и методы. Для достижения цели нами последовательно проводился: 1) анализ разработанных к настоящему времени инструментов риско-метрии, включающий сравнительную оценку параметров, используемых для расчета, и возрастного диапазона обследуемых пациентов, что составило доказательную базу использования данного инструмента рискометрии; 2) анализ выбранных предикторов течения ХСН у пациентов, находящихся на стационарном лечении.
На первом этапе для анализа разработанных инструментов рискометрии осуществлялся не ограниченный по давности публикации поиск в библиографических базах данных и информационных ресурсах с открытым доступом: asp) и PubMed — с использованием понятий: сердечная недостаточность, хроническая сердечная недостаточность, декомпенсированная сердечная недостаточность, риск, ри-скометрия, прогноз, предиктор, дожитие. Проводился также поиск по пристатейным спискам цитируемой литературы. Приоритетными считались исследования, выполненные с вовлечением когорт многоцентровых клинических рандомизированных исследований и объемом выборки более 1000 пациентов.
Проводился сравнительный анализ использованных предикторов и возраста пациентов, обследова- ние которых было положено в основу разработки этих моделей. Экстракция данных по возрасту пациентов осуществлялась из исходной публикации/до-полнительных online-данных к ней. По результатам частотного анализа выделены наиболее часто используемые предикторы.
На втором этапе нами была сформирована выборка пациентов с ХСН (независимо от пола и возраста), находившихся на стационарном лечении в кардиологических, терапевтических и гериатрических отделениях Саратова (n=2764). В данной выборке (собственные данные) проводилась оценка возрастзависимого характера предикторов течения СН из числа использованных при построении прогнозных моделей, проанализированных на первом этапе. Возраст пациентов находился в интервале от 36 до 94 лет. В 76,8% случаев СН была ишемического генеза. Превалировал второй функциональный класс по NYHA (60,7%). Для анализа использовались данные, полученные при поступлении пациента в стационар.
Обработка данных проводилась с использованием программного пакета IBM SPSS Statistics (v23). Данные в тексте (если не оговорено специально) представлены в виде медианы и поквартильного разброса. Корреляционный анализ проводился методом Спирмена. Статистическая значимость α была принята за 5%.
Результаты. На первом этапе проанализировано 275 прогностических моделей, разработанных для стратификации риска пациентов с ХСН и освещенных в 62 оригинальных публикациях (1994–2018 гг.). Исследования, чьи данные положены в основу разработки моделей, были достаточно представительны: количество рекрутированных больных варьировалось от 1000 до 1000000 пациентов (n=36062±5814). Средний возраст пациентов, вовлеченных в исследования, составил 68,9±7,6 года. Основную массу обследованных пациентов составили больные зрелого и пожилого возраста. Данные пациентов старше 80 лет не использовались для построения прогнозных моделей в 59 работах из 62 (рисунок).
Таблица 1
Суммарная характеристика некоторых инструментов рискометрии, используемых для построения прогноза при сердечной недостаточности
|
Инструмент оценки риска |
Прогнозируемое событие |
Предикторы |
Возраст пациентов, включенных в исследование* |
Источник |
|
Модель оценки риска при СН Сиэттл ( the Seattle HF Risk Model ) |
Дожитие |
14 непрерывных и 10 категориальных переменных, включающих возраст, ФВ ЛЖ и гемоглобин |
6 когорт: 65±11; 71±7; 53±10; 62±12; 63±11; 64±12 лет |
[3] |
|
Индекс риска MAGGIC ( the MAGGIC Risk Score ) |
Смертность (1 и 3 года) |
13 клинических переменных, включающих возраст, ФВ ЛЖ, САД и креатинин |
Выжившие — 64,3±11,8 года; умершие — 71,9±10,9 года |
[4] |
|
Индекс MECKI ( The MECKI Score ) |
Смертность от СС причин и неотложная трансплантация сердца |
VO2, VE/VCO2, гемоглобин, натрий, MDRD, ФВЛЖ |
60,3±12,4 года |
[5] |
|
Калькулятор риска Barcelona Bio-Hear tFailure ( Barcelona Bio-Heart Failure Risk Calculator ) |
Смертность |
NT-proBNP, hs-cTnT, и hs-ST2 |
70,3 (60,5–77,2) года |
[6] |
|
Индекс 3C-HF ( The Cardiac and Comorbid Conditions Heart Failure (3C-HF) ) |
Смертность в течение года |
11 переменных, включающих возраст, креатинин, наличие анемии |
Медиана 69 лет |
[7] |
|
Индекс риска при СН Larissa ( The Larissa Heart Failure Risk Scorе ) |
Смертность от всех причин или повторная госпитализация по поводу СН |
АГ, ИМ в анамнезе, RDW при поступлении |
Медиана74 года |
[8] |
П р и м еч а н и е : * — возраст представлен как в оригинальной публикации; АГ — артериальная гипертензия; САД — систолическое артериальное давление; ИМ — инфаркт миокарда; ФВ ЛЖ — фракция выброса левого желудочка; NT-proBNP — N-концевой фрагмент мозгового натрийуретического пептида; hs-cTnT — сердечный тропонин, определяемый высокоточным методом; hs-ST2 — стимулирующий фактор роста, экспрессируемый геном 2, определяемый высокоточным методом; VE/VCO2 — отношение минутного объема дыхания к продукции углекислого газа; VE — минутный объем дыхания; MDRD — скорость клубочковой фильтрации, рассчитанная по соответствующей формуле; RDW — ширина распределения эритроцитов по объему, мера анизоцитоза эритроцитов).
Таблица 2
Возрастзависимые корреляции предикторов риска у пациентов с хронической сердечной недостаточностью (n=2764)
|
Предиктор |
Количество пропущенных значений |
R Спирмена |
Уровень р |
|
Гемоглобин |
12 |
–0,57 |
<0,05 |
|
RDW |
67 |
0,47 |
<0,05 |
|
Уровень креатинина |
48 |
0,38 |
<0,05 |
|
ФВ ЛЖ |
21 |
–0,39 |
<0,05 |
|
САД |
14 |
0,31 |
<0,05 |
|
NT-proBNP |
2226 |
0,57 |
<0,05 |
П р и м еч а н и е : RDW — анизоцитоз эритроцитов; ФВ ЛЖ — фракция выброса левого желудочка; САД — систолическое артериальное давление; NT-proBNP — N-концевой фрагмент мозгового натрийуретического пептида.
Для дальнейшего анализа отобраны модели, валидизированные, в том числе неоднократно, на больших выборках (n>3000), показавшие удовлетворительную предсказывающую ценность по результатам мета-анализов и использованные при разработке online-калькуляторов, рабочих мест врача кардиолога, клинического фармаколога и специализированных приложений для смартфонов для оценки риска неблагоприятных кардиоваскулярных событий при СН. Суммарно данные по отобранным инструментам представлены в табл. 1.
Как видно из данных, представленных в табл. 1, все наиболее распространенные инструменты риско-метрии при СН содержат в числе предикторов либо возраст, либо потенциально возрастзависимые параметры. Для проверки гипотезы о наличии ассоциации предиктора с возрастом у больного сердечной недостаточностью, исходя из набора переменных наиболее распространенных моделей, отобраны следующие параметры: 1) гемоглобин, 2) RDW, 3) уровень креатинина, 4) ФВ ЛЖ, 5) САД, 6) NT-proBNP. Результаты корреляционного анализа представлены в табл. 2.
Как видно из данных, приведенных в табл. 2, в сформированной выборке все отобранные предикторы коррелировали с возрастом больных ХСН, при этом максимальная сила корреляционной связи выявлена относительно уровня гемоглобина и NT-proBNP. Это различие достигало степени статистической достоверности относительно таких предикторов, как ВАД и ФВ ЛЖ (р=0,021 и 0,018 соответственно).
Обсуждение. Инструментов рискометрии при ХСН разработано огромное количество, что представляется более чем оправданным в условиях непрекращающегося роста ее распространенности и высокой клинической вариабельности [2].
Более того, лечение ХСН является одним из самых ресурсозатратных (включая экономические ресурсы) в современной кардиологии, что требует оптимизации направлений приложения усилий с сохранением высокой эффективности диагностических и лечебных мероприятий.
Однако, несмотря на то что арсенал врача-кардиолога постоянно пополняется все более совершенными с точки зрения прогнозных заключений инструментами (индексы, шкалы и т. п.), не утихают споры об их клинической применимости [9, 10]. Действующие клинические рекомендации Европейского общества кардиологов (ESC) по диагностике и лечению СН (2016) более чем осторожны в этом вопросе. В них подчеркивается умеренная прогностическая ценность поливариантных моделей для оценки риска летального исхода у больных сердечной недостаточностью, в и то же время заявляется, что прогноз дестабилизации состояния пациента, ведущий к его повторной госпитализации, остается не вполне удовлетворительным [2]. Иными словами, несмотря на проделанную колоссальную исследовательскую работу, пока ни одна из разработанных моделей не рекомендована к обязательному использованию у больных СН.
Не беря на себя ответственность за полномасштабный анализ сложившейся ситуации, мы в настоящем исследовании предприняли попытку оценить влияние такого важного фактора, как старение, на клиническую значимость прогнозных инструментов. В первую очередь определенный интерес вызвала возрастная характеристика пациентов, включенных в исследования, послужившая основной для разработки инструментов рискометрии. Большинство моделей строились с учетом данных пациентов зрелого и пожилого возраста, что не может не снижать их валидность у лиц старческого возраста. Учитывая общемировые тенденции постарения населения, важным представляется построение прогнозных моделей именно для поздновозрастной категории пациентов. Безусловно, сразу встает вопрос о том, насколько клинически значимы инструменты рискометрии у лиц старческого возраста, ведь вполне логично ожидаемая продолжительность жизни прогрессивно уменьшается с возрастом. Именно поэтому нам представляется наиболее важной разработка инструментов оценки риска декомпенсации кровообращения, требующих повторных госпитализаций, а также риска критического нарушения кардиальной функции, требующей проведения немедикаментозных процедур — имплантации соответствующих устройств, т. е. самая «слабая» часть рискометрии при ХСН на сегодняшний день.
Вторым аспектом, привлекшим наше внимание, стало использование в прогнозных моделях таких предикторов, как собственно возраст и другие параметры, являющиеся, согласно наиболее общепринятому представлению, возрастзависимыми. Известно, что процесс старения per se существенно затрагивает все компоненты сердечно-сосудистой системы. Так, инволюционная перестройка всех отделов сосудистого русла и регуляторных механизмов приводит к значимым возрастзависимым изменениям артериального давления [11]. И хотя до настоящего времени остаются сомнения в направленности таких изменений (так, недавно опубликованы результаты достаточно крупного исследования, продемонстрировавшего тенденцию к снижению артериального давления в последние годы жизни [12]), тем не ме- нее влияние старения на параметры системной гемодинамики никому опровергнуть не удалось.
Аналогично обстоит ситуация и со структурными, и с функциональными параметрами сердца [13]. Известно прогредиентное снижение с возрастом количества функционирующих нефронов [14], сопровождающееся соответствующим ухудшением азотовыделительной функции почек. Распространенность анемического синдрома среди лиц старческого возраста настолько велика, что некоторые авторы высказывались за пересмотр возрастных референсных значений [15], а возрастзависимый характер RDW давно не вызывает сомнений, вне зависимости от того, каким методом и способом он определяется [16]. И наконец, подводя итоги многочисленным исследованиям, были однозначно сформулированы разные пороговые значения для маркера миокардиального стресса NT-proBNP у пациентов различных возрастных групп [17].
Следовательно, анализируемые прогнозные модели построены с использованием потенциально взаимно коррелирующих предикторов: «возраст» и «возрастзависимые параметры». Мультиколлинеарность — большая проблема при создании биомедицинских прогнозных моделей, потенциально ведущая к созданию так называемых неустойчивых решений и в конечно итоге к неудовлетворительному прогнозу. Однако встает вопрос: насколько значимо влияние инволюционных процессов на упомянутые предикторы в условиях хронической сердечной недостаточности? Нам не удалось найти исчерпывающий ответ на этот вопрос в литературе, в связи с чем проведено собственное исследование на достаточно представительной выборке пациентов с ХСН (n=2764).
Полученные результаты убедительно свидетельствовали, что в общей несистематизированной выборке пациентов с ХСН сохраняется возрастзави-симый характер таких параметров, как гемоглобин, RDW, уровень креатинина, ФВ ЛЖ, САД, NT-proBNP, т. е. параметров, использованных как предикторы для стратификации риска у больных СН в основных прогнозных моделях. При этом установленное направление корреляционных связей полностью согласовывалось с литературными данными и результатами собственных предыдущих исследований [18].
Таким образом, очевидно, что наиболее остро проблема стратификации риска при ХСН стоит для пациентов старческого возраста. Для ее разрешения необходимы дальнейшие исследования, в том числе посвященные уточнению набора предикторов.
Заключение. Выявлено превалирование пациентов зрелого и пожилого возраста в популяциях исследований, послуживших основанием для разработки большинства современных инструментов рискоме-трии при ХСН. Полученные результаты свидетельствуют о возрастзависимом характере предикторов, используемых при рискометрии у пациентов с ХСН (уровни гемоглобина, креатинина, RDW, ФВ ЛЖ, САД и NT-proBNP). Одновременное использование в качестве предикторов возраста и возрастзависимых параметров при создании инструментов рискоме-трии может рассматриваться как одна из причин неудовлетворительного качества стратификации риска при ХСН, в том числе у пациентов пожилого и старческого возраста.
Список литературы Возраст и возраст-зависимые предикторы при рискометрии хронической сердечной недостаточности у пациентов пожилого и старческого возраста
- Snipelisky D, Chaudhry SP, Stewart GC. The Many Faces of Heart Failure. Card Electrophysiol Clin 2019; 11 (1): 11-20.
- Ponikowski P, Voors AA, Anker SD, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Eur Heart J 2016; 37 (27): 2129-200.
- Levy WC, Mozaffarian D, Linker DT, et al. The Seattle Heart Failure Model: Prediction of Survival in Heart Failure. Circulation 2006; 113: 1424-33.
- Pocock SJ, Ariti CA, McMurray J, et al. Predicting survival in heart failure: a risk score based on 39372 patients from 30 studies. Eur Heart J 2013 May; 34 (19): 1404-13.
- Agostoni P, Corra U, Cattadori G, et al. Metabolic exercise test data combined with cardiac and kidney indexes, the MECKI score: a multiparametric approach to heart failure prognosis. Int J Cardiol 2013; 167 (6): 2710-8.
- Lupón J, de Antonio M, Galán A, et al. Combined use of the novel biomarkers high-sensitivity troponin T and ST2 for heart failure risk stratification vs conventional assessment [published correction appears in Mayo Clin Proc. 2013 May; 88 (5): 532]. Mayo Clin Proc 2013; 88 (3): 234-3.
- Senni M, Parrella P, De Maria R et al. Predicting Heart Failure Outcome from Cardiac and Comorbid Conditions: the 3C-HF Score. Int J Cardiol 2013; 163: 206-11.
- Xanthopoulos A, Tryposkiadis K, Giamouzis G, et al. Larissa Heart Failure Risk Score: a proposed simple score for risk stratification in chronic heart failure. Eur J Heart Fail 2018; 20 (3): 614-6.
- Nutter AL, Tanawuttiwat T, Silver MA. Evaluation of 6 prognostic models used to calculate mortality rates in elderly heart failure patients with a fatal heart failure admission. Congest Heart Fail 2010; 16 (5): 196-201.
- Ouwerkerk W, Voors AA, Zwinderman AH. Factors influencing the predictive power of models for predicting mortality and/or heart failure hospitalization in patients with heart failure. JACC Heart Fail 2014; 2 (5): 429-36.
- Wills AK, Lawlor DA, Matthews FE, et al. Life course trajectories of systolic blood pressure using longitudinal data from eight UK cohorts. PLoS Med 2011; 8 (6): e1000440.
- Delgado J, Bowman K, Ble A, et al. Blood Pressure Trajectories in the 20 Years before Death. JAMA Intern Med 2018; 178 (1): 93-9.
- Obas V, Vasan RS. The aging heart. Clinical Science 2018; 132 (13): 1367-82.
- Martin JE, Sheaff MT. Renal ageing. J Pathol 2007; 211 (2): 198-205.
- Halawi R, Moukhadder H, Taher A. Anemia in the elderly: a consequence of aging? Expert Rev Hematol 2017; 10 (4): 327-35.
- Hoffmann JJ, Nabbe KC, van den Broek NM. Effect of age and gender on reference intervals of red blood cell distribution width (RDW) and mean red cell volume (MCV). Clin Chem Lab Med 2015; 53 (12): 2015-9.
- Januzzi JL Jr, Chen-Tournoux AA, Christenson RH, et al. N-Terminal Pro-B-Type Natriuretic Peptide in the Emergency Department: The ICON-RELOADED Study. J Am Coll Cardiol 2018; 71 (11): 1191-200.
- Denisova TP, Malinova LI, Prokhorov SA. Aging and longevity. Moscow: BINOM, 2007; 256 p. Russian (Денисова Т. П., Малинова Л. И., Прохоров С. А. Старение и долгожительство. М.: БИНОМ, 2007; 256 с.).


