Выбор хирургической тактики при синдроме Бурхаве в сочетании с двусторонней эмпиемой плевры (клиническое наблюдение)
Автор: Ганков В.А., Шестаков Д.Ю., Маншетов В.В., Цеймах Е.А., Ковалев Е.В., Бубенчиков С.П.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 1 (45), 2021 года.
Бесплатный доступ
Введение. Синдром Бурхаве является редким, труднодиагностируемым и грозным заболеванием с высоким уровнем летальности. Для лечения этой патологии предложено множество вариантов вмешательств. Одни хирурги предпочитают использовать торакотомный доступ, другие - лапаротомный трансхиатальный. В отечественной литературе имеются скудные наблюдения применения малоинвазивных технологий.Клиническое наблюдение. Пациент поступил в хирургическое отделение в экстренном порядке. В приемном отделении диагностирован спонтанный гидропневмоторакс слева. Выполнено дренирование левой плевральной полости. На вторые сутки диагностирован спонтанный разрыв пищевода. Выполнено видеолапаротрансхиатальное дренирование заднего средостения, дренирование левого подпеченочного пространства, наложена еюностома по Майдлю. В послеоперационном периоде проводилась интенсивная консервативная терапия, массивное промывание средостения и левой плевральной полости растворами антисептиков. Длительное время сохранялся большой дебет по дренажам. На фоне лечения динамика положительная. На 45 сутки удален дренаж плевральной полости. К 66 суткам полное заживление дефекта пищевода и удаление дренажа средостения.Обсуждение. Из-за трудностей в диагностике спонтанный разрыв пищевода обнаружен спустя сутки. Примененный хирургический доступ и прием позволили обеспечить адекватный дренаж и санацию заднего средостения и левой плевральной полости. Последующая тактика ведения пациента обеспечила его выздоровление. Травматичность виделапаротрансхиатального доступа меньше, в сравнении с отрытыми хирургическими вмешательствами. Считаем опыт применения видеоэндоскопических технологий при синдроме Бурхаве положительным и перспективным.
Синдром бурхаве, спонтанный разрыв пищевода, барогенный разрыв пищевода, видеолапаротрансхиатальный доступ
Короткий адрес: https://sciup.org/142230053
IDR: 142230053 | УДК: 616.329-089 | DOI: 10.38181/2223-2427-2021-1-39-46
The choice of surgical tactics for Boerhaave syndrome in combination with bilateral pleural empyema (clinical case)
Introduction. Boerhaave syndrome is a rare, difficult to diagnose and formidable disease with a high mortality rate. For the treatment of this pathology, many variants of interventions have been proposed. Some surgeons prefer to use a thoracotomic access, others - a laparotomic transhiatal one. In the domestic literature there are scant observations of usement of minimally invasive technologies.Clinical observation. The patient was admitted to the surgical department for emergency indications. In the admission department spontaneous left side hydropneumothorax was diagnosted. Drainage of the left pleural cavity was performed. On the second day, a spontaneous rupture of the esophagus was diagnosed. Video-laparotranschiatal drainage of the posterior mediastinum, drainage of the left subhepatic space, Maydl jejunostomy was performed. In the postoperative period, intensive conservative therapy was carried out, massive lavage of the mediastinum and the left pleural cavity with antiseptic solutions. For a long time, there was a large drainage debit. Because of treatment the dynamics were positive. On the 45th day the drainage of the pleural cavity was removed. By the 66th day complete healing of the esophageal defect and removal of the mediastinal drainage.Discussion. Due to the difficulties in diagnosis, a spontaneous rupture of the esophagus was detected a day later. The applied surgical access and technique allowed to provide adequate drainage and sanitation of the posterior mediastinum and left pleural cavity. The subsequent tactics of managing the patient ensured his recovery. The trauma of the video-laparotranschiatal access is less, in comparison with open surgical interventions. We consider the experience of using video endoscopic technologies for Boerhaave syndrome positive and promising.
Текст научной статьи Выбор хирургической тактики при синдроме Бурхаве в сочетании с двусторонней эмпиемой плевры (клиническое наблюдение)
Спонтанный разрыв пищевода или синдром Бурхаве является достаточно редким, но грозным заболеванием с высоким уровнем летальности. Согласно данным литературы смертность при этом заболевании достигает 85% [1,2], что во многом связано с поздней диагностикой. Достоверных данных о частоте встречаемости этого заболевания в популяции нет, так как наблюдения казуистически редки. Впервые эта патология была описана Hermann Boerhaave в 1724 году. В 1858 году V.Myers смог установить этот диагноз прижизненно. И только в 1947 году N.W.Frink смог вылечить первого пациента с синдромом Бурхаве [1].
Для лечения этой патологии предложено очень много вариантов хирургических вмешательств.Почти все авторы убеждены в необходимости адекватного дренажа средостения, а при необходимости и плевральных полостей с последующим регулярным лаважем или вакуум-аспирацией. Это обусловлено тем, что высоковирулентная флора пищевода быстро распространяется по рыхлой клетчатке средостения, что требует адекватной санации. Вместе с тем, хирургические приемы различны. Некоторые авторы сходятся в необходимости обычного ушивания дефекта пищевода [2, 6, 7] или с укреплением линии швов медиастинальной плеврой [1], фундоплика-ционной манжетой [1, 3, 4, 5, 8, 9], гемостатической губкой «тахокомб» [10]. В этих же работах описаны частые случаи несостоятельности швов [2, 5, 6, 10], либо стенозы возникающие позже [9]. Другие авторы описывают успешные случаи излечения больных путем формирования управляемого эзофагоплеврального свища на Т-образ- ном дренаже [10, 11]. Часть хирургов в исключительных случаях выполняют экстирпацию пищевода с формированием шейной эзофагостомы и гастростомы [7,10]. Вопрос о необходимости нутритивных стом также диску-табелен. Некоторые исследователи ограничиваются установкой назогастрального или назоинтестинального зонда [3, 9, 10, 12]. В отношении хирургического доступа, который необходимо применять также существуют раз-ногласия.Одни авторы используют торакотомный доступ, поскольку он дает хорошую визуализацию и относительную свободу действий [3, 5, 6, 10]. Другие хирурги предпочитают лапаротомный трансхиатальный доступ, ввиду его меньшей травматичности и отсутствии необходимости контаминировать плевральную полость, при условии сохранения целостности медиастинальной плевры [2, 5, 9, 12]. Наряду с этим, в отечественной литературе в последние годы появились единичные данные об успешном использовании видео-лапаротрансхиаталь-ного доступа в лечении спонтанного разрыва пищевода [8]. Особняком стоят эндоскопические технологии – стентирование и клипирование зоны перфорации, которые еще находятся на этапе освоения и дают относительно высокий риск несостоятельности и крайне редко могут быть применены без адекватного дренажа средостения [2, 10, 13].
Клиническое наблюдение
Пациент Б., 23 года поступил 24.05.2020 г. в хирургическое отделение в экстренном порядке с жалобами на дискомфорт во время дыхания, одышку, боли в грудной клетке, усиливающиеся при движениях, невозможность вдохнуть полной грудью. Из анамнеза известно, что пациент заболел остро за два часа до поступления в стационар. Накануне злоупотреблял алкоголем, была рвота съеденной пищей. Факт травмы отрицает.
Данные физикального обследования: Общее состояние пациента тяжелое.Пациент нормостеничного телосложения, рост 183 см, вес 70 кг, ИМТ 20.95 кг/м2. Кожные покровы нормальной окраски,тургор и эластичность сохранены. Артериальное давление 120/80 мм.рт.ст, пульс 80 ударов в минуту. Тоны сердца не изменены, шумы не выслушиваются. Живот симметричный, участвует в дыхании, не вздут, при пальпации – мягкий и безболезненный. Симптомы раздражения брюшины отрицательны. Форма грудной клетки коническая, симметричная, без деформаций. Левая половина грудной клетки отстает в акте дыхания. Число дыхательных движений – 24 в минуту. При аускультации справа во всех точках дыхание везикулярное без хрипов, слева – дыхание не вы- слушивается. Перкуторный звук справа не изменен, слева – притупление в нижних отделах.
Исход лечения: Ранний послеоперационный период протекал тяжело: в течение 8 дней пациент проходил лечение в отделении анестезиологии и реанимации, сохранялся большой дебет гнойного отделяемого по дренажам средостения и из левой плевральной полости до 450 мл в сутки. При бактериологическом исследовании выявлены Escherichia coli, Acinetibacter baumanii, Pseudomonas aerogenosa с антибактериальной полирезистент-
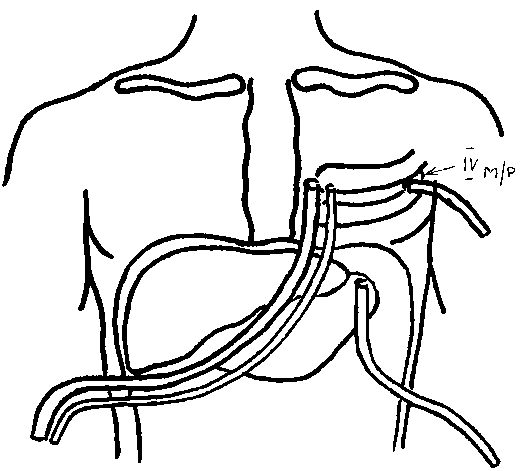
Рис. 1. Схема установки дренажей при видеолапаротрансхиатальном дренировании заднего средостения
Fig. 1. Scheme of drainage installation for video-laparotranschiatal draining of posterior mediastinum
ностью. В течение трех суток после операции у пациента наблюдалась лейкопения до 2,8*109/л с выраженным палочкоядерным сдвигом до 32%. Рентгенологически выявлен широкий медиастино-плевральный свищ (рис. 3). Консервативная терапия в объеме: антибиотики (мера-пенем+линезолид+метронидазол+флуканазол), инфу-зиии полиионных и осмотрических растворов, трансфузии препаратов и конмпонентов крови (свежезамороженная плазма, эритроцитарная масса, альбумин), па-
В течение 8 суток проводилось активное промывание дренированных полостей растворами антисептиков до 3 раз в сутки болюсно (до чистых промывных вод), затем капельно в течение остальных суток.В динамике дебет по дренажам сокращался. К 08.07.2020 отделяемое по дренажу из четвертого межреберья левой плевральной полости прекратилось, по дренажу средостения значительно сократилось до 5-10 мл/сутки. Дренаж левой плевральной полости удален. Рентгенологически – затека рентеральное питание, анальгетики и антикоагулянты контраста за контур пищевода нет, медиастино-плев-
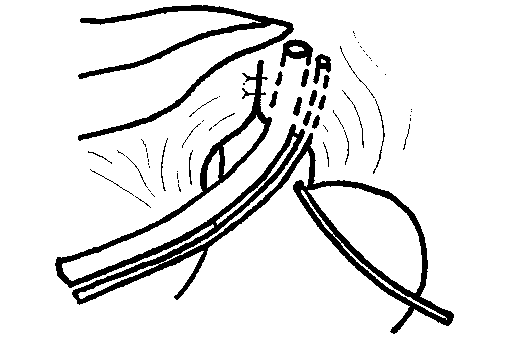
Рис. 2. Схема еюностомии по Майдлю
Fig. 2. Scheme of Maydl jejunostomy
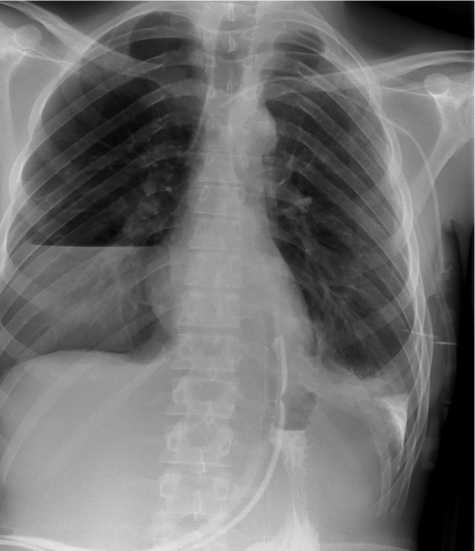
Рис. 3. Затек рентген-контрастного вещества в левую плевральную полость
Fig. 3. X-ray contrast agent leaks into the left pleural cavity
ральное сообщение устранилось (рис. 4). Разрешено принимать жидкую пищу. 13.07.2020 дренажу средостения вновь появилась принятая через рот пища. Питание через рот вновь прекращено. С 16.07.2020 вновь отмечено пе- риодическое повышение температуры до 37-38 0С. При МСКТ выявлено жидкостное скопление в нижней части правой плевральной полости по задней стенке (рис. 5). 21.07.2020 жидкостное скопление правой плевральной
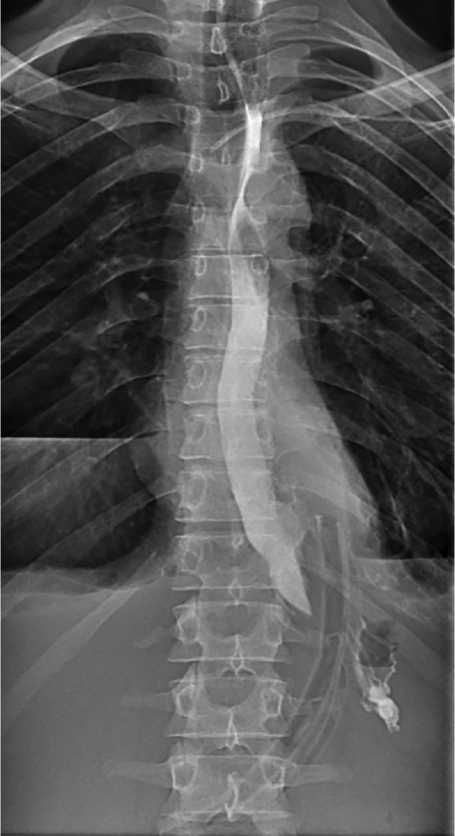
Рис. 4. Отсутствует затек рентген-контрастного вещества за контур пищевода
Fig. 4. There is no leakage of X-ray contrast agent beyond the esophagus contour
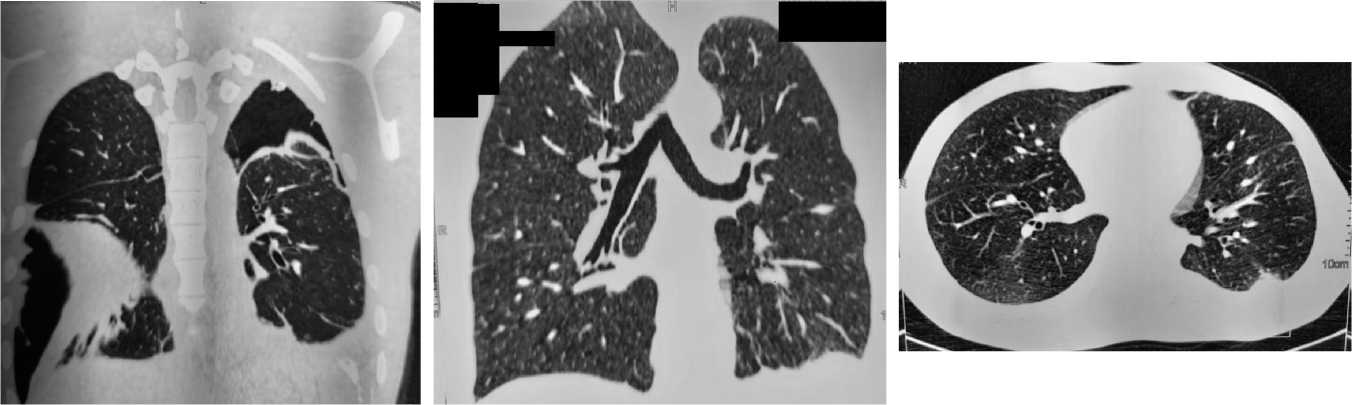
Рис. 5. МСКТ на 20 сутки после выписки. Свободной жидкости и газа в плевральных полостях не определяется
Fig. 5. MSCT on the 20th day after discharge. Free liquid and gas in the pleural cavities is not determined
полости пунктировано под УЗ-наведением, получен гной,полость санирована (бактериологически выделена Klebsiella pneumoniae чувствительная к антибиоткам). Вновь назначена антибактериальная терапия – левоф-локсацин+линезолид. В дальнейшем эпизоды гипертермии не рецидивировали, рентгенологически жидкостное скопление правой плевральной полости с положительной динамикой, затека контраста из пищевода не выявлено. С 24.07.2020 разрешено пить. С 29.07.2020 начал принимать кашицеобразную пищу через рот. В ходе дальнейшего наблюдения сброса принятой через рот пищи по дренажу не было,эпизодов гипертермии не было. Дренаж средостения удален. 06.08.2020 пациент выписан домой в удовлетворительном состоянии. Заключительный клинический диагноз: Спонтанный разрыв пищевода, синдром Бурхаве. Гнойный медиастенит. Гидропневмоторакс слева. Двусторонняя эмпиема плевры. Двусторонняя нижне-долевая пневмония. Сепсис. При МСКТ 26.08.2020 жидкостных скоплений и свободного газа в плевральных полостях не определяется (рис 6). Повторная госпитализация 23.09.2020 для закрытия губо-видного тонкокишечного свища, сформировавшегося после удаления еюностомической трубки. 24.09.2020 выполнено внутрибрюшное закрытие еюностомы.После-операционный период без осложнений.
Обсуждение
Трудности в диагностике привели к выявлению спонтанного разрыва пищевода спустя сутки. Возможные причины: у пострадавшего отсутствовал один из симптомов триады Маклера – подкожная эмфизема шеи и грудной клетки. Не исключено, что это произошло из-за того, что желудочное содержимое и газ легче дренировались в левую плевральную полость чем в клетчатку средостения, не создавая напряженного давления. Первые данные эндоскопического осмотра пищевода больше свидетельствовали за синдром Меллори-Вейса, а дефект стенки был визуализирован только при повторной ФЭГДС. Безусловно повлияла редкость заболевания и вследствие этого отсутствие настороженности в отношении него.
Избранная хирургическая тактика уже ранее использовалась нами для лечения пациентов с перфорациями пищевода, возникших при бужировании послеожоговых рубцовых стенозов, где сроки рубцевания дефекта стенки пищевода обычно были меньше [15]. Мы сдержанно относимся к ушиванию разрывов особенно с длительными (больше суток) времени перфорации. Это обусловлено высоким риском прорезывания швов на отечных и воспаленных тканях, что нередко приводит к увеличению размера дефекта [2, 5, 6, 10]. Помимо этого, возрастает риск развития стенозов в поздние сроки [9]. Расположение дренажных трубок, проведенных из средостения под печенью и выведенных в правой подреберной области облегчает пассивный отток экссудата при лежачем положении пациента. Наложение нутритивной гастро-, или еюностомы считаем более предпочтительным, поскольку заживление пищевода длится в среднем 2-3 недели и более (в описанном наблюдении это потребовало около 50 дней). Вместе с тем известно, что длительное применение назогастрального зонда приводит к развитию вторичных бронхолегочных осложнений.
В целом считаем опыт использования видеоэндоско-пических технологий в хирургическом лечении синдрома Бурхаве перспективным, что подтверждается наблюдением других авторов [8]. Предложенный доступ позволяет добиться адекватного дренажа даже в условиях крупного дефекта пищевода,гнойного медиастинита с эмпиемой плевры. Наряду с этим, травматичность вмешательства несравнимо меньше.
Список литературы Выбор хирургической тактики при синдроме Бурхаве в сочетании с двусторонней эмпиемой плевры (клиническое наблюдение)
- Отдельнов Л.А., Малышев И.О. Синдром Бурхаве в практике хирурга: реалии и перспективы. Курский научно-практический вестник «Человек и его здоровье». 2019;(1):23-32. [Otdelnov L.A., Malyshev I.O. Boerhaave’s syndrome in general surgery: the realities and prospects. Kurskiy nauchnoprakticheskiy vestnik “Chelovek i ego zdorov’ye”. 2019;(1):23-32. (In Russ.).] https://doi.org/10.21626/vestnik/2019-1/03
- Шаимарданов Р.Ш., Губаев Р.Ф., Кхамзин И.И., Гафуров К.Д., Кхисамиев И.Г., Багаутдинов Е.Б., Макаров Д.В., Гостяева Т.А., Сорокина Е.С. Лечение спонтанного разрыва пищевода методом внутрипищеводного стентирования (клинический случай). Вестник современной клинической медицины. 2018; 11 (5): 181-185. [Shaimardanov R.Sh., Gubaev R.F., Khamzin I.I., Gafurov K.D., Khisamiev I.G., Bagautdinov E.B., Makarov D.V., Gostyaeva T.A., Sorokina E.S. Spontaneous esophagus rupture treatment by endoscopic stenting (clinical case). Vestnik sovremennoj klinicheskoj mediciny. 2018; 11 (5): 181-185. (In Russian).] https://doi.org/10.20969/VSKM.2018.11(5).181-185
- Райхан Мд Аль, Булынин В.В., Случай успешного лечения спонтанного разрыва пищевода. Перспективы Науки и Образования. 2018; 2 (32): 255-258. [Raikhan Md Al', Bulynin V.V. A case of successful treatment of spontaneous rupture of the esophagus. Perspektivy Nauki i Obrazovanija. 2018; 2 (32): 255-258 (In Russ.)]
- Кочуков В.П. Случай успешного лечения спонтанного разрыва пищевода (синдром Бурхаве) Кремлевская медицина. Клинический вестник. 2011; 4: 108-110. [Kochukov V.P. A case of successful treatment of a spontaneous rupture of the esophagus (Boerhaave’s syndrome). Kremlevskaja medicina. Klinicheskij vestnik. 2011; 4: 108-110. (In Russ.).]
- Михеев А.В., Трушин С.Н. Результаты лечения синдрома Бурхаве. Российский медико-биологический вестник имени академика И.П. Павлова. 2019; 27(1): 66-74. [Mikheev A.V., Trushin S.N. Treatment results for Boerhaave syndrome. Rossiiskii mediko-biologicheskii vestnik imeni akademika I.P. Pavlova. 2019; 27(1): 66-74. (In Russ.).] https://doi.org/10.23888/PAVLOVJ201927166-74
- Бабич АИ. Хирургическая тактика у пациентов со спонтанным разрывом пищевода. Вестник Авиценны. 2020;22(2):275-9. [Babich A.I. Surgical tactics in patients with spontaneous esophagus rupture. Vestnik Avitsenny. 2020;22(2):275-9. (In Russ.)] https://doi.org/10.25005/2074-0581-2020-22-2-275-279
- Бурмистров М.В., Тришин Е.В., Матвеев В.Ю., Малеев М.В., Староверов И.Н., Дружкин С.Г., Гопанюк А.Ю. Синдром Бурхаве. Летальность и возможные пути ее уменьшения. Практическая медицина. 2019; 17 (6-2): 47-49. [Burmistrov M.V., Trishin E.V., Matveev V.YU., Maleev M.V., Staroverov I.N. , Druzhkin S.G.,. Gopanyuk A.YU. Boerhaave’s syndrome. Mortality and possible ways to reduce it. Practical Medicine. 2019; 17 (6-2): 47-49. (In Russ.).] https://doi.org/10.32000/2072-1757-2019-6-47-49
- Семенякин И.В., Луцевич О.Э., Галлямов Э.А., Шестаков А.Л., Ерин С.А., Дибиров М.Д., Куты¬рев Е.А., Бобылев А.А., Косяков Н.А., Фомин В.С., Бокарев Ф.А., Гололобов Г.Ю. Лапароскопическое лечение синдрома Бурхаве. Клинический случай. Московский хирургический журнал. 2019;. 5(69): 9-14. [Semenjakin I.V., Lucevich O.Je., Galljamov Je.A., Shestakov A.L., Erin S.A., Dibirov M.D., Kutyrev E.A., Bobylev A.A., Kosjakov N.A., Fomin V.S., Bokarev F.A., Gololobov G.Ju. Laparoscopic treatment of Boerhaave syndrome. Clinical case. Moskovskij hirurgicheskij zhurnal. 2019;. 5(69): 9-14. (In Russ.).] https://doi.org/10.17238/issn2072-3180.2019.5.9-14
- Чикинев Ю. В., Дробязгин Е. А., Полякевич А. С., Пешкова И. В. Диагностика и лечение синдрома Бурхаве. Вестник хирургии им. И.И. Грекова. 2015; 174(4): 73-76 [Chikinev Yu. V., Drobyazgin E. A., Polyakevich A. S., Peshkova I. V. Diagnostics and treatment of Boerhaave’s syndrome. Vestnik khirurgii im. I.I. Grekova. 2015; 174(4): 73-76. (In Russ.).]
- Кубачев К.Г., Бабаев Ш.М. Синдром Бурхаве. Вестник экспериментальной и клинической хирургии. 2019; 12(2): 92-96. [Kubachev K.G., Babaev Sh.M. Burhava Syndrome. Vestnik jeksperimental'noj i klinicheskoj hirurgii. 2019; 12(2): 92-96.(In Russ.).] https://doi.org/10.18499/2070-478X-2019-12-2-92-96.
- Карпицкий А.С., Шестюк А.М., Боуфалик Р.И., Журбенко Г.А., Вакулич Д.С., Шишкевич О.А. Случай успешного хирургического лечения спонтанного разрыва пищевода, осложненного медиастинитом и эмпиемой плевры. Вестник хирургии им. И.И. Грекова. 2011; 170(1): 82-83. [Karpitskiy A.S., Shestyuk A.M., Boufalik R.I., Zhurbenko G.A., Vakulich D.S., Shishkevich O.A. A case ofsuccessful surgical treatment of spontaneous esophagealrupture complicated by mediastinitis and pleuralempyema. Vestnik khirurgii im. I.I. Grekova. 2011;170(1): 82-83. (in Russ.)]
- Андрейченко С.А., Бычинин М.В., Клыпа Т.В., Иванов Ю.В., Сазонов Д.В., Дыминов Р.М., Шабловский О.Р. Синдром Бурхаве: клиническое наблюдение и обзор литературы. Клиническая практика. 2018; 9(1): 63-70. [Andreichenko S.A., Bychinin M.V., Klypa T.V., Ivanov Yu.V., Sazonov D.V., Dyminov R.M., Shablovskii O.R. Boerhaave's syndrome: case report and review. Klinicheskaya praktika. 2018; 9(1): 63-70. (In Russ.)]. https://doi.org/10.17816/clinpract09163-70
- Демко А.Е., Синенченко Г.И., Кулагин В.И., Иванов В.И., Бабич А.И. Многоэтапное лечение пациентки со спонтанным разрывом пищевода в условиях многопрофильного стационара. Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2019; 11(3): 93-95. [Demko A.E., Sinenchenko G.I., Kulagin V.I., Ivanov V.I., Babich A.I. Multistage treatment of a patient with spontaneous rupture of the esophagus in a multidisciplinary hospital setting. Vestnik SeveroZapadnogo gosudarstvennogo meditsinskogo universiteta im. I.I. Mechnikova. 2019; 11(3): 93-95. (In Russ.).] https://doi.org/10.17816/mechnikov201911393-95
- Патент РФ на изобретение RU 2718309 C1 от 01.04.2020. Ганков В.А., Шестаков Д.Ю., Андреасян А.Р., Бубечнчиков С.П. «Способ видеолапаротрансхиатального доступа к нижней трети грудного отдела пищевода» [RF patent for invention RU 2718309 C1 dated 01.04.2020. Gankov V.A., Shestakov D.Yu., Andreasyan A.R., Bubechnchikov S.P. "Method for video-laparotranshiatal access to the lower third of the thoracic esophagus". (In Russ.).] Ссылка активна на 20.12.2020 https://www.elibrary.ru/item.asp?id=42712003
- Оскретков В.И., Гурьянов А.А., Ганков В.А., Федоров В.В., Андреасян А.Р., Коваленко П.Г. Эндовидеохирургическое лечение больных с перфорацией пищевода. Медицина и образование в Сибири. 2014; 2: 26. [Oskretkov V.I., Gur'yanov A.A., Gankov V.A., Fedorov V.V., Andreasyan A.R., Kovalenko P.G. Endovideosurgical treatment of patients with gullet perforation. Meditsina i obrazovanie v Sibiri. 2014; 2: 26. (In Russ.).]


