Выбор материала для протезирования дефектов зубных рядов у пациентов с функциональными и воспалительными заболеваниями кишечника
Автор: Еремин О.В., Лепилин А.В., Козлова И.В., Мялина Ю.Н.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Стоматология
Статья в выпуске: 2 т.8, 2012 года.
Бесплатный доступ
Цель: у пациентов с заболеваниями кишечника изучить клинико-морфологическую характеристику пародонта, маркеры ремоделирования костной ткани и определить рациональные подходы к протезированию дефектов зубных рядов. Материалы и методы. Обследованы 55 пациентов с язвенным колитом и 80 — с синдромом раздраженного кишечника с включенными дефектами зубных рядов, протезированные металлическими, металлокерамическими протезами и имеющие протезы на внутрикостных имплантатах. Изучали маркеры костного метаболизма в сыворотке крови и в ротовой жидкости, пролиферативную активность эпителиоцитов пародонта оценивали по морфометрическим показателям маркеров пролиферации Ki-67, циклина D1, ингибитора апоптоза bcl-2. Результаты. Установлена связь выраженности пародонтита с характером поражения толстой кишки. Металлические зубные протезы были дополнительными факторами риска генерализованного пародонтита при язвенном колите. Заключение. Определена диагностическая ценность маркеров пролиферации в оценке степени повреждения пародонта при применении протезов из различных материалов.
Болезни кишечника, протезирование дефектов зубных рядов
Короткий адрес: https://sciup.org/14917519
IDR: 14917519
Текст научной статьи Выбор материала для протезирования дефектов зубных рядов у пациентов с функциональными и воспалительными заболеваниями кишечника
Адрес: 410012, г. Саратов, ул. Б. Казачья, 112.
Тел.: 89172139310.
ровать недоступную рутинным методикам патологию, что обусловливает рост полиморбидности современного больного. Многие авторы отмечают зависимость между стоматологическими проблемами и активностью воспалительного процесса в желудочно-кишечном тракте (ЖКТ). Непрерывное рецидивирующее течение хронических заболеваний пищеварительной системы влияет на восстановление функциональной полноценности зубных рядов [1].
В последнее время в структуре гастроэнтерологической патологии наблюдается рост неспецифиче- ского язвенного колита (НЯК) и синдрома раздраженного кишечника (СРК) среди лиц трудоспособного возраста [2–4]. Одним из частых внекишечных проявлений НЯК являются воспалительные изменения слизистой оболочки ротовой полости. Патология толстой кишки приводит к иммунным нарушениям, снижению неспецифической резистентности организма, развитию стойкого дисбиоза, остеопении, способствует негативному воздействию на пародонт имеющейся в полости рта микрофлоры [2–4]. Взаимосвязь активности гингивита и пародонта и заболеваний кишечника изучена недостаточно. Важную роль отводят нарушениям пролиферации и апоптоза. Существует множество факторов, регулирующих апоптоз. К ним относят семейство белков bcl-2, включающее более двух десятков протеинов: bcl-2, BAХ и некоторые другие. Их роль в развитии болезней пародонта находится на этапе изучения [5].
В ортопедической стоматологии изготовление зубных протезов не стоит на месте, постоянно предлагаются новые технологии, которые не являются индифферентными. Они могут либо усугублять имеющиеся стоматологическую и соматическую патологии, либо нивелировать их. Нежелательные эффекты со стороны полости рта и организма в целом напрямую зависят от продолжительности использования имплантата, физико-химических характеристик материала, соблюдения правил личной гигиены [6, 7]. В свою очередь, хронические заболевания кишечника создают условия повышения проницаемости слизистой оболочки и тканей полости рта для различных метаболитов и провоспалительных цитокинов, ухудшается их трофика и пролонгируется местный воспалительный процесс [6, 8]. Стремительный прогресс в развитии ортопедической имплантологии обусловливает возросшую ответственность врача-стоматолога, обязанного при в выборе варианта протезирования учитывать сопутствующую соматическую патологию и предвидеть негативные последствия проводимой манипуляции.
Цель. У пациентов с заболеваниями кишечника изучить клинико-морфологическую характеристику пародонта, состояние костной прочности, маркеры ремоделирования костной ткани и определить рациональные подходы к протезированию дефектов зубных рядов.
Методы . Обследованы 55 пациентов с НЯК и 80 с СРК. Все обследованные имели включенные дефекты зубных рядов, из них 25 пациентов с НЯК имели металлические зубные протезы, а 30 пациентов металлокерамические. Среди пациентов с СРК 30 пациентов были протезированы металлокерамическими зубными протезами (МКЗП), 25 имели металлические зубные протезы (МЗП) и 25 — внутрикостные дентальные имплантаты. Продолжительность использования зубных протезов составляла не менее 6 месяцев. Контрольную группу составили 20 практически здоровых лиц. Возраст обследованных колебался в пределах от 21 года до 53 лет. Средний возраст обследованных пациентов основных групп и групп сравнения 37,4±1,7 года, в контрольной группе 35,2±1,4 года.
Критерии исключения пациентов из исследования: зубочелюстные аномалии и деформации, патологическая стираемость, наличие ортодонтических аппаратов; сахарный диабет, опухоли любой локализации; ВИЧ-инфекция, активный туберкулез; наличие заболеваний, влияющих на костный метаболизм (гиперпаратиреоз, тиреотоксикоз, синдром и болезнь
Иценко — Кушинга, ревматические болезни, синдром мальабсорбции, тяжелая почечная недостаточность); отказ больного от обследования.
Исследование проведено в два этапа. На первом этапе изучены изменения тканей пародонта, состояние костной прочности, маркеры ремоделирования костной ткани у пациентов с СРК и НЯК. На втором этапе проведен анализ маркеров ремоделирования костной ткани и процессов пролиферации эпителиальных клеток пародонта у пациентов с заболеваниями кишечника и дефектами зубных рядов, протезированных различными протезами.
Рентгенологическое обследование зубочелюстной системы включало в себя внутриротовые контактные снимки отдельных групп зубов и ортопантомографию. Степень атрофии альвеолярного гребня оценивали на основании ортопантомограмм с использованием индекса Фукса. Оценку минеральной плотности костной ткани (денситометрию) проводили методом дихроматической рентгеновской абсорбциометрии на денситометре Prodigy-5 (Lunar, США). Изучали маркеры костного метаболизма в сыворотке крови: активность костной щелочной фосфатазы (Lahema, Чехия), активность тартрат-резистентной кислой фосфатазы (Sigma, USA), в ротовой жидкости изучали концентрацию остеокальцина (Nordic Bioscience, Дания) и уровень С-концевых телопеп-тидов, образующихся при деградации коллагена I типа (Serum CrossLaps One Step (Nordic Bioscience, Дания).
Материал для морфологического исследования забирали из слизистой оболочки в области межзубного сосочка после проведения местного обезболивания 2%-ным раствором лидокаина. Пролиферативную активность эпителиоцитов пародонта изучали иммуногистохимическим методом с применением моноклональных мышиных антител к Ki-67 (1:100, Novocastra), циклину D1 (Novocastra, UK, 1:500), изучали антиапоптозный белок bcl-2 (1:100, Novocastra). Морфометрический анализ проводили с помощью программы компьютерного анализа изображений «Морфология 5.0» (ВидеоТест, Россия). Использовали два количественных показателя: относительную площадь и оптическую плотность экспрессии. Относительную площадь экспрессии (S, %) вычисляли как отношение площади иммунопозитивных клеток к общей площади препарата. Оптическую плотность экспрессии вычисляли по формуле: A=εlc, где А= -ln (I/I), I — интенсивность светового потока, прошедшего через слой светопоглощающего вещества; I — интенсивность падающего светового потока; c — концентрация вещества, моль/л; l — толщина светопоглощающего слоя, см; ε — молярный коэффициент поглощения.
Статистическую обработку результатов исследования проводили с помощью пакета программ Statistica с использованием критериев достоверности Стьюдента и Манна — Уитни. Определяли среднее и стандартное отклонение среднего; коэффициент корреляции Пирсона.
Исследование одобрено комитетом по этике Саратовского государственного медицинского университета им. В. И. Разумовского.
Результаты. Проведенный клинико-инструментальный анализ состояния пародонтальных тканей позволил установить, что клиническое течение и тяжесть поражения пародонта ассоциированы с характером и активностью поражения кишечника, при этом у пациентов с СРК диагностировали хронический ге- нерализованный катаральный гингивит (52,5%), хронический пародонтит легкой степени (32,5%) и среднетяжелый (15%) генерализованный пародонтит. У пациентов с НЯК преобладал хронический генерализованный пародонтит средней степени тяжести (58,2%), реже наблюдали пародонтит легкой (25,5%) или тяжелой (16,3%) степени (рисунок). Стоматологические внекишечные проявления НЯК характеризовались развитием афтозного стоматита (12,7%).
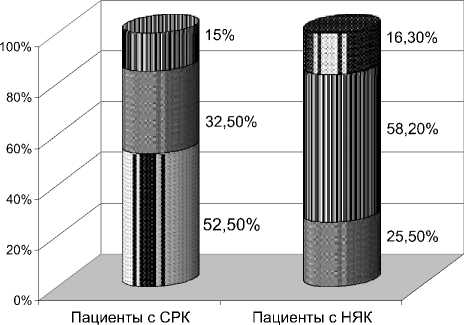
■ гингивит В пародонтит легкой степени
П пародонтит средней степени О пародонтит тяжелой степени
Характер воспалительных заболеваний пародонта у пациентов с синдромом раздраженного кишечника и неспецифическим язвенным колитом
Кроме того, характер поражения пародонта зависел от материала для протезирования. При СРК на фоне МЗП чаще, чем при МКЗП или при использовании внутрикостных имплантатов, регистрировали генерализованный пародонтит средней (44%) сте- пени. Наличие металлических включений в полости рта усугубляет патологию пародонта, присущую пациентам с НЯК. У пациентов с НЯК, имеющими МЗП, достоверно чаще встречались воспалительные заболевания пародонта в виде хронического генерализованного среднетяжелого (56%) и тяжелого пародонтита (32%).
По данным денситометрии, среди пациентов с СРК нормальное состояние костной ткани имело место у 72,5%, остеопения у 27,5%. Среди пациентов с НЯК нормальное состояние костной ткани выявлено у 29,1 %, остеопения у 47,3%, остеопороз у 23,6% человек. Степень резорбции альвеолярного отростка нижней челюсти коррелировала с уровнем системного снижения минеральной плотности костной ткани (по Т-критерию в области шейки бедра) (r=0,578) и была тесно связана с активностью заболевания кишечника и системным приемом глюкокортикостероидов по поводу НЯК (r=0,633).
Частота остеопенического синдрома и показатели резорбции костной ткани у пациентов с СРК соответствовали таковым у практически здоровых лиц (табл. 1). У всех пациентов с НЯК повышено содержание костной щелочной фосфатазы, тартрат-резистент-ной кислой фосфатазы в сыворотке крови, в ротовой жидкости нарастал уровень С-терминального тело-пептида коллагена 1-го типа и уменьшалось содержание остеокальцина соответственно как активности НЯК, так и тяжести поражения пародонта.
Показатели ремоделирования костной ткани были также тесно связаны с используемыми зубными протезами: для пациентов с НЯК и МЗП в ротовой жидкости характерно наиболее значимое нарастание уровня С-терминального телопептида коллагена 1-го типа и уменьшение содержания остеокальцина (табл. 2). Активность резорбции костной ткани альвеолярного отростка по костному показателю Фукса обратно коррелировала с уровнем С-терминального телопептида коллагена 1-го типа (r=–0,633; p<0,05)
Таблица 1
Маркеры ремоделирования костной ткани у пациентов с синдромом раздраженного кишечника и неспецифическим язвенным колитом (M±σ)
|
Параметры |
Практически здоровые лица, n=20 |
Пациенты с СРК, n=80 |
Пациенты c НЯК, n=55 |
|
КЩФ, ед/л (сыворотка крови) |
147,54±5,67 |
168,32±7,15 |
275,33±8,74** |
|
ТРКФ, МЕ/л (сыворотка крови) |
3,80± 0,25 |
4,26±0,68 |
7,55±0,29** |
|
Остеокальцин, нг/мл (ротовая жидкость) |
25,12±0,79 |
23,44±1,53 |
18,54±0,69** |
|
CL, нг/мл (ротовая жидкость) |
0,23±0,02 |
0,27±0,04 |
0,37±0,03** |
П р и м еч а н и е : ** — показатели имеют достоверные различия со значениями в группе практически здоровых лиц и у пациентов с НЯК (p<0,05).
Таблица 2
Маркеры ремоделирования костной ткани у пациентов с заболеваниями кишечника, использующих зубные протезы из различных материалов (M±σ)
|
Параметры |
Практически здоровые лица, n=20 |
Пациенты с СРК |
Пациенты c НЯК |
|||
|
с МКЗП, n= 30 |
с зубными протезами на имплантатах, n=25 |
с МЗП, n=25 |
с МКЗП, n= 30 |
с МЗП, n=25 |
||
|
КЩФ, ед/л (сыворотка крови) |
147,54±5,67 |
158,79±6,82 |
154,57±8,43 |
175,60±9,34 |
242,45±6,88** |
293,27±9,33**# |
|
ТРКФ, МЕ/л (сыворотка крови) |
3,80± 0,25 |
4,18±0,77 |
3,77±0,92 |
4,35±0,79 |
6,23±0,26** |
7,92±0,34**# |
Окончание табл. 2
|
Параметры |
Практически здоровые лица, n=20 |
Пациенты с СРК |
Пациенты c НЯК |
|||
|
с МКЗП, n= 30 |
с зубными протезами на имплантатах, n=25 |
с МЗП, n=25 |
с МКЗП, n= 30 |
с МЗП, n=25 |
||
|
Остеокальцин, нг/мл (ротовая жидкость) |
25,12±0,79 |
23,79±1,30 |
24,12±1,49 |
22,19±1,23* |
20,68±0,77** |
17,38±0,84**# |
|
CL, нг/мл (ротовая жидкость) |
0,23±0,02 |
0,25±0,03 |
0,24±0,03 |
0,28±0,03* |
0,34±0,03** |
0,39±0,03**# |
П р и м еч а н и е : * — показатели имеют достоверные различия со значениями в группе практически здоровых лиц (p<0,05); ** — показатели имеют достоверные различия со значениями в группе практически здоровых лиц и у пациентов с СРК (p<0,05); # — показатели имеют достоверные различия со значениями у пациентов с НЯК и МКЗП (p<0,05).
Таблица 3
Показатели клеточного обновления эпителиальных клеток пародонта у пациентов с заболеваниями кишечника, использующих зубные протезы из различных материалов (M±σ)
|
Параметры |
Практически здоровые лица, n=20 |
Пациенты с СРК |
Пациенты c НЯК |
||||
|
с МКЗП, n=30 |
с зубными протезами на имплантатах, n=25 |
с МЗП, n=25 |
с МКЗП, n=30 |
с МЗП, n=25 |
|||
|
Ki-67 |
площадь экспрессии, % оптич. плотность экспрессии, опт.ед. |
3,23±0,62 0,28±0,05 |
4,88±0,54* 0,35±0,03 |
5,33±0,72* 0,30±0,03 |
9,37±0,32*# 0,36±0,03 |
8,89±0,54** 0,30±0,05 |
17,53±0,34**# 0,45±0,05* |
|
Циклин D1 |
площадь экспрессии, % оптич. плотность экспрессии, опт.ед. |
1,82±0,25 0,25±0,04 |
3,55±0,37* 0,30±0,03 |
3,72±0,40* 0,32±0,03 |
3,67±0,41*# 0,21±0,03 |
5,27±0,63** 0,32±0,04 |
8,75±0,62**# 0,42±0,03* |
|
bcl-2 |
площадь экспрессии, % оптич. плотность экспрессии, опт.ед. |
2,52±0,54 0,33±0,08 |
3,95±0,67* 0,37±0,04 |
4,17±0,73* 0,36±0,04 |
5,87±0,35*# 0,31±0,05 |
4,87±0,24** 0,36±0,05 |
7,57±0,47**# 0,47±0,03* |
П р и м еч а н и е : * — показатели имеют достоверные различия со значениями в группе практически здоровых лиц (p<0,05); ** — показатели имеют достоверные различия со значениями в группе практически здоровых лиц и у пациентов с СРК (p<0,05); # — показатели имеют достоверные различия со значениями у пациентов с МКЗП (p<0,05).
и имела прямую зависимость со снижением содержания в ротовой жидкости остеокальцина (r=0,589; p<0,05). Следовательно, уровени остеокальцина и С-терминального телопептида коллагена 1-го типа в ротовой жидкости могут служить критериями резорбции альвеолярного отростка при хроническом пародонтите на фоне СРК или НЯК.
Основой морфогенеза воспалительных заболеваний пародонта является нарушение процессов пролиферации и апоптоза эпителиоцитов десны. При воспалительных заболеваниях пародонта на фоне СРК и НЯК пролиферативная активность эпителиоцитов десны повышалась в большей степени (в 3–5,6 раза), чем показатель их апоптоза, увеличение которого было менее значимым (в 2–3,5 раза). Наиболее значительные изменения нарушения процессов пролиферации и апоптоза эпителиоцитов десны обнаружены при НЯК по сравнению с СРК, что соответствовало тяжести поражения тканей пародонта. На фоне использования МЗП у пациентов как с СРК, так и с НЯК наблюдаются более глубокие нарушения процессов клеточного обновления с нарастанием пролиферативной активности эпителиоцитов маргинальной десны соответственно тяжести пародонтита.
Обсуждение. Собственные данные свидетельствуют, что для пациентов с НЯК более характерны тяжелые воспалительно-деструктивные изменения в околозубных тканях, чем при СРК. Изменения тканей пародонта при НЯК связаны с генерализованным остеопеническим синдромом, активностью заболевания кишечника, приемом системных глюкокортикостероидов. Воспалительно-деструктивные изменения тканей пародонта, остеопороз и изменения пролиферации эпителия пародонта прогрессируют на фоне использования металлических зубных протезов по сравнению с металлокерамическими протезами и с зубными протезами на имплантатах.
В эпителии десны при воспалительных заболеваниях пародонта на фоне заболеваний кишечника преобладают пролиферативные процессы, более активные при НЯК. У пациентов с воспалительных заболеваниями пародонта на фоне СРК и НЯК кишечника количество иммунопозитивных bcl-2-ядер в эпителии десны было увеличено соответственно тяжести поражения пародонта и наличия МЗП. Возможно, в основе дисбаланса между процессами апоптоза и пролиферации при пародонтите на фоне СРК и НЯК лежат генетически детерминированные нарушения синтеза белка bcl-2, которые усугубляются при протезировании. Выявленные изменения со стороны кишечника у пациентов с СРК и НЯК, имеющих МЗП, определяют необходимость направленного терапевтического воздействия и ортопедической стоматологической коррекции у этой категории пациентов.
Заключение.
-
1. Тяжесть течения воспалительных заболеваний пародонта при синдроме раздраженного кишечника и неспецифическом язвенном колите ассоциирована
-
2. Поражение пародонта у пациентов с неспецифическим язвенным колитом связано с потерей минеральной плотности кости по типу остеопении или остеопороза. Выраженная резорбция костной ткани альвеолярного отростка при неспецифическом язвенном колите ограничивает проведение протезирования методом внутрикостной дентальной имплантации у этой категории пациентов.
-
3. Установлено, что при применении металлокерамических протезов у пациентов с неспецифическим язвенным колитом явления пародонтита и резорбции костной ткани альвеолярного отростка значительно менее выражены, чем при использовании металлических протезов.
-
4. Изменения показателей пролиферации и анти-апоптозного белка bcl-2 могут выступать в качестве ранних диагностических критериев патогенного воздействия зубных протезов на пародонт.
с характером патологических изменений в толстой кишке. Заболевания пародонта тяжелее протекают на фоне неспецифического язвенного колита, чем на фоне синдрома раздраженного кишечника.
Список литературы Выбор материала для протезирования дефектов зубных рядов у пациентов с функциональными и воспалительными заболеваниями кишечника
- Булкина Н.В., Еремин О. В., Козлова И. В. Сочетанные заболевания полости рта и органов пищеварения: клинические, морфологические и иммуноморфологические аспекты. Саратов: Изд-во СГМУ, 2011. 125 с.
- Диагностика и лечение болезней органов пищеварения: учеб. пособие/И. В. Козлова, М. В. Сафонова, Ю. Н. Мя-лина [и др.]. Саратов: Изд-во СГМУ, 2010. 195 с.
- 3. IBD Around the world: Comparing the epidemiology, diagnosis, and treatment: Proceedings of the World Digestive Health Day 2010 — Inflammatory bowel disease task force meeting // D. О Baumgart [et al.] // Inflammatory Bowel Diseases. 2011. Vol. 17. P. 639-644.
- Grundmann O., Yoon S.L. Irritable bowel syndrome: Epidemiology, diagnosis and treatment: An update for health-care practitioners//J. of Gastroenterology and Hepatology. P. 691-699.
- Smith M., Seymour G.J., Cullinan M.P Histopathological features of chronic and aggressive periodontitis//Periodontol. 2000. 2010. Vol. 53. P. 45-54.
- 6. Expression of cytokines in the gingival crevicular fluid and serum from patients with inflammatory bowel disease and untreated chronic periodontitis // CM. Figueredo [et al.] // J. of Periodontal Research. 2011. № 1. P. 141-146.
- Пародонтальные осложнения при протезировании мо-стовидными цельнолитыми и металлокерамическими протезами/А. И. Матвеева, А. А. Прохончуков, А. Б. Виноградов [и др.]//Клиническая стоматология. 2009. № 4. С. 58-62.
- The Role of Oral Hygiene in Inflammatory Bowel Disease/S. Singhal [et al.]//Dig. Dis. Sci. 2011. Vol. 56. P. 170-175.


