Выбор оперативной тактики в случае острого аппендицита с ретроцекальным расположением аппендикса в рутинной практике общего хирурга
Автор: Мяконький Р.В., Каплунов К.О.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Случай из практики
Статья в выпуске: 4 (60), 2018 года.
Бесплатный доступ
В статье приводится клинический случай ретроцекального ретроперитонеального расположения червеобразного отростка, обнаруженного случайно у пациента с опухолевой толстокишечной непроходимостью, предлагаются тактические решения в отношении техники аппендэктомии при данном расположении аппендикса. Случай закончился благополучно.
Острый аппендицит, варианты расположения червеобразного отростка, хирургическая практика
Короткий адрес: https://sciup.org/142222515
IDR: 142222515 | УДК: 616-007.415
The choice of surgical tactics in a case of an acute appendicitis with the retrocecal location of the appendix in the routine practice of a general surgeon
The article presents a clinical case of the retrocecal retroperitoneal location of the worm-shaped process, discovered accidentally in a patient with a tumor colonic obstruction, offers tactical solutions for appendectomy techniques at this location of the Appendix. The case ended successfully.
Текст научной статьи Выбор оперативной тактики в случае острого аппендицита с ретроцекальным расположением аппендикса в рутинной практике общего хирурга
R. V. Myakonkiy, K. O. Kaplunov
THE CHOICE OF SURGICAL TACTICS IN A CASE OF AN ACUTE APPENDICITIS
WITH THE RETROCECAL LOCATION OF THE APPENDIX
IN THE ROUTINE PRACTICE OF A GENERAL SURGEON
Острый аппендицит на протяжении нескольких веков неизменно входит в тройку лидеров наиболее частой острой хирургической патологии. Заболеваемость острым аппендицитом составляет 4–5 человек на 1 тыс. населения. Наиболее часто острый аппендицит встре- чается в возрасте от 20 до 40 лет, женщины болеют в два раза чаще, чем мужчины. Летальность составляет 0,1–0,3 %, послеоперационные осложнения – 5–9 %. Трудности диагностики этого заболевания, тяжесть осложнений, связанных с поздней диагностикой, свидетель- ствуют о том, что проблема лечения острого аппендицит не потеряла своей актуальности [3, 4, 5, 7, 8].
Расположение червеобразного отростка по отношению к слепой кишке весьма вариабельно (см. табл.).
Варианты расположения аппендикса в брюшной полости
|
Название |
Варианты расположения аппендикса |
|
Тазовое, или нисходящее |
Отросток направлен вниз, в полость малого таза |
|
Медиальное |
Отросток лежит параллельно подвздошной кишке |
|
Латеральное |
Отросток находится в правой боковой околоободочной борозде (канале) |
|
Переднее |
Отросток лежит на передней поверхности слепой кишки |
|
Восходящее, или подпеченочное |
Отросток направлен верхушкой вверх, нередко до подпеченочного углубления |
|
Ретроцекальное |
Отросток находится позади слепой кишки |
Частота расположения червеобразного отростка позади слепой кишки в среднем составляет от 5 до 7 % [2]. Расположенный ре-троцекально червеобразный отросток, как правило, тесно прилежит к задней стенке слепой кишки, имеет короткую брыжейку, что обусловливает его изгибы и деформации. В 2 % случаев червеобразный отросток полностью располагается забрюшинно. В то же время находящийся позади слепой кишки отросток может соприкасаться с печенью, правой почкой, поясничными мышцами, что обусловливает известные особенности клинических проявлений заболевания.
Так же, как и в типичных случаях, ретроце-кальный аппендицит начинается с болей в эпигастральной области или по всему животу, которые в последующем локализуются в области правого бокового канала или в поясничной области [6]. Тошнота и рвота наблюдаются несколько реже, чем при обычном положении червеобразного отростка. Нередко в начале заболевания бывает двух- или трёхкратный полужидкий кашицеобразный стул со слизью вследствие раздражения слепой кишки тесно прилежащим к ней воспаленным отростком, а при близком соседстве с почкой или мочеточником могут возникать дизурические явления.
Ретроцекальный аппендицит чаще, чем другие формы этого заболевания, заканчивается деструкцией отростка. Этому способствуют отсутствие мощных брюшинных образований, близость забрюшинной клетчатки, неудовлетворительное опорожнение червеобразного отростка вследствие изгибов и деформаций, неудовлетворительное кровоснабжение из-за укороченной и нередко деформированной брыжейки. В связи с этим наряду со скудными симптомами аппендицита со стороны брюшной полости нередко бывают признаки развивающейся системной воспалительной реакции. Температура тела и лейкоцитоз чаще всего более выражены, чем при типичной локализации червеобразного отростка.
Описание клинического случая. Приводим случай из собственной практики ретроцекально-го ретроперитонеального расположения аппендикса у мужчины 78 лет, оперированного по поводу опухолевой толстокишечной непроходимости. Пациенту была выполнена правосторонняя гемиколэктомия с наложением илеотрансверзо-анастомоза. При мобилизации толстой кишки было обнаружено атипичное расположение червеобразного отростка. Кроме атипичного расположения, аппендикс превышал средние размеры, его длина составила 14,5 см (рис 1). Основание червеобразного отростка было довольно широким, имело пирамидальную форму, а брыжейка практически отсутствовала, по всей длине он интимно соприкасался с восходящим отделом ободочной кишки.
Острый аппендицит – это коварное, с точки зрения диагностики, и опасное по возможным последствиям заболевание. До 75–83,5 % от общего числа неотложных операций предпринимаются по поводу острого аппендицита, а от всех госпитализированных с острыми заболеваниями органов брюшной полости острый аппендицит составляет 75–80 % [2].
При развитии острого аппендицита у данного пациента оперирующий хирург неминуемо столкнулся бы с техническими трудностями. Если смоделировать указанную ситуацию и рассмотреть тактические и технические особенности аппендэктомии в этом случае, то получится следующее.
Выполнив классический аппендикулярный доступ Кохера–Волковича–Дьяконова–Мак-Бурнея оперирующему хирургу, удалось бы обнаружить купол слепой кишки и основание червеобразного отростка. Вероятнее аппендэктомия была бы выполнена ретроградным способом. После обработки культи аппендикса возникли бы технические трудности, и возник вопрос дальнейшей интраоперационной тактики.
В данном случае дополнительно мобилизовать слепую кишку и восходящий отдел ободочной кишки из указанного доступа не представляется возможным.
Выходом из ситуации может служить расширение доступа из верхнего отдела раны вверх (рис. 2).
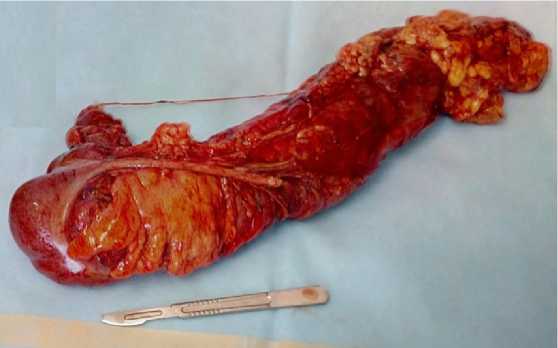
Рис. 1
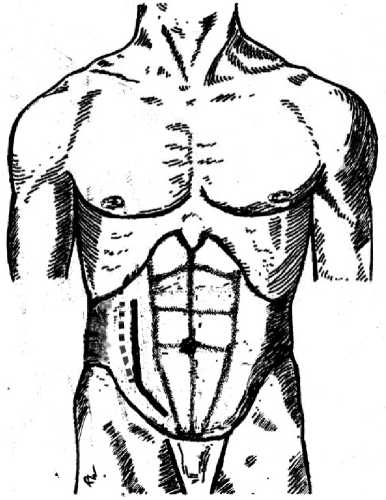
Рис. 2
При этом рассекая кожу, подкожную клетчатку и поверхностную фасцию, наружную косую, внутреннюю и поперечную мышцы живота. По ходу рассечения указанных тканей необходимо осуществлять тщательный гемостаз из aa. et vv. intercostales и ветвей a. et v. circumflexae ilium superficialis, a. epigastrica superficialis . Вероятно будут пересечены ветви VII–IX межреберных нервов. Мобилизация слепой и восходящего отдела ободочной кишки происходит посредством рассечения париетальной брюшины правого бокового канала [1].
После удаления аппендикса необходима фиксация мобилизованного участка тонкой кишки к правому боковому каналу, для этого используют либо непрерывный, либо отдельные узловые серо-серозные швы. Если игнорировать этот этап оперативного вмешательства, то мобилизованный участок толстой кишки приобретает излишнюю подвижность, что может явиться причиной развития его заворота и, как следствие, развитие кишечной непроходимости в раннем или отдаленном послеоперационном периоде.
Список литературы Выбор оперативной тактики в случае острого аппендицита с ретроцекальным расположением аппендикса в рутинной практике общего хирурга
- Алгоритмы оперативных доступов / А. А. Воробьев [и др.]. - СПб.: ЭЛБИ-СПб, 2010. - 154 с.
- Аппендэктомия как предиктор профессионализации начинающего хирурга в условиях экстренной хирургии / А. В. Быков [и др.] // Альманах Института хирургии им. А. В. Вишневского. - 2017. - № 3. - С. 132-136.
- Диагностика «острого живота» / Под ред. Н. Н. Самарина. - Л., 1952. - 470 с.
- Колесов В. И. Клиника и лечение острого аппендицита. - Л., 1978. - 220 с.
- Мондор Г. Неотложная диагностика / Г. Мондор // Живот. - Медбук, 1996. - Т. 1- 380 с.
- Мяконький, Р. В. Опорные симптомы острого аппендицита / Р. В. Мяконький, С. В. Иванченко // Альманах Института хирургии им. А. В. Вишневского. - 2017. - № 2. - С. 129-130.
- Острый аппендицит / А. Г. Кригер [и др.]. -М.: Медпрактика-М, 2002. - 244 с.
- Руководство по неотложной хирургии органов брюшной полости: pуководство для врачей / Под ред. акад. РАН и РАМН В. С. Савельева; ред.-составитель акад. РАМН А. И. Кириенко. - 2-е изд., испр. и доп. - М.: ООО «Издательство «Медицинское информационное агентство», 2014. - С. 133-177.


