Выбор оптимальных границ передней резекции прямой кишки при ректальном раке
Автор: Хубезов Д.А., Пучков К.В., Огорельцев А.ю
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Статья в выпуске: 1 т.4, 2009 года.
Бесплатный доступ
Произведено проспективное рандомизированное исследование. 138 пациентов раком прямой кишки распределялись методом случайной выборки по 2 группам. Основную группу составили 68 пациентов, которым передняя резекция выполнялась лапароскопическим доступом. Остальные (70 пациентов), которым вмешательство выполнялось открытым доступом, составили группу сравнения. В обеих группах использовались 2 возможных уровня мобилизации: при первой и второй стадиях рака использовался стандартный уровень мобилизации, а при запущенных формах рака использовался расширенный уровень мобилизации с аортоподвздошнотазовой лимфаденэктомией. Результаты показали преимущество лапароскопической техники в уменьшении количества функциональных нарушений. Использование расширенного уровня мобилизации в обеих группах сопровождается увеличением числа интраоперационных и функциональных осложнений, достоверным увеличением числа удаленных лимфоузлов и улучшением отдаленных результатов.
Передняя резекция, границы резекции, рак прямой кишки, лапароскопическая лимфодиссекция, уровень мобилизации
Короткий адрес: https://sciup.org/140187719
IDR: 140187719 | УДК: 616.351-006.6-089.15
Текст научной статьи Выбор оптимальных границ передней резекции прямой кишки при ректальном раке
В настоящее время нет единого мнения по объему резекции при раке прямой кишки. Одни рекомендуют выполнять тотальную мезоректумэктомию (ТМЕ) [6, 7, 14, 15], другие – лимфаденэктомию в различных границах [4, 8, 11, 12, 13]. Однако большое число интра- и послеоперационных осложнений наряду с высокой травматичностью лимфаденэктомии, а также технической сложностью выполнения, сдерживают многих хирургов. Лапароскопический доступ, безусловно, решает одну из задач – уменьшает травматичность.
Передние резекции (ПР) прямой кишки выполняются, как правило, при локализации опухоли на протяжении 10–15 см от ануса. Однако ряд специалистов используют данные вмешательства при расположении карциномы на высоте 4–7 см от зубчатой линии. Оптимальным с точки зрения радикальности проводимого оперативного вмешательства при раке считается дистальный уровень резекции – 5 см от края опухоли [3]. Ряд специалистов считает возможным сокращать данную дистанцию до 2 см [2, 9, 16, 17]. И только недавно появились достоверные данные, что на частоту развития рецидивов латеральная граница резекции влияет не меньше, чем проксимальная и дистальная [4, 5, 10].
В целом, анализируя данные литературы, становится очевидным, что специалисты, выполнявшие ПР, описывали технику, медицинскую тактику, ведение больных, послеоперационные осложнения и летальность при совершенно разных вмешательствах [2]. Кроме того, не разработаны показания к выбору уровня мобилизации и границ резекции в зависимости от характера и степени распространенности процесса. Крайне противоречивы взгляды на целесообразность проведения лимфодис-секции (ЛД), отсутствуют показания к выбору объема и методики ЛД при различной локализации ректального рака. В литературе нет достоверных рандомизированных результатов об эффективности лапароскопической ЛД при ректальном раке. Соответственно нет и достоверных ближайших и отдаленных результатов как по объему, так и по методике выполненных ПР.
Цель исследования – улучшение ближайших и отдаленных результатов выполнения передней резекции путем оптимизации хирургической тактики в лечении рака прямой кишки.
Материалы и методы
Проведено проспективное рандомизированное исследование с фиксированным количеством участников. По воздействию и ответу на воздействие исследование носило перекрестный дизайн. Все пациенты проходили лечение в ГУЗ Рязанская областная клиническая больница в период с 1999 по июль 2008 гг. по поводу рака прямой кишки. Основную группу составили 68 пациентов, которым ПР выполняли лапароскопическим доступом. Остальные (70 пациентов), которым вмешательство выполняли открытым доступом, составили группу сравнения. Возраст пациентов колебался от 25 до
82 лет, средний возраст составил 64,7 ± 9,2 года. Среди них было 73 (52,9%) женщины и 65 (47,1%) мужчин. В обеих группах преобладали пациенты с 2 и 3 стадией ректального рака.
В обеих группах использовали 2 возможных уровня мобилизации (рис. 1–3): при первой и второй стадиях рака использовали стандартный уровень мобилизации (прямую кишку выделяли за пределами висцеральной фасции с лигированием нижней брыжеечной артерии), а при запущенных формах рака использовали расширенный уровень мобилизации (кишку по задней полуокружности выделали за пределами париетальной фасции таза с аортоподвздошнотазовой лимфаденэктомией). Использование внутреннего уровня мобилизации (выделение кишки между висцеральной фасцией и стенкой кишки с пересечением верхней прямокишечной артерии) при раке прямой кишки считаем недопустимым.
Разделение обследуемых групп в зависимости от уровня мобилизации и по высоте расположения опухоли в прямой кишке представлено в таблицах 1 и 2.
Табл. 1. Разделение групп в зависимости от уровня мобилизации
|
Уровень мобилизации |
Основная группа (N=68)* |
Группа сравнения (N=70)* |
Всего (N=138) |
|||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Средний* |
60 |
88,2 |
63 |
90 |
123 |
89,1 |
|
Внешний* |
8 |
11,8 |
7 |
10 |
15 |
10,9 |
|
Итого |
68 |
100 |
70 |
100 |
138 |
100 |
* p>0,05 различия между группами недостоверны
Таким образом, в подавляющем большинстве случаев в обеих группах использовали средний (стандартный) уровень мобилизации.
Табл. 2. Локализация опухоли в прямой кишке у больных основной и контрольной групп
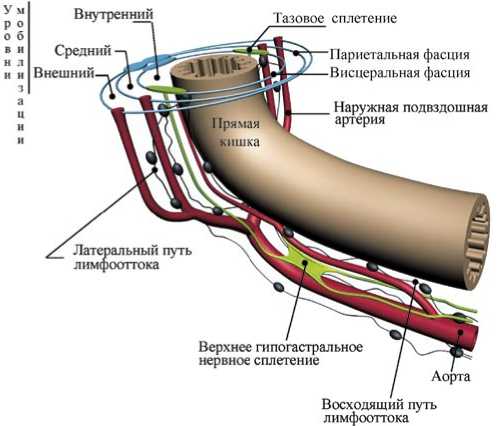
Рис. 1. Уровни мобилизации прямой кишки
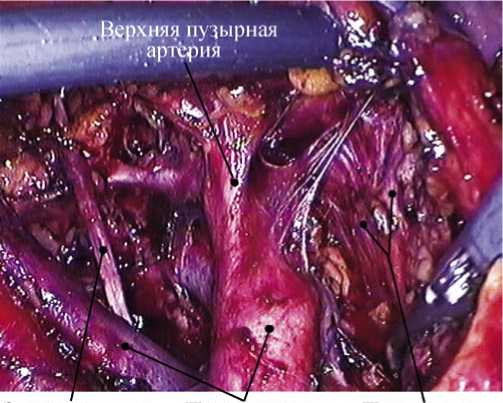
Запирательный Подвздошные Париетальная
нерв сосуды фасция таза
Рис. 3. Внешний уровень мобилизации
|
Высота расположения опухоли |
Основная группа (N=68)* |
группа сравнения (N=70)* |
Всего (N=138) |
|||
|
аБс. |
% |
абс. |
% |
абс. |
% |
|
|
Верхнеампулярный отдел |
28 |
41.2 |
30 |
42,9 |
58 |
42 |
|
Среднеампулярный отдел |
34 |
50,0 |
33 |
47,1 |
67 |
48,6 |
|
Нижнеампулярный отдел |
6 |
8,8 |
7 |
10 |
13 |
9,4 |
|
Итого |
68 |
100 |
70 |
100 |
138 |
100 |
* p>0,05 различия между группами недостоверны
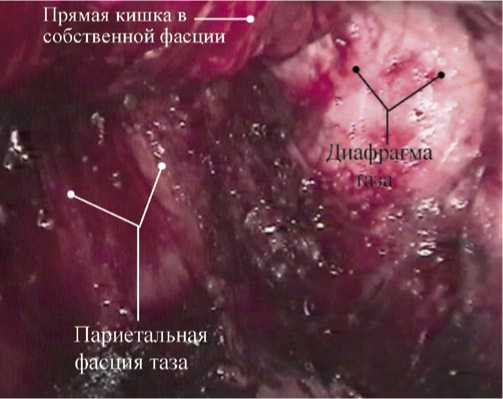
Рис. 2. Стандартный уровень мобилизации
Нами не обнаружено существенной разницы в частоте поражения различных отделов толстой кишки у больных сравниваемых групп. В обеих группах у большинства пациентов опухоль располагалась в проксимальных отделах прямой кишки и только у 13 (9,4%) пациентов – дистальнее 7 см от перианальной кожи. При статистической обработке данных параметров достоверных различий между ними не получено (p>0,05).
Результаты
В основной группе летальных исходов не было. Отмечен 1 летальный исход в группе сравнения (1,25%) от прогрессирования калового перитонита. В основной группе отмечены также все традиционные преимущества лапароскопического доступа: комфортный послеоперационный период, сокращение койко-дня и всего периода реабилитации в целом и т.д.
Влияние уровня мобилизации прямой кишки на частоту интраоперационных осложнений представлено в таблице 3.
Табл. 3. Зависимость частоты возникновения интраоперационных осложнений от уровня мобилизации
|
Уровень мобилизации |
Основная группа (N=68)* |
Группа сравнения (N=70)* |
Всего (N=138) |
|||
|
Кол-во больных |
Осложнен Абс\% |
Кол-во больных |
Осложнен Абс\% |
Кол-во больных |
Осложнен Абс\% |
|
|
Средний** |
60 |
3\5 |
63 |
3\4,8 |
123 |
6\4,9 |
|
Внешний** |
8 |
1\12,5 |
7 |
2\28,6 |
15 |
3\20 |
|
Итого |
68 |
4\5,9 |
70 |
5\7,1 |
138 |
9\6,5 |
* p>0,05 различия между показателями недостоверны
** p<0,05 различия между показателями достоверны
Из таблицы следует, что в целом, внешний уровень мобилизации более чем в 4 раза чаще осложняется по сравнению со средним (p<0,05). Таким образом, результаты показывают, что наиболее безопасным является стандартный уровень мобилизации, а наиболее опасным – расширенный уровень.
Влияние уровня мобилизации прямой кишки на частоту функциональных нарушений представлено в таблице 4.
Табл. 4. Зависимость частоты возникновения функциональных нарушений от уровня мобилизации
|
Уровень мобилизации |
Основная группа (N=68) ** |
группа сравнения (N=70) ** |
Всего (N=138) |
|||
|
Кол-во больных |
Осложнен Абс\% |
Кол-во больных |
Осложнен Абс\% |
Кол-во больных |
Осложнен Абс\% |
|
|
Средний** |
60 |
3\5,0 |
63 |
5\7,9 |
123 |
8\6,5 |
|
Внешний** |
8 |
3\37,5 |
7 |
5\71,4 |
15 |
10\66,7 |
|
Итого |
68 |
6\8,8 |
70 |
10\14,3 |
138 |
18\13 |
** p<0,001 различия между показателями достоверны
Из таблицы следует, что внешний уровень достоверно чаще в обеих группах, чем средний вызывает функциональные нарушения: в 37,5% – в основной группе и в 71,4% в группе сравнения (p<0,05). В целом, экстрафас-циальный уровень мобилизации достоверно осложнялся более чем в 10 раз чаще, чем средний (p<0,001).
Послеоперационные осложнения отмечены в 8,8% наблюдений при лапароскопическом выполнении оперативных вмешательств и у 22,9% больных контрольной группы (табл. 5). Все осложнения в основной группе были ликвидированы в процессе послеоперационного лечения.
Табл. 5. Характер и частота развития послеоперационных осложнений у больных, перенесших лапароскопические и традиционные операции
|
Характер осложнения |
Основная группа (N=68)** |
группа сравнения (N=70)** |
Всего (N=138) |
|
Тяжелая дизурия |
2\2,9% |
4\5,7% |
6\4,3% |
|
Несостоятельность анастомоза |
4\5,9% |
5\7,1% |
9\6,5% |
|
Нагноение раны |
– |
4\5,7% |
4\2,9% |
|
Спаечная кишечная непроходимость |
– |
1\1,4% |
1\0,7% |
|
Инфаркт миокарда, ТЭЛА |
– |
2\2,9% |
2\1,4 % |
|
Итого* |
6\8,8% |
16\22,9% |
22\15,9% |
** p<0,05 различия между показателями достоверны
В основной группе частота послеоперационных осложнений достоверно ниже, чем при традиционном способе выполнения операции. Наиболее грозным осложнением, характерным именно для ПР является несостоятельность колоректального анастомоза, которая возникла у 4 (5,9%) пациентов основной группы и 5 (7,1%) – группы сравнения. В основной группе превентивная стома накладывалась в 6 случаях (в 3 случаях по поводу технических трудностей наложения низкого колоректального анастомоза, 3 – по поводу хронической кишечной непроходимости). Тяжелые мочеполовые осложнения были связаны как с чрезмерной травматизацией органов, так и с нарушением вегетативной иннервации органов мочеполовой системы во время ЛД.
Табл. 6. Зависимость частоты возникновения послеоперационных осложнений от уровня мобилизации
|
Уровень мобилизации |
Основная группа (N=68)* |
группа сравнения (N=70)* |
Всего (N=138) |
|||
|
Кол-во больных |
Осложнен Абс\% |
Кол-во больных |
Осложнен Абс\% |
Кол-во больных |
Осложнен Абс\% |
|
|
Средний* |
60 |
4\6,7% |
63 |
13\20,6% |
123 |
17\13,8% |
|
Внешний* |
8 |
1\1,25% |
7 |
2\28,6% |
15 |
3\20% |
|
Итого |
68 |
6\8,8% |
70 |
15\21,4% |
138 |
22\13,8% |
* p>0,05 различия между показателями недостоверны
Из таблицы следует, что уровень мобилизации не оказывает никакого влияния на частоту возникновения несостоятельности анастомоза в обеих группах. В 17
(13,8%) наблюдениях (4 случая – в основной и 13 – в группе сравнения) осложнялась ПР при среднем уровне мобилизации и в 3 случаях (20%) – при расширенном уровне мобилизации.
Из 138 оперированных пациентов в сроки от 6 месяцев до 5 лет прослежена судьба 120 (86,9%) больных. Остальные 18 (13,1%) человек исключены из дальнейшей оценки отдаленных результатов в связи с невозможностью их плановых обследований из-за неявки больных. Из 68 больных раком прямой кишки радикально оперированных лапароскопическим способом больных прослежена судьба 60 (88,2%) человек, а из 70 пациентов, перенесших традиционные операции 63 (90,0%) человек. Рецидивы заболевания и отдаленные метастазы выявлены в 6 (10,0%) наблюдениях в основной группе и в 9 (14,3%) – в группе сравнения (табл. 7).
Табл. 8. Влияние лимфодиссекции на частоту рецидивов
|
Уровень мобилизации |
Основная группа (N=60)* |
Группа Сравнения (N=63)* |
Всего (N=123) |
|||
|
Кол-во Больных |
Рецидив Абс\% |
Кол-во Больных |
Рецидив Абс\% |
Кол-во Больных |
Рецидив Абс\% |
|
|
Стандартный |
34 |
5\14,7 |
35 |
5\14,3 |
69 |
10\14,5 |
|
Расшренный |
26 |
2\7,7 |
28 |
4\14,3 |
54 |
6\11,1 |
|
Итого |
60 |
7\11,7 |
63 |
9\14,3 |
123 |
16\13 |
* p>0,05 различия между группами недостоверны ампулярного отдела прямой кишки, вследствие недостаточной радикальности. Зависимость частоты рецидивов от наличия или отсутствия пересечения мезоректума представлена в таблице 9.
Табл. 7. Зависимость частоты рецидивов от латеральной границы резекции
|
Латеральный уровень резекции |
Основная группа (N=60)* |
Группа сравнения (N=63)* |
Всего (N=123) |
|||
|
Кол-во больных |
Рецидив Абс\% |
Кол-во больных |
Рецидив Абс\% |
Кол-во больных |
Рецидив Абс\% |
|
|
Больше 5 мм** |
28 |
1\3,6 |
23 |
2\8,7 |
51 |
3\5,9 |
|
5–1 мм |
26 |
2\7,7 |
27 |
3\11,1 |
53 |
5\9,4 |
|
Меньше 1 мм** |
6 |
3\50,0 |
13 |
4\30,8 |
19 |
7\36,9 |
|
Итого |
60 |
6\10,0 |
63 |
9\14,3 |
123 |
15\12,2 |
Табл. 9. Зависимость частоты рецидивов от наличия или отсутствия пересечения мезоректума
|
Дистальный уровень резекции |
Основная группа (N=60)* |
Группа сравнен. (N=63)* |
Всего (N=123) |
|||
|
Кол-во больных |
Рецидив Абс\% |
Кол-во больных |
Рецидив Абс\% |
Кол-во больных |
Рецидив Абс\% |
|
|
Пересечение +* |
21 |
2\9,5 |
26 |
5\19,2 |
47 |
7\14,9 |
|
Пересечение –* (TME) |
39 |
4\10,3 |
37 |
4\10,8 |
76 |
8\10,5 |
|
Итого |
60 |
6\10,0 |
63 |
9\14,3 |
123 |
15\12,2 |
* p>0,05 различия между показателями недостоверны
* p>0,05 различия между группами недостоверны
** p<0,05 различия между показателями достоверны
Вместе с тем, отмечено достоверное (в 13,9 раза в основной группе и в 3,4 раза – в группе сравнения) увеличение частоты рецидивов при латеральном уровне резекции менее 1 мм (p<0,05). В подавляющем числе наблюдений латеральная граница резекции менее 1 мм зарегистрирована при резекции местно распространенных опухолей. Общая частота рецидивов при латеральной границе резекции менее 1 мм составила впечатляющую цифру – 36,9%. В целом, резекции с латеральной границей менее 1 мм в 6,3 раза достоверно чаще сопровождаются рецидивами, чем вмешательства с латеральной границей более 5 мм, и в 4 раза чаще, чем при латеральной границе резекции 1–5 мм (p<0,05).
Мы провели анализ зависимости частоты реци-дивирования от уровня мобилизации прямой кишки (табл. 8).
В основной группе при проведении ЛД удалось на 7% снизить число рецидивов, в то время, как в группе сравнения результаты были полностью идентичными – 14,3%. Таким образом, в обеих группах в совокупности отмечено уменьшение на 3,4% числа рецидивов при использовании ЛД, однако результаты недостоверны.
Ряд авторов [95, 97] считает невозможным пересечение мезоректума при резекции даже опухолей верхне-
Таким образом, пересечение мезоректума не оказывает существенного влияния на частоту рецидивов. Частота рецидивов при пересечении мезоректума достигла 14,9%, а при ТМЕ составила 10,5% (p>0,05).
Отдаленные результаты лимфодиссекции представлены в табл. 10.
Табл. 10. Эффективность лимфодиссекции в исследуемых группах
|
Вид операции |
Уровни мобилизации |
Число больных |
Выживаемость |
||
|
Более 1 года |
Более 2 лет |
Более 3 лет |
|||
|
Лапароскопические операции (N=35)* |
стандартный |
18 |
15\83,3% |
14\77,8% |
14\77,8% |
|
Традиционные операции (N=39)* |
расширенный |
17 |
17\100% |
16\94,1% |
16\94,1% |
|
стандартный |
17 |
15\88,2% |
12\70.6% |
12\70,6% |
|
|
расширенный |
22 |
22\100% |
20\90,9% |
19\86,4% |
|
* p>0,05 различия между группами недостоверны
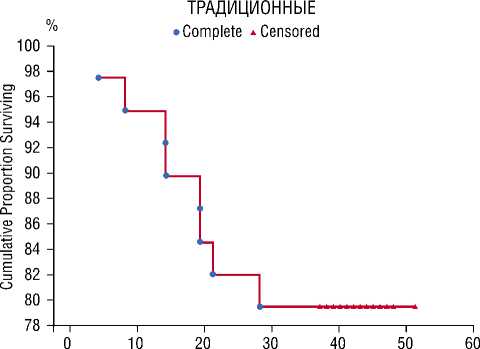
Из представленной таблицы следует, что при проведении ЛД существенно повышается трехлетняя выживаемость пациентов. Так, после ЛД более года прожили 88–100,0% пациентов в обеих группах. К трем годам после операции этот показатель составил 94,1% после лапароскопической ЛД и 86,4% при традиционных вмешательствах. А при стандартном объеме операций показатель 3-х летней выживаемости составил 77,8% основной группы и 70,6% группы сравнения. При статистическом анализе влияния ЛД достоверных различий при лапароскопическом и традиционном способе выполнения операции не выявлено. Однако если сравнить обе группы в целом (лапароскопическая + открытая ЛД и открытые + лапароскопические вмешательства без ЛД) результаты приближаются к достоверным. Результаты сравнительного анализа выживаемости методом Каплана-Мейера между группами и в зависимости от объема вмешательства представлены на рисунках 4 и 5.
На протяжении пяти лет после перенесенной операции прослежена судьба 18 (26,5%) из 68 пациентов, перенесших радикальные лапароскопические операции по поводу рака прямой кишки и у 22 (34,9%) из 70 пациентов после операций выполненных традиционным способом. Из 18 прослеженных пациентов после лапароскопических операций в 2 наблюдениях через 1 год и в 1
через 2 года после операции выявлен рецидив в полости таза, и они погибли от прогрессии заболевания. Еще один пациент умер через 32 месяца с момента операции от метастатического поражения печени. Остальные 15 (83,3%) пациентов живы по настоящее время без признаков возврата заболевания.
При традиционных операциях по поводу рака прямой кишки без признаков рецидива пять лет прожили 17 из 22 больных (77,3%).
Обсуждение результатов
Технология мобилизации прямой кишки при различных заболеваниях не является стандартной и одинаковой. Изучив современные литературные данные и проведя собственные экспериментальные исследования, мы пришли к выводу о возможности использования 2 уровней мобилизации при злокачественных новооб-
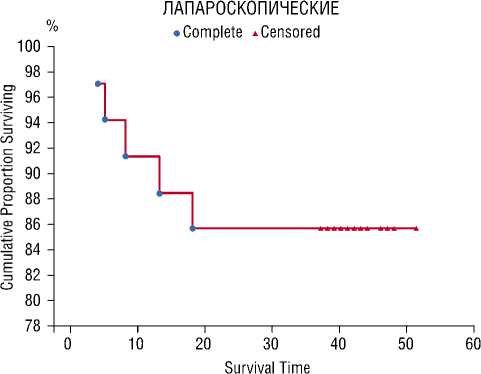
Рис. 4. Графики выживаемости больных, перенесших лапароскопические и традиционные вмешательства
Survival Time
E
РАСШИРЕННЫЙ
Complete .Censored
25 30
Survival Time
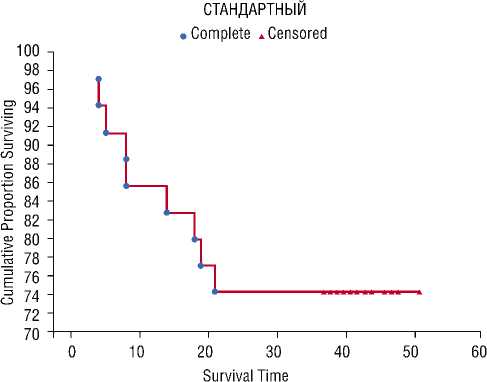
Рис. 5. Графики выживаемости больных перенесших расширенный объем операции (ЛД) и стандартный (без ЛД)
разованиях прямой кишки: в зависимости от стадии используется средний (Т1-3) или внешний (Т3-Т4) уровни мобилизации.
Результаты показали, что уровень мобилизации также оказывает существенное влияние на частоту интраоперационных осложнений. Наиболее безопасным (4,9% осложнений) является средний уровень мобилизации. В то же время при использовании внешнего уровня мобилизации частота осложнений возрастает более чем в 4 раза, различия статистически достоверны. Таким образом, внешний уровень мобилизации является самым опасным, а средний – наиболее безопасным, т.к. средний уровень проходит в бессосудистой зоне, а внешний – наоборот, в непосредственной близости от магистральных сосудов, при повреждении которых возникают тяжелые кровотечения.
В чем же проявляются преимущества лапароскопических технологий в резекциях прямой кишки по сравнению с традиционными операциями?
Нам удалось достоверно, почти в 2 раза, снизить количество функциональных нарушений в основной группе по сравнению с открытыми операциями, что связано с прецизионностью техники и меньшей травматичностью лапароскопического доступа. Следует отметить, что в подавляющем числе наблюдений функциональные нарушения носили временный характер и купировались в течение 0,5–6 месяцев после операции. Только у 2 (2,9%) пациентов основной и 4 (5,7%) пациентов группы сравнения мочеполовые нарушения носили стойкий характер, в результате чего были зарегистрированы как послеоперационные осложнения.
Радикальные операции при раке прямой кишки сопровождаются специфическими нарушениями функций конечного отдела толстой кишки и других органов таза. Очевидно, что функциональное состояние культи прямой кишки после радикальных сфинктеросохраняющих операций в большой степени зависит от возможных нарушений ее иннервации. Помимо аноректальных нарушений, после резекции прямой кишки часто развиваются урогенитальные расстройства. Четкую зависимость количества функциональных осложнений мы наблюдали при различном уровне мобилизации прямой кишки. Внешний уровень достоверно, более чем в 10 раз чаще, чем средний и внутренний, вызывает функциональные нарушения в обеих группах (p<0,05). Для их профилактики была предложена специальная нервсохраняющая техника, позволяющая в несколько раз уменьшить число таких осложнений.
Анализ послеоперационных осложнений показал их достоверное снижение в основной группе (на 12,6%). Отсутствие в основной группе таких осложнений, как нагноение раны, спаечная кишечная непроходимость, на наш взгляд, хоть и косвенно, но можно отнести к преимуществам лапароскопического доступа. Ни в одной из групп не было отмечено ни одного случая анастомозита, что было связано с использованием качественных степле- ров и правильной технологии сшивания. Легкие парезы кишечника имели место у 4 пациентов основной группы и у 7 – группы сравнения. Все они легко разрешались консервативными мероприятиями и поэтому не были вынесены как послеоперационные осложнения.
Наиболее грозным, характерным осложнением именно для ПР является несостоятельность колоректального анастомоза, (возникла у 4 (5,9%) пациентов основной группы и 5 (7,1%) – группы сравнения). Вместе с тем, уровень мобилизации не оказал никакого влияния на частоту возникновения осложнений в целом и на частоту несостоятельности анастомоза в обеих группах.
Главными контраргументами против лимфодис-секции многие авторы [13, 19] высказывают большое число осложнений и отсутствие достоверных данных о ее эффективности. Результаты исследования опровергли их точку зрения: мы отметили уменьшение числа рецидивов при использовании ЛД (особенно в основной группе – на 7%), однако результаты не носят достоверный характер.
Вместе с тем, отмечено достоверное (в 13,9 раз в основной группе и в 4,8 раз – в группе сравнения) увеличение частоты рецидивов при латеральном уровне резекции менее 1 мм (p<0,01). В подавляющем числе наблюдений латеральная граница резекции менее 1 мм зарегистрирована при резекции местнораспространенных опухолей. Таким образом, исследование зависимости частоты рецидивов от латеральной границы резекции позволяет сделать достаточно неожиданный вывод, что на частоту рецидивов достоверно влияет не столько местная распространенность опухоли (данная зависимость статистически недостоверна), сколько латеральная граница резекции (зависимость достоверна). Поскольку общая частота рецидивов при латеральной границе резекции менее 1 мм составила впечатляющую цифру – 36,9%. Однако данное заключение нуждается в дальнейшем подтверждении.
Ряд авторов считает невозможным пересечение мезоректума даже при резекции опухолей верхнеампулярного отдела прямой кишки, вследствие недостаточной радикальности [14]. Наши результаты показали, что пересечение мезоректума не оказывает практически никакого влияния на частоту рецидивов (пересечение мезоректума проводилось не менее чем в 5 см от края опухоли). То есть, анализируя результаты в обеих группах, следует отметить, что рецидивы одинаково часто возникают при ТМЕ и при резекциях с пересечением мезоректума при раке верхнеампулярного отдела. Таким образом, пересечение мезоректума не наносит ущерба радикальности вмешательства при раке верхнеампулярного отдела. Вместе с тем, очевидно, что при локализации рака в среднеампулярном отделе, пересекать мезоректум недопустимо.
При анализе эффективности ЛД отмечено существенное повышение трехлетней выживаемости пациентов. Так, после расширенных операций более года прожили 100,0% пациентов в обеих группах. К трем годам после операции этот показатель составил 94,1% после лапароскопической ЛД и 86,4% при традиционных вмешательствах. А при стандартном объеме операций показатель 3-х летней выживаемости составил 77,8% в основной группе и 70,6% в группе сравнения. При статистическом анализе влияния расширенного уровня мобилизации достоверных различий при лапароскопическом и традиционном способе выполнения операции не выявлено. Однако если сравнить обе группы в целом (лапароскопическая + открытая ЛД и открытые + лапароскопические вмешательства без ЛД) результаты приближаются к достоверным.
Выводы
-
1. Использование различных уровней мобилизации прямой кишки позволяет уменьшить травматичность операции при начальных стадиях рака с одной стороны, и увеличить радикальность при запущенных – с другой. При раке Т1-3 достаточно использования среднего уровня мобилизации, в то время, как при Т4 и подозрении на лимфогенное метастазирование необходим – внешний.
-
2. Ближайшие результаты показали, что использование расширенного уровня мобилизации в обеих группах сопровождается увеличением числа интраоперационных и функциональных осложнений, неизменным количеством послеоперационных осложнений и достоверным увеличением числа удаленных лимфоузлов.
-
3. Сравнительное изучение отдаленных результатов после расширенного и стандартного уровней мобилизации показало улучшение отдаленных результатов (снижение рецидивов и повышение выживаемости) после расширенных вмешательств в обеих группах. Однако результаты статистически недостоверны.
Список литературы Выбор оптимальных границ передней резекции прямой кишки при ректальном раке
- Ищенко В.Н. О классификаций передних резекций прямой кишки/В.Н. Ищенко, В.В. Токарчук, М.Н. Григорьев//Тихоокеанский мед. журн. -2003. -№1. -С. 85-87.
- Клейн К.В. Лапароскопические технологии в лечении колоректального рака/К.В. Клейн, А.В. Лахин, Ю.П. Латышев//Актуальные проблемы колопроктологии: тез. докл. V Всерос. конф. -Ростов н/Д., 2001. -С. 167.
- Царьков П.В. Новые технологии в хирургическом лечении местно-распространенного рака прямой кишки/П.В. Царьков, А.И. Тулина, А.Ю. Кравченко//Московский хирургический журнал. -2008. -Т1, №1. -С. 10-19.
- Чеканов М.Н. Диагностика бокового распространения и регионального метастазирования ректального рака: возможности магнитно-резонансной визуализации/М.Н. Чеканов, С.Г. Штофин, А.Ю. Летягин//Первая Междунар. конф. по торако-абдоминальной хирургии: сб. тез. -М., 2008. -С. 49-50.
- Heald R.J. Results of radical surgery for rectal cancer/R.J. Heald, N.D. Karanjia//World. J. Surg. -1992. -Vol.l6, №9. -P. 848-857.
- Heald R.J. Total mesorectal excision. The new European gold standard/R.J. Heald//J.G. Chir. -1998. -Vol.19, №6-7. -P. 253-255.
- Hida J. Indication for using high ligation of the inferior mesenteric artery in rectal cancer surgery/J. Hida, M. Yasutomi, T. Maruyama//Dis Colon Rectum. -1998. -Vol.41, №8. -P. 984-991.
- Munakata Y. Laparoscopy assisted low anterior resection for rectal cancer/Y. Munakata, K. Hayashi//Surg. Endosc. -1998. -Vol.12, №5. -P. 712.
- Nakafusa Y. Comparison of Multivisceral Resection and Standard Operation for Locally Advanced Colorectal Cancer: Analysis of Prognostic Factors for Short-Term and Long-Term Outcome/Y. Nakafusa, T. Tanaka, M. Tanaka//Dis Colon Rectum. -2004. -Vol. 47, №12. -P. 2055-2063.
- Takahashi T. Lateral node dissection and total mesorectal excision for rectal cancer/T. Takahashi, M. Ueno, K. Azekura//Dis Colon Rectum. -2000. -Vol.43, №10. -P. S59-S68.
- Takahashi Т. Lateral ligament: its anatomy and clinical importance/T. Takahashi, M. Ueno, K. Azekura//Semin. Surg. Oncol. -2000. -Vol.19, №4. -P. 386-395.
- Tanaka J.I. Minimally invasive approaches to colorectal cancer/J.I. Tanaka, F. Ishida, S. Endo//Abstracts of The 10-th World Congress of Endoscopic Surgery. -Berlin, 2006. -P. 54.
- Veenhof A.A. Laparoscopic TME for distal rectum cancer followed by a trans-anal coloanal anastomosis/A.A. Veenhof, A.F. Engel, van der Peet//Аbstract book of the 15-th International Congress of the European Association of Endoscopic Surgery. -Athens, 2007. -P 35.
- Veenhof A.A. Laparoscopic vs open total mesorectal excision; a comparative study on short-term outcomes/A.A. Veenhof, A.F. Engel, M.E. Craanen//Abstracts of The 10-th World Congress of Endoscopic Surgery. -Berlin, 2006. -P. 61-62.
- Watable M. Laporoscopic ultralow anterior resection combined with per anum intersphincteric rectal dissection for lower rectal cancer/M.Watable, T. Teranoto, H. Hasegava//Dis Colon Rectum. -2000. -Vol.43, №6. -P. S94-S97.
- Weaver D.W. Laparoscopically assisted transsacral resection of rectal cancer with primary anastomosis/D.W. Weaver, S.R. Tachempati//Surg. Endosc. -2000. -Vol.14, №8. -P. 703-707.
- Yoshida M. Comparison of open and laparoscopic ultra-low anterior resection of rectum/M. Yoshida, O. Okajima, S. Ikeda//Abstracts of The 10-th World Congress of Endoscopic Surgery. -Berlin, 2006. -P. 233.
- Yoshimitsu M. Laparoscopic surgery for mid or low rectal cancer/M. Yoshimitsu, O. Okajima, S. Ojima//Abstracts of The 10-th World Congress of Endoscopic Surgery. -Berlin, 2006. -P. 233.


