Выбор способа хирургического лечения хронического панкреатита, осложненного механической желтухой
Автор: Бедин В.В., Венгеров В.Ю., Шабунин А.В.
Журнал: Московский хирургический журнал @mossj
Статья в выпуске: 4 (50), 2016 года.
Бесплатный доступ
Целью данной работы является ретроспективная оценка результатов хирургического лечения больных хроническим панкреатитом (ХП), осложненным механической желтухой. За период с 2008 года по март 2016 года в ГКБ им С.П. Боткина находилось на лечении 59 пациентов с явлениями механической желтухи на фоне хронического панкреатита. Для разрешения желтухи 9 пациентам выполнены малоинвазивные хирургические вмешательства, 18 больным выполнялся Бернский вариант операции Бегера, у 22 больным операция Фрея в сочетании с билиодигестивным соустьем и 10 больным выполнялась пилоросохраняющая панкреатодуоденальная резекция (пПДР). Купирование болевого синдрома в отдаленном периоде было одинаково во всех группах, однако, у 8 пациентов после Бернского варианта операции Бегера диагностирован рецидив механической желтухи, за счет стриктуры анастомоза, потребовавший повторных хирургических вмешательств.
Хронический панкреатит, механическая желтуха
Короткий адрес: https://sciup.org/142211277
IDR: 142211277
Текст научной статьи Выбор способа хирургического лечения хронического панкреатита, осложненного механической желтухой
Хирургическое лечение хронического панкреатита (ХП) и его осложненных форм является одной из актуальных проблем современной хирургии ввиду высокой заболеваемости работоспособного населения [1, 2]. В России заболеваемость ХП составляет 27,4-50 случаев на 100000 населения в год. В западных странах этот показатель достигает значений от 1,6 до 56 случаев на 100000 населения в год [3]. Выбор оперативного вмешательства при ХП зависит от клинических проявлений, изменений протоковой системы, локализации процесса в поджелудочной железе (ПЖ), имеющихся осложнений со стороны общего желчного протока(ОЖП) двенадцатиперстной кишки (ДПК) и портальной вены, а также тяжесть сопутствующей патологии [4, 5]. Одним из частых осложнений ХП является механическая желтуха (МЖ), обусловленная сдавлением терминального отдела ОЖП фиброзно-измененной головкой ПЖ [6]. Фиброз головки ПЖ сопровождается морфологическими изменениями её нервных структур и является «основным субстратом» для патологических изменений всей ПЖ и развития осложнений [7, 8]. Имеющиеся в настоящее время в арсенале хирургов: Бернский вариант операции Бегера, операция Фрея в сочетании с билиодигестивным соустьем и пПДР позволяют устранить субстрат, вызывающий болевой синдром и сдерживать дальнейшее развитие патологического процесса в остающихся отделах ПЖ [9,10]. При тяжелых формах ХП осложненных МЖ и дуоденальной дистрофией наиболее обоснованной считается пилоросох-раняющая панкреатогастродуоденальная резекция (пПДР) [11]. Однако, в настоящее время доказано, что результаты дуоденсохраняющих вмешательств лучше пПДР в краткосрочной и среднесрочной перспективе, а в долгосрочной они сравнимы [11]. Опыт отделения гепатопанкреатобили-арной хирургии ГКБ им. С.П. Боткина показывает, что выбор оптимального варианта оперативного вмешательства у больных ХП, осложнённым МЖ, остаётся актуальной и до конца не решенной проблемой.
Материалы и методы: В отделении хирургии печени и поджелудочной железы ГКБ им. С.П. Боткина с 2008 по март 2015 года находились на лечении 232 больных с ХП и его осложнениями. У 59 (25,4%) пациентов была диагностирована МЖ. Возраст больных колебался от 30 до 74 лет. Мужчин было 47 (79,6%), женщин 12 (20,4%). Продолжительность заболевания составила от 4 до 35 лет, только у двух пациентов, которые поступили с клиникой МЖ, это был первый приступ ХП. Дефицит массы тела выявлен у 22 больных. У пяти пациентов в анамнезе отмечались рецидив МЖ. Для оценки интенсивности болевого синдрома до и после операции использовалась десятибалльная шкала оценки боли. В предоперационном периоде болевой синдром варьировался от 4 до 9 баллов.
Для выбора метода и объема оперативного лечения использовался алгоритм диагностических исследований,
:М.ОСКОВСКИЙ Лирургический УІХурнал включающий ультразвуковое исследование с доплеровским картированием (УЗИ), эндоскопическую эзофагогастродуоденоскопию, магниторезонансную компьютерную томографию (МСКТ) с пероральным и внутривенным контрастированием, исследование крови на СА19-9 и РЭА. Всем больным выполнялась магнитно-резонансная томография в режиме ретроградной панкреатикохолангиогра-фии (МРХПГ). Больным с подозрением на стеноз ДПК выполнялась рентгенография желудка и ДПК с барием. При подозрении на опухолевое поражение головки ПЖ проводилось эндосонография с тонкоигольной биопсией. Также, оценивалось общее состояние больного и сопутствующая патология.
Размер головки поджелудочной железы варьировался от 36 до 68 мм. У 44 (74,5%) больных диагностировано расширение главного панкреатического протока (ГПП) от 5 мм до 15мм. Вирсунголитиаз был выявлен у 37 (62,7%) пациентов. Кисты поджелудочной железы обнаружены у 16 (27,1%) пациентов, их размер варьировался от 15 мм до 73мм. У четырех (6,7%) пациентов, на фоне фиброзного изменения головки ПЖ, осложненного МЖ были выявлены признаки дистрофии ДПК. У 10 (16,9%) пациентов обнаружено повышение СА19-9 в 2-3 раза.
У всех 59 больных, при дообследовании, была диагностирована билиарная гипертензия за счет сдавления интра-паренхимотозной части общего желчного протока (ОЖП) вследствие фиброзного изменения головки ПЖ (рис.1). Расширение ОЖП варьировало от 12 до 24 мм. Показатели общего билирубина были от 56 до 264 мкмоль/л, явления холангита отмечены у 15(25,4%) пациентов. Степень тяжести МЖ оценивалась по классификации Гальперина Э.И. (2012 г.). У 35 (59,3%) больных выявлена МЖ класса «А», у 13 (22%) больных класса «В» и у 11 (18,7%) класса «С».
Показаниями к эндоскопической ретроградной декомпрессии ОЖП считали: механическую желтухи класса «В» и «С» ( по классификации Э.И. Гальперина), наличие тяжелой сопутствующей патологии (ASA IV-V), воспалительных изменений в ПЖ, псевдокистах и в парапанкреатической клетчатке. У 38 (64,4%) больных первым этапом выполнялось ретроградное дренирование желчных протоков «пластиковым» стентом, с целью предоперационного разрешения МЖ (рис. 2а). 9 (15,2%) больным с МЖ, при высоком риске послеоперационных осложнений, в связи с тяжелой сопутствующей патологией (ASA IV-V), как окончательный метод лечения выполнялось ретроградное эндоскопическое стентрование нитиноловым стентом (рис. 2б).
Выбор способа лапаротомного лечения ХП, осложненного механической желтухой, зависел от полученных результатов обследования - изменений протоковой системы, выраженности фиброзных изменений в головке ПЖ, наличии и локализации псевдокист, степени стеноза ДПК и степени выраженности портальной гипертензии [12]. Опе-
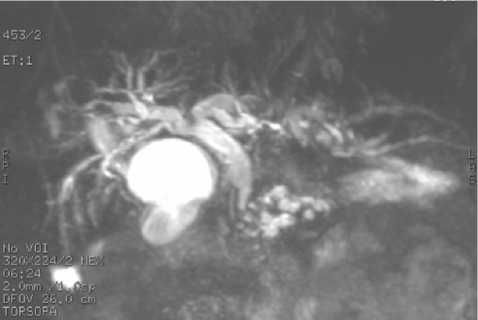
Рис. 1. МРХПГ больного с механической желтухой на фоне ХП
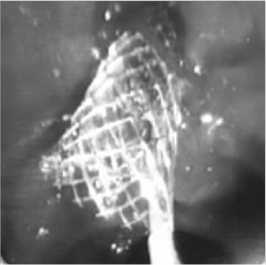
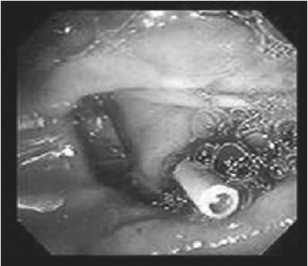
Рис. 2а. Стентирование пластиковым стентом
Рис. 2б. Стентирование нитиноловым стентом рация Фрея с формированием билиодигестивного соустья -холедохоеюноанастомоза (ХЕА) выполнена 22 (37,2%) пациентам. Показанием к данной операции являлось фиброзная трансформация головки поджелудочной железы с билиарной гипертензией в сочетании с панкреатической гипертензией и/или наличием псевдокист. Во время вмешательства на всем протяжении вскрывался главный панкреатический проток, удалялись конкременты, иссекалась ткань головки и крючковидного отростка поджелудочной железы, при этом сохранялось до 5-7 мм паренхимы, прилежащей верхнебрыжеечной вене, интрапаренхиматозной части общего желчного протока и стенке ДПК (рис. 3а). Выполнялсь холецистэктомия, ОЖП вскрывался в супрадуоденальном отделе в продольном направлении на протяжении до 15 мм. Последовательно выполнялось формирование панкре-атоеюностомии и холедохоеюноанастомоза на одной выключенной петле тонкой кишки по Ру длинной более 80 см (рис. 3б).
При аналогичных показаниях выполнялся Бернский вариант операции Бегера. Данная операция выполнена 18 (30,5%) больным. При этом, иссекалась фиброзно-измененная ткань головки поджелудочной железы, объем вмешательства увеличивался за счет иссечения паренхимы, прилежащей к интрапаренхиматозной части ОЖП, интра-панкреатический отдел ОЖП рассекался выше стриктуры (рис. 4а). Затем, для оттока желчи, стенки ОЖП фиксиро-
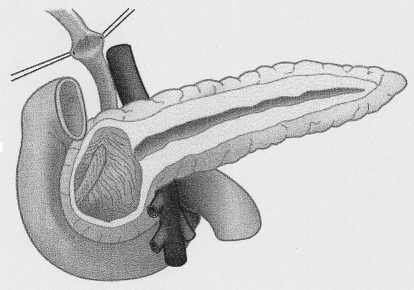
Рис. 3а. Схема этапа рассечения общего печеночного протока в су-прадуоденальном отделе при выполнении операции Фрея с формированием билиодигестивного соустья

Рис. 3б. Этап рассечения ГПП при операции Фрея вались узловыми швами (ПДС, биосин 5/0) к соединительнотканной пластинке по типу «открытой двери» в образовавшуюся полость, после субтотального иссечения головки ПЖ. Диаметр сформированного билиопанкреатического соустья составлял от 8 до 13 мм. Далее формировался пан-креатоеюноанастомоз на выключенной петле тонкой кишки по Ру (рис. 4б).
Пилоросохраняющая панкреатогастродуоденальная резекция выполнена 10 (16,9 %) больным, при этом, 4 больным на фоне фиброзного изменения головки поджелудочной железы, осложненного стенозом ОЖП, стенозом и дистрофией ДПК. 6 больным этот объем операции был выполнен в связи с невозможностью исключить опухолевый процесс головки ПЖ.
Для определения показателя качества жизни мы применили метод анкетирования, используя для этого многофакторную анкету-опросник EORTC QLQ-C30, разработанную Европейской организацией исследования и лечения рака (ЕORTC) [13]. Все данные были собраны для статистической оценки с помощью Excel. Анализ данных проводился с помощью SPSS для Windows. Для анализа полученных результатов использовались тест Мэнн-Уитней, тест Уилококсона. Значения Р менее 0.05 считались достоверными. Среднее значение показателя качества жизни перед ретроградным эндоскопическим дренированием 51,9 балла, перед опера-
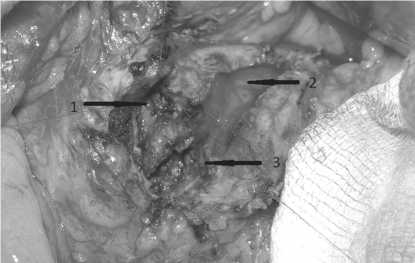
Рис. 4а. Этап операции Бернского варианта операции Бегера
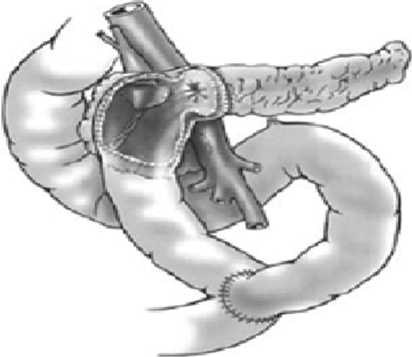
Рис. 4б. Схема Бернского варианта операции Бегера цией Фрея, с формированием билиодигестивного соустья, составлял 54,3 балла, в группе пациентов перед Бернским вариантом операции Бегера 53,9 балла и перед пПДР 53,2 балла (табл. 1).
Результаты и обсуждение
У всех больных в раннем послеоперационном периоде был купирован болевой синдром, в динамике по десятибалльной шкале боли он варьировался от 0 до 2 баллов. Во всех группах сравнения послеоперационной летальности не было. Для объективизации оценки результатов хирургического лечения клинические данные дополнялись лабораторными и инструментальными методами обследования: УЗИ, МСКТ. По данным лабораторных анализов у всех пациентов показатели общего билирубина были в пределах нормы. По данным УЗИ и МСКТ билиарной гипертензии не было.
Из 59 больных динамическое наблюдение удалось провести за 50 пациентами. Все оперированные больные осматривались 2 раза в год и по требованию. Проходили обследование, включающее: лабораторные анализы, определение уровня СА-19-9 и РЭА, УЗИ брюшной полости - 2 раза в год; МСКТ с пероральным и внутривенным контрастированием
Таблица 1
Оценка качества жизни в группах сравнения по EORTC QLQ-C30
|
Качество жизни |
Операция Фрея с формированием билиодигестивного соустья |
Бернский вариант операции Бегера |
пПДР |
Эндоскопическое стентирование нитиноловым стентом |
|
до операции |
54,3 |
53,9 |
53,2 |
51,8 |
|
после операции |
68,3 |
67,8 |
65,6 |
58,4 |
-
- 1 раз в год; МРТ с МРХПГ по показаниям. В отдалённом периоде наблюдения погибло 6 пациентов; 2 больных после ретроградного эндоскопического стентирования нитино-ловым стентом (на фоне рецидивирующих холангитов, апо-стематоза, печеночной недостаточности; тромбоэмболии легочной артерии), после дренирования после операции Фрея - 1 пациент (острый инфаркт миокарда), после Бернского варианта операции Бегера - 2 пациента (декомпенсированный цирроз печени; инсульт) и 1 пациент после пПДР (декомпенсация цирроза печени).
В группе пациентов после ретроградного эндоскопического стентирования нитиноловым стентом средний койко-день составил 8,1. В послеоперационном периоде осложнений не было. У всех больных данной группы рецидивировали приступы МЖ и холангита на фоне обтурации стентов в течение 3-6 месяцев, требующих повторной госпитализации для эндосопической санации стента 2-3 раза в год. У больных сохранялся болевой синдром и диспепти-ческие расстройства. Средняя общая оценка в данной группе больных составила 58,4 балла.
У больных после операции Фрея с ХЕА средний койкодень составил 11,3. В послеоперационном периоде у двух пациентов были выявлены осложнения II степени тяжести по Clavien-Dindo (кишечное кровотечение из области панкреатоеюноанастомоза, которое купировано консервативно; нагноение в область послеоперационного шва). При оценке отдаленных результатов, признаков билиарной гипертензии по данным КТ не выявлено, рецидивов МЖ не наблюдалось. У 2 респондентов сохранялись периодические рецидивы болевого синдрома. Однако, пациенты отмечали снижение интенсивности, длительности приступов болей, а частота сократилась до 1-2 раз в год. В послеоперационный период у пациентов отмечалось увеличение массы тела. Средняя общая оценка качества жизни после таких операций составила 68.3 балла, что достоверно выше чем до операции.
У больных после Бернского варианта операции Бегера, в послеоперационном периоде, было 3 осложнения II-IIIa степени тяжести по Clavien-Dindo (нагноение послеоперационного шва; острое жидкостное скопление сальниковой сумки, потребовавшее дренирование под УЗ-наведением; кровотечение из зоны панкреатоеюноанастомоза, потребовавшее рентгенэндоваскулярной остановки). Средний койко-день в данной группе составил 12,4. В динамике постоянный болевой синдром сохранялся у одного пациента, но он не превышал 2 баллов по шкале боли. У 2 наблюдаемых были выявлены приступы болевого синдрома, частота которых составила 2-3 в год. В послеоперационный период у пациентов отмечалось увеличение массы тела. В этой группе сравнения у 10 (55,6%) пациентов через 1-3 года после оперативного лечения по данным УЗИ, МСКТ и МРХПГ были диагностированы признаки билиарной гипертензии. У 8 (44,4%) больных отмечены явления рецидивирующей МЖ. После стандартного алгоритма обследования выявлено, что билиарная гипертензия была обусловлена стриктурой терминального отдела ОЖП. Были выставлены показания к оперативному вмешательству. На операции выявлены рубцовые изменения билиопанкреатоеюноанастомоза. Всем восьми пациентам был выполнен супрадуоденальный холе-дохоеюноастомоз с ранее сформированной выключенной петлей тонкой кишки по Ру. В дальнейшем, рецидивов механической желтухи, билиарной гипертензии у этих больных не отмечено. Среднее значение показателя качества жизни у этой группы больных составила 67,8 балла.
У больных после пПДР послеоперационный койко-день составил 14,9. Хотелось бы отметить, что количество послеоперационных осложнений после пПДР существенно выше, чем при дуоденсохраняющих операциях. У 4 (40%) больных были выявлены осложнения II-IIIa степени тяжести по Clavien-Dindo (нагноение послеоперационного шва; гастростаз, который разрешился на фоне консервативной терапии; острые жидкостные скопления, потребовавшее дренирование под УЗ-наведением; панкреатический свищ, закрывшийся самостоятельно). В этой группе у 2 пациентов сохранялись периодические приступы болевого синдрома, купирующихся на фоне консервативной терапии. При динамическом наблюдении больных, рецидива билиарной гипертензии и МЖ не было. В данной группе отмечалась стабилизация или снижение массы тела. После пПДР среднее значение качества жизни составило 65,6 балла.
Сравнение среднего значения качества жизни после операции отражено в таблице 1.
Выводы
При оценке послеоперационного качества жизни, выявлено, что наиболее низкий результат был в группе больных после стентирования нитиноловым стентом, что связано с
сохранением болевого синдрома и рецидивами МЖ и холангита, требующими госпитализаций в стационар. Результаты купирования болевого синдрома у операции Фрея с формированием ХЕА соустья на выключенной петле по Ру, у Бернского варианта операции Бегера и пПДР сопоставимы. Однако, качество жизни группы больных после пПДР ниже, чем в группах сравнения, вследствие диспептических расстройств и потери массы тела. При выполнении Бернского варианта операции Бегера в 44,4% случаев диагностирован рецидив МЖ, вследствие рубцовых изменений интрапаренхиматозного билиопанкреатоеюноанастомоза. Наиболее оптимальным способом хирургического лечения больных хроническим панкреатитом, осложненным механической желтухой, является операция Фрея в сочетании с холедохоеюноанастомозом.
Список литературы Выбор способа хирургического лечения хронического панкреатита, осложненного механической желтухой
- Буторова Л. И. и др. Хронический панкреатит как медикосоциальная проблема//Русский медицинский журнал. -2008. -Т. 16. -№. 7.
- Ивашкин В. Т. и др. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению функциональной диспепсии//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. -2012. -Т. 22. -№. 1. -С. 87-89.
- Ахтанин Е. А., Варава А. Б. Клинические рекомендации по хирургическому лечению больных хроническим панкреатитом.
- Егоров В. И. и др. Двухцентровое рандомизированное контролируемое исследование «Сравнительная оценка результатов субтотальной резекции головки поджелудочной железы с продольным панкреатикоэнтероанастомозом и без него при хроническом панкреатите при расширении главного панкреатического протока и отсутствии стриктур и камней в его просвете»//Новости хирургии. -2009. -Т 17. -№. 4.
- Farkas G. et al. Prospective randomised comparison of organ-preserving pancreatic head resection with pylorus-preserving pancreaticoduodenectomy//Langenbeck's Archives of Surgery. -2006. -Т. 391. -№. 4. -С. 338-342.
- Кубышкин В. А. и др. Тактика хирургического лечения больных хроническим панкреатитом//Хирургия. -2013. -Т. 1. -С. 17-24.
- Conwell D. L. et al. American Pancreatic Association practice guidelines in chronic pancreatitis: evidence-based report on diagnostic guidelines//Pancreas. -2014. -Т. 43. -№. 8. -С. 1143-1162.
- Fregni F., Pascual-Leone A., Freedman S. D. Pain in chronic pancreatitis: a salutogenic mechanism or a maladaptive brain response?//Pancreatology. -2007. -Т. 7. -№. 5-6. -С. 411-422.
- Gloor B. et al. A modified technique of the Beger and Frey procedure in patients with chronic pancreatitis//Digestive surgery. -2001. -Т. 18. -№. 1. -С. 21-25.
- Frulloni L. et al. Italian consensus guidelines for chronic pancreatitis//Digestive and Liver Disease. -2010. -Т. 42. -С. S381-S406.
- Hoffmeister A. et al. English language version of the S3-consensus guidelines on chronic pancreatitis: definition, aetiology, diagnostic examinations, medical, endoscopic and surgical management of chronic pancreatitis//Z Gastroenterol. -2015. -Т. 53. -№. 12. -С. 1447-1495.
- Andersen D. K., Frey C. F. The evolution of the surgical treatment of chronic pancreatitis//Annals of surgery. -2010. -Т. 251. -№. 1. -С. 18-32.
- Aaronson N. K. et al. The European Organization for Research and Treatment of Cancer QLQ-C30: a quality-of-life instrument for use in international clinical trials in oncology//Journal of the national cancer institute. -1993. -Т. 85. -№. 5. -С. 365-376.


