Выбор способа хирургического лечения при низком раке прямой кишки
Автор: Жерлов Г.К., Кошель А.П., Жаркова О.В., Панкратов И.В., Моторыкин А.С., Широкопояс А.С.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 3 (27), 2008 года.
Бесплатный доступ
Проведен анализ результатов клинического применения нового способа низкой передней резекции прямой кишки с формированием искусственной «ампулы» у 59 пациентов. При использовании этой методики осложнения в раннем послеоперационном периоде возникли у 15,3 % пациентов, при этом ни в одном случае не было несостоятельности швов анастомоза. Средний послеоперационный койко-день составил 11,2 ± 2,5 сут, средние сроки временной утраты трудоспособности после операции - 68,7 ±11,3 сут. Сравнительный анализ качества жизни больных (SF-36) и состояния держания кала (Wexner score) показал преимущество разработанной операции по сравнению с общепринятой методикой низкой передней резекции прямой кишки.
Рак прямой кишки, низкая передняя резекция, кишечный резервуар, качество жизни
Короткий адрес: https://sciup.org/14054854
IDR: 14054854 | УДК: 616.351-006.6-089
Choice of surgical treatment method for low rectal cancer
Clinical results of a new surgical technique for low anterior rectal resection with formation of artificial "ampoule" were analyzed in 59 patients. Complications in early postoperative period were observed in 15.3% of patients, none of the patients developed anastomosis failure. The median postoperative hospital stay was 11.2 ± 2.5 days, the median time of temporary disability to work after surgery was 68.7 ± 11.3 days. Comparative analysis of life quality of the patients had shown the advantage of the new technique over the conventional method of low anterior rectal resection.
Текст научной статьи Выбор способа хирургического лечения при низком раке прямой кишки
Хирургическое лечение рака прямой кишки берет свое начало от Ernest Miles, впервые в 1908 г. описавшего чрезбрюшинную резекцию прямой кишки [4]. До настоящего времени радикальное хирургическое вмешательство остается методом выбора в лечении большинства пациентов с опухолями, локализованными в прямой кишке. При этом основная задача хирурга заключается, с одной стороны, в удалении опухоли с адекватной мезоректумэктомией, а с другой – в формировании первичного анастомоза, что гарантировало бы не только минимальные осложнения, но и удовлетворительный функциональный результат. Тем не менее после выполнения передней резекции прямой кишки с формированием колоректального анастомоза вблизи от зубчатой линии у части пациентов развивается так называемый синдром «low anterior resection», или «синдром низкой передней резекции», который проявляется частыми императивными позывами к дефекации, недержанием кала, многомоментным опорожнением и чувством неполной эвакуа-
ции [2, 3]. С целью нормализации резервуарной и моторной функции после низкой передней резекции предложено большое количество способов формирования резервуара из толстой кишки [1, 7, 8]. Вместе с тем до настоящего времени функциональные результаты этих операций (особенно в отдаленные сроки) остаются не всегда удовлетворительными, снижая качество жизни оперированных больных [1].
Материал и методы
В нашей клинике в 2001 г. разработана оригинальная методика формирования толстокишечного резервуара при низкой передней резекции прямой кишки (Патент РФ № 2302827 от 20.07.07). Указанная методика предполагает:
-
1. Выполнение низкой передней резекции прямой кишки и мезоректумэктомии;
-
2. Формирование резервуара из толстой кишки.
Обязательным моментом операции является лимфодиссекция в основании a. mesenterica
inferior и перевязка верхней прямокишечной артерии у места ее отхождения. При этом удаляются лимфатические узлы, которые являются коллекторами лимфооттока от верхне- и среднеампулярного отделов прямой кишки. Лирообразным разрезом рассекается париетальная брюшина спереди от прямой кишки. После этого проводится мобилизация прямой кишки в объеме тотальной мезоректумэктомии. Следует отметить, что в последние годы выполнение мезоректумэктомии является стандартной процедурой при операциях по поводу рака средней и нижней трети прямой кишки, что позволяет значительно сократить процент местного рецидива опухоли, особенно при выполнении сфинктеросохраняющей резекции [5, 6].
После выполнения низкой передней резекции прямой кишки выше места будущего формирования колоректального анастомоза на 20–30 мм по противобрыжеечному краю иссекают серозно-мышечную оболочку длиной 50–55 мм и шириной 15–18 мм без вскрытия просвета кишки (рис. 1). Образованную площадку, лишенную серозно-мышечной оболочки, сшивают в поперечном направлении узловыми швами (рис. 2). После чего формируется «ректосигмоидный переход». Сформированную конструкцию низводят в полость малого таза. В области задней полуокружности сигмовидной и прямой кишок накладывают узловые серозномышечные швы. Свободные от мышечной оболочки подслизистые основы обеих кишок восстанавливают непрерывным подслизистым кетгутовым швом. Переднюю полуокружность колоректального анастомоза перитонизируют узловыми серозно-мышечными швами. Брюшина малого таза восстанавливается над областью сформированного толстокишечного резервуара (рис. 3). Операция завершается дренированием полости малого таза через забрюшинный доступ двумя силиконовыми трубками.
С марта 2001 по март 2007 г. низкая передняя резекция прямой кишки с формированием кишечного резервуара в предложенной модификации выполнена 59 пациентам в возрасте от 45 до 70 лет (табл. 1). Показанием во всех случаях служил рак прямой кишки с локализацией опухоли в средне- и нижнеампулярном отделе (в среднем – 10 ± 2,7 см от ануса). Стадию про-
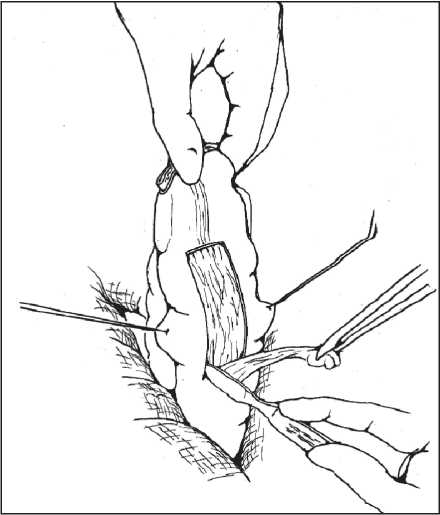
Рис. 1. Этап операции: подготовка к формированию резервуара
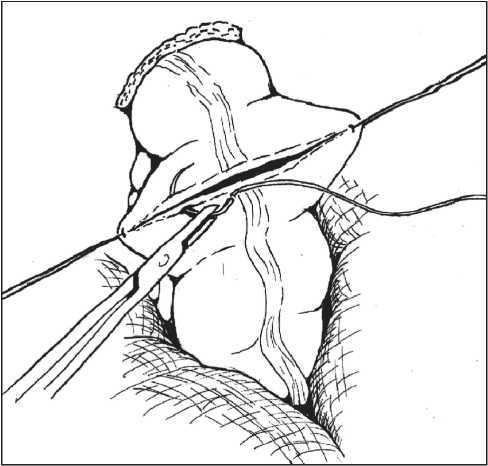
Рис. 2. Этап операции: процесс формирования резервуара
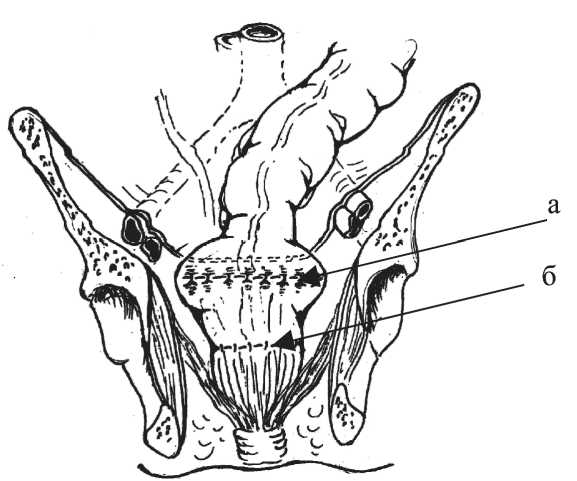
Рис. 3. Окончательный вид сформированного кишечного резервуара: а – резервуар, б – колоректальный анастомоз
Таблица 1
|
n |
Возраст (лет) |
|||
|
41 - 50 |
51 - 60 |
61 - 70 |
||
|
Мужчины |
39 |
5 |
25 |
9 |
|
Женщины |
20 |
2 |
11 |
7 |
|
Всего |
59 |
7 |
36 |
16 |
Таблица 2
|
n |
Стадии опухолевого процесса |
||||||
|
T1N0M0 |
T2N0M0 |
T2N1M0 |
T3N0M0 |
T 3 N , M o |
T4N1M0 |
||
|
Мужчины |
39 |
0 |
5 |
7 |
14 |
9 |
4 |
|
Женщины |
20 |
1 |
1 |
4 |
6 |
5 |
3 |
|
Всего |
59 |
1 |
6 |
11 |
20 |
14 |
7 |
Распределение оперированных больных по полу и возрасту
Распределение больных по полу и стадии опухолевого процесса
цесса определяли по классификации TNM (табл. 2). Все пациенты получили не менее 4 курсов химиотерапии в адъювантном режиме.
В представленном наблюдении обобщены данные медицинских записей и результаты прямого общения с пациентами. В послеоперационном периоде проводили изучение порогового и максимально переносимого объемов путем введения в прямую кишку на определенную глубину тонкостенного баллона и последующего заполнения его теплой жидкостью. При проведении данного исследования пользовались следующими показателями (все объемы измерялись в миллилитрах):
-
1. Пороговый объем (ПО) - объем, при котором пациент начинает ощущать заполнение прямой кишки;
-
2. Объем дефекации (ОД) – объем, при котором у пациента появляется позыв на дефекацию;
-
3. Максимально переносимый объем (МПО) - объем, при котором пациент ощущает императивный позыв на дефекацию.
Результаты и обсуждение
Отдаленные результаты комбинированного лечения рака прямой кишки будут представлены в наших последующих работах. В раннем послеоперационном периоде осложнения возникли у 9 (15,3 %) пациентов, в том числе в 5
случаях – нагноение послеоперационной раны, в 2 – послеоперационной плеврит, в 2 – мочевая инфекция на фоне длительной катетеризации мочевого пузыря. Среднее время нахождения пациента в стационаре после операции составило 11,2 ± 2,5 сут. Средние сроки временной утраты трудоспособности после операции равнялись 68,7 ± 11,3 сут. Средний послеоперационный период достигал 46,1 ± 2,5 мес, в интервале от 24 до 72 мес. В течение 6 мес после операции рецидив опухоли выявлен у одного пациента, один пациент в указанные сроки умер от прогрессирования ишемической болезни сердца.
Анализ результатов изучения резервуарной функции сформированного резервуара показал, что уже через 6 мес после операции отмечается увеличение всех показателей объемов прямой кишки. А наличие разницы в объеме дефекации и максимально переносимом объеме у пациентов – от 20 до 30 мл – свидетельствует о большей растяжимости стенки кишки в области «искусственной ампулы» у пациентов, оперированных по разработанной методике (табл. 3). При рентгенологическом исследовании в сроки от 6 мес и более выше колоректального анастомоза во всех наблюдениях отмечается расширение просвета кишечного резервуара до 4,5–6,3 см (m=5,2±0,6 см), стенки кишки ровные, эластичные, свободно расправляются при введении контрастной массы (рис. 4).
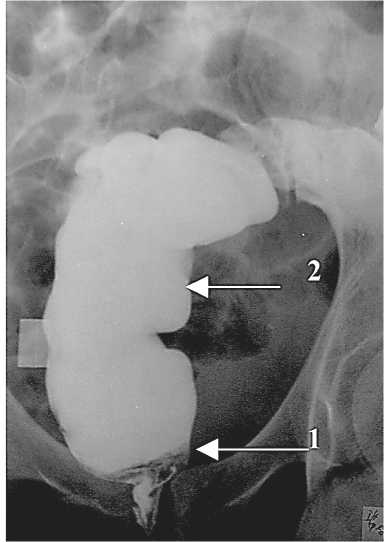
Рис. 4. Проктография. Больной Ф., 12 мес после операции: 1 – зона колоректального анастомоза, 2 – толстокишечный резервуар
Как было отмечено выше, одним из основных клинических проявлений «синдрома низкой передней резекции» является недержание кала, наличие императивных позывов и т.д. В этой связи интересным представляется изучение запирательной функции анального сфинктера в непосредственной оценке самим пациентом. При этом степень инконтиненции рассматрива- лась только в качестве клинического критерия и оценивалась по шкале Wexner’a (Wexner score) [9]. Изучение степени анальной инконтиненции было проведено у 37 пациентов после низкой передней резекции с формированием «новой ампулы» прямой кишки. Из исследования были исключены 3 пациента в связи с генерализацией процесса в сроки от 6 до 18 мес после операции и один больной, умерший от сопутствующей сердечной патологии.
С целью получения сравнительных результатов было проведено аналогичное исследование у 20 пациентов после низкой передней резекции с «прямым» колоректальным анастомозом без формирования резервуара (табл. 4). В качестве группы сравнения были взяты результаты исследования качества жизни у 14 здоровых волонтеров. Сравниваемые группы были сопоставимы по полу и возрасту
В ранние сроки после операции у пациентов в основной и контрольной группах основные жалобы были на недержание жидкого кала и газов. Все это неизбежно требовало изменения образа жизни, ограничивало трудовую и социальную реабилитацию больных. В течение первого года после операции происходит значительное улучшение состояния держания кала в обеих группах, но в первую очередь у пациентов с искусственной «ампулой» (основная группа). По прошествии после операции одного года и более, за счет включения в работу резервуара,
Таблица 3
Показатели объемов кишечного резервуара в различные сроки после операции
|
Показатели (мл) |
Сроки наблюдения (мес) |
|||
|
1,5–3 |
6–12 |
24 |
36–50 |
|
|
Пороговый объем |
27,2 ± 4,3 |
46,5 ± 2,3* |
59,6 ± 2,3* |
66,3 ± 2,9 |
|
Объем дефекации |
65,4 ± 3,2 |
103,7 ± 4,2* |
122,9 ± 3,8 |
131,7 ± 5,1* |
|
Максимально переносимый объем |
87,9 ± 4,2 |
125,8 ± 5,9* |
149,7 ± 7,9* |
162,7 ± 6,6* |
Примечание: * – различия статистически достоверны по сравнению с предыдущими исследованиями (р<0,01).
Таблица 4
Группы больных раком прямой кишки, у которых в послеоперационном периоде проводилась оценка качества жизни
|
n |
Сроки после операции (мес) |
||||
|
1,5–3 |
6–12 |
24 |
36–60 |
||
|
Основная группа |
33 |
33 |
33 |
29 |
15 |
|
Контрольная группа |
20 |
20 |
20 |
18 |
16 |
Таблица 5
Показатели Wexner score в разные сроки после операции в зависимости от способа формирования анастомоза
|
Сроки после операции (мес) |
||||
|
1,5–3 |
6–12 |
24 |
36–60 |
|
|
Основная группа |
12,1 ± 2,1 |
9,3 ± 1,9 |
5,4 ± 1,1* |
4,8 ± 0,7* |
|
Контрольная группа |
13,3 ± 0,7 |
11,3 ± 0,3 |
11,2 ± 0,4 |
10,2 ± 1,5 |
|
Здоровые волонтеры |
1,2±0,01 |
|||
Примечание: * – различия статистически достоверны по сравнению с предыдущими исследованиями (р<0,01).
происходила адаптация организма к возникшей ситуации, и через 2 года разница в уровне держания кала у пациентов с кишечным резервуаром и контрольной группы становится достоверной (табл. 5). В сроки от 3 до 5 лет после операции показатели держания кала у пациентов основной и контрольной групп по шкале Wexner’a приближались к нормальным показателям, составляя 4,6 ± 0,4 и 3,1 ± 0,5 балла соответственно. Таким образом, результаты изучения функции держания кала у больных после низкой передней резекции с помощью шкалы Wexner’a показали, что сформированная искусственная «ампула» прямой кишки способствует профилактике анальной инконтиненции как ведущего симптома синдрома «low anterior resection».
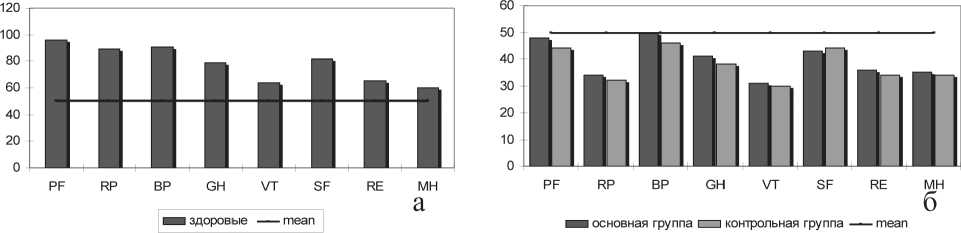
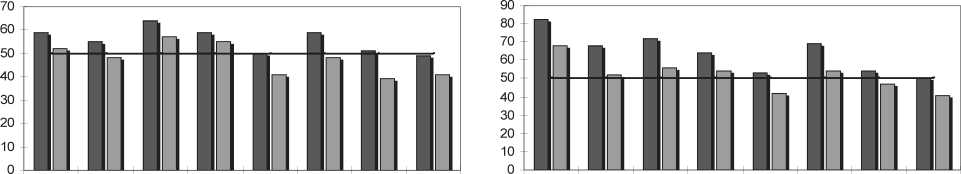
Оценивая качество жизни по опроснику SF-36 [10, 11], отмечено снижение показателей уровня качества жизни в ранние сроки после операции, что обусловлено как непосредственно операционной травмой, так и возникшими новыми анатомо-физиологическими взаимоотношениями. Однако динамическое наблюдение за пациентами в ближайшие и отдаленные сроки после операции демонстрирует «рост» качества жизни в обеих группах (рис. 5 а-г). Установлено, что уже в ближайшем, а тем более в отдаленном послеоперационном периоде показатели качества жизни в основной группе приближаются к средним значениям по всем категориям вопросов. При этом в отдаленном послеоперационном периоде отмечаются достоверные различия качества жизни у пациентов с кишечным резервуаром и после «стандартной» операции. В основной группе относительно низкие показатели МН (Mental Health – психическое здоровье) и VT (ViTality – жизненная активность) можно объяснить характером основного процесса, приведшего к операции. Вместе с тем сравнительно высокие показатели шкалы RP (Role-Physical Functioning – ролевое функционирование) и SF (Social Functioning – социальное функционирование) свидетельствуют о восстановлении физического и социального состояния пациента, что благоприятно сказывается на его повседневной деятельности.
Сравнение показателей Wexner score и SF-36 позволяет сделать вывод о том, что значительную роль в уровне качества жизни во все сроки после операции низкой передней резекции прямой кишки оказывает состояние держания кала. Так, если в ранние сроки после операции отмечаются выраженные проявления инкон-тиненции, то и данные SF-36 указывают на снижение качества жизни и, напротив, когда в отдаленном послеоперационном периоде происходит восстановление резервуарной функции прямой кишки, уровень качества жизни по SF-36 повышается.
Таким образом, разработанный способ формирования «neo rectum» после низкой передней резекции прямой кишки, направленный на восстановление ее резервуарной функции и профилактику синдрома «низкой передней резекции», позволяет значительно повысить уровень качества жизни больных, особенно в отдаленном послеоперационном периоде, в первую очередь за счет снижения проявлений анальной инконти-ненции. Несмотря на то, что новый метод реконструкции прямой кишки технически несколько сложнее, данное исследование наглядно продемонстрировало, что он может быть адекватной альтернативой профилактики синдрома «низкой передней резекции». Вместе с тем авторы со-
Показатели SF-36 у здоровых Данные8Р-36 в ранние сроки после операции
Данные SF-36 в ближайшие сроки после операции Данные SF-36 в отдаленные сроки после операции
PF RP BP GH VT SF RE МН PF RP BP GH VT SF RE МН
В г
^е основная группа i---1 контрольная группа---mean ^е основная группа i—1 контрольоная группа---mean
Рис. 5. Показатели качества жизни по SF-36 в сравниваемых группах: а – здоровые волонтеры, б – больные раком прямой кишки в ранние сроки после операции, в – больные раком прямой кишки в ближайшие сроки после операции, г – больные раком прямой кишки в отдаленные сроки после операции
гласны, что для подтверждения значимости нового реконструктивного метода необходим сравнительный анализ данного метода не только с «классической» операцией без формирования резервуара, но также с пациентами, которым выполняли формирование резервуара по другим методикам в рамках перспективных контролируемых исследований.


