Выбор сроков малых ампутаций у больных с критической ишемией и изолированной гангреной пальцев
Автор: Асланов А.Д., Логвина О.Е., Карданова Л.Ю., Дунаев С.А., Готыжев М.А., Куготов А.Г., Куготов А.Х., Эдигов А.Т., Таукенова Л.И., Жириков А.В., Бетуганова А.Л., Хашев А.Ч.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 4 (82), 2022 года.
Бесплатный доступ
Введение. Поражение периферических артерий является одним из грозных состояний в группе заболеваний болезней системы кровообращения.Материалы и методы. В нашем исследовании мы сформировали изолированную группу по лечению больных без выраженного инфицирования, но с дистальными некрозами, которые следовало удалять после восстановления кровотока. Открытым остается вопрос о сроках выполнения ампутации. Такая операция возможна как одномоментно, так и этапно. Целью настоящего исследования явилась оценка влияния сроков малых ампутаций на результаты лечения. В группу с одномоментной ампутацией мы включили 26 больных, которым операцию выполнили или одномоментно с шунтирующим вмешательством или в течение суток после эндоваскулярной реваскуляризации. Отсроченная ампутация пальцев выполнялась в сроки от 5 до 14 суток с момента реваскуляризации, таких больных было 36.Обсуждение. Мы не нашли статистически значимых различий между отдаленными результатами по представленному параметру.Результаты. Показатель выживаемости в течение года составил 92 % в группе с одномоментной ампутацией пальцев и 88 % - с этапной.
Критическая ишемия нижней конечности, ампутация нижних конечностей, этапные малые ампутации нижних конечностей
Короткий адрес: https://sciup.org/142236455
IDR: 142236455 | УДК: 617-089.844 | DOI: 10.17238/2072-3180-2022-4-70-75
Timing of minor amputations in patients with critical ischemia and isolated finger gangrene
Introduction. The lesion of peripheral arteries is one of the formidable conditions in the group of diseases of the circulatory system diseases.Materials and methods. In our study, we formed an isolated group for the treatment of patients without severe infection, but with distal necrosis, which should be removed after the restoration of blood flow. The question of the timing of amputation remains open. Such an operation is possible both simultaneously and in stages. The purpose of this study was to assess the impact of the timing of small amputations on the results of treatment. In the group with simultaneous amputation, we included 26 patients who underwent surgery either simultaneously with bypass surgery or within a day after endovascular revascularization. Delayed amputation of fingers was performed within 5 to 14 days from the moment of revascularization, there were 36 such patients.Discussion. We did not find statistically significant differences between the long-term results for the presented parameter.Results. The survival rate during the year was 92 % in the group with simultaneous amputation of fingers and 88 % - with a staged one.
Текст научной статьи Выбор сроков малых ампутаций у больных с критической ишемией и изолированной гангреной пальцев
Поражение периферических артерий диагностировано примерно у 200 млн. человек во всем мире и является одним из грозных состояний в группе заболеваний болезней системы кровообращения [1]. Несмотря на современные способы лечения, в частности реваскуляризирующие операции, до сих пор сохраняется высокая частота потери конечности и инвалидизации больных, что, в свою очередь, увеличивает социальную нагрузку на государство [2].
На фоне разрушения тканей часто к ишемическим проблемам прибавляется инфекция, которая усугубляет течение заболевания. Реваскуляризация при отсутствии инфекции и выраженных некрозов позволяет купировать появившиеся симптомы. При наличии выраженного инфекционного процесса восстановление кровотока способно привести к септикопиемии с дальнейшим прогрессированием сепсиса. Учитывая данное обстоятельство, на стадии некроза тканей одна лишь реваскуляризирующая процедура не способна излечить больного. Для лечения требуется комплексный подход, направленный на минимизацию системного воздействия от реперфузии, купирование инфекции, а также выполнение вмешательств по удалению очагов некроза и закрытию кожных покровов после них [3].
В нашем исследовании мы сформировали изолированную группу по лечению больных без выраженного инфицирования, но с дистальными некрозами, которые следовало удалять после восстановления кровотока. Открытым остается вопрос о сроках выполнения ампутации. Такая операция возможна как одномоментно, так и этапно. Целью настоящего исследования явилась оценка влияния сроков малых ампутаций на результаты лечения.
Материалы и методы
В исследование включено 62 больных, кому выполняли реваскуляризацию с последующей ампутацией одного или нескольких пальцев на стопе. Все больные имели степень поражения по WIFi – 2–3–0(1). Инфекция на стопе 1 степени была у 13 больных. Остальных больных отнесли к 0 в связи с сухими некрозами на пальцах.
Таблица 1
Клиническая характеристика больных
Clinical characteristics of patients
Table 1
|
Параметр/Parameter |
Группа/ Group 1, n=26 |
Группа/ Group 2, n=36 |
|
Гипертоническая болезнь/ Hypertension |
20 (76,9 %) |
27 (75,0 %) |
|
Хроническая сердечная недоста-точность/Chronic heart failure |
12 (46,2 %) |
19 (52,8 %) |
|
Ишемическая болезнь сердца/ Coronary heart disease |
14 (53,4 %) |
16 (44,4 %) |
|
Фибрилляция предсердий/ Atrial fibrillation |
6 (23,1 %) |
7 (19,4 %) |
|
Дисциркуляторная энцефалопатия/ Dyscirculatory encephalopathy |
12 (46,2 %) |
20 (55,6 %) |
|
Хроническая обструктивная болезнь легких/ Chronic obstructive pulmonary disease |
4 (15,4 %) |
3 (8,3 %) |
|
Язвенная болезнь желудка и 12-п кишки/ Peptic ulcer of the stomach and 12-n intestine |
5 (19,2 %) |
7 (19,4 %) |
|
Хроническая болезнь почек/ Chronic kidney disease |
8 (30,1 %) |
9 (25,0 %) |
|
Анемия, Hb менее 100 г/л/ Anemia, Hb less than 100 g/l |
2 (7,7 %) |
4 (11,1 %) |
|
Курение/ Smoking |
21 (80,7 %) |
30 (83,3 %) |
|
Гиперлипидемия/ Hyperlipidemia |
23 (88,5 %) |
35 (97,2 %) |
|
Сахарный диабет/ Diabetes mellitus |
7 (26,9 %) |
14 (38,9 %) |
|
Ожирение/ Fatness |
11 (42,3 %) |
12 (33,3 %) |
В группу с одномоментной ампутацией мы включили 26 больных, которым операцию выполнили или одномоментно с шунтирующим вмешательством, или в течение суток после эндоваскулярной реваскуляризации.
Отсроченная ампутация пальцев выполнялась в сроки от 5 до 14 суток с момента реваскуляризации, таких больных было 36.
Частота сопутствующих заболеваний была сопоставима в обеих группах (табл. 1).
Методы статистической обработки материала
Все статистические расчёты проводили в программе Statistica 8.0 и пакета программ Misrosoft Office 2016. Структурированный сбор данных для исследования осуществляли в электронные таблицы. Проверенные данные обрабатывали методами статистического анализа. Для показателей, характеризующих качественные признаки, указывали абсолютное число (n) и относительную величину (%). Количественные показатели, подчиняющиеся нормальному закону распределения, описывали с помощью среднего значения (M) и стандартного отклонения (±SD).
При сравнении двух групп использовали непарный U-критерий Манна-Уитни. Для сравнения числовых характеристик выборочных распределений более чем в двух независимых группах использовали критерий Фридмана. При оценке отдаленных результатов использовали построение кривых по Каплан-Маер. Проверку статистических гипотез проводили при критическом уровне значимости p=0,05.
Обсуждение
Частота КИНК не уменьшается несмотря на совершенствование методов лечения. Зачастую в литературе отдельно обсуждают возможности лечения раневых поверхностей и реваскуляризации. Современная классификация WIFI пытается объединить эти два крупных этапа лечения в один, но все равно при анализе литературы понимание вариантов лечения затруднительно.
Наиболее часто в литературе сравниваются результаты реваскуляризации разными способами. Для оценки эффективность каждого из методов применяют схемы согласно ангиосомной теории и без нее. Необходимо учитывать, что при открытых операциях хирург выбирает целевую артерию для шунтиоо-вания исходя из анатомии и характера поражения артерий нижних конечностей, что зачастую не позволяет выполнить вмешательство согласно представленной теории. Естественно, что чем больше будет реваскулиризрованных артерий, тем лучше будет приток к раневой зоне, это подтверждается в различных исследованиях [4]. В крупных рандомизированных исследованиях уже доказана схожая эффективность открытых и эндоваскулярных методов реваскуляризации [5].
Наши результаты представлены без оценки вариантов восстановления кровотока по ангиосомной теории. Было про- демонстрировано, что периоперационная летальность выше в 4 раза после открытых вмешательств, однако результаты в течение года была сопоставимы по выживаемости, сохранности конечности и заживлению трофических дефектов.
После восстановления кровотока важнейшим этапом считаем заживление пораженных дефектов [6]. Одна из самых «безопасных» групп больных была с поражением пальцев стопы. Несмотря на наличие инфекционных процессов результаты очень перспективны. Мы добились выживаемости в течение года около 90 %. В этой части исследования старались оценить необходимость и целесообразность ампутации пальцев и закрытия раневого дефекта во время операции или в течение суток после реконструктивной операции и сравнивали результаты с отсроченной ампутацией. Мы не нашли различий между группами, что свидетельствует о том, что при таком варианте поражения ампутацию пальцев следует проводить в любой момент после реваскуляризации.
Результаты
После реваскуляризации в течение 30 дней умерло 4 (6,5 %) больных, троим из них была выполнена одномоментная ампутация пальцев.
Показатель выживаемости в течение года составил 92 % в группе с одномоментной ампутацией пальцев и 88 % – с этапной (рис. 1). Мы не нашли статистически значимых различий между отдаленными результатами по представленному параметру. Результаты на наш взгляд достаточно хорошие и отражают высокую эффективность такого хирургического подхода в лечении больных.
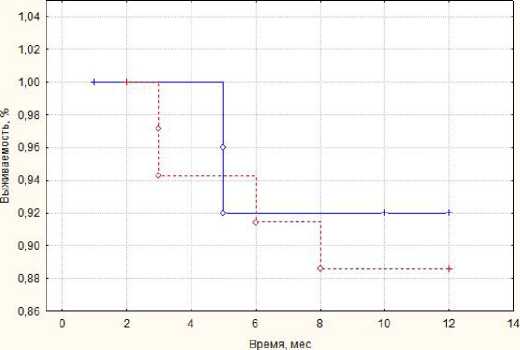
— одномоментная ампутация — этапная ампутация
Рис. 1. Выживаемость больных в течение года в зависимости от метода ампутации пальцев Fig. 1. Survival rate of patients during the year depending on the method of finger amputation
Следующим немаловажным параметром для сравнения является частота потребности больших ампутаций после хирургического вмешательства. Ампутации чаще всего связывают с прогрессирующими некрозами или инфекционным процессом. В нашем исследовании мы так же не нашли достоверных различий по частоте данного осложнения между представленными группами (рис. 2).
К сожалению, частота выполнения больших ампутация даже при столь малом объеме пораженных тканей сохраняется вы- сокой. В группе с одномоментной операция она составила 13 %,
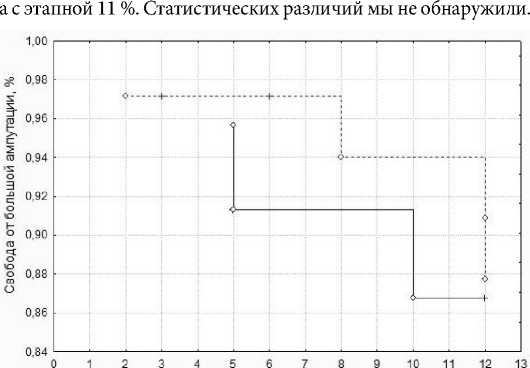
Время, мес одномоментная ампутация этапная ампутация
Рис. 2. Частота больших ампутаций у больных с этапным и одномоментным подходом при поражении пальцев стопы Fig. 2. The frequency of large amputations in patients with a step-by-step and one-step approach with toe lesions
А вот скорость заживления дефекта после выполнения ампутации была наиболее важна (рис. 3). Мы столкнулись с проблемой, что при отсутствии ранее выполненной ревизии в зоне некрозов (сухой палец, с минимальным отделяемым) высока вероятность выраженных воспалительных процессов возле проксимальной фаланги, которая не всегда позволяла выполнить ушивание зоны ампутации. А также была достаточно высокая частота рецидива инфекционного процесса.
В итоге мы получили данные, свидетельствующие о том, что в течение 3-х месяцев заживает 30–40 % всех дефектов, к 5 месяцем больше половины конечностей сохранено, но остается немалая часть больных, у кого процессы или прогрессируют (что приводит к ампутации (рис. 2), или требуют повторных санкционных вмешательств, этапных методов лечения. При этом мы опять же не отметили различий между группами, однако, при отдельной операции с большей частотой мы оставляли первично не закрытый дефект после ампутации пальца, что замедляло процесс заживления.
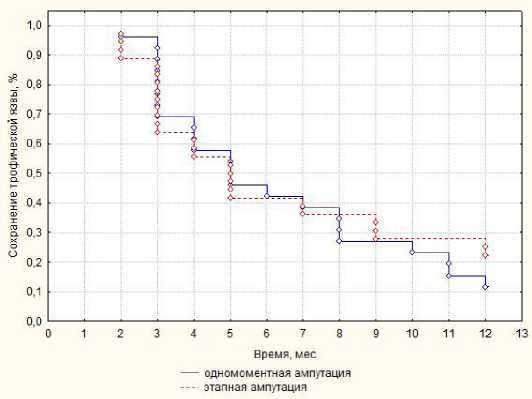
Рис. 3. Заживление трофических дефектов после выполнения ампутации пальцев
Fig. 3. Healing of trophic defects after amputation of fingers
Таким образом, следует отметить, что сроки ампутации пальцев при их изолированном поражении при КИНК не имеют явного значения. Методы хирургической коррекции в данном случае должны определяться технической возможностью конкретного лечебного учреждения.
Список литературы Выбор сроков малых ампутаций у больных с критической ишемией и изолированной гангреной пальцев
- Fowkes F.G., Rudan D., Rudan I. et al. Comparison of global estimates of prevalence and risk factors for peripheral artery disease in 2000 and 2010: a systematic review and analysis. Lancet, 2013, № 382(9901), рр. 1329-1340.
- Conte M.S. Bypass versus Angioplasty in Severe Ischaemia of the Leg (BASIL) and the (hoped for) dawn of evidence-based treatment for advanced limb ischemia. J Vasc Surg., 2010, № 51(5 Suppl), рр. 69-75.
- Zhan L.X., Branco B.C., Armstrong D.G., Mills J.L. Sr. The Society for Vascular Surgery lower extremity threatened limb classification system based on Wound, Ischemia, and foot Infection (WIfI) correlates with risk of major amputation and time to wound healing. J Vasc Surg., 2015, № 61(4), рр. 939-944.
- Silva L.R., Fernandes G.M., Morales N.U. et al. Results of One-Stage or Staged Amputations of Lower Limbs Consequent to Critical Limb Ischemia and Infection. Ann Vasc Surg., 2018, № 46, рр. 218-225.
- Menard M.T., Farber A., Assmann S.F. et al. Design and Rationale of the Best Endovascular Versus Best Surgical Therapy for Patients with Critical Limb Ischemia (BEST-CLI) Trial. J Am Heart Assoc., 2016, № 5(7), рр. 003219. Published 2016 Jul 8.
- Альтудов Ю. К., Асланов А. Д., Муков М. Б., Бетуганова Л. М. Современные подходы по снижению частоты высоких ампутаций при синдроме диабетической стопы. Вестник Всероссийского общества специалистов по медико-социальной экспертизе, реабилитации и реабилитационной индустрии, 2019. № 3. С. 119-126.


