Выявление сопутствующих воспалительных процессов в лёгочной ткани у больных раком лёгкого на амбулаторно-поликлиническом этапе методами клинико-радиологической диагностики. Краткое сообщение
Автор: Курсова Л.В., Агабабян Т.А., Усачева А.Ю., Макарова К.С., Иваненко К.В., Иванов С.А., Каприн А.Д., Коротков В.А.
Рубрика: Научные статьи
Статья в выпуске: 4 т.32, 2023 года.
Бесплатный доступ
В настоящей работе на примере конкретных историй болезни продемонстрированы наиболее часто встречающиеся в практике терапевта поликлиники МРНЦ им. А.Ф. Цыба примеры сопутствующих изменений в лёгочной ткани различного генеза больных раком лёгкого II-III стадий, выявленных на амбулаторно-поликлиническом этапе по данным спиральной компьютерной томографии, у больных раком лёгкого, находящихся на различных этапах диагностического обследования и лечения в поликлинике. Показано разнообразие выявленных с помощью спиральной компьютерной томографии изменений в лёгочной ткани, сопровождающих опухолевый процесс. Подчёркивается необходимость проведения лечебных мероприятий, направленных на коррекцию сопутствующей патологии лёгких для обеспечения возможности проведения химиолучевого воздействия на опухоль в необходимом объёме. Обращается внимание на то, что своевременное выявление и лечение воспалительных изменений в лёгочной ткани позволяет осуществлять лечение рака лёгкого в регламентированные клиническими рекомендациями сроки и повышает качество жизни пациентов.
Рак лёгкого, поликлиника, клинико-радиологическая диагностика, спиральная компьютерная томография, химиолучевое лечение, пневмония, пневмонит, инфильтрация, консолидация, «матовое стекло», противовоспалительное лечение
Короткий адрес: https://sciup.org/170201872
IDR: 170201872 | УДК: 616-08-039.57:616.24-002:616.24-006.6]-073.756.8 | DOI: 10.21870/0131-3878-2023-32-4-94-102
Radiological disclosure of concomitant inflammatory pulmonary changes in lung cancer patients. Brief report
The paper presents information on results of spiral computed tomography of patients with lung cancer. The radiological examination was carried out at the out-patient Department of A. Tsyb MRRC in Obninsk. In addition to lung tumor, changes in pulmonary tissue of various origin were also observed. Diagnostic examinations of patients with lung cancer of II and III stages were performed in the polyclinic of A. Tsyb MRRC in accordance with the regulated clinical terms. The results obtained give grounds for correction of lung pathology, which is necessary for the subsequent chemoradiation therapy of the tumor in the required volume. From the analysis of the accumulated examination protocols it can be concluded that the timely detection and treatment of inflammatory changes in the pulmonary tissue is effective and necessary in the treatment of lung cancer and improves the quality of patients life.
Текст научной статьи Выявление сопутствующих воспалительных процессов в лёгочной ткани у больных раком лёгкого на амбулаторно-поликлиническом этапе методами клинико-радиологической диагностики. Краткое сообщение
Число больных онкологическими заболеваниями год от года растёт. Это обусловлено многими причинами, в том числе внедрением в медицину новых достижений, касающихся диагностического оборудования, позволяющего обнаружить злокачественные образования на ранних стадиях. Но в это же время развитие медицинской техники влечёт за собой удорожание совокупности медицинских услуг, оказываемых пациенту во время лечения онкологического заболевания [1]. Поэтому сокращение необоснованных госпитализаций является важной задачей, решаемой на амбулаторном этапе [2]. Сопутствующие воспалительные изменения остаются частью естественного течения рака, и у больных раком лёгкого часто встречается та или иная форма респираторной инфекции, которая может привести к летальному исходу [3]. В 13,7-51,4% случаев течение рака лёгкого осложняется вторичным воспалением лёгочной паренхимы [4]. Задача комплексного обследования онкологического пациента в процессе специфического лечения основного заболевания является тем более актуальной, чем сложнее и дороже становится лечение злокачественных новообразований. Клинико-радиологическая оценка состояния больного раком лёгкого на амбулаторно-поликлиническом этапе позволяет обнаружить относительные противопоказания
Курсова Л.В.* – вед. науч. сотр., к.м.н.; Агабабян Т.А. – зав. отд., к.м.н.; Усачева А.Ю. – науч. сотр.; Макарова К.С. – врач-радиолог; Иваненко К.В. – зав. отд., к.м.н.; Иванов С.А. – директор, чл.-корр. РАН, д.м.н., проф. кафедры РУДН; Коротков В.А. – зав. отд., к.м.н. МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России. Каприн А.Д. – ген. директор, директор МНИОИ им. П.А. Герцена, зав. каф. РУДН, акад. РАН, д.м.н., проф. ФГБУ «НМИЦ радиологии» Минздрава России.
к химиотерапевтическому (ХТ), хирургическому, лучевому лечению; выявить и скорректировать сопутствующую патологию, вовремя назначить лечение осложнений химиолучевой терапии.
В МРНЦ им А.Ф. Цыба реализуется лучевое и химиотерапевтическое лечение пациентов с морфологически верифицированным раком лёгкого. Дистанционную лучевую терапию (ДЛТ) применяют как самостоятельный метод лечения, так и в сочетании с химиотерапией. Больным немелкоклеточным раком лёгкого (НМРЛ) I-II стадии радикальная лучевая или химиолучевая терапия (ХЛТ) рекомендована при функциональной̆ неоперабельности, высоком риске хирургических осложнений и отказе пациента от операции. При неоперабельном местнораспространённом НМРЛ III стадии и мелкоклеточном раке лёгкого рекомендованным методом лечения является ХЛТ [5].
Перед госпитализацией на уровне консультативно-поликлинического отделения традиционно выполняется комплекс лабораторных и инструментальных исследований, включая спиральную компьютерную томографию (СКТ) лёгких с тщательной оценкой изменений в лёгочной ткани и сопоставлением их с клиническими данными, в том числе для выявления противопоказаний к химиолучевому лечению [6-8]. Также комплекс обследований включает в себя клинический осмотр, клинический анализ крови, биохимический анализ крови, общий анализ мочи, коагулограмму, анализы на ВИЧ, гепатиты, сифилис, электрокардиографию, эхокардиографию, ультразвуковое исследование органов брюшной полости, почек, регионарных и периферических лимфатических узлов, ультразвуковое допплеровское сканирование вен нижних конечностей, ПЭТ-КТ с 18F-ФДГ в режиме «всё тело» (по показаниям), МРТ головного мозга с в/в контрастированием. На госпитальном этапе выполняются оценка общего состояния, жалоб, аускультативной картины, СКТ-контроль и лабораторный контроль.
При госпитализации проводят рентген-топометрическую подготовку на СКТ, далее выполняют оконтуривание и 3Д/4Д-дозиметрическое планирование. Конформную ДЛТ реализуют на линейном ускорителе электронов VarianHalcyon и VarianTrueBeam с применением технологий лучевой терапии с модуляцией интенсивности излучения (VMAT, IMRT), объёмной визуализации мишени (CBCT). В объём облучения включается первичная опухоль и, в зависимости от стадии заболевания, метастатически поражённые лимфатические узлы. ДЛТ проводят в режиме традиционного фракционирования: разовая очаговая доза (РОД) 2 Гр, 1 раз в день, ежедневно, 5 дней в неделю до суммарной очаговой дозы (СОД) 60 Гр. Также применяют режимы гипофракционирования и стереотаксическую ДЛТ с использованием методов контроля дыхания в зависимости от клинической ситуации. В качестве системной противоопухолевой терапии, в зависимости от морфологического и иммуногистохимического варианта опухоли, применяется полихимиотерапия (ПХТ) по следующим схемам: паклитаксел/карбоплатин (ТС), пеметрексед/цисплатин, цисплатин/этопозид [5].
Возраст, коморбидность пациентов, нарушение проходимости дыхательных путей и распространённость вирусных пневмонитов в эпоху новой коронавирусной инфекции (COVID 19) повышают риск выявления воспалительных изменений в лёгочной ткани. У больных раком лёгкого развивается вторичный иммунодефицит, затрагивающий Т-клеточное, гуморальное и неспецифическое (НК-клетки, нейтрофильные фагоциты) звенья иммунитета [9]. Наличие основного заболевания, развитие воспаления по гипоэргическому типу на фоне ХТ часто предполагают бессимптомное или малосимптомное течение пневмонии/пневмонита с минимальным повышением воспалительных маркеров крови или отсутствием такового.
Острые воспалительные процессы являются противопоказанием для проведения ХТ и ДЛТ, коррекция конкурирующего воспалительного процесса должна быть завершена в кратчайшие сроки [10].
Первичная диагностика острых воспалительных процессов у больных раком лёгких обычно проводится с помощью рентгенограммы грудной клетки, которая легкодоступна и неинвазивна [11]. Однако, необходимо отметить низкую специфичность и низкую прогностическую ценность отрицательного результата метода. Кроме того, в ряде исследований показано, что рентгенологическая оценка имеет более низкие показатели выявления патологий у пациентов с ослабленным иммунитетом [12].
СКТ грудной клетки не только более чувствительна, чем обычная рентгенография, для выявления и определения характеристики пневмонии, но до лечения рака лёгкого помогает также определить возможное место обструкции, отличить консолидацию от новообразования или лимфаденопатии и оценить проходимость дистальных бронхов, взаимосвязь между образованием и соседними структурами, степень вовлечения плевры. Claessens и соавт. (2022) в своей работе показали, что проведение СКТ при поступлении в отделение неотложной помощи значительно улучшает диагностику пневмоний и снижает продолжительность госпитализации [13]. У больных раком лёгкого с респираторными симптомами и лёгочной патологией в течение или после онкологического лечения при СКТ грудной клетки дифференциальный диагноз включает инфекцию, состояние, вызванное терапией, и прогрессирование опухоли. При диффузной патологии лёгкого на СКТ определяют следующие паттерны: консолидация/уплотнение по типу «матового стекла», узловой рисунок, ретикулярный рисунок и снижение плотности лёгочной ткани [14]. Этот подход также полезен при подозрении на лёгочные осложнения онкологической терапии. Однако, выявленные признаки СКТ не всегда типичные для того или иного состояния, поэтому окончательный диагноз ставится на основании совокупности визуализационных, клинических и лабораторных данных.
Лечение острого инфекционного процесса зависит от сроков начала или продолжения курса ДЛТ и лимитировано по времени. Используются антибактериальные препараты с учётом чувствительности флоры и эпидемиологической обстановки, системные и топические глюкокортикостероиды (ГКС), нестероидные противовоспалительные средства, противовирусные средства, системные и топические бронхолитики, муколитики, антигистаминовые препараты. В схемах лечения лучевых пневмонитов приоритетное значение имеют системные ГКС, при лечении банальных и параканкрозных пневмоний в приоритете антибактериальные препараты.
Целью данной работы является демонстрация (представление) воспалительных изменений лёгочной ткани различного генеза, выявленных по данным СКТ, у больных раком лёгкого, находящихся на различных этапах диагностического обследования и лечения в поликлинике МРНЦ им. А.Ф. Цыба.
Результаты
Анализ компьютерных томограмм больных раком лёгкого позволил выявить воспалительные изменения лёгочной ткани различного генеза, которые подтверждают нижеприведённые клинические примеры. Наиболее часто перед ХЛТ, в процессе курса ДЛТ и после него, у больных раком лёгкого на приёме терапевта наблюдаются следующие воспалительные процессы в лёгочной ткани: параканкрозная пневмония; обтурационный пневмонит; банальная сопутствующая бактериальная пневмония; лучевой пневмонит; вирусный пневмонит.
Клинические примеры
-
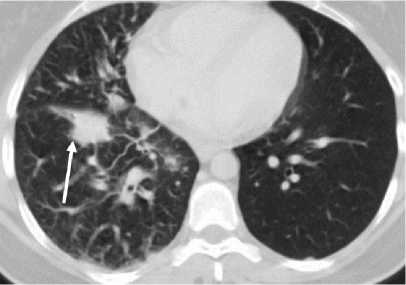
1. Пациент Е., 61 год. Диагноз – периферический рак верхней доли правого лёгкого pT2aN0M0, IВ ст., аденокарцинома. Торакоскопическая верхняя лобэктомия, медиастинальная лимфаденэктомия (12.01.22 г.). Локальный рецидив (07.2022 г.). На приёме терапевта перед госпитализацией с целью проведения стереотаксической ЛТ на область рецидива рака лёгкого. Накануне - курс антибактериальной терапии амоксиклавом 10 дней. Температура тела 36,5 °С. Аускультативно – дыхание везикулярное, проводится во все отделы, в нижних отделах справа ослаблено, единичные сухие хрипы. Лейкоцитоза нет, СРБ умеренно повышен. СКТ органов грудной полости – картина локального рецидива опухоли лёгкого с деструкцией прилежащего ребра, признаки пневмонии в базальных отделах правого лёгкого (рис. 1А,Б). Назначена антибактериальная, противовоспалительная терапия, отхаркивающие, бронхолитические средства с дальнейшим контролем. Через неделю воспалительные изменения в лёгочной ткани перестали определяться, пациенту была начата лучевая терапия по поводу рецидива основного заболевания.
-
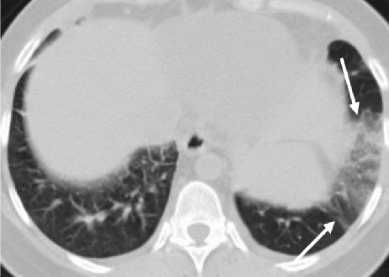
2. Пациент Ш., 76 лет. Диагноз – центральный рак нижней доли левого лёгкого сT2aN2M0 IIIА ст., плоскоклеточный неороговевающий. 2 цикла неоадъювантной ПХТ по схеме ТС 08-09.2022 г. Запланировано проведение радикального курса ДЛТ до СОД 60 Гр на фоне ПХТ по схеме ТС. Первичный приём терапевта до ХЛТ – жалобы на боли в грудной клетке. Температура тела 36,6 °С, аускультативно - дыхание везикулярное, слева ослаблено, единичные сухие хрипы. Анализы крови без признаков острого воспаления. СКТ органов грудной полости (сентябрь 2022 г.): картина центрального рака левого лёгкого с признаками вовлечения левой лёгочной артерии и верхней лёгочной вены, с сопутствующими воспалительными изменениями в верхней доле левого лёгкого, метастатическое поражение лимфатических узлов средостения (рис. 2А). Воспалительные изменения в лёгочной ткани расценены как параканкрозный обтурационный пневмонит, назначена противовоспалительная терапия, дообследование, за которым последовало специфическое противоопухолевое лечение. Через месяц после курса ХЛТ появились лихорадка, одышка, сухой кашель. Получал антибиотикотерапию. На приёме у терапевта – бледный, гипотония, в лёгких дыхание везикулярное, справа ослаблено; справа и по передней поверхности грудной клетки слева сухие и влажные хрипы в небольшом количестве. В крови анемия лёгкой степени, лейкоцитоз отсутствует, умеренно повышен СРБ. На СКТ органов грудной клетки после курса ХЛТ картина лучевого пневмонита в обоих лёгких (рис. 2Б). Частичный ответ со стороны
-
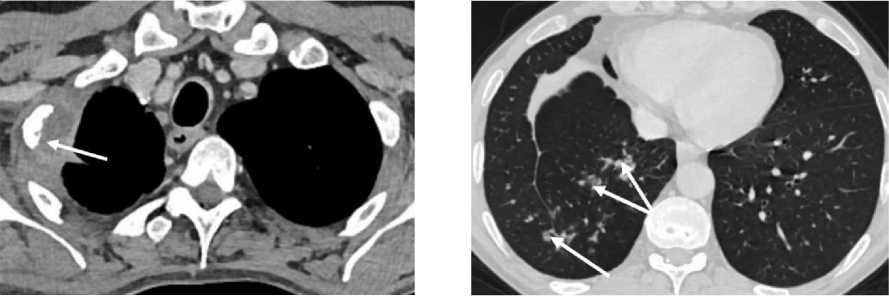
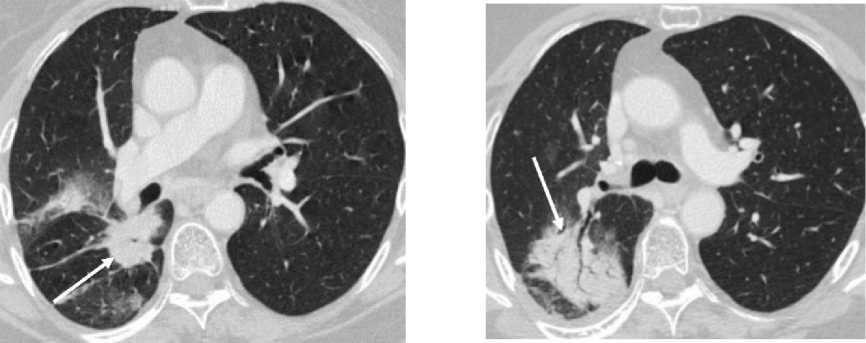
3. Пациентка П., 70 лет . Диагноз – центральный рак нижней доли правого лёгкого усT3N3M0 IIIB ст., плоскоклеточный неороговевающий, 4 цикла ПХТ по схеме ТС в июне-августе 2021 г., ДЛТ до СОД 60 Гр в сочетании с ПХТ по схеме ТС еженедельно в сентябре-октябре 2021 г. На приёме у терапевта предъявила жалобы на одышку, кашель с мокротой коричневого цвета, субфебрилитет. Аускультативно – дыхание везикулярное, проводится во все отделы, справа ослаблено, в межлопаточной области сухие хрипы. В анализах крови снижено количество лейкоцитов, умеренно повышен СРБ. СКТ органов грудной полости – картина опухоли нижней доли правого лёгкого с распадом, метастатическое поражение лимфатических узлов средостения. Частичный ответ на фоне проводимой противоопухолевой терапии. Признаки верхнедолевой пневмонии правого лёгкого (рис. 3А,Б). Назначена комплексная системная и топическая противовоспалительная терапия, отхаркивающие, бронхолитические средства.
-
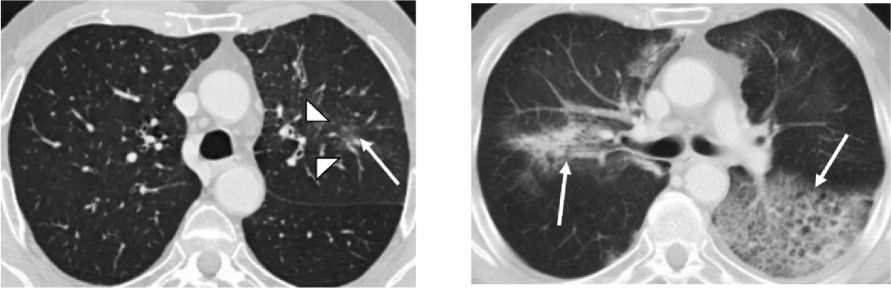
4. Пациентка Пр., 32 года. Диагноз – центральный рак нижней доли правого лёгкого cT1cN3M0, IIIB стадия, аденокарцинома. 2 цикла ПХТ по схеме ТС сентябрь-октябрь 2021 г. На приёме терапевта перед госпитализацией в стационар с целью проведения ХЛТ пациентка предъявляет жалобы на умеренную одышку, сухой кашель. Температура тела в норме, аускуль-тативно – дыхание везикулярное, справа ослаблено, рассеянные влажные хрипы в небольшом количестве. Анализы крови без признаков острого воспаления. СКТ органов грудной полости – опухолевое образование в 8 сегменте правого лёгкого с перифокальной зоной лимфангита, метастатическое поражение внутригрудных лимфатических узлов (рис. 4А). В процессе ХЛТ при подведённой СОД 22 Гр появились жалобы на высокую лихорадку, усиление одышки, кашля. Аускультативно – дыхание в лёгких резко ослаблено, влажные хрипы с обеих сторон, тахикардия. В крови лейкопения, лимфоцитоз, повышение уровня СРБ. СКТ органов грудной полости – КТ-картина вирусной пневмонии – КТ2 (высокая вероятность COVID-19) (рис. 4Б). Мазок из носоглотки выявил наличие вируса COVID-19. Курс ДЛТ прерван, пациентка переведена в стационар инфекционного профиля.
А Б
Рис. 1. Пациент Е. СКТ органов грудной полости с контрастным усилением: А – рецидивная опухоль по междолевой и костальной плевре с признаками деструкции 2 ребра справа (стрелка); Б – правосторонняя нижнедолевая пневмония, бронхопневмонический тип инфильтрации. Участок периброн-хиального уплотнения в S10 правого лёгкого в виде множественных полиморфных очагов с нечёткими контурами, сливающихся между собой (стрелки).
опухоли левого лёгкого и метастатических внутригрудных лимфатических узлов. Назначена ком- плексная системная и топическая противовоспалительная терапия.
А Б
Рис. 2. Пациент Ш. СКТ органов грудной клетки: А – инфильтративные изменения в верхней доле левого лёгкого с наличием зоны снижения пневматизации лёгочной ткани по типу «матового стекла» (стрелка), участков консолидации и перибронховаскулярного уплотнения (головки стрелок);
Б – участки инфильтрации лёгочной ткани в обоих лёгких с наличием консолидации ячеистой структуры, с видимыми просветами бронхов (стрелки) – картина лучевого пневмонита.
А Б
Рис. 3. Пациентка П. СКТ органов грудной полости с контрастным усилением: А – опухолевое образование в S6 правого лёгкого с обтурацией верхушечного сегментарного бронха нижней доли правого лёгкого с нечёткими лучистыми контурами с наличием полости в центре образования (стрелка); Б – правосторонняя верхнедолевая пневмония, плевропневмонический тип инфильтрации. Участок инфильтрации в S2 правого лёгкого с широким основанием, прилежащий к задней костальной плевре с видимыми просветами бронхов на этом фоне (симптом «воздушной бронхограммы») (стрелка).
А Б
Рис. 4. Пациентка Пр. СКТ органов грудной полости: А – опухолевое образование в S8 правого лёгкого, прилежащее к междолевой плевре (стрелка). В прилежащей лёгочной ткани визуализируется зона лимфостаза в виде уплотнения лёгочного интерстиция и участков по типу «матового стекла»; Б – левосторонняя нижнедолевая пневмония вирусного характера (высокая вероятность COVID-19, КТ2). Зона интерстициальных изменений по типу «матового стекла» в наддиафрагмальных отделах левого лёгкого с наличием участков консолидации (стрелки). Объём поражения лёгочной ткани около 30%.
Заключение
Наличие опухоли в лёгочной ткани и хронической сопутствующей патологии, возраст пациентов, снижение общей и местной иммунной защиты, эпидемиологическая ситуация способствуют возникновению сопутствующих воспалительных процессов в лёгочной ткани больных раком лёгкого.
Современные методы обследования и контроля опухолевого процесса делают возможным своевременное выявление состояний, способных помешать проведению курса химиотерапевтического и лучевого лечения, осложнить их проведение либо явиться следствием лучевого воздействия. Таким методом в широкой практике являются СКТ органов грудной полости. Большое значение имеют тщательное обследование больных раком лёгкого, имеющих показания к лучевой терапии, до госпитализации, мониторинг состояния в процессе курса ДЛТ и после его окончания для своевременного выявления острых сопутствующих инфильтративно-воспалительных процессов в лёгких и их коррекции.
Таким образом, выявление и лечение воспалительных изменений в лёгочной ткани на амбулаторно-поликлиническом этапе с использованием клинико-радиологических методов позволяет осуществлять лечение рака лёгкого в регламентированные клиническими рекомендациями сроки и повышает качество жизни пациентов.
Список литературы Выявление сопутствующих воспалительных процессов в лёгочной ткани у больных раком лёгкого на амбулаторно-поликлиническом этапе методами клинико-радиологической диагностики. Краткое сообщение
- Cuppens K., Oyen C., Derweduwen A., Ottevaere A., Sermeus W., Vansteenkiste J. Characteristics and outcome of unplanned hospital admissions in patients with lung cancer: a longitudinal tertiary center study. Towards a strategy to reduce the burden //Support Care Cancer. 2016. V. 24, N 7. P. 2827-2835.
- Jönsson B., Hofmarcher T., Lindgren P., Wilking N. The cost and burden of cancer in the European Union 1995-2014 //Eur. J. Cancer. 2016. V. 66. P. 162-170.
- Patel A.J., Nightingale P., Naidu B., Drayson M.T., Middleton G.W., Richter A. Characterising the impact of pneumonia on outcome in non-small cell lung cancer: identifying preventative strategies //J. Thorac. Dis. 2020. V. 12, N 5. P. 2236-2246.
- Грищенков А.С., Рудь С.Д., Сигина О.А., Кузнецов И.М., Труфанов Г.Е. Компьютерная томография в диагностике рака лёгкого, осложненного вторичным воспалительным процессом //Радиология – практика. 2012. № 5. С. 8-15.
- Злокачественное новообразование бронхов и лёгкого: клинические рекомендации. М.: Минздрав России, 2022. [Электронный ресурс]. URL: https://cr.minzdrav.gov.ru/recomend/30 (дата обращения 16.02.23).
- Марченков Я.В. Многослойная спиральная компьютерная томография в диагностике заболеваний органов дыхания на догоспитальном этапе //Вестник современной клинической медицины. 2012. Т. 5, № 1. С. 26-35.
- Collins J. CT signs and patterns of lung disease //Radiol. Clin. North. Am. 2001. V. 39, N 6. P. 1115-1135.
- Flohr T.G., Schaller S., Sberstorfer K., Bruder H., Ohnesorge B.M., Schoepf U.J. Multi-detector row CT systems and image-reconstruction techniques //Radiology. 2005. V. 235, N 3. P. 756-773.
- Наумов М.М., Чернецова Л.Ф., Зотов П.Б. Клинико-иммунологическое обоснование иммунотерапии в подготовительном и раннем послеоперационном периоде у больных раком лёгкого I-II стадий //Вестник РОНЦ им. Н.Н. Блохина РАМН. 2005. Т. 16, № 3-4. С. 34-39.
- Деньгина Н.В., Родионов В.В. Основы лучевой терпи злокачественных новообразований: учебно- методическое пособие. Ульяновск, 2013. 56 с.
- Navigante A.H., Cerchietti L.C., Costantini P., Salgado H., Castro M.A., Lutteral M.A., Cabalar M.E. Conventional chest radiography in the initial assessment of adult cancer patients with fever and neutropenia //Cancer Control. 2002. V. 9, N 4. P. 346-351.
- Holmberg H., Kragsbjerg P. Association of pneumonia and lung cancer: the value of convalescent chest radiography and follow-up //Scand. J. Infect. Dis. 1993. V. 25, N 1. P. 93-100.
- Claessens Y.E., Berthier F., Baqué-Juston M., Perrin C., Faraggi M., Keita-Perse O., Duval X. Early chest CT-scan in emergency patients affected by community-acquired pneumonia is associated with improved diagnosis consistency //Eur. J. Emerg. Med. 2022. V. 29, N 6. P. 417-420.
- Diederich S. Chest CT for suspected pulmonary complications of oncologic therapies: how I review and report //Cancer Imaging. 2016. V. 16, N 7. P. 1-11. DOI: 10.1186/s40644-016-0066-4.


