Выравнивание оси конечости при роботизированной тотальной артропластике колена
Автор: Лычагин А.В., Грицюк А.А., Елизаров М.П., Томбоиди К.Х., Халимов М.М.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 4 (62), 2025 года.
Бесплатный доступ
Традиционные методы выравнивания оси конечности: механическое и анатомическое, кинематическое и функциональное выравнивание (МВ и АВ, КВ и ФВ) – все основаны на уровне и угле резекции бедренной и большеберцовой костей и последующей балансировкой сгибательно- разгибательных и медиально-латеральных межкостных зазоров путем высвобождения (релиза) капсулы и связок коленного сустава, что исправляет фиксированные деформации и приводит конечность в правильное положение. ФВ достигает сбалансированных зазоров сгибания и разгибания и натяжения мягких тканей путем корректировки резекции кости, точной настройки положения компонентов и уменьшения высвобождения мягких тканей с помощью роботизированной системы. Цель этой статьи – дать сравнительное описание техники различных методик выравнивания оси конечности при тотальном эндопротезировании коленного сустава с использованием автономной роботизированной платформы на основе анализа изображений компьютерной томографии, предоперационного индивидуального планирования и интраоперационного мягкотканного баланса. Материалы и методы: В статье на собственном клиническом материале приведена пошаговая техника выполнения роботизированного тотального эндопротезирования коленного сустава по методикам механического , анатомического, кинематического и функционального выравнивания оси конечностей, описаны принципы и методика планирования, техника хирургического вмешательства. Результаты: В период исследования с октября 2023 г. по ноябрь 2025 г. было проведено роботизированное тотальное эндопротезирование коленного сустава в клинике травматологии, ортопедии и патологии суставов университетской клинической больницы № 1 Сеченовского Университета 472 пациентам. Вывод .Тотальное эндопротезирование коленного сустава может быть безопасно выполнено любым из представленных методов выравнивания оси конечности, однако восстановить естественную анатомию пациента с помощью традиционных инструментов иногда бывает непросто, поэтому применение роботизированных технологий с возможностью интраоперационной визуализации и коррекции положения имплантатов могут быть весьма перспективны, хотя не имеют на сегодняшний день отдаленных преимуществ, что диктует необходимость дальнейших исследований, чтобы выявить ограничения эти методов и определить, кому из пациентов какой вид коррекции оси конечности и позиционирования имплантатов сможет принести существенную пользу.
Механическое, кинематическое и функциональное выравнивание; балансировка зазоров; роботизированная хирургия коленного сустава; тотальное эндопротезирование коленного сустава
Короткий адрес: https://sciup.org/142246875
IDR: 142246875 | УДК: 617.3 | DOI: 10/17238/issn2226-2016.2025.4.39-52
Alignment of the limb axis in robotic total knee arthroplasty
Traditional methods of limb axis alignment—mechanical and anatomical, kinematic and functional alignment (MA and AA, KA and FA) – are all based on the level and angle of femoral and tibial resection and subsequent balancing of flexion-extension and medial-lateral interosseous gaps by releasing the knee joint capsule and ligaments, which corrects fixed deformities and brings the limb into proper alignment. FA achieves balanced flexion-extension gaps and soft tissue tension by adjusting bone resection, fine-tuning component positions, and reducing soft tissue release using a robotic system. The purpose of this article is to provide a comparative description of various limb axis alignment techniques for total knee arthroplasty using an autonomous robotic platform based on computed tomography image analysis, preoperative individualized planning, and intraoperative soft tissue balance. Materials and Methods: This article, using our own clinical data, presents a step-by-step technique for performing robotic total knee arthroplasty using mechanical, anatomical, kinematic, and functional limb axis alignment techniques. It also describes the principles and methods of planning and surgical technique. Results: From October 2023 to November 2025, 472 patients underwent robotic total knee arthroplasty at the Traumatology, Orthopedics, and Joint Pathology Clinic of Sechenov University Clinical Hospital No. 1. Conclusion: Total knee arthroplasty can be safely performed using any of the presented methods of limb alignment. However, restoring a patient's natural anatomy using traditional instruments can sometimes be challenging. Therefore, the use of robotic technologies with intraoperative visualization and implant positioning may be very promising, although they currently lack long-term benefits. This necessitates further research to identify the limitations of these methods and determine which patients will benefit most from which type of limb alignment and implant positioning.
Текст научной статьи Выравнивание оси конечости при роботизированной тотальной артропластике колена
Одной из наиболее важных задач тотального эндопротезирования коленного сустава (ТЭКС) является выравнивание оси конечности. Механическое выравнивание (МВ) было впервые описано в 1980-х годах как метод ТЭКС [1]. Это, а также тот факт, что примерно у 50 % населения наблюдается нейтральное механическое выравнивание [4, 5], привело к разработке более индивидуального подхода к тотальному эндопротезированию коленного сустава.
В стремлении улучшить функциональность и удовлетворенность пациентов после тотального эндопротезирования коленного сустава были описаны принципы выравнивания, позволяющие адаптировать положение имплантата к анатомии пациента [6, 7, 8]. Термин «анатомическое выравнивание» (АВ) был введен в 1985 году и подразумевал восстановление угла наклона суставной щели при достижении нейтрального угла наклона оси коленного сустава [9]. Несмотря на то, что этот метод обеспечивал хорошие показатели выживаемости имплантатов, 20 % пациентов были недовольны [2, 3], а половина из них сообщали о сохраняющихся симптомах или функциональных проблемах после ТЭКС [2]. Концепции выравнивания при тотальном эндопротезировании коленного сустава развиваются.
Позднее было описано кинематическое выравнивание (КВ), направленное на восстановление естественного состояния коленного сустава до остеоартрита путем восстановления поверхности сустава и учета диапазона подвижности, обусловленного естественными различиями между отдельными пациентами [7, 10]. Затем следует ограниченное кинема- тическое выравнивание (оКВ), целью которого является восстановление исходного выравнивания в пределах +/- 3° от нейтрального выравнивания [8].
Появление роботизированных инструментов улучшило количественную оценку и контроль целей по позиционированию и балансировке имплантатов. Некоторые роботизированные платформы предлагают 3D-планирование перед операцией с использованием изображений в поперечном сечении, которые позволяют оценить анатомию кости во всех плоскостях для улучшения позиционирования и подбора размера имплантата [11, 12], а также обеспечивают возможность точной регулировки высоты линии, ориентации и интраоперационных зазоров [13, 14]. Использование зазоров в качестве косвенного показателя баланса связок также позволяет проводить количественную и воспроизводимую интраоперационную косвенную оценку баланса мягких тканей. Достижение баланса межкостных медального и латерального зазоров (фронтальной плоскости) в пределах 2 мм друг от друга дает уменьшение болевых ощущений после тотального эндопротезирования коленного сустава [15, 16, 17, 18]. Дополнительный контроль всех этих элементов с помощью роботизированных инструментов позволил разработать новую концепцию выравнивания, получившую название «функциональное выравнивание» (ФВ) [19, 20, 21].
Компьютерная навигация, инструменты, получаемые с помощью изображений (IDI), и роботизированная ассистенция, используемые для имплантации эндопротезов коленного сустава, были обозначены как «вспомогательные
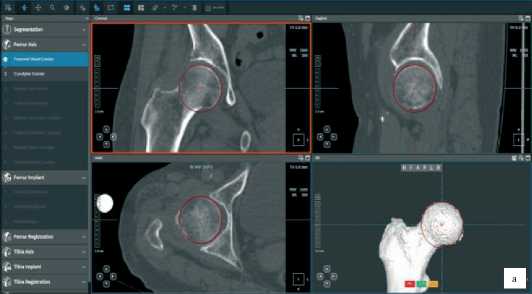
Далее, после построения цифровой модели бедренной и большеберцовой костей пациента, в програмном обеспечении мы выбираем тип и размер планируемого эндопротеза и приступаем к его позиционированию, шаг уровня резекции от 0,1 до 1,0 мм и ротации от 0,1° до 1,0° во всех трех плоскостях (Рисунок 3).
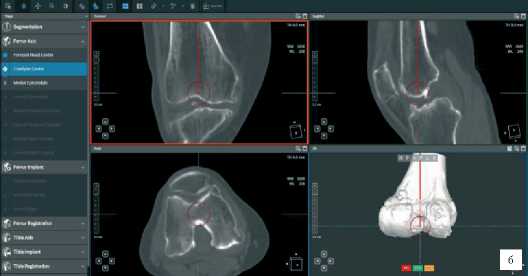
а б в
г Д
Рисунок 3 . Разметка точек для построения осей: а - центр головки бедренной кости, б - центр дистального метаэпифиза бедренной кости, в - центр мыщелков большеберцовой кости, г - центр голеностопного сустава
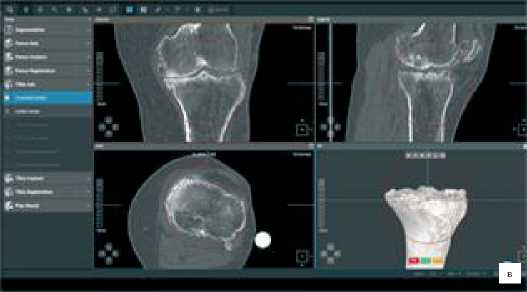
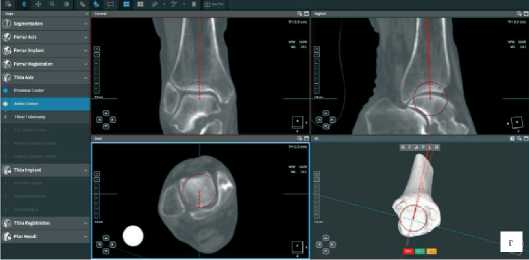
Рисунок 2. Разметка точек для построения осей: а - центр головки бедренной кости, б - центр дистального метаэпифиза бедренной кости, в - центр мыщелков большеберцовой кости, г - центр голеностопного сустава
Традиционные методы выравнивания оси конечности (МВ и АВ, КВ и оКВ) основаны на уровне и угле резекции бедренной и большеберцовой костей и последующей балансировке сгибательно-разгибательных и медиальнолатеральных межкостных зазоров путем высвобождения (релиза) капсулы и связок коленного сустава, что исправляет фиксированные деформации и приводит конечность в правильное положение [1]. ФВ достигает сбалансированных зазоров сгибания и разгибания и натяжения мягких тканей путем корректировки резекции кости, точной настройки положения компонентов и уменьшения высвобождения мягких тканей с помощью роботизированной системы [34]. Схемы различных вариантов выравнивания оси конечности на примере коленного сустава с варусной деформацией представлено на Рисунке 4.
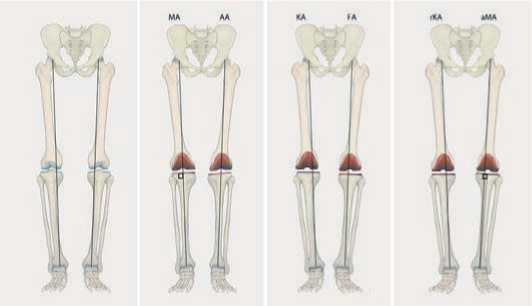
Рисунок 4. Схемы различных методов выравнивания, описанных в тексте, на примере коленного сустава с варусной деформацией 6". (МА: механическое выравнивание, АА: анатомическое выравнивание, КА: кинематическое выравнивание, FA: функциональное выравнивание, гКА: ограниченное кинематическое выравнивание, аМА: скорректированное механическое выравнивание). Иллюстрация Р. Химмельхана, авторские права принадлежат П. Веберу и Х. Голлвитцеру [34]
Механическое выравнивание при роботизированном тотальном эндопротезировании коленного сустава (роТЭКС)
Планирование механического выравнивания (на примере пациентки с предоперационным варусом в 7,1°, НКА 172,9°), первым этапом подбираем размер бедренного компонента NexGen CR-Flex, который наиболее подходит во всех трех проекция в нашем примере размер Е, затем начиная с фронтальной проекции устанавливаем угол дистальной резекции бедренной кости ориентируясь на резекцию медиального мыщелка в 9 мм (по толщине имплантата), перпендикулярно механической оси, латеральная дистальная резекция автоматически вычисляется в 6,7 мм (Рисунок 5).
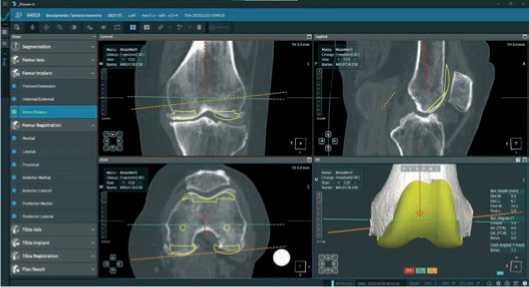
Рисунок 5. Вид фронтальной проекции при планировании бедренного компонента
В сагиттальной проекции устанавливается уровень передней и задней резекции под бедренный компонент и флексия в 3° (Рисунок 6).
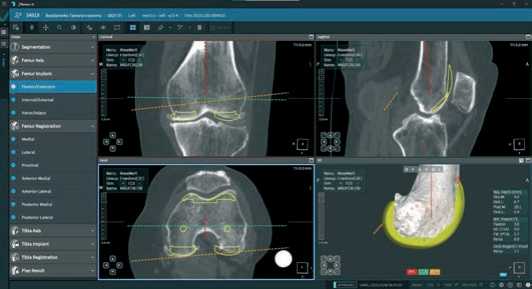
Рисунок 6. Вид сагиттальной проекции при планировании бедренного компонента
После чего в аксиальной проекции планируется ротация бедренного компонента ориентируясь на трансмыщелковую ось и суставную поверхность надколенника (Рисунок 6).
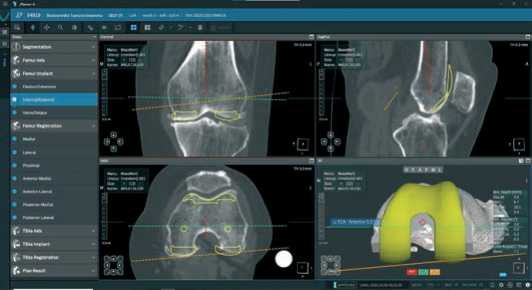
Рисунок 7. Вид аксиальной проекции при планировании бедренного компонента
Далее переходим к планированию большеберцового компонента начиная с выбора размера, который можно подбирать по фронтальной проекции (Рисунок 8) или по аксиальной проекции (Рисунок 10), после подбора размера, в данном случае размер 3, устанавливаем его перпендикулярно механической оси большеберцовой кости (Рисунок 8), и устанавливаем необходимый уровень медиальной резекции, который вычисляется из величины глубины дистальной медиальной резекции бедренного компонента (9 мм), плюс 10 мм большеберцового компонента с минимальным вкладышем (9+10 мм=19 мм) – это полная величина медиального разгибательного промежутка. Уровень проксимальной медиальной резекции большеберцовой кости определяется как разница из большеберцового компонента с минимальным вкладышем, минус толщина остаточного хряща на суставной поверхности бедренной и большеберцовой кости, и растяжимости медиальной коллатеральной связки, определенной при клиническом стресс-тесте (10-(2+2,5)=5,5 мм), в нашем случае медиальная проксимальная резекция большеберцовой кости 5,5 мм, латеральная устанавливаются автоматически, при МПТУ равном 90°.
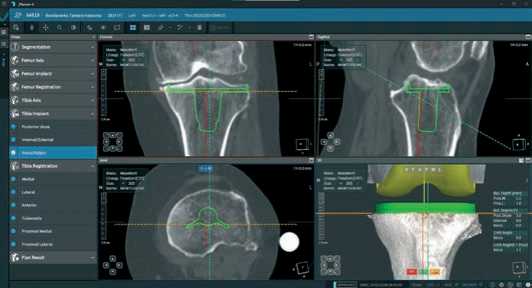
Рисунок 8 . Вид фронтальной проекции при планировании большеберцового компонента
В сагиттальной проекции устанавливаем угол наклона большеберцового компонента кзади в 3° (обычно при CR протезе) контролируя сохранение уровня медиальной проксимальной резекции большеберцовой кости (Рисунок 9).
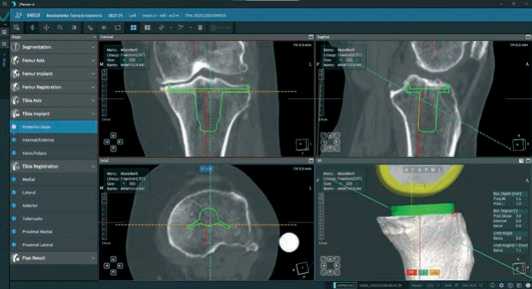
Рисунок 9 . Вид сагиттальной проекции при планировании большеберцового компонента
В аксиальной проекции проверяем размер компонента и его переднезаднюю позицию, устанавливаем необходимую ротацию по линии Акаги, и соотнося ее с профилем бугристости большеберцовой кости, в данном случае ротация 0° (Рисунок 9).
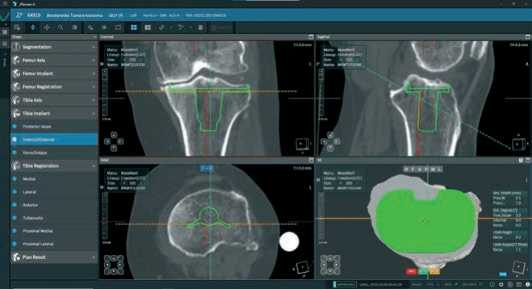
Рисунок 10. Вид аксиальной проекции при планировании большеберцового компонента
В результате мы получаем план операции c позиционированием определенного размера имплантатов, со всеми показателями резекции бедренной и большеберцовой костей во всех трех плоскостях, в нашем случае механическую ось с планируемым НКА 180°, при исходном НКА 172,9° (варус 7,1°) (Рисунок 11).
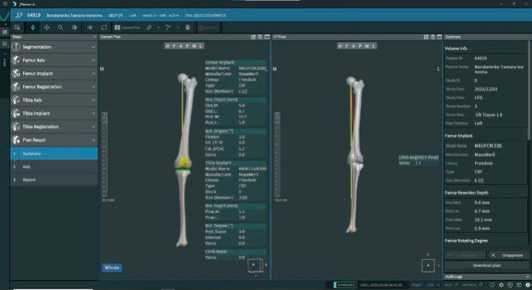
Рисунок 11 . Вид плана операции при механическом выравнивании оси конечности
Размер бедренного компонента Е, медиальная дистальная резекция бедренной кости 9 мм, латеральная – 6,7 мм, заднемедиальная резекция 10,1 мм, латеральная – 5,9 мм, сагиттальная флексия бедренного компонента 3,0°, аксиальная ротация 0° по отношению к трансмыщелковой оси бедренной кости. Размер большеберцового компонента 3, слоп 3°, медиальная проксимальная резекция большеберцовой кости 5,5 мм, латеральная 7,0 мм.
Анатомическое выравнивание при роботизированном тотальном эндопротезировании коленного сустава (роТЭКС)
При протезировании бедренной кости дистальная резекция выполняется параллельно линии сустава (с наклоном к срединной линии на 3°), чтобы восстановить латеральный дистальный угол бедренной кости (ЛДУБК), для этого бедренный компонент устанавливают с одинаковым уровнем медиальной и латеральной дистальной резекции мыщелков бедренной кости (Рисунок 12).
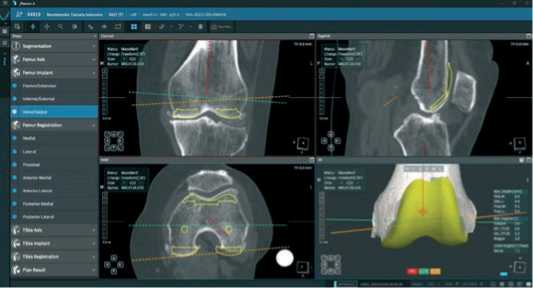
Рисунок 12 . Вид фронтальной проекции при планировании бедренного компонента анатомического выравнивания оси конечности
Большеберцовая кость также резецируется в соответствии с исходной линией сустава, наклоненной книзу и медиально на 3°, таким образом, чтобы восстановить медиальный проксимальный угол большеберцовой кости, или слегка адаптируется для выравнивания оси ноги на 180° (Рисунок 13).
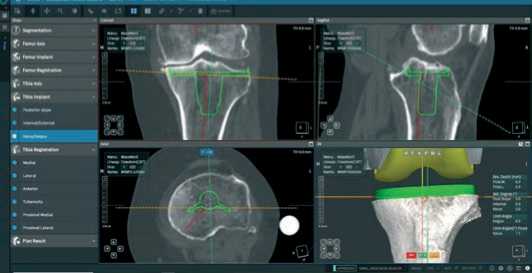
Рисунок 13 . Вид фронтальной проекции при планировании большеберцового компонента анатомического выравнивания оси конечности
В результате мы получаем планируемую механическую ось с НКА 180°, с наклоном лини сустава в 3° (Рисунок 14).
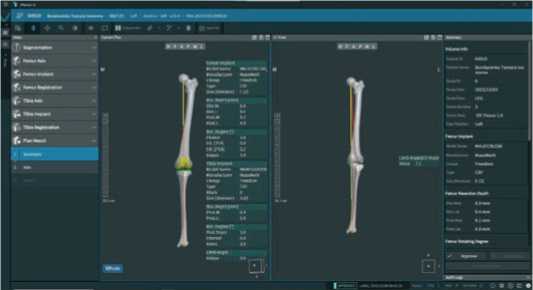
Рисунок 14. Вид плана операции при анатомическом выравнивании оси конечности
Размер бедренного компонента Е, медиальная дистальная резекция бедренной кости 9 мм, латеральная – 9 мм, заднемедиальная резекция 11,1 мм, латеральная – 6,9 мм, сагиттальная флексия бедренного компонента 3,0°, аксиальная ротация 0° по отношению к трансмыщелковой оси бедренной кости. Размер большеберцового компонента 3, слоп 3°, медиальная проксимальная резекция большеберцовой кости 6,9 мм, латеральная 5,9 мм.
Необходимо подчеркнуть, что при соблюдении технологии РоТЭКС планируемые уровни резекции и ротации компонентов в 88% случаев не выходят за пределы ±1 мм, и ±1° ротации [12,36,37,38,39]. При мануальной технике ошибка в пределах ±3 мм, и ±3° ротации является нормальной [40]. После резекции бедренной и большеберцовой костей и удаления остеофитов, выполняется установка примерочных компонентов и выполняется мягкотканный релиз. Проверяются зазоры при разгибании и сгибании и выполняется релиз мягких тканей, как при мануальной технике. Релиз может быть сложным, поскольку при ранее сбалансированном зазоре при сгибании релиз медиальных структур при разгибании может привести к ослаблению медиального зазора при сгибании. В этом случае требуется дополнительный релиз для восстановления симметричных условий, что часто бывает затруднительно. После операции ось ноги должна быть прямой, что часто требует рассечения связок. При использовании метода механической коррекции, который часто требует более обширного рассечения тканей, существует риск ятрогенного повреждения связок [41]. При балансировке связок существует риск внутренней ротации бедренной кости, особенно при вальгусной деформации.
Постепенное рассечение связок уже неоднократно описывалось, поэтому здесь мы лишь кратко упомянем об этом [42]. Важно помнить, какие медиальные и латеральные структуры в каком положении коленного сустава (при разгибании и сгибании) отвечают за стабильность. При разгибании медиально расположены поверхностные и глубокие волокна медиальной коллатеральной связки и, в меньшей степени, гусиная лапка. При сгибании в основном задействованы поверхностные волокна медиальной коллатеральной связки. Сбоку при разгибании задействованы латеральная коллатеральная связка, заднелатеральная капсула, подвздошнобольшеберцовый тракт (в области бугорка Герди), а также сухожилие подколенной мышцы и латеральное сухожилие икроножной мышцы. При сгибании подвздошно-большеберцовый тракт и капсула не обеспечивают существенной стабильности, но здесь важную роль играют другие упомянутые структуры. После определения места контрактуры необходимо поэтапно высвободить соответствующие волокна с помощью надрезов (метод «корки пирога») или постепенного отделения от основания [42].
Кинематическое выравнивание при роботизированном тотальном эндопротезировании коленного сустава (роТЭКС)
Кинематическая коррекция основана на методе измеренной резекции и известна как «истинная измеренная резекция» [43, 44, 45, 46]. Цель кинематической коррекции протеза – восстановить естественную кинематику коленного сустава пациента, которая существовала до развития остеоартрита. Это позволяет восстановить отдельные линии сустава (большеберцово-бедренный сустав) и естественную ось ноги. Для этого дистально, сзади бедренной кости и проксимально с большеберцовой удаляется достаточное количество кости и хряща с учетом изношенного хряща, который будет заменен компонентами эндопротеза коленного сустава. Обычно связки не рассекаются и релиз не выполняется, удаляются только остеофиты. Эта процедура позволяет восстановить натяжение связок во всех положениях сгибания до уровня естественного коленного сустава пациента за счет резекции кости. Отслеживание положения надколенника также обычно является физиологичным, поскольку восстанавливается естественный угол Q.
Планирование начинается с уровня резекции бедренной кости для устранения дистального варус-вальгусного отклонения в фронтальной плоскости учитывается анатомическая линия сустава, при РоТЭКС учет износа хряща для восстановления ЛДБУ пациента не обязателен, это возможно выполнить при помощи равномерной медальной и латеральной резекции бедренной кости, потери ее при первичном эндопротезировании незначительные (Рисунок 15).
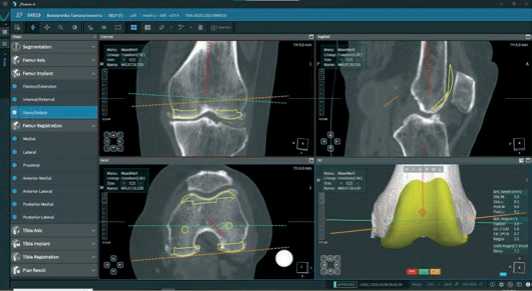
Рисунок 15. Вид бедренного компонента в фронтальной плоскости при кинематическом выравнивании оси конечности
При медиальной и латеральной резекции бедренной кости 9 мм (пример Рисунок 15), угол наклона суставной щели автоматически вычисляется в 2,6° вальгуса. Флексия бедренного компонента в сагиттальной плоскости осуществляется в соот- ветствии с положением задних мыщелков параллельно длинной оси кости (флексия 3°), с последующей задней резекцией в аксиальной плоскости в зависимости от размера имплантата, что составляет 9 мм (медиально и латерально-сгибательный промежуток) с внутренней ротацией 5,0° и передняя вырезка имплантата параллельна – точно соответствует суставной поверхности надколенника (Рисунок 16).
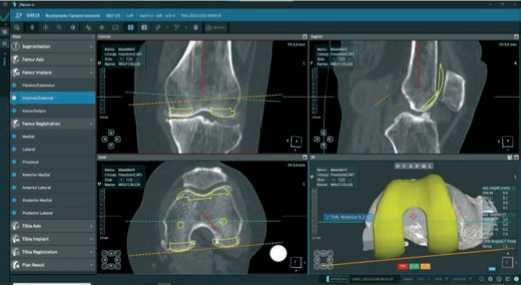
Рисунок 16. Вид бедренного компонента в аксиальной плоскости при кинематическом выравнивании оси конечности
Большеберцовая кость также резецируется параллельно суставной линии (5° варуса) с учётом износа кости и хряща. Любая существующая асимметрия в натяжении связок требует их релиза или коррекции путём дополнительной резекции большеберцовой кости, на примере слоп 3° и проксимальная большеберцовая резекция под углом 5° варуса и медиальная 6,9 мм, латеральная 6,1 мм (Рисунок 17).
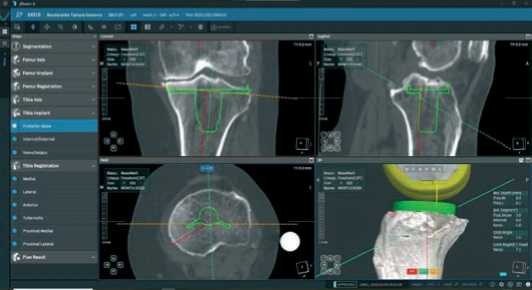
Рисунок 17 . Вид фронтальной и сагиттальной проекций при планировании большеберцового компонента кинематического выравнивания оси конечности
Асимметрия между латеральной и медиальной частями корректируется путём варусной или вальгусной коррекции, а асимметрия между промежутками между разгибанием и сгибанием компенсируется за счёт увеличения или уменьшения наклона большеберцовой кости. Концепция кинематического выравнивания допускает и даже предполагает физиологически слабую латеральную сгибательную щель. При последующих пробных имплантациях отслеживание положения надколенника обычно осуществляется по центру, так как угол Q и положение бедренной кости физиологически сохраняются в соответствии с осью вращения надколенника. Благодаря кинематическому выравниванию протеза ось ноги восстанавливается до пре-артрозного положения, в результате чего ось ноги остается варусной или вальгусной (Рисунок 18).
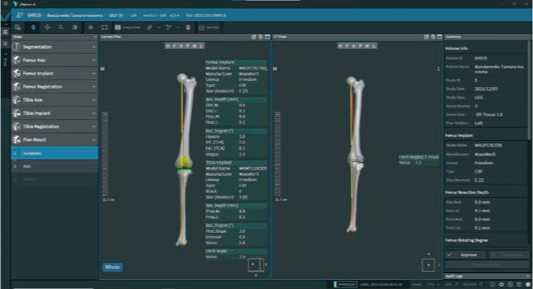
Рисунок 18 . Вид плана операции при кинематическом выравнивании оси конечности
В результате кинематического выравнивания дистальная медиальная и латеральная, задняя медиальная и латеральные резекции составляют 9 мм, за счет вальгусной установки бедренного компонента (2,5°) и внутренней ротации бедренного компонента в аксиальной плоскости 5,0°. При этом планируемый НКА составил 2,5° варусной деформации и наклон тибиального компонента 5,0° (предоперационный НКА 7,1°).
При строгом кинематическом выравнивании допускаются вальгусные и варусные деформации более 5°. Некоторые рабочие группы, использующие кинематическое выравнивание, относятся к этому критически, так как долгосрочные результаты при таких «отклонениях оси» не получены. Это привело к разработке так называемого «ограниченного кинематического выравнивания». При таком выравнивании ТКА имплантируются с кинематическим выравниванием, при этом угол между осью голени и осью бедра составляет от 85° до 95°, а послеоперационное отклонение оси голени — не более ±3°. Во всех случаях, когда значения превышают указанные, углы корректируются до тех пор, пока они не окажутся в пределах «ограниченного кинематического выравнивания» [47, 48].
В нашем клиническом примере позиция бедренного компонента соответствовала «безопасному коридору» соответствующего оКВ, фронтальное выравнивание большеберцового компонента уменьшено до 3° варуса и скорректировано за счет уровней медиальной и латеральной резекции (с 6,9–6,1 мм на 7,9-6,9 мм) (Рисунок 19).
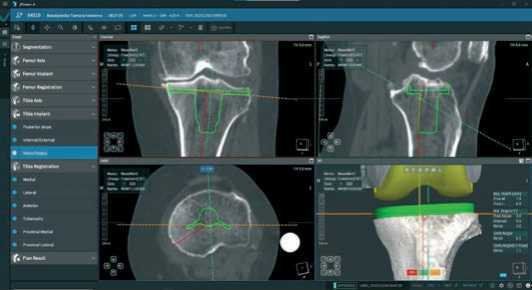
Рисунок 19. Вид фронтальной проекции при планировании большеберцового компонента ограниченного кинематического выравнивания оси конечности
При этом в плане операции по философии ограниченного кинематического выравнивания НКА составил 0,5° (Рисунок 20).
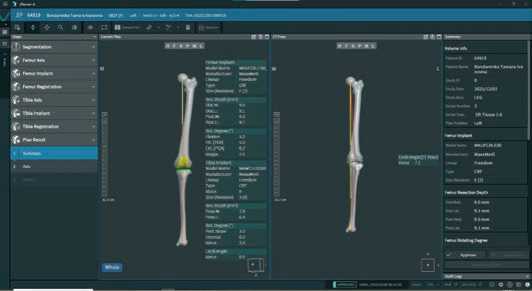
Рисунок 20. Вид плана операции при ограниченном кинематическом выравнивании оси конечности
Однако, ротация бедренного компонента и угол вальгус-варусного фронтального наклона большеберцового компонента соответствуют кинематическому выравниванию за счет изменения уровня резекции, что позволяет получить хорошо сбалансированные сгибательно-разгибательные промежутки и избежать мягкотканных релизов. Как уже понятно из описания, мы во всех своих случаях выравнивания (МВ и оКВ, АВ и КВ мы не использовали) практически во время операции не изменяли план и не выполняли повторных резекций, баланс связок и диапазон движений достигались за счет релиза мягких тканей. При релаксации связок или переразгибании мы компенсировали за счет увеличения высоты вкладыша, ни одного случая «узости» суставной щели (когда невозможно установить минимальной высоты компоненты эндопротеза) у нас не было, увеличение высоты вкладыша не превышало 5% случаев.
Функциональное выравнивание оси конечности при РоТЭКС
Функциональное выравнивание при планировании базируется на принципах механического выравнивания, но во время операции после завершения этапа коcтной регистрации выполняется удаление всех остеофитов и интраоперационная коррекция плана операции, изменение уровней резекции и ротации компонентов с сохранением небольшой варусной (или вальгусной) деформации, целью которой является установить ось ноги под углом ±3°, регулируя межкостные промежутки с учетом натяжения коллатеральных связок коленного сустава и соответствующим образом корректируя план операции.
Таким образом, планирование проводим по методике МВ, после артротомии и регистрации костных структур следующим шагом является скусывание остеофитов, которые обычно присутствуют на медиальных поверхностях большеберцовой и бедренной костей, и ограниченный релиз капсулы в месте прикрепления на медиальной поверхности большеберцовой кости. Этот этап имеет принципиальное значение при функциональном выравнивании, так как дает возможность точно измерить межсуставные щели и оценить натяжение связок, поскольку остеофиты могут неверно определять как межсуставные щели, так и натяжение медиальных и латеральных стабилизаторов.
Натяжение собственных связок и медиолатеральные щели оцениваются и регистрируются интраоперационно с легким вальгусным и варусным напряжением при разгибании колена и сгибании под углом 90 градусов. Зазоры также оцениваются в режиме реального времени при движении от полного разгибания до полного сгибания коленного сустава для регистрации динамических изменений медиола-теральных щелей (Рисунок 21).
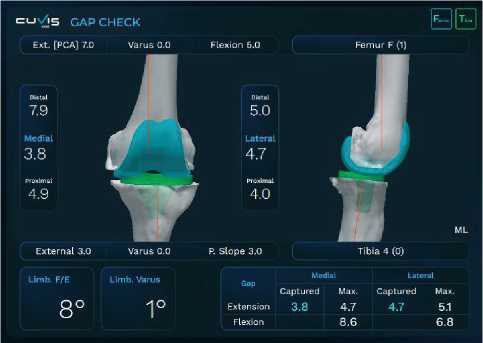
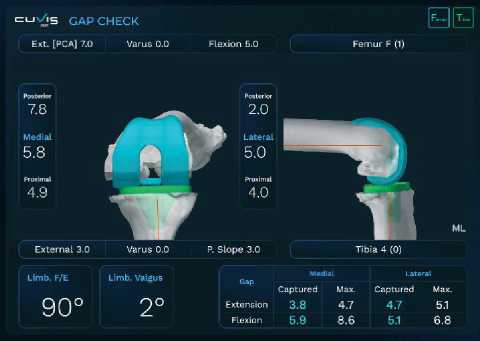
Рисунок 21. Интраоперационный медиальнолатеральный баланс промежутков в разгибании и сгибнии до регулировки
Интраоперационная регулировка медиолатеральных зазоров (разгибание и сгибание) Цель этого шага – создать максимальный зазор 10 или 12 мм (±1) (в зависимости от толщины планируемого вкладыша 10 или 12 мм) с одновременным вальгусным и варусным напряжением в медиальном и латеральном зазорах соответственно, как при разгибании (0–15 градусов), так и при сгибании (80–100 градусов). Значения, отображаемые роботом, фактически представляют собой расстояние между большеберцовой и бедренной по- верхностями с компонентами и учитываются в толщине протеза, что фактически отображает размер полиэтиленовой вставки. Общее выравнивание (HKA) поддерживается в пределах максимум 5 градусов варуса конечности. Наклон суставной линии сохраняется (Рисунок 22).
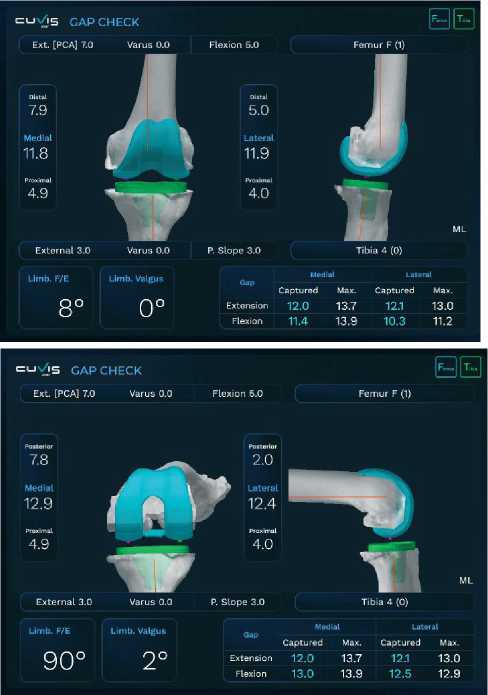
Рисунок 22. Интраоперационный медиальнолатеральный баланс промежутков в разгибании и сгибнии после регулировки
Подводя итог, можно сказать, что бедренный компонент обычно удерживается под углом от 2° вальгусной до 3° варусной деформации и от 0° до 3° градусов наружной ротации. Большеберцовый компонент удерживается под углом от 0° до 4° варусной деформации. Для компенсации сгибательного зазора бедренный компонент смещается кпереди назад, в зависимости от обстоятельств, максимум на 2 мм в сочетании со сгибанием, чтобы избежать образования выемки. Сагиттальное выравнивание бедренного компонента поддерживается таким образом, чтобы передний офсет бедренной части составлял <15 %, а задний мыщелковый офсет <95% после операции. Важно визуализировать вероятность передней выемки, которая отображается на экране при регулировке бедренного компонента кзади. Общий HKA поддерживается в диапазоне от 180° до 175° варуса. Линия сустава поддерживается в пределах 3 мм от естественной линии сустава.
После интраоперационной коррекции положения компонентов протеза выполняется роботизированная резекция. После завершения устанавливаются пробные компоненты, и зазоры повторно оцениваются клинически с помощью робота, после чего следует цементирование и имплантация окончательных компонентов. В случаях выраженной латеральной нестабильности допускается отклонение зазора в 2 мм, чтобы избежать неточной установки компонентов или чрезмерного релиза мягких тканей.
Обсуждение
Дискуссия о том, следует ли сначала имплантировать большеберцовый компонент, а затем выравнивать бедренный компонент с помощью связок, или же имплантацию следует проводить анатомически, то есть сначала резецировать бедренную кость с костной фиксацией, продолжается уже несколько десятилетий. Метаанализ, в котором приняли участие более 2500 пациентов, не выявил различий между методами с точки зрения клинических показателей и осложнений [49]. Тем не менее оба метода предполагают, что ось прямой ноги должна быть восстановлена с максимальным отклонением ±3°. Оба метода обеспечивают надёжный долгосрочный результат, а материалы и конструкция протезов были разработаны таким образом, чтобы они служили долго при механическом выравнивании. Инструменты были разработаны для безопасного проведения артропластики с механическим выравниванием.
Однако в последние годы догмат о том, что после эндопротезирования коленного сустава нога должна быть прямой, а механическая ось должна находиться в пределах ±3°, был поставлен под сомнение. С одной стороны, Беллеманс смог доказать, что лишь у небольшого процента людей механическая ось находится в нейтральном положении и что в среднем механическая ось ноги расположена под углом 1,2° к варусу. У 33% мужчин ось ноги расположена под углом варуса более 3°. При имплантации тотальных эндопротезов коленного сустава с традиционным механическим выравниванием у таких пациентов всегда требуется рассечение медиальной коллатеральной связки. Поэтому для таких пациентов авторы рекомендуют оставлять небольшую варусную деформацию [4]. С другой стороны, исследование, проведенное в клинике Мэйо, с периодом наблюдения более 15 лет показало, что частота ревизий коленных суставов в пределах ±3° от целевого диапазона была сопоставима с частотой ревизий за пределами этого коридора [50].
Сам Инсолл ещё в 1988 году отмечал, что концепция механической оси подходит не каждому пациенту и поэтому является лишь «компромиссом» [51]. Приведенный выше показатель в 15–20 % пациентов, недовольных эндопротезированием коленного сустава, наблюдался у пациентов с механическим выравниванием. Особенно у пациентов с конституциональной варусной деформацией, описанной Беллемансом, механическое выравнивание эндопротеза приводит к перерастяжению медиальной коллатеральной связки, что может стать причиной появления симптомов, а интраоперационное рассечение может быть затруднено [4]. Помимо прочего, эти разработки привели к созданию системы кинематического выравнивания. Хауэлл был одним из первых, кто воспользовался этой системой, и сообщил об очень хороших клинических результатах в ходе последующих исследований [52, 53]. Критики этого метода предупреждали, что отклонение от перпендикулярного расположения большеберцовой кости относительно механической оси может привести к преждевременному выходу из строя [47]. Однако несколько исследований подтвердили, что, по крайней мере в среднесрочной перспективе, у пациентов с «варусным» или «вальгусным» искривлением не наблюдается более высокой частоты ревизий [44, 48]. Это связано с тем, что при ходьбе линия сустава наклонена параллельно земле, так как расстояние между голеностопными суставами меньше, чем между тазобедренными. В результате нагрузка на большеберцовую кость при ходьбе снова становится физиологичной. Кроме того, кинематическая коррекция варусной деформации коленного сустава снижает момент приведения коленного сустава по сравнению с механической коррекцией, что также уменьшает нагрузку на имплантат [53].
Важным наблюдением является то, что функционально выровненное колено с описанной методикой балансировки зазора с использованием роботизированной системы Cuvis является безопасным и эффективным и позволяет достичь хороших и отличных результатов в течение короткого периода наблюдения у пациентов с остеоартритом III–IV степени [28].
Вывод
Тотальное эндопротезирование коленного сустава может быть безопасно выполнено любым из представленных методов выравнивания оси конечности, однако восстановить естественную анатомию пациента с помощью традиционных инструментов иногда бывает непросто, поэтому применение роботизированных технологий с возможностью интраоперационной визуализации и коррекции положения имплантатов могут быть весьма перспективны, хотя не имеют на сегодняшний день отдаленных преимуществ, что диктует необходимость дальнейших исследований, чтобы выявить ограничения эти методов и определить, кому из пациентов какой вид коррекции оси конечности и позиционирования имплантатов сможет принести существенную пользу.


