Взаимосвязь венозной и костно-суставной патологии у пациентов с веной Джиакомини
Автор: Яровенко Г.В., Жданова А.И.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 5 (53), 2021 года.
Бесплатный доступ
Цель: установить возможную взаимосвязь вены Джиакомини (Giacomini) и костно-суставной патологии нижних конечностей при хронических заболеваниях вен (ХЗВ).Материалы и методы. У 115 обследованных пациентов (из 321) нами была выявлена вена Джиакомини (92 женщины, 23 мужчины). Средний возраст мужчин составил 44,82 ± 1,62 года, женщин - 45,36 ± 3,31 года. Методом рандомизации по анатомическому признаку все пациенты были разделены на три группы. Первая группа без патологии, вторая группа пациентов имела только ХЗВ, а в третью группу вошли пациенты с ХЗВ и костно-суставной патологией. Критериями включения в группы являлись: наличие у пациентов вены Джиакомини, ХЗВ и костно-суставная патология на одной или обоих нижних конечностях. Критерии исключения: возраст пациентов менее 18 лет, наличие ХЗВ С5-С6 по классификации СЕАР, посттравматические изменения костно-суставной системы, посттромботическая трансформация вен нижних конечностей. При помощи триплексного ангиосканирования были оценены анатомические особенности строения венозной системы нижних конечностей. Изучение состояния стопы проводилось методом Фридланда.Результаты. В I группу с абсолютной нормой венозной и костно-суставной систем вошло 30 человек (26 %). Группу II составили 45 пациентов (39,22 %) с ХЗВ С0-С4 по СЕАР, а группу III - 40 человек (34,78 %), имеющих помимо венозной костно-суставную патологию. Хронические заболевания вен у пациентов II и III групп были распределены следующем образом: С0 - 25,6 %; С1 - 16,4 %; С2 - 49,4 %; С3 - 4,3 %; С4 - 4,3 % по шкале СЕАР. Среди костно-суставной патологии самую многочисленную группу составили изменения конфигурации стопы, нетравматические деформации - 32 (27,81 %) случая. Для подтверждения взаимосвязи венозной и костно-суставной патологии нами использован критерий Пирсона. Была выявлена значимая корреляция по наличию нетравматических деформаций стопы в группе пациентов с ХЗВ (критерий Пирсона 0,749642; p function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Вена джиакомини, нетравматические поражения стопы, хронические заболевания вен, плоскостопие, вальгусная деформация стопы, венозная система нижних конечностей
Короткий адрес: https://sciup.org/143177356
IDR: 143177356 | УДК: 616.14:616.71/.72-06:611.174.33/.38 | DOI: 10.20340/vmi-rvz.2021.5.CLIN.7
Interrelation of venous and osteoarticular pathology in patients with Giacomini's vein
Objective: To establish a possible relationship between the Giacomini vein and osteoarticular pathology of the lower extremities in chronic venous diseases (CVD).Materials and methods. In 115 examined patients (out of 321), we identified the Giacomini vein (92 women, 23 men). The average age of men was 44.82 ± 1.62 years; women - 45.36 ± 3.31 years. All patients were divided into 3 groups by anatomical randomization. The first group was without pathology, the second group of patients had only CVD, and the third group included patients with CVD and osteoarticular pathology. The criteria for inclusion in the groups were: the presence of Giacomini vein in patients, chronic venous disease and osteoarticular pathology on one or both lower extremities. Exclusion criteria: age of patients less than 18 years, the presence of CVD C5-C6 according to the CEAP classification, post-traumatic changes in the osteoarticular system, post-thrombotic transformation of the veins of the lower extremities. Using triplex angioscanning, the anatomical features of the structure of the venous system of the lower extremities were assessed. The study of the condition of the foot was carried out using the Friedland method.Results. Group I with an absolute norm of the venous and osteoarticular systems included 30 people (26 %). The second group consisted of 45 patients (39.22 %) with CVD C0-C4 according to CEAP, and the third group consisted of 40 patients (34.78 %) who, in addition to venous, osteoarticular pathology. Chronic venous diseases in patients of groups II and III were distributed as follows: C0 - 25.6 %; C1 - 16.4 %; C2 - 49.4 %; C3 - 4.3 %; C4 - 4.3 % on the CEAP scale. Among the osteoarticular pathology, the most numerous group consisted of changes in the configuration of the foot, non-traumatic deformities - 32 (27.81 %) cases. To confirm the relationship between venous and osteoarticular pathology, we used the Pearson criterion. We found a significant correlation in the presence of nontraumatic deformities of the foot in the group of patients with CVD (Pearson's criterion 0.749642; p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Взаимосвязь венозной и костно-суставной патологии у пациентов с веной Джиакомини
УДК 616.14:616.71/.72-06:611.174.33/.38
Cite as: Yarovenko G.V., Zhdanova A.I. Interrelation of venous and osteoarticular pathology in patients with Giacomini's vein. Bulletin of the Medical Institute “REAVIZ”. Rehabilitation, Doctor and Health. 2021;5(53):59-65.
Вена Джиакомини – наиболее постоянный приток малой подкожной вены (МПВ), продолжающийся на бедро. По данным К. Джиакомини 86,3 % людей имеют данную вену в составе венозной системы нижней конечности. Более чем в 50 % случаев она связывает между собой системы МПВ и большую подкожную вену (БПВ), однако иногда впадает в глубокую венозную систему (проксимальную часть подколенной вены или поверхностную бедренную вену на разных уровнях) [1, 2].
Являясь непосредственным продолжением МПВ вена Джиакомини переходит на бедро единым стволом, но может иметь разное строение. Существует четыре варианта проксимального продолжения вены Джиакомини на бедре. В первом случае вена впадает в глубокую бедренную вену через заднюю и заднелатеральную перфо- рантную вену. Во втором – разделяется на несколько мышечных или подкожных ветвей по задней поверхности бедра. В третьем – происходит соединение вены Джиако-мини с задней веной, огибающей бедро, вливающейся в БПВ в средней трети бедра. При четвертом варианте строения вена переходит в ягодичную область единым стволом и разделяется на несколько ветвей, расположенных на различной глубине [3]. Отклонения в анатомическом строении венозной системы приводят к изменению венозного оттока от нижних конечностей. При наличии вены Джиакомини, особенно при ее дилатации или извитости, увеличивается депонирование крови, вследствие чего уменьшается венозный возврат [4, 5]. Для компенсации недогрузки сердца происходит увеличение объема циркулирующей крови (ОЦК). Значительное повышение ОЦК нормализует показатели сердечного выброса, но в вертикальном положении еще более усиливает депонирование крови в условиях нарушения вязко-эластических свойств сосудистой стенки, что способствует развитию ХЗВ. Длительный застой венозной крови способствует растяжению стенки сосуда и деформации створок клапанов. Возникающий из-за клапанной недостаточности ретроградный кровоток снижает тангенциальное напряжение венозной стенки. Однако даже в отсутствии рефлюкса венозный стаз вызывает формирование на поверхности эндотелия сосудов зон с низкой или нулевой силой сдвига, что в свою очередь приводит к структурным изменениям венозной стенки [5, 6]. Все эти факторы инициируют воспалительные реакции с участием лейкоцитов и эндотелиоцитов с последующими патологическими трансформациями в венозной стенке и клапанах.
Венозный стаз также запускает процесс дегенеративно-дистрофических изменений в костной ткани, что способствует развитию патологических состояний в костносуставной системе нижних конечностей [7]. Стойкая гипоксия и атрофические нарушения в мягких тканях вследствие венозного стаза приводят к снижению тонуса мышц, их контрактильности, падению функциональной способности конечности. Возникает взаимное отягощение течения ХЗВ и артро-генной дисфункции конечности, формируется артрогенный конгестивный синдром с развитием вторичного остеопороза, функциональных контрактур суставов [8].
Поэтому ранняя диагностика и лечение ХЗВ крайне важны для предотвращения вторичных изменений костно-суставной системы нижних конечностей, а изучение анатомического строения венозной системы в норме и при патологии дает возможность прогнозировать развитие ХЗВ и предпринимать меры по предупреждению прогрессирования дистрофических заболеваний тканей нижних конечностей, особенно в их дистальной части.
Цель: установить возможность взаимосвязи наличия вены Джиакомини и костно-суставной патологии нижних конечностей при хронических заболеваниях вен.
Материалы и методы
У 115 обследованных человек (из 321) нами была выявлена вена Джиакомини (92 женщины и 23 мужчины). Средний возраст мужчин составил 44,82 ± 1,62 года; женщин – 45,36 ± 3,31 года. Методом рандомизации по анатомическому признаку все пациенты разделены на три группы – I группа без венозной и костно-суставной патологии, II группа пациентов имела только ХЗВ, в III группу вошли пациенты с ХЗВ и костносуставными изменениями стоп. Критериями включения являлись: наличие вены Джиа-комини, ХЗВ и костно-суставная патология на одной или обоих нижних конечностях. Критерии исключения: возраст пациентов менее 18 лет, наличие ХЗВ С5-С6 по классификации СЕАР, посттравматические изменения костно-суставной системы, посттромботическая трансформация вен нижних конечностей. При помощи триплексного ангиосканирования на аппаратах «SonoAce R» и «SonoScape» (Южная Корея) сектораль- ным и линейным датчиками оценивались анатомические особенности строения венозной системы нижних конечностей. Изучение состояния стопы проводилось методом Фридланда. Для подтверждения взаимосвязи между венозной и костносуставной патологией использовался непараметрический метод, критерий согласия Пирсона χ2.
Результаты и обсуждение
В I группу нами включено 30 человек (26 %), во II группу – 45 пациентов (39,22 %) с ХЗВ С0-С4 по СЕАР, III группу составили 40 человек (34,78 %), имеющих помимо венозной и костно-суставную патологию. Хронические заболевания вен у пациентов II и III группы были представлены следующем образом: С0 – 25,6 %; С1 – 16,4 %; С2 – 49,4 %; С3- 4,3 %; С4 – 4,3 % по шкале СЕАР. Самой частой патологией, встречающейся в данных группах, явилось наличие варикозной болезни нижних конечностей – у 78 (67,8 %) человек, а недостаточность перфорантных вен выявлена у 61 (53,04 %) пациента, что является ведущим звеном в развитии варикозной болезни нижних конечностей. Ретикулярные вены встречались у 17 (14,7 %) пациентов. Несостоятельность клапанов наружной подвздошной вены (НПВ), общей бедренной вены (ОБВ) и подколенной вены (ПкВ) установлена у 10 (8,69 %), а дилатация берцовых вен у 3 (2,6 %) пациентов. Дилатация большой подкожной вены (БПВ) и малой подкожной вены (МПВ) была обнаружена у 6 (5,2 %) человек. Большая подкожная вена варьировала в диаметре и максимально соответствовала 22,3 мм, а МПВ – 17,9 мм. Рефлюкс по стволу БПВ определялся в 5 (4,3 %) случаях. При триплексном сканировании вены Джиакомини у пациентов II и III групп были обнаружены следующие изменения: дилатация – 5,2 %, варикозная трансформация – 5,2 %. Диаметр вены Джиакомини варьировал от 2,4 до 9,7 мм (4,51 ± 1,51 мм), а в 6 % наблюдений по данной вене отмечался рефлюкс.
При анализе состояния опорнодвигательной системы пациентов, имеющих вену Джиакомини, нами выявлены нетравматические деформации стоп в 32 (27,81 %) случаях. Деформации стоп были представлены смешанным плоскостопием 3 степени у 22 человек (19,13 %). Встречалось изолированное продольное плоскостопие 2 степени у 3 (2,6 %) и смешанное плоскостопие 2 степени у 4 (3,48 %) человек. Вальгусная деформация большого пальца стопы была установлена в 3 (2,6 %) случаях. У всех пациентов с ХЗВ С2 и С3 по шкале СЕАР нами обнаружены изменения костносуставной системы стопы.
Ортодоксальный рефлюкс из бассейна БПВ зачастую становится причиной варикозного расширения МПВ. Развитие парадоксального рефлюкса, который возникает в результате клапанной недостаточности, влияет на варикозную трансформацию вены Джиакомини с последующим вовлечением в процесс БПВ. При развитии ХЗВ увеличивается депонирование крови в венах нижних конечностей, что приводит к прогрессированию стаза. В опорно-двигательном аппарате нижних конечностей развиваются дистрофические изменения, происходит снижение функциональной способности конечности, что вызывает нарушение рессорной, балансировочной и толчковой функций стопы. Данные проявления значительно снижают эвакуаторную эффективность мышечно-венозной помпы и отягощают ХЗВ. Формируется артрогенный конгестивный синдром, который приводит к вторичным атрофическим и дистрофическим изменениям мышц голени, участвующих в обеспечении физиологического положения стопы.
Анализ полученных данных свидетельствует о том, что у пациентов с веной Джиа-комини, как правило, определяется нарушение венозного оттока с развитием ХЗВ. При прогрессировании данного состояния возникают обменно-дистрофические изменения костно-суставной системы, что приводит к нетравматическим костно-суставным деформациям стопы.
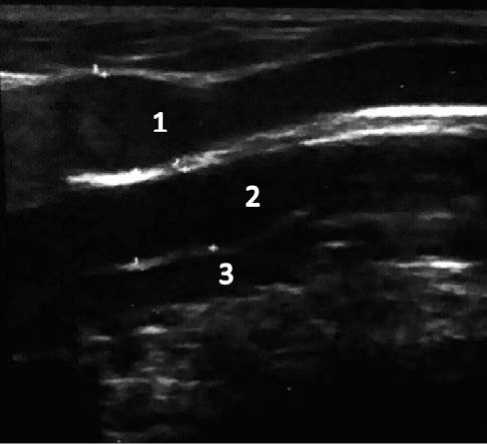
Рисунок 1. Пациентка Г. 53 лет. Ультрасонограмма подколенной области справа: 1 – вена Джиакомини (d = 11,89 mm); 2 – подколенная вена (d = 10,06 mm); 3 – подколенная артерия (d = 5,39 mm)
Figure 1. Patient G. 53 years old. Right popliteal ultrasound: 1 – vein of Giacomini (d = 11,89 mm); 2 – popliteal vein (d = 10,06 mm); 3 – popliteal artery (d = 5,39 mm)
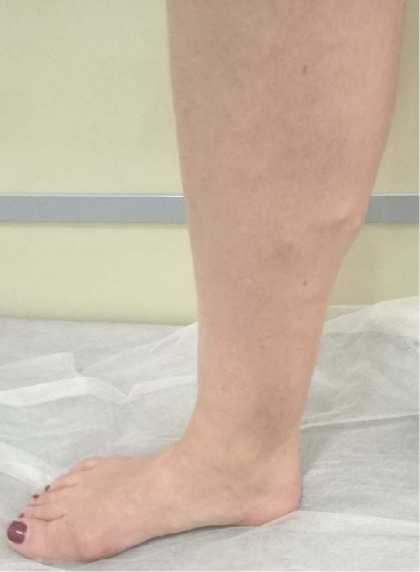
Рисунок 2. Пациентка Г. 53 лет. Диагноз: варикозная болезнь нижних конечностей, стадия декомпенсации, неосложненная форма С3S. Смешанное плоскостопие 3 ст. Hallus valgus bilateralis
Figure. 2. Patient G. 53 years old. Diagnosis: Varicose veins of the lower extremities, stage of decompensation, uncomplicated form of C3S. Mixed flat feet 3 degrees. Hallus valgus bilateralis
При возникновении рефлюкса по вене Джиакомини наиболее усугубляется ХЗВ, что проявляется наличием выраженной варикозной трансформацией подкожных вен нижней конечности. Для подтверждения взаимосвязи между наличием вены Джиа-комини с костно-суставной патологией был проведен ранговый корреляционный анализ
Пирсона, что выявило значимую корреляцию по наличию нетравматических деформаций стоп у пациентов с ХЗВ (критерий Пирсона 0,749642; p < 0,22). Также нами проведен непараметрический корреляционный анализ взаимосвязи между возрастом пациентов, изменениями венозной и костносуставной системы нижних конечностей (критерий Пирсона составил 0,7677696; p < 0,22). В результате полученных данных установлен значимый критерий, что подтверждает зависимость развития нетравматических изменений стопы и ХЗВ у пациентов с веной Джиакомини с возрастом.
Заключение
Наличие измененной вены Джиакомини приводит к усугублению нарушения венозного оттока от нижних конечностей, что в свою очередь увеличивает вероятность прогрессирования венозной патологии у таких пациентов. Заболевания венозной системы способствуют дистрофическим изменениям в тканях и, как следствие, оказывают воздействие на развитие костносуставной патологии, что чаще встречается при ХЗВ С2-С4 по шкале СЕАР. Данный факт подтверждает возможность развития нетравматических поражений стопы только при гемодинамически значимых ХЗВ.
Список литературы Взаимосвязь венозной и костно-суставной патологии у пациентов с веной Джиакомини
- Semenyago S.A., ZHdanovich V.N. Anatomicheskie osobennosti venoznogo rusla goleni (obzor literatury). Problemy zdorov'ya i ekologii. 2014;3(41):53-56. (in Russ).
- Moore K.L., Dalley A.F., Agur A.M.R. Clinically Oriented Anatomy. - Philadelphia: Lippincott Williams&Wilkins, 2010. - 1134 p.
- Kotel'nikov G.P., Katorkin S.E., Korymasov E.A. Kliniko-patogeneticheskaya koncepciya diagnostiki i kompleksnogo lecheniya pacientov s sochetannoj patologiej venoznoj i oporno-dvigatel'noj sistem nizhnih konechnostej. Novosti hirurgii. 2018;26(6):677-688. (in Russ). DOI: 10.18484/2305-0047.2018.6.677
- SHajdakov E.V., Rosuhovskij D.A., Grigoryan A.G., Bulatov V.L., Ilyuhin E.A. Antegradnyj diastoliche-skij tok krovi i klassicheskij reflyuks pri varikoznom rasshirenii mezhsafennoj veny. Angiologiya i sosudistaya hirurgiya. 2016;22(2):101-109. (in Russ).
- YArovenko G.V., Katorkin S.E., Myshencev P.N. Vzaimosvyaz' anatomicheskih osobennostej stroeniya magistral'nyh ven s klinicheskimi proyavleniyami patologii venoznoj i kostno-sustavnoj sistem nizhnih konechnostej. Vestnik eksperimental'noj i klinicheskoj hirurgii. 2016;9(4):270-274. (in Russ). URL: https://vestniksurgery.com/index.php/journal/issue/view/36
- Chaurasia B.D. Human Anatomy: Regional and Applied. - New Delhi: CBS Publishers and Distributors, 2003;2(Lower Limb and Abdomen):374.
- Anbumani T.L., Anthony Ammal S. and Thamarai Selvi A. An anatomical stady on the variations of short saphenous vein and its termination. International. Journal of Experimental and Clinical Anatomy. 2011;5(S):138.
- Gavezzi A., Labropoulos N., Partsch H. et al. Dupleksnoe skanirovanie pri hronicheskoj venoznoj nedostatochnosti nizhnih konechnostej. Soglasitel'nyj dokument mezhdunarodnogo soyuza flebologov. CHast' II. Anatomiya. Flebologiya. 2008;2(1):71-76. (in Russ).


