Заднебоковой билатеральный экстраплевральный доступ при хирургическом лечении неспецифических спондилитов верхнегрудного отдела позвоночника: ретроспективный анализ 12 наблюдений
Автор: Лисицкий И.Ю., Хоменко В.А., Лычагин А.В., Заров А.Ю., Коркунов А.Л., Черепанов В.Г., Целищева Е.Ю., Гаркави А.В., Кавалерский Г.М.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 4 (62), 2025 года.
Бесплатный доступ
Цель исследования. Оценка эффективности и безопасности заднебокового билатерального экстраплеврального доступа при хирургическом лечении неспецифических спондилитов верхнегрудного отдела позвоночника. Материалы и методы. В исследование включены 12 пациентов с неспецифической гнойной патологией верхнегрудного отдела позвоночника, оперированных с использованием заднебокового билатерального экстраплеврального доступа. В 10 случаях помимо болевого синдрома клиническая картина заболевания была представлена проводниковой симптоматикой. Локализация патологического процесса на уровне Th3-Th4 позвонков имела место у 3 больных, на уровне Th4-Th5 – у 5, и на уровне Th5-Th6 – у 4. Результаты. У всех пациентов в послеоперационном периоде отмечено снижение интенсивности болевого синдрома на 5–7 баллов (в среднем – 6,2) по визуальной аналоговой шкале (ВАШ). За период наблюдения в у 2 больных наблюдался регресс проводниковых расстройств, у 5 – полное восстановление (Frankel E). По результатам контрольного обследования во всех случаях констатировано купирование воспалительного процесса и полноценная костная консолидация (Grade I-II по Eck et al). Длительность операций варьировала от 240 до 375 мин. (в среднем – 307 мин.). Объём кровопотери составил от 300 до 1200 мл. (в среднем – 658 мл). Интраоперационная ликворея наблюдалась в 2 случаях. Заключение. Заднебоковой билатеральный экстраплевральный доступ позволяет осуществить радикальную санацию, полноценную декомпрессию и спондилодез при неспецифическом гнойном поражении верхнегрудного отдела позвоночника. Отход от стандартного исполнения техники Capener N. и Larson S.J. позволил существенно расширить возможности доступа и минимизировать риск осложнений. Несмотря на трудоёмкость, продолжительность и большой объём кровопотери, применение данного метода оправдано при неспецифических спондилитах верхнегрудной локализации. Однако на других уровнях, при наличии альтернативы в виде вентральных вмешательств, его использование нерационально.
Неспецифический спондилит, неспецифический спондилит верхнегрудного отдела позвоночника, латеральный экстракавитарный доступ, заднебоковой билатеральный экстраплевральный доступ
Короткий адрес: https://sciup.org/142246878
IDR: 142246878 | УДК: 617.3 | DOI: 10/17238/issn2226-2016.2025.4.71-79
Posterolateral bilateral extrapleural approach in surgical treatment of nonspecific spondylitis of the upper thoracic spine: a retrospective analysis of 12 cases
Purpose. Evaluation of the effectiveness and safety of posterolateral bilateral extrapleural access in the surgical treatment of nonspecific spondylitis of the upper thoracic spine. Methods. The study included 12 patients with nonspecific purulent pathology of the upper thoracic spine, who were operated on with the use of posterolateral bilateral extrapleural approach. In 10 cases, in addition to pain syndrome, the clinical picture of the disease was represented by conduction symptoms, including isolated pain in 2 cases. Localization of the pathological process at Th3-Th4 vertebrae occurred in 3 patients, at the Th4-Th5 – in 5, and at the Th5-Th6 – in 4 patients. Results. In all patients, a decrease in the intensity of pain by 5-7 points (6,2 on average) on the visual analog scale (VAS) was noted in the postoperative period. During the observation period, regression of conduction disorders was observed in 2 patients, complete recovery was observed in 5 (Frankel E). The results of the control examination revealed the suppression of the inflammatory process and complete bone consolidation in all cases (Grade I-II according to Eck et al). The duration of the operations varied from 240 to 375 min. (on average – 307 min). The volume of blood loss ranged from 300 to 1200 ml. (on average – 658 ml). Intraoperative liquorrhea was observed in 2 cases. Conclusion. Posterolateral bilateral extrapleural access allows for radical sanitation, complete decompression and spinal fusion for nonspecific purulent lesions of the upper thoracic spine. Moving away from a standard technique by Capener N. and Larson S.J. allowed to significantly expand access options and minimize the risk of complications. Despite the complexity, duration and large volume of blood loss, the use of this method is justified for nonspecific spondylitis of the upper thoracic localization. However, at other levels, if there is an alternative in the form of ventral interventions, its use might be irrational.
Текст научной статьи Заднебоковой билатеральный экстраплевральный доступ при хирургическом лечении неспецифических спондилитов верхнегрудного отдела позвоночника: ретроспективный анализ 12 наблюдений
В структуре гнойно-воспалительных заболеваний позвоночника на долю неспецифических спондилитов грудного отдела приходится около 35 % [1]. Для инфекционного поражения позвоночника данной локализации характерно развитие тяжёлых неврологических расстройств, частота которых при несвоевременной диагностике и лечении, по данным ряда авторов, варьирует от 30 до 80 % [2, 3]. Актуальной проблемой является хирургическое лечение неспецифических спондилитов, особенно переходных отделов позвоночника. Особую сложность представляют операции по поводу гнойной патологии верхнегрудного отдела позвоночника.
В настоящее время основополагающими принципами хирургического лечения неспецифических спондилитов являются радикальная санация инфекционного очага в объёме резекции пораженного диска или корпорэктомии, и реконструкция передних отделов позвоночного столба посредством спондилодеза с использованием погружных титановых металлоконструкций. Оптимальным способом их реализации стали вентральные доступы, применение которых при хирургическом лечении неспецифических спондилитов верхнегрудной локализации из-за особенностей анатомии и оперативной доступности этого отдела позвоночника связано с большим объёмом и высокой технической сложностью операций, значительным риском ятрогенных осложнений, а также необходимостью проведения отдельным этапом стабилизирующего вмешательства. Это стало побудительным мотивом к поиску оптимальных, как с технической стороны, так и со стороны соблюдения базовых принципов хирургии спондилитов, методов оперативного лечения гнойной патологии верхнегрудного отдела позвоночника. Одним из них является описанный ниже заднебоковой билатеральный экстраплевральный доступ.
Материалы и методы
Проведен ретроспективный анализ результатов применения заднебокового билатерального экстраплеврального доступа при хирургическом лечении неспецифической гнойной патологии позвоночника верхнегрудной локализации, по поводу которой за период с 2018 по 2023 г. оперировано 12 пациентов (7 женщин и 5 мужчин), средний возраст которых составил 58,7 года. У большинства больных наблюдалась острая стадия заболевания, у 4 – хроническая. Динамика клинической симптоматики, длительность операций и объём кровопотери, полноценность костной консолидации, характер и частота осложнений стали предметом ретроспективного анализа.
Верификация диагноза основывалась на результатах клинического, лабораторного и инструментального обследования.
Оценка тяжести неврологических расстройств осуществлялась по шкале Frankel, болевого синдрома – по визуальной аналоговой шкале (ВАШ). Помимо болевого синдрома у 10 пациентов клиническая картина заболевания была представлена проводниковой симптоматикой различной степени выраженности.
Инструментальная диагностика включала магниторезонансную (МРТ) и компьютерную томографию (КТ). Локализация патологического процесса на уровне Th3-Th4 позвонков имела место у 3 больных, на уровне Th4-Th5 – у 5, и на уровне Th5-Th6 – у 4. Пункционная биопсия как метод предоперационной диагностики не выполнялась ввиду длительной терапии антибиотиками на догоспитальном этапе и наличия у большинства пациентов неврологического дефицита.
Всем больным с целью диагностики патологии и мониторинга активности воспалительного процесса как в до-, так и в послеоперационном периоде проводилось исследование количества лейкоцитов в крови, уровня СОЭ и С-реактивного белка. При наличии признаков системной воспалительной реакции проводилось бактериологическое исследование крови и прокальцитониновый тест.
Проводниковые расстройства, наблюдавшиеся у большинства пациентов с верифицированным диагнозом являлись абсолютным показанием для хирургического лечения. Продолжительный болевой синдром, отсутствие эффекта от длительного консервативного лечения, значительная деструкция смежных тел позвонков и нестабильность позвоночно-двигательного сегмента стали показанием к операции у 2 больных. Всем пациентам выполнено оперативное вмешательство из заднебокового билатерального экстраплеврального доступа: у4 больных резецировано одно, у остальных – оба тела пораженных позвонков.
В обязательном порядке проводилось бактериологическое, микроскопическое и патогистологическое исследование удаленных тканей.
Оценка полноценности спондилодеза проводилась по данным КТ через 6, 9 и 12 месяцев после операции. Результаты систематизировались в соответствии с критериями, предложенными Eck et al. для вентральных отделов позвоночника [4] (Табл. 1).
Окончание Таблицы 1
|
Степень сращения |
Критерии сращения |
|
Grade IV |
Костный трансплантат в стадии деструкции, сращение отсутствует |
Хирургическая техника
Под общей анестезией в положении на животе из стандартного срединного разреза скелетировали задние опорные структуры всего верхнегрудного отдела позвоночника и прилежащие рёбра. В тела двух выше и ниже расположенных от предполагаемого уровня корпорэктомии позвонков транспедикулярно вводили полиаксиальные винты. Экстраплев-рально удаляли по 2–3 ребра (в зависимости от количества резецируемых позвонков); с одной стороны на протяжении 5–7 см., с другой – 3–4 см. от рёберно-поперечных суставов. Париетальную плевру аккуратно отделяли от обеих боковых поверхностей позвоночного столба. Фиксированные к телам позвонков головки резецированных рёбер вычленяли. Задние опорные структуры выкусывали вплоть до корней дуг подлежащих корпорэктомии позвонков, перевязывали и пересекали корешки с двух сторон. Затем билатерально резецировали одно или два тела до передней продольной связки. Удаляли остатки диска и гиалиновый хрящ с прилегающих поверхностей соседних позвонков. Описанная техника позволяет контролировать полноценность и безопасность корпорэктомии (рис. 1–2). С помощью стержня, фиксированного к головкам винтов с одной стороны, устраняли кифотическую деформацию и выполняли дистракцию зоны корпорэктомии. С другой стороны на место резецированных позвонков имплантировали телозамещающий кейдж (“мesh” или телескопический кейдж), предварительно заполненный аутокостью. На завершающем этапе операции производили компрессию кейджа в межтеловом промежутке, окончательный монтаж металлоконструкции. После дренирования через отдельную контрапертуру рана послойно ушивалась наглухо (рис. 3).
Таблица 1
Рентгенологические критерии костного сращения поEcketal.
|
Степень сращения |
Критерии сращения |
|
Grade I |
Сращение с ремоделированием и трабекулярной перестройкой костного трансплантата |
|
Grade II |
Костный трансплантат интактный, интеграция и ремоделирование не полные, между ним и замыкательной пластиной просветления нет |
|
Grade III |
Костный трансплантат интактный, между ним и замыкательной пластиной имеется просветление |
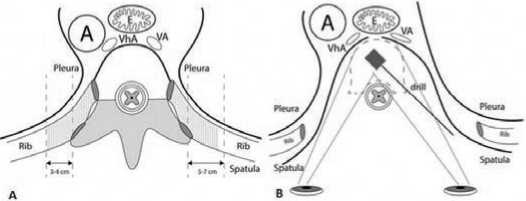
Рисунок 1 . Схема оперативного вмешательства.
а – зона резекции задних опорных структур позвоночника и прилежащих рёбер; b – билатеральное экстраплевральное удаление тела позвонка под визуальным контролем с контрлатеральной стороны.
Сокращения: A – аорта, E – пищевод, VA – vena azygos, VhA – vena hemiazygos
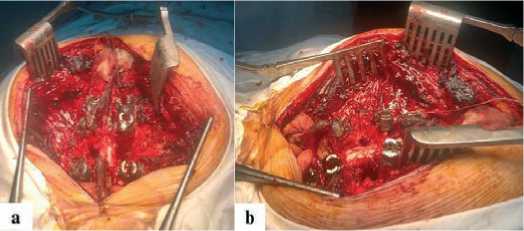
Рисунок 2 . Интраоперационные фотографии.
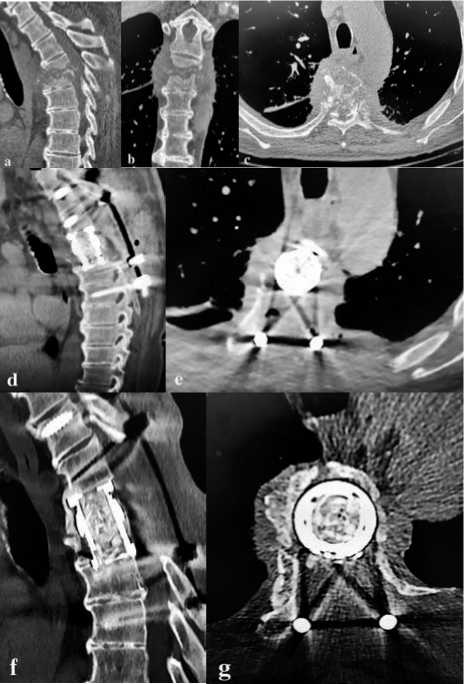
Рисунок 4 . Результаты обследования до и после хирургического лечения. а, b, c – компьютерные томограммы (сагиттальная проекция (а), фронтальная (b) и аксиальная (с) проекции): костная деструкция Th4-Th5 с наличием секвестров и кифотической деформации на уровне поражения; d, e – кон трольные компьютерные томограммы сразу после операции в сагиттальной (d) и аксиальной (e) проекции; f, g – контрольные компьютерные томограммы через 8 месяцев после операции в сагиттальной (f) и аксиальной (g) проекции: определяется интеграция и перестройка аутокостной крошки, хорошо выражена оссификация по переферии кейджа (Grade I по Eck et al)
a, b – циркулярная декомпре ссия спинного мозга и ложе резецированного позвонка; вид сверху (a) и сбоку (b)
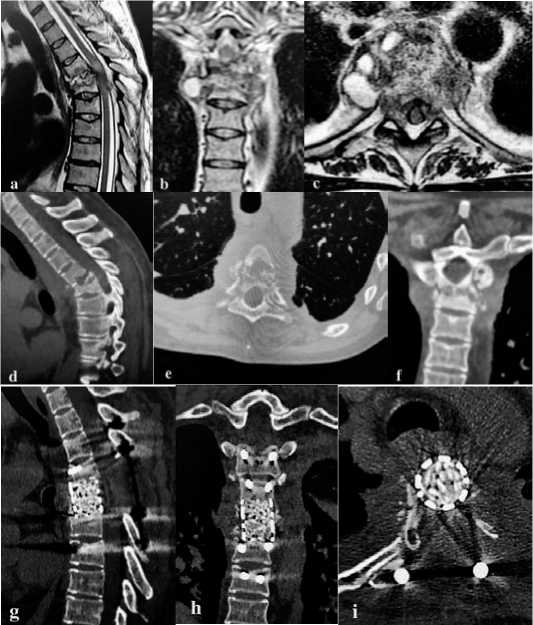
Рисунок 3 . Результаты обследования до и после хирургического лечения. а, b, c – магниторезонансные томограммы (сагиттальная проекция (а), фронтальная (b) и аксиальная (с) проекции): определяется гнойный спондилит Th5-Th6 позвонков с паравертебральными абсцессами, со сдавлением спинного мозга и присутствием очага миелоишемии; d, e, f - компьютерные томограммы в сагиттальной (d), аксиальной (e) и фронтальной (f) проекции: костная деструкция Th5-Th6 позвонков с наличием секвестров и кифотической деформации на уровне поражения; g, h, I – контрольные компьютерные томограммы в сагиттальной (g), фронтальной (h) и аксиальной (i) проекции: выполнена циркулярная декомпрессия спинного мозга, корпородез Th4-Th7 позвонков, кифотическая деформация устранена
Результаты
Срок наблюдения больных составил 6–24 месяцев, в среднем – 11,75 мес. Основные сведения о пациентах и проведенных операциях представлены в табл. 2. За время наблюдения у всех пациентов наблюдалось снижение интенсивности болевого синдрома по ВАШ в среднем на 6,2 балла. Из 10 больных с неврологическим дефицитом у 2 в послеоперационном периоде отмечен регресс проводниковой симптоматики, у 5 – полное восстановление. Оценка клинических результатов хирургического лечения отображена в табл. 3.
Длительность операций варьировала от 240 до 375 мин. (в среднем – 307 мин). Объём кровопотери составил от 300 до 1200 мл. (в среднем – 658 мл).
У 2 пациентов имело место интраоперационное повреждение твёрдой мозговой оболочки вентролатеральной локализации. Дефекты твёрдой мозговой оболочки ушиты. Эпизодов послеоперационной ликвореи не было.
|
s « о 2 S s SA H CO A |
S сч |
S оо |
S |
S 40 |
S 40 |
S оо |
S о |
S А |
S А |
S А |
S оо |
|
|
6 13 & ^ л M к о U К |
НН |
НН |
НН |
НН |
НН |
НН |
НН |
НН |
НН |
НН |
НН |
НН |
|
ей О R О Ф s |
си К н о СР |
(V 2 'к а а о 2 u я 2 w а |
«л а |
я ей S |
Я tg |
ел О ей Й |
ел О ей й |
<л ел ей СЙ 4н ей Щ |
я S |
(V я ф р |
Р А ел А |
ел 2 ей А А |
|
и 6 R 1 B О w И н |
R |
R оо |
R S сч |
R |
R 2 оо |
R |
R |
R А |
R S |
R S |
R S оо |
R S |
|
Д § S 5 a H s S г ы Ф |
К Я |
Я Я S |
я я 2 |
Я Я S |
Я Я 2 сч |
Я Я |
Я Я |
Я Я сч |
Я Я |
Я Я сч |
Я Я S |
Я Я |
|
1 S' К О |
ю \о со д £fS а^ - к ^ ^ £3 |
о д 9 К н « Ф и S О О ° « « W н 2 £ Н 2 ю « СО i сп а сч ^ 5s н< со 1 Ф V ^ И н |
о О ф « К 9? О Ф Н Я О и со «ОО ! ^ сп щ р £ Р сч Ф СО Р |
о д 9 Й ж о о ° « « * Ё « 00 §^ 3 Д ^ 8 {S ин, о ж со ^ 5s н< СО 1 | а© а ф р |
■ ^ Й о л о н Н « АЙЯ о 9 о «ой Fb Н « S Ё 2 ю h^ £ £ £ |
о О ф « К 92 О Ф Н Я О О со «ОО £ ^ § 2 2 ^ ^ Гн фа Р Ф Р |
о д 9 К н g О О ° * й й ^F 1 А С Р § п^ « со । СП А С1 ^ 5s | а© А ф р |
® д 9 Й ж О О ° « й й Ё J 00 -Д tS § А^ а д ^ £ {S ин, СП А СО О 5s А ф р |
ОДО Я н * Ф S к о 9 ° «ой is ВА Н « £ § -^ s^ ^ ан |
о д 9 Й ж О О ° « й й Ё J 00 -Д tS [SA §^ а д ^ £ £ ин, СП А СО О 5s н< СО 1 1 ЯЙ А ф р |
о д 9 Й ж О О ° « й й Ё « 00 -Д tS §3^ а д ^ £ £ ин, СП А СО О 5s н< СО 1 1 «Й А ф р |
2 О Вря ф ^ « о ЗА Я Й А О Ф н и О о со « о о айк 1^ СП А р фас Р 9 Р ГО Ф Р Р ££ |
|
§ си я А Ж и Й « |
3 н О |
3 & о |
Й" г |
S з § S Ф о X к |
s з § s Й" г |
5 В о |
5 В о |
S з § S Ф о X к |
5 В о |
5 В о |
5 В о |
5 н О |
|
5 ей Я я ф я о О £= * |
Ё £ |
Ё £ |
А |
А |
||||||||
|
ей н Ф СО R О СР |
оо |
сч |
а |
А |
А |
А |
сч А |
|||||
|
R О С |
* |
S |
S |
* |
S |
* |
* |
S |
S |
* |
* |
* |
|
ГО |
^ |
LO |
40 |
оо |
сч |
Таблица 1
Результаты хирургического лечения
|
№ |
ВАШ |
Frankel |
||
|
До операции |
После операции |
До операции |
После операции |
|
|
1 |
7 |
1 |
С |
Е |
|
2 |
6 |
0 |
С |
E |
|
3 |
8 |
1 |
E |
E |
|
4 |
7 |
0 |
E |
E |
|
5 |
6 |
0 |
A |
D |
|
6 |
7 |
0 |
D |
Е |
|
7 |
5 |
0 |
A |
A |
|
8 |
7 |
1 |
A |
A |
|
9 |
6 |
1 |
A |
A |
|
10 |
7 |
0 |
C |
E |
|
11 |
6 |
1 |
A |
C |
|
12 |
7 |
0 |
C |
E |
Во всех случаях имело место выпадение кожной чувствительности в соответствующих дерматомах вследствие пересечения корешков при проведении оперативного вмешательства.
По данным обследования специфическое поражение исключено. Возбудитель заболевания выявлен в 8 случаях, из них в 2 – в составе микст-инфекции. Длительность антибиотикотерапии у больных с идентифицированным возбудителем составила 4 недели. Пациентам со стерильным посевом эмпирическая терапия препаратами широкого спектра действия также проводилась в течение 4 недель.
Коррекция кифотических деформаций и полноценность декомпрессии в раннем послеоперационном периоде подтверждена данными лучевых методов диагностики. При контрольном обследовании в отдаленном послеоперационном периоде в 7 случаях констатирован состоявшийся спондилодез (Grade I по Eck et al), в остальных выявлено костное сращение в стадии интеграции и ремоделирования аутокостной крошки (Grade II по Eck et al) (Рис. 4).
Обсуждение
История хирургии инфекционной патологии позвоночника, как и спинальной хирургии в целом, берёт своё начало в конце ХIХ века с попыток оперативного лечения болезни Потта. Ляминэктомия, как первый и единственный на тот момент метод, имевшийся в арсенале у хирургов, доказала свою неэффективность при лечении данной патологии. Осознание необходимости санации очага инфекции и лик- видации нестабильности стало побудительным мотивом к поиску новых методов хирургического лечения туберкулёзных спондилитов, первым из которых стала косто-трансверзэктомия, внедрённая Menard R. в 1894 г. для экстраплеврального дренирования абсцессов [5]. В авторском исполнении операция предполагала удаление поперечного отростка вместе с шейкой и головкой ребра из продольного разреза по наружному краю длинных мышц. С целью улучшения функциональных исходов лечения болезни Потта, являвшейся основной причиной параплегий в начале ХХ века, Capener N. в 1933 г. модифицировал костотрансверзэктомию Menard R., дополнив её резекцией суставных отростков, ножек и прилегающих отделов дужек позвонков из паравертебрального разреза с поперечным рассечением длинной мускулатуры и мобилизацией её концов каудально и краниально. Широкий боковой доступ в полость позвоночного канала и к телам позвонков, названный им “латеральной рахотомией”, позволил проводить радикальную санацию, полноценную декомпрессию и спондилодез [6, 7].
Дальнейшим развитием концепции заднебового доступа Menard R. и Capener N. стал латеральный экстракавитарный доступ (LECA), впервые внедрённый Larson S.J. в начале 50-х гг. ХХ века для лечения туберкулёзных спондилитов и описанный им в 1976 г., который дал возможность манипулировать как на вентролатеральных отделах, так и на задних опорных структурах грудного и поясничного отделов позвоночника из одного клюшкообразного разреза [7, 8]. Идея выполнения декомпрессивного и стабилизирующего этапов из одного доступа, предложенная Larson S.J., дала толчок дальнейшей модернизации данного метода и адаптации его к решению различных хирургических задач [9–11].
Очевидными преимуществами доступа является возможность одновременного проведения циркулярной декомпрессии спинного мозга, вентрального спондилодеза, коррекции деформаций и транспедикулярной фиксации позвоночника. Вместе с тем техническая сложность и большая травматичность подобных операций требует продвинутых хирургических навыков и опыта их выполнения, а также сопряжена с большой, а иногда фатальной кровопотерей, и риском развития послеоперационной ликвореи, легочных и инфекционных осложнений [10-13].
Несмотря на то, что заднебоковые доступы изначально были разработаны для хирургического лечения инфекционных спондилитов, в настоящее время спектр их применения сместился в сторону опухолевой и дегенеративной патологии, аномалий развития и деформаций [10–15]. Объясняется это прежде всего появлением в начале 30-х годов ХХ века вентральных доступов, эффективность и безопасность которых при оперативном лечении гнойных заболеваний позвоночника оказалась гораздо выше [16, 17].
При спондилитах грудного отдела “золотым стандартом” хирургического лечения стала торакотомия. Непо- средственный доступ к инфекционному очагу, оптимальный “угол атаки” при выполнении корпорэктомии, прямой визуальный контроль магистральных сосудов и висцеральных структур, верификация границ патологических изменений, возможность радикального удаления воспалительно-изменённых тканей является несомненным преимуществом доступа. Вдобавок торакотомия позволяет проводить вентральный спондилодез с использованием специально разработанных пластин или металлоконструкций, что исключает необходимость в дополнительной транспедикулярной фиксации.
Между тем особенности анатомии и оперативная доступность верхнегрудного отдела позвоночника лимитируют потенциал торакотомии. Плечевой сустав, лопатка, грудной кифоз, крупные сосуды средостения, адгезивный процесс на уровне поражения превращают радикальную санацию и спондилодез в чрезвычайно сложную и рискованную операцию. Что ещё более важно, вентральная фиксация на этом уровне технически не осуществима, вследствие чего необходим задний стабилизирующий этап вмешательства [18,19].
Продленный до вырезки грудины передний шейный доступ позволяет в ряде случаев выполнить подход к телам Th1-Th2 позвонков. Эта возможность определяется индивидуальными особенностями строения пациента. Бесспорными преимуществами метода являются минимальная травматичность и возможность проведения передней фиксации. Его реализации препятствует коротка шея, высокое стояние плечевых суставов и кифоз шейно-грудного перехода. В этой ситуации осуществить подход к верхним грудным позвонкам возможно с помощью резекции грудного конца ключицы и рукоятки грудины. При этом неудобный “угол атаки” из-за кифоза верхнегрудного отдела позвоночника и нависающей грудины затрудняет визуальный контроль во время проведения операции и препятствует установке вентральных металлоконструкций. Кроме того, эти оперативные приёмы не могут обеспечить доступ к передним отдела позвоночника ниже Th3 позвонка [18–20].
Выбор нами заднебокового экстраплеврального доступа был продиктован необходимостью провести радикальную санацию, полноценную декомпрессию спинного мозга и спондилодез в один этап, минимизировав риск ятрогенных осложнений. Мы решили отойти от стандартного исполнения метода Capener N. и Larson S.J. Использованная оперативная техника предполагает билатеральный экстраплевральный подход к вентролатеральным отделам поражённых позвонков по аналогии с методом “vertebral column resection”, что позволяет проводить резекцию с двух сторон, улучшает визуальный контроль, а стало быть радикальность и безопасность вмешательства [15]. Навык скелетирования боковых отделов поражённых тел позвонков в условиях воспалительного процесса представляет нетривиальную задачу, овладение которым является залогом успешного выполнения подобных операций. Несомненная ценность доступа заключается также в возможности инструментальной коррекции сегментарного кифоза при выполнении вентрального спондилодеза.
Заключение
Описанная техника заднебокового билатерального экстраплеврального доступа позволяет осуществить радикальную санацию, полноценную декомпрессию и спондилодез при неспецифическом гнойном поражении столь сложного с точки зрения оперативной доступности верхнегрудного отдела позвоночника. Отход от стандартного исполнения техники Capener N. и Larson S.J. позволил существенно расширить возможности доступа. Проведенный анализ показал, что данное вмешательство отличает продолжительность и большой объём кровопотери. Вместе с тем, клинические результаты, отсутствие значимых осложнений и данные инструментальных исследований продемонстрировали эффективность и безопасность метода, которые, разумеется, напрямую зависят от опыта выполнения подобных операций. Как показала наша практика хирургического лечения неспецифических спондилитов, применение заднебокового билатерального экстраплеврального доступа, несмотря на сложность и травматичность, на верхнегрудном отделе позвоночника оправдано. Однако на других уровнях использование данного метода, при наличии альтернативы в виде вентральных вмешательств, нецелесообразно.


