Закрытие дефектов межпредсердной перегородки из мидаксиллярной боковой миниторакотомии в условиях индуцированной фибрилляции желудочков
Автор: Хапаев Тимур Сагитович, Архипов Алексей Николаевич, Омельченко Александр Юрьевич, Зубрицкий Алексей Викторович, Лукьянов Антон Александрович, Горбатых Артм Викторович, Наберухин Юрий Леонидович, Горбатых Юрий Николаевич
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Врожденные пороки сердца
Статья в выпуске: 2 т.19, 2015 года.
Бесплатный доступ
Введение С учетом высокой эффективности и относительно низкого риска операции закрытия дефекта межпредсердной перегородки (ДМПП) в настоящее время немаловажен косметический результат вмешательства. Различные виды боковых торакотомий (передне-, заднебоковая) могут приводить к асимметрии грудной клетки, молочных желез у женщин. Для усовершенствования эстетических результатов без увеличения операционного риска может быть использован альтернативный хирургический доступ - мидаксиллярная боковая миниторакотомия. Материал и методы Проведен ретроспективный анализ 100 пациентов, оперированных с июля 2012 г. по декабрь 2013 г. с применением мидаксиллярной боковой миниторакотомии. Изолированный вторичный ДМПП, не подходящий для транскатетерного закрытия, имел место в 96 случаях, в 4 случаях ДМПП сочетался с частичным аномальным дренажом легочных вен. Во время операции осуществлялась прямая канюляция аорты и полых вен, основной этап проводился в условиях индуцированной фибрилляции желудочков. результаты Летальных исходов не отмечено. Ни в одном случае не потребовалось конверсии доступа. Средний возраст пациента составил 45,9±41,3 мес. (от 11 мес. до 17 лет). Средний вес - 16,0±10,3 кг (от 6,7 до 76). Средняя длительность искусственного кровообращения составила 29,5±9,9 мин (от 12 до 57), средняя продолжительность фибрилляции желудочков - 12,9±5,6 мин (от 5 до 27). Заключение Мидаксиллярная боковая миниторакотомия - безопасный и эффективный доступ для коррекции как изолированных ДМПП, так и их сочетания с частичным аномальным дренажом легочных вен. Метод демонстрирует превосходные косметические результаты, применим у пациентов разных возрастов и с любой массой тела.
Врожденные пороки сердца, дефект межпредсердной перегородки, миниинвазивная кардиохирургия
Короткий адрес: https://sciup.org/142140664
IDR: 142140664 | УДК: 616.125.6-08
Atrial septal defects closure through midaxillary lateral minithoracotomy with induced ventricular fibrillation
Background. Atrial septal defects closure nowadays is a relatively low-risk procedure; therefore, a cosmetic outcome of intervention is a very important factor. A midline scar after full sternotomy is cosmetically unsatisfactory for some patients. Different types of lateral thoracotomies (anterolateral, posterolateral) might result in asymmetry of the chest and mammary glands in women. An alternative surgical approach, such as midaxillary lateral minithoracotomy can be used for better cosmetic results without increasing operative risks. Methods. We performed a retrospective analysis of 100 patients operated at Academician Ye. Meshalkin Novosibirsk Research Institute of Circulation Pathology over a period from July 2012 to December 2013 by using midaxillary lateral minithoracotomy. There were 96 cases of isolated secundum ASD unsuitable for transcatheter closure and 4 cases of ASD with partial anomalous pulmonary venous connection (PAPVC). Direct aortic and caval cannulation was performed in all cases; induced ventricular fibrillation was used during intracardiac repair instead of aortic cross-clamping and cardioplegia. Results. No mortality was observed. Neither was there a need in access conversion. Mean age amounted to 45.9±41.3 months (from 11 months to 17 years). Average weight was 16.0±10.3 kg (from 6.7 to 76 kg). Mean CPB ran to 29.5±9.9 min (from 12 to 57 min), mean duration of ventricular fibrillation was 12.9±5.6 min (from 5 to 27 min). Conclusion. Midaxillary lateral minithoracotomy is a safe and convenient approach for isolated ASD closure or in cases with PAPVC, providing excellent cosmetic results and can be used in patients with almost any weight and of any age.
Текст научной статьи Закрытие дефектов межпредсердной перегородки из мидаксиллярной боковой миниторакотомии в условиях индуцированной фибрилляции желудочков
а
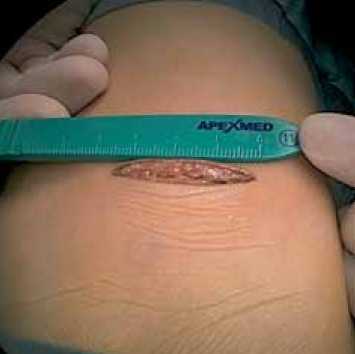
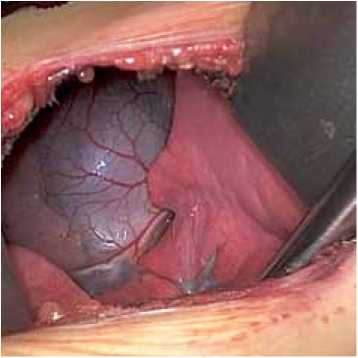
Рис. 1. Хирургический доступ: а – кожный разрез; б – общий вид после торакотомии и установки ретрактора
ром, дефицитом краев, сложной анатомией дефекта [3–10]. В 2003 г. группой хирургов из Мюнхена описан новый подход в коррекции ДМПП – мидаксиллярная боковая миниторакотомия [11, 12].
В институте мидаксиллярный доступ при вторичных ДМПП применяется с июля 2012 г. В исследовании представлен хирургический опыт использования этого доступа у 100 пациентов.
Материал и методы
С июля 2012 г. по декабрь 2013 г. в ФГБУ «ННИ-ИПК им. акад. Е.Н. Мешалкина» Минздрава России ми-даксиллярная боковая миниторакотомия применена у 100 пациентов, среди которых 96 имели изолированный вторичный ДМПП, двое – дефект венозного синуса с частичным аномальным дренажом правых легочных вен (ЧАДЛВ) в верхнюю полую вену (из них одному выполнялась процедура Warden), один – вторичный ДМПП с ЧАДЛВ правых легочных вен в правое предсердие, у одного пациента отмечен вторичный ДМПП с ЧАДЛВ правых легочных вен в нижнюю полую вену. Средний возраст пациентов составил 45,9±41,3 мес. (от 11 мес. до 17 лет). По половому признаку пациенты распределились следующим образом: 69 девочек, 31 мальчик. Средний вес пациентов – 16,0±10,3 кг (от 6,7 до 76). Проведен ретроспективный анализ медицинской документации.
Хирургическая техника
В положении пациента на левом боку с отведенной к голове правой рукой выполняется горизонтальный кожный разрез между передне- и заднеаксиллярной линиями, длиной 3–5 см, ориентирами при этом служат правый сосок и угол правой лопатки (рис. 1). Далее выполняется мобилизация широчайшей мышцы спины, передний край которой полностью освобождается, и она отводится кзади. Передняя зубчатая мышца, располагаясь под широчайшей мышцей, расщепляется вдоль волокон, после чего грудная клетка открывается по четвертому или пятому межреберью. Следует отметить, что более «низкая» торакотомия улучшает экспозицию нижней полой вены, ухудшая при этом экспозицию аорты. Далее коллабируется правое легкое, перикард вскрывается кпереди от диафрагмального нерва, на края перикарда накладываются держалки (рис. 2). На аорту и полые вены накладываются стандартные кисетные швы, под полые вены подводятся тесемки. Канюлируются аорта, полые вены, начинается нормотермическое искусственное кровообращение (ИК), в полость перикарда помещается электрод фиб-риллятора. Перед началом основного этапа опускается головной конец операционного стола. Далее полые вены окклюзируются, индуцируется фибрилляция желудочков. Выполняется правая атриотомия. При помощи двух кардиотомных отсосов, один из которых помещается в коронарный синус, достигается экспозиция полости правого предсердия. Необходимо следить за тем, чтобы отсосы не попадали через ДМПП в левое предсердие, что является мерой профилактики аэроэмболии. Дефект закрывается заплатой или ушивается (рис. 3). Для деаэрации левых отделов сердца вентилируются легкие, на вдохе затягивается узел на дефекте
а
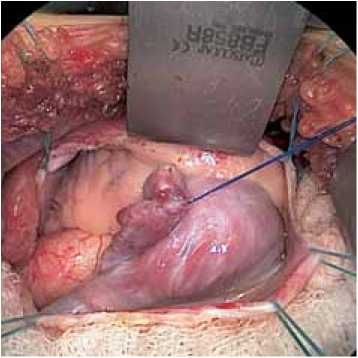
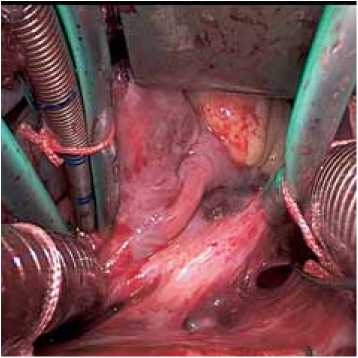
Рис. 2. До начала основного этапа: а – вид после наложения держалок на перикард; б – вид после канюляции и начала ИК
а
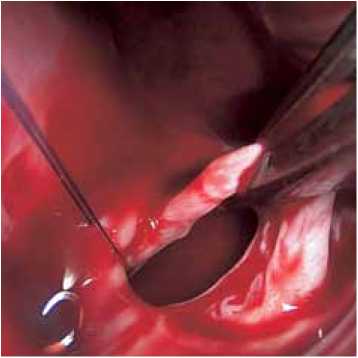
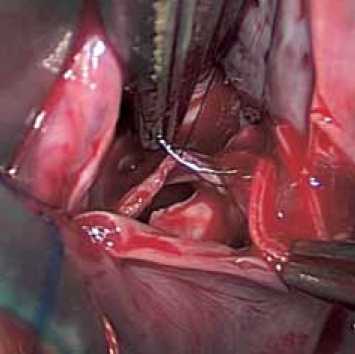
Рис. 3. Внутрисердечный этап: а – ревизия ДМПП; б – закрытие дефекта заплатой из ксеноперикарда
или заплате. Атриотомный доступ ушивается двухрядным непрерывным обвивным швом. После остановки индуцированной фибрилляции сердечная деятельность восстанавливается спонтанно (в большинстве случаев) или производится дефибрилляция. Пациент отлучается от ИК. Дренируется правая плевральная полость. Для сведения ребер используется 1–2 полиспастных капроновых шва. Послойно ушивается рана.
Статистический анализ
Для анализа статистических данных использовался пакет SPSS (SPSS Inc., Chicago, IL). Непрерывные данные представлены в виде среднее±стандартное отклонение.
Результаты
Летальных исходов не отмечено. Не выявлено случаев конверсии доступа. Среднее время искусственного кровообращения составило 29,5±9,9 мин (от 12 до 57), длительность фибрилляции желудочков – 12,9±5,6 мин (от 5 до 27). Продолжительность операции составила 127,6±41,6 мин. В 28 случаях выполнено ушивание ДМПП, в 72 – пластика заплатой из ксеноперикарда. В 4
случаях дополнительно выполнялась шовная аннуло-пластика трикуспидального клапана.
Длительность пребывания в отделении интенсивной терапии составила 1,0±0,1 сут., средняя продолжительность ИВЛ – 3,8±1,8 ч. Устойчивых нарушений ритма, кровотечений, повреждений диафрагмального нерва не наблюдалось, так же как и неврологических осложнений. Одному пациенту выполнялся перикардиоцентез по поводу гидроперикарда на четвертые сутки после операции. По данным послеоперационной трансторакальной эхокардиографии, у 4 пациентов лоцировались минимальные резидуальные шунты. Проблем с заживлением послеоперационного шва не отмечалось ни в одном случае. Средний срок госпитализации составил 10,8±2,7 дней.
Обсуждение
В настоящее время в мире возрастает интерес к ми-ниинвазиным кардиохирургическим вмешательствам, применяются различные минидоступы (частичная стернотомия, боковые торакотомные доступы), периферическая канюляция, роботассистированные операции.
Один из наиболее часто применяемых альтернативных доступов при коррекции ДМПП – правосторонняя переднебоковая торакотомия, однако в литературе описаны такие негативные эффекты, как асимметрия молочных желез и грудной клетки в отдаленном периоде, снижение чувствительности кожи и соска на стороне доступа после вмешательства, что ограничивает применение этого доступа у девочек препубертатного возраста [13].
Предложенная Schreiber и коллегами мидаксилляр-ная боковая миниторакотомия представляет собой альтернативу классическим доступам при коррекции ДМПП. Мидаксиллярный доступ демонстрирует превосходные косметические результаты, предполагает раннюю активизацию пациентов, менее травматичен в сравнении со срединной стернотомией. При относительно небольших размерах доступа достигается высококачественная визуализация всех необходимых вне- и внутрисердечных процедур, что позволяет осуществить прямую канюляцию аорты и полых вен, безопасно и эффективно выполнить не только закрытие ДМПП, но и коррекцию любого типа частичного аномального дренажа правых легочных вен.
Во время фибрилляции желудочков (ФЖ), применяемой на внутрисердечном этапе вмешательства, благодаря сохранению коронарного кровообращения минимизируется ишемически-реперфузионное повреждение миокарда [14]. В связи с тем что аортальный клапан во время ФЖ находится в закрытом состоянии, риск аэроэмболических осложнений минимизируется, обусловливая в частности отсутствие неврологических осложнений после коррекции порока.
Schreiber и коллеги описывают применение мидак-силлярного доступа у пациентов с массой тела более 15 кг. Среди наших пациентов около половины имели массу менее 15 кг, а минимальная масса тела составила 6,7 кг, при этом ни в одном случае не возникло проблем с канюляцией или на внутрисердечном этапе, что говорит об абсолютной применимости этого доступа у маленьких детей. С другой стороны, у пациентов с массой тела 70 кг и более в связи с большими объемом плевральной полости, размерами канюль оптимальная визуализация может быть не достигнута, что, несомненно, затрудняет выполнение основного этапа операции. По этой причине у взрослых пациентов мы предпочитаем роботассистированное закрытие ДМПП или операцию из миниивазивной переднебоковой торакотомии с периферической канюляцией.
Список литературы Закрытие дефектов межпредсердной перегородки из мидаксиллярной боковой миниторакотомии в условиях индуцированной фибрилляции желудочков
- Синельников Ю.С., Корнилов И.А., Сойнов И.А., Матюшов В.Н., Кшановская М.С., Иванцов С.М., Васюнин Р.Л., Горбатых Ю.Н. Защита головного мозга при реконструкции дуги аорты у новорожденных//Патология кровообращения и кардиохирургия. 2013. № 3. С. 4-7.
- Lewis F.J., Taufic M. Closure of atrial septal defects with the aid of hypothermia: experimental accomplishments and the report of one successful case//Surgery. 1953. Vol. 33. No 1. P. 52-59.
- Rosengart T.K., Stark J.F. Repair of atrial septal defect through a right thoracotomy//Ann. Thorac. Surg. 1993. Vol. 55. P. 1138-40.
- Sousa Uva M., Roussin R., Petit J., Lacour-Gayet F., Serraf A., Planche C. Right posterolateral thoracotomy in the treatment of simple and isolated lesions of the heart//Presse Med. Vol. 1995; No. 24. P. 402-4.
- Latson L.A. Per-catheter ASD closure//Pediatr. Cardiol. 1998. Vol. 19. P. 86-93.
- Miguel Barbero-Marcial et al. Transxiphoid approach without median sternotomy for the repair of atrial septal defects//Ann. Thorac. Surg.1998. Vol. 65. P. 771-74
- Bichell D.P., Geva T., Bacha E.A., Mayer J.E., Jonas R.A., del Nido P.J. Minimal access approach for the repair of atrial septal defect: the initial 135 patients//Ann. Thorac. Surg. 2000. Vol. 70. P. 11518.
- Yang X., Wang D., Wu Q. Repair of atrial septal defect through a minimal right vertical infra-axillary thoracotomy in a beating heart//Ann. Thorac. Surg. 2001. Vol. 71. P. 2053-54.
- Yoshimura N., Yamguchi M., Oshima Y., Oka S., Ootaki Y., Yoshida M. Repair of atrial septal defect through a right posterolateral thoracotomy: a cosmetic approach for female patients. Ann Thorac. Surg. 2001. Vol. 72. P. 2103-105.
- Michael Argenziano, Mehmet C. Oz, Takushi Kohmoto. Totally endoscopic atrial septal defect repair with robotic assistance//Circulation. 2003. Vol. 108 . P. II-191-II-194.
- Schreiber C., Bleiziffer S., Lange R. Midaxillary lateral thoracotomy for closure of atrial septal defects in pre-pubescent female children: reappraisal breast development and on the incidence of scoliosis//J. Thorac. Cardiovasc. Surg. 2004. Vol. 127. P. 1474-80.
- Spadaro J., Bing O.H., Gaasch W.H., Laraia P., Franklin A., Weintraub R.M. Effects of perfusion pressure on myocardial performance, metabolism, wall thickness and compliance: comparison of the beating and fibrillating heart // J. Thorac. Cardiovasc. Surg. 1982. Vol. 84. P. 398-405. of an “old technique” // Cardiol. Young. 2003. Vol. 13. P. 565-67.
- Schreiber C., Bleiziffer S. Minimally invasive midaxillary muscle sparing thoracotomy for atrial septal defect closure in prepubescent patients//Ann. Thorac. Surg. 2005. Vol. 80. P. 673-77.
- Bleiziffer S., Schreiber C., Burgkart R., et al. The influence of right anterolateral thoracotomy in prepubescent female patients on late


