Здравоохранение как ключевой фактор вовлечения в активную социально-экономическую деятельность населения старших возрастных категорий в малых городах и районных центрах
Автор: Шерешева М.Ю., Оборин М.С., Костанян А.А.
Журнал: Ars Administrandi. Искусство управления @ars-administrandi
Рубрика: Проблемы управления развитием человеческого потенциала
Статья в выпуске: 1 т.10, 2018 года.
Бесплатный доступ
Введение: в статье рассматривается актуальный вопрос вовлечения в социально-экономическую деятельность зрелого и пожилого населения в малых городах и районных центрах в связи с тенденцией старения населения. Цель: сравнительная оценка состояния здоровья населения старших возрастных категорий в малых городах и районных центрах на примере Тульской, Владимирской областей, Пермского края как фактора вовлечения в активную социально-экономическую деятельность. Методы: диалектический метод познания экономических и социальных процессов, метод системного анализа, формально-логический метод. Результаты: выявлена необходимость поддержания и повышения уровня здоровья старшего поколения как ключевого и определяющего фактора их вовлечения в общественный капитал; приведены теоретические модели старения населения, сложившиеся в зарубежной практике здравоохранения, которые лежат в основе государственной политики, способствующей повышению социальной и экономической активности пожилого населения. Проанализированы медико-статистические показатели трех субъектов РФ (Владимирской области, Тульской области, Пермского края), характеризующие состояние здоровья населения старше трудоспособного возраста. Выводы: по итогам работы сформулированы предложения для формирования государственной политики в сфере здравоохранения с целью повышения уровня жизни населения малых городов старше 50 лет исходя из текущей ситуации в части форм и методов оказания медицинской помощи населению старших возрастных категорий в России и рассмотренных моделей здорового старения, сложившихся в зарубежной практике здравоохранения.
Малые города и районные центры, старение населения, население старших возрастов, государственная политика в сфере здравоохранения, качество жизни, здоровье
Короткий адрес: https://sciup.org/147204270
IDR: 147204270 | УДК: [316:61]:33 | DOI: 10.17072/2218-9173-2018-1-19-37
Текст научной статьи Здравоохранение как ключевой фактор вовлечения в активную социально-экономическую деятельность населения старших возрастных категорий в малых городах и районных центрах
Одной из отличительных характеристик современной социальнодемографической ситуации в Российской Федерации является старение населения. Для малых городов в большей степени характерны негативные тенденции: снижение общей численности населения за счет переезда трудоспособной молодежи в более развитые территории с целью учебы и работы, рост безработицы, низкая инфраструктурная обеспеченность бизнеса, неразвитость основных институтов, связанных с качеством жизни (образование, медицина, связь и информационно-коммуникационные технологии, сфера досуга). Следствием является более высокая доля населения старших возрастных групп по сравнению с более развитыми районными центрами. По данным исследований возраст жителей малых городов Тульской и Владимирской областей, Пермского края продолжает повышаться, численность лиц пенсионного возраста достигает 30 %, что гораздо выше, чем по России – 24 %, большинство из них – женщины (Карачурина, 2015).
Все большее число людей доживает до пожилого возраста, и перед государством стоит задача обеспечения благоприятных условий людям старше трудоспособного возраста для активной и здоровой жизни. Условия вовлечения в социально-экономическую деятельность людей старших возрастных категорий напрямую зависит от уровня их здоровья и организации оказания медицинских услуг различной направленности. Именно здоровье определяет качество жизни данной возрастной категории, трудоспособность, социальную и экономическую активность, вклад в развитие общества. Для разработки эффективной социальной политики, в первую очередь в сфере здравоохранения, важно выяснить, наблюдается ли в старшей возрастной категории сохранение здоровья. Если люди проживают дополнительные годы здоровыми, то указанная демографическая особенность будет ассоциироваться с аналогичным ростом человеческих ресурсов, они смогут вносить свой вклад в жизнь общества различными способами (например, благодаря более продолжительной трудовой деятельности, покупательской активности и т.д.), что особенно актуально в малых городах и районных центрах. В связи с этим постоянный мониторинг состояния здоровья населения старше трудоспособного возраста и своевременное проведение профилактических оздоровительных и поддерживающих мероприятий являются важными факторами для реализации государственной политики в сфере здравоохранения.
Интерес к проблематике здоровья старшего и пожилого населения и его влияния на поведенческую активность людей зрелого возраста сохраняется на протяжении ряда лет. К настоящему времени за рубежом накопился большой объем теоретических и прикладных знаний в этой сфере (Levy and Banaji, 2002; Daniels, 2008; Lee and Mason, 2011; Arxer and Murphy, 2013). В российской науке этому направлению также уделяется большое внимание (Вишнев- ский и Бобылев, 2009; Колосницына и др., 2009; Цыб, 2009; Улумбекова, 2010; Медик и Осипов, 2012; Стародубов и Щепин, 2014, Shkolnikov et al., 2002).
Трактовка и мониторинг состояния здоровья в зрелом возрасте существенно отличаются от классического понимания здоровья, подразумевающего состояние, определяемое отсутствием заболеваний. Здоровье в зрелом возрасте характеризуется не абсолютно, а относительно с учетом динамики изменений в жизнеспособности индивида или окружающей среде, которые могут иметь существенные долгосрочные последствия. Так, состояние зрелого человека может сопровождаться стабильным течением сочетания нескольких заболеваний (коморбид-ное состояние), которое никак не влияет на его активность и жизнедеятельность.
До сих пор в российской практике здравоохранения не был сделан акцент на разработке ориентированных на людей старшего трудоспособного возраста форм оказания медицинской помощи в амбулаторных и стационарных условиях, не уделялось должного внимания проблеме взаимосвязи уровня здоровья в данной возрастной категории и поведенческой активности, в том числе и экономической. Существующие механизмы профилактики заболеваний в виде диспансеризации населения и профилактических медицинских осмотров не работают достаточно эффективно для того, чтобы поддерживать здоровье на протяжении всей жизни. Ситуация в малых городах усугубляется низким уровнем развития инфраструктуры, отсутствием достаточного количества трудовых, материальных и других ресурсов и т.д. Развитые районные центры характеризуются, напротив, высоким уровнем медицинского обслуживания, наличием бюджетных и платных медицинских центров, которые являются доступными для различных категорий жителей. Получение качественных услуг в данной области для жителей малых городов является довольно проблемным, поскольку связано с длительной поездкой, необходимостью транспортной доступности, тогда как собственным автомобилем домохозяйства пенсионного возраста практически не располагают – только в 5-8 % по рассматриваемым субъектам России (Карачурина, 2015).
Публикации в отечественных научных и отраслевых изданиях по данной тематике лишь анализируют разрозненные медицинские статистические показатели в рассматриваемой возрастной категории, но не предлагают единого национального подхода для сохранения здоровья пожилого населения.
Цель данной статьи – охарактеризовать здравоохранение как ключевой фактор вовлечения населения старших возрастов в социально-экономическую деятельность посредством оценки состояния здоровья указанной возрастной категории.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Международная практика поддержки здоровья населения в зрелом и пожилом возрасте: законодательная база и теоретические модели
Существует ряд обоснований для выделения государственных ресурсов на улучшение здоровья населения старше трудоспособного возраста, которые можно разделить на два больших блока. Во-первых, это содействие устойчивому развитию. Построение сплоченного, мирного, справедливого и безопасного общества невозможно без учета такой демографической особенности, как старение населения и увеличение доли пожилых людей (Walker, 2002). Необходимо обеспечить пожилым людям возможность вносить свой вклад в развитие общества. Это может происходить различными способами – от более продолжительной трудовой деятельности до воспитания будущих поколений. Включение пожилых людей в процессы развития способствует построению более справедливого общества, а исключение способно нанести серьезный урон благосостоянию и продуктивности других поколений. Во-вторых, это экономическая необходимость адаптации к изменениям в возрастной структуре таким образом, чтобы минимизировать расходы, связанные со старением населения.
Появляются методы экономического анализа последствий старения населения, но для получения корректных результатов при их использовании нужно владеть глубокими знаниями о моделях социального поведения людей зрелого и пожилого возраста, их демографических и экономических особенностях поведения и т.д. Так, одним из наиболее широко используемых экономических показателей является коэффициент экономической зависимости пожилых, который определяется как соотношение между людьми в возрасте 60 лет и старше и трудоспособным населением (Dillaway and Byrnes, 2009). Использование данного коэффициента в качестве отправной точки для выработки политики может привести к акценту на расходы в связи с содержанием предположительно зависимых групп населения. При этом он не учитывает, что возраст не является достоверным показателем поведения, а лишь определяет уровень физиологического функционирования. Кроме того, все лица старше 60 лет в данной модели считаются иждивенцами, хотя по данным официальной статистики в России более трети пенсионеров являются участниками рынка труда 1 .
В последние десятилетия авторитетные международные организации в сфере здравоохранения все чаще и чаще обращаются к проблеме старения населения и связанной с ней проблеме оказания медицинской помощи населению старше трудоспособного возраста. Так, в 2002 году Всемирная организация здравоохранения (ВОЗ) опубликовала документ под названием «Активная старость: директивные рамки» 2 . Идея появления термина «активная старость» появилась как попытка соединить очень разнообразные области политики, оказывающие влияние на состояние здоровья пожилого населения. В директивных рамках подчеркивается необходимость принятия мер в различных отраслях и ставится цель обеспечить вклад пожилых людей в жизнь семьи и в экономическую деятельность. Также ВОЗ определила шесть ключевых факторов активной старости: экономические, поведенческие, личностные, социальные факторы, медицинские и социальные услуги, физическая среда.
Кроме того, право человека на здоровую зрелость и старость утверждено в ряде других международных документов, которые являются составной частью международной законодательной базы в области прав человека. Так, в 2002 году Генеральная Ассамблея Организации Объединенных Наций одобрила Политическую декларацию и Мадридский международный план действий по проблемам старения 3 . В документе определены приоритетные области действий: участие пожилых людей в развитии; обеспечение здравоохране-
Шерешева М. Ю., Оборин М. С., Костанян А. А. Здравоохранение как ключевой фактор вовлечения в активную социально... ния и благосостояния в пожилом возрасте; обеспечение для пожилых людей широких возможностей и благоприятных условий. Также в плане отмечен ряд ключевых аспектов, которые сохраняют свою актуальность и в 2018 году, а именно: укрепление здоровья и благополучия на протяжении всей жизни; обеспечение всеобщего и равного доступа к медицинским услугам; качественная подготовка медицинских специалистов; предоставление надлежащих услуг пожилым людям с инвалидностью; недопущение пренебрежительного отношения, злоупотреблений и насилия в отношении пожилых людей.
Кроме термина «активная старость» в научных и политических кругах широко применяется также и термин «здоровое старение». При этом отмечаются широкие разногласия в отношении содержания этого термина (Fuchs et al., 2013; Lowry et al., 2012; Lara et al., 2013). Использование этого выражения в прямом смысле (отсутствие заболеваний) проблематично в отношении зрелого и пожилого населения, так как у многих пожилых людей может быть одно или несколько заболеваний, которые легко контролируются и мало влияют на способность к функционированию. Именно поэтому при формулировании цели стратегии общественного здравоохранения по проблемам населения старшей возрастной категории ВОЗ рассматривает здоровое старение как более целостное понятие с привязкой к жизненному циклу человека и с точки зрения перспектив в плане его функционирования. В данной работе мы будем придерживаться классического определения здорового старения, данного ВОЗ, – процесс развития и поддержания функциональной способности, обеспечивающей благополучие в пожилом возрасте 4 .
Модель здорового старения можно описать как взаимодействие двух блоков – индивидуальной жизнеспособности человека и окружающей среды (рис. 1). Связующим звеном между этими сегментами является функциональная способность – связанные со здоровьем характеристики, которые определяют активность жизнедеятельности.
Индивидуальная жизнеспособность
Условия окружающей среды
Личностные характеристики
Характеристики состояния здоровья
Генетическая наследственность
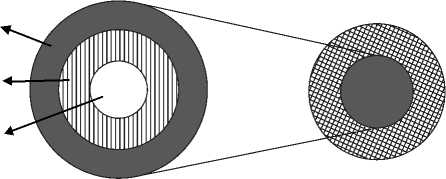
Функциональная способность
Рис. 1. Структура модели здорового старения / Fig. 1. The structure of the Active Ageing model Источник: составлено авторами по (Peel et al., 2004).
Рассмотрим более подробно каждый из блоков.
Индивидуальная жизнеспособность представляет собой совокупность всех физических и психических особенностей человека, а именно:
– генетическая наследственность;
– характеристики состояния здоровья (возрастные тенденции, связанные со здоровьем особенности поведения, характеристики и навыки, факторы риска развития заболеваний, болезни и травмы, более широкие гериатрические (старческие) синдромы);
– личностно-психические характеристики (пол, этническая принадлежность, профессия, уровень образования, уровень благосостояния).
Характеристики окружающей среды включают в себя все факторы микроуровня и макроуровня внешнего мира, которые определяют условия жизни человека. К таким факторам относятся антропогенная среда, люди и их взаимоотношения, установки и ценности, социальная политика в целом и политика в области здравоохранения в частности и т.д.
Функциональная способность представляет собой итоговую комбинацию индивидуальных характеристик и условий окружающей среды и может быть положительной (если условия окружающей среды улучшают индивидуальную жизнеспособность) или отрицательной (в обратном случае). Например, функциональная способность может быть положительной, если пожилой человек с ограниченными физическими способностями по-прежнему обладает необходимой ему мобильностью, так как пользуется тем или иным ассистивным устройством и проживает вблизи доступного общественного транспорта.
Процесс здорового старения касается всех указанных блоков и носит постепенный характер. Здоровое старение начинается с самого рождения и связано с генетической наследственностью. В то же время каждый рождается в определенной социальной среде, имея определенное социальное положение, которое определяет возможности и препятствия при доступе к ресурсам и, в частности, к получению качественных медицинских услуг. Далее по мере старения человек накапливает определенные повреждения и заболевания, которые приводят к общему уменьшению физиологических ресурсов. Именно в этот момент задача функциональной способности состоит в том, чтобы максимально нивелировать отрицательные последствия старения и обеспечить здоровую и активную жизнь. Резерв функциональной способности определяет жизнестойкость зрелого и пожилого человека.
Таким образом, модель здорового старения может служить основой для формирования государственной политики в сфере здравоохранения для поддержания здоровья пожилого населения с учетом сегментации пациентов по степени жизнеспособности и вытекающих из нее необходимых медицинских мероприятий.
Оценка уровня здоровья населения старших возрастов в России как фактора вовлечения данной категории в активную социально-экономическую деятельность
Говоря о характеристике населения старших возрастных категорий в малых городах и в районных центрах, необходимо отметить, что в настоящий момент, по данным официальной государственной статистики, доля населения старше 50 лет неуклонно растет. В рамках данной работы анализ выстроен на примере трех субъектов РФ – Владимирской области, Тульской области и Пермского края (рис. 2). За последние 10 лет в целом по стране доля населения старших возрастных категорий выросла на 5 п.п. Что касается отдельных анализируемых субъектов, то, по итогам Всероссийской переписи 2010 года, Владимирская и Тульская области существенно опережали общестрановые показатели по доле населения старше 50 лет (37 % и 39 % соответственно по сравнению с 33,3 % в среднем по стране). В Пермском крае наблюдалась средняя по стране ситуация (около 33 %) (Шерешева и др., 2017). Подобная демографиче- ская сегментация населения по возрастным категориям говорит о том, что поиск новых форм оказания медицинской помощи пожилому населению должен стать приоритетным направлением государственной социальной политики России.
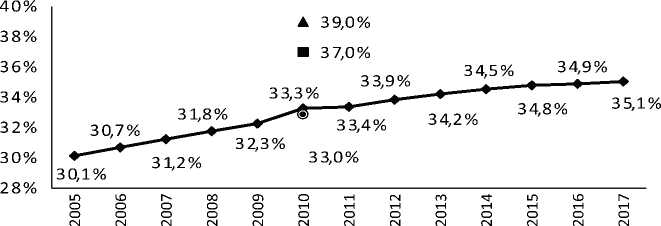
♦ РФ ■ Владимирская область
▲ Тульская область ® Пермский край
Рис. 2. Доля населения 50 лет и старше от общего населения РФ за 2005–2017 годы, а также доля населения старше 50 лет во Владимирской области, Тульской области и Пермском крае в 2010 году, % / Fig. 2. The proportion of population over 50 in the Russian Federation for 2005–2017, and in the Vladimir region, the Tula region and the Perm region for 2010, %
Источник: составлено авторами по данным Росстата5.
Говоря о социально-экономической характеристике населения старших поколений в анализируемых регионах, необходимо охарактеризовать общие коэффициенты рождаемости и смертности (табл. 1 и 2).
Таблица 1 / Table 1
Общие коэффициенты рождаемости в анализируемых субъектах РФ / General fertility rates in the analyzed regions of the Russian Federation
|
№ п/п |
Субъект РФ |
Общий коэффициент рождаемости (число родившихся на 1000 человек); место по коэффициенту рождаемости, занимаемое в Российской Федерации |
|||
|
2013 |
2014 |
2015 |
2016 |
||
|
1 |
Владимирская область |
11,1 74-е место |
11,2 73-е место |
11,6 69-е место |
11,2 67-е место |
|
2 |
Тульская область |
9,9 82-е место |
10,0 83-е место |
10,5 82-е место |
10,2 82-е место |
|
3 |
Пермский край |
14,7 21-е место |
14,7 20-е место |
14,7 14-е место |
14,1 16-е место |
Источник: составлено авторами по данным Росстата6.
Так, Пермский край существенно опережает Владимирскую и Тульскую области по количеству родившихся и входит в двадцатку передовых субъектов страны по данному показателю. Тем не менее, несмотря на небольшую положительную тенденцию, к 2016 году ни в одном из рассматриваемых регионов не прослеживается повышение коэффициента рождаемости.
Таблица 2 / Table 2
Общие коэффициенты смертности в анализируемых субъектах РФ / General mortality rates in the analyzed regions of the Russian Federation
|
№ п/п |
Субъект РФ |
Общий коэффициент смертности (число умерших на 1000 человек); место по коэффициенту смертности, занимаемое в Российской Федерации |
|||
|
2013 |
2014 |
2015 |
2016 |
||
|
1 |
Владимирская область |
16,7 82-е место |
16,6 81-е место |
16,5 81-е место |
16,5 81-е место |
|
2 |
Тульская область |
17,4 82-е место |
17,1 82-е место |
17,1 82-е место |
17,0 82-е место |
|
3 |
Пермский край |
14,0 52-е место |
14,0 50-е место |
14,2 55-е место |
13,8 49-е место |
Источник: составлено авторами по данным Росстата7.
Что касается общего коэффициента смертности, то все три анализируемых региона проводят планомерную работу по его снижению и добились позитивных результатов в этом направлении.
Один из важнейших социальных и экономических показателей здоровья как основы вовлечения населения старших возрастов в активную социальноэкономическую деятельность – это ожидаемая продолжительность жизни при рождении 8 . Если говорить о стране в целом, то Россия значительно отстает по данному показателю как от «старых» стран Европейского Союза (к таковым относят страны, вступившие в ЕС до мая 2004 года, – Германия, Великобритания, Франция, Италия и др.), так и от «новых» (Болгария, Эстония, Литва, Латвия и др.) (рис. 3).
С 2006 года ожидаемая продолжительность жизни в России начала заметно расти и в 2015 году достигла 71,4 года. Тем не менее она остается низкой – на три года меньше, чем в «новых» странах, и на 10 лет меньше, чем в «старых». При этом в России сохраняется катастрофическая (одна из самых высоких в мире) разница между ожидаемой продолжительностью жизни у мужчин и женщин – 12,5 лет в 2015 году.
85 1
80 -
75 -
70 -
65 -
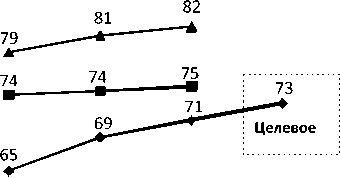
♦ Россия
—■—«Новые» страны ЕС
А «Старые» страны ЕС
60 -I-----------------1------------------------------------1-------------
2005 2010 2015 2020
Рис. 3. Ожидаемая продолжительность жизни при рождении в Российской Федерации и странах Европейского Союза (ЕС) за 2005–2020 годы, лет / Fig. 3. Life expectancy at birth in the Russian Federation and in the European Union countries for 2005–2020, years
Источник: составлено авторами по данным (Стародубов и Щепин, 2014).
Если характеризовать рассматриваемые субъекты РФ, то сравнительным показателем может выступать средний возраст населения, который существенно отличается у мужчин и женщин (табл. 3). По итогам Всероссийской переписи 2010 года Владимирская и Тульская области по данному показателю схожи, а в Пермском крае наблюдается самое молодое население (в среднем на 4 года моложе, чем в других анализируемых субъектах).
Таблица 3 / Table 3
Средний возраст мужчин и женщин в анализируемых субъектах РФ (по состоянию на 2010 год) / Average age in the analyzed regions of the Russian Federation (as of 2010)
|
№ |
Субъект РФ |
Средний возраст населения |
Средний возраст мужчин |
Средний возраст женщин |
|
1 |
Владимирская область |
41,2 |
37,6 |
44,1 |
|
2 |
Тульская область |
42,3 |
38,7 |
45,3 |
|
3 |
Пермский край |
38,5 |
35,6 |
40,9 |
Источник: составлено авторами по данным Всероссийской переписи населения за 2010 год9.
Что касается структуры заболеваемости и смертности населения старших возрастных категорий, то лидирующими являются так называемые хронические неинфекционные заболевания (ХНИЗ), в число которых входят болезни сердечно-сосудистой системы, болезни органов дыхания и т.д. (рис. 4). Сбор данного вида медицинской статистики в малых городах и районных центрах существенно затруднен ввиду отсутствия единой информационноаналитической базы, недостаточного количества трудовых ресурсов, в том числе среднего медицинского персонала и медицинских статистов и т.д.
Внешние причины
Болезни костно-мышечной системы
Болезни кожи
Болезни органов пищеварения
Болезни органов дыхания
Болезни системы кровообращения
Болезни уха
Болезни глаза
Болезни нервной системы
Болезни эндокринной системы и нарушений обмена веществ
Новообразования
О 50 100 150 200 250 300 350 400 450 500
-
■ Владимирская область Тульская область ■ Пермский край
Рис. 4. Заболеваемость населения на 1000 человек населения по основным классам болезней в 2016 году / Fig. 4. Morbidity per 1,000 population by main disease categories in 2016
Источник: составлено авторами по данным Росстата10.
При этом стоит отметить, что данные медицинской статистики по заболеваемости населения являются далеко не полными, так как они основываются на зарегистрированных в медицинских организациях фактах обращения за медицинской помощью, что происходит далеко не всегда. Зачастую у населения отсутствуют мотивированное и развитое ценностное отношение к собственному здоровью и, как следствие, индивидуальное планирование сохранения здоровья. Результаты проведенных медикосоциологических исследований свидетельствуют о том, что в поведенческих стратегиях населения в отношении к здоровью преобладает ориентация на самолечение и игнорирование медицинской помощи в случае болезни. В связи с этим выделяют три основных поведенческих модели (Baer et al., 2016):
– всегда обращаются за медицинской помощью: обращение пациентов за медицинской помощью при любом заболевании, оптимальная поведенческая модель, по экспертным оценкам такой модели придерживается 1/5 часть взрослого населения;
– обращаются за медицинской помощью только в тяжелых случаях: мягкая форма отказа от медицинской помощи, модель поведения свойственна 2/3 взрослого населения;
– практически не обращаются за медицинской помощью: жесткая форма отказа от медицинской помощи в любых случаях, ориентация на самолечение, модель поведения свойственна 1/5 части взрослого населения.
По итогам проведенного эмпирического исследования при оценке самоанализа здоровья и удовлетворенности его состоянием выяснилось, что большинство респондентов в возрасте старше 50 лет оценивают уровень своего здоровья как «среднее» (средний балл – 5,34 11 ). При этом 35 % 12 опрошенных уверены, что не имеют хронических заболеваний или не знают вовсе, есть ли у них такие заболевания. В то же время, по экспертным оценкам и эпидемиологическим данным, более 70 % населения старше трудоспособного возраста имеют, по крайней мере, одно ХНИЗ 13 , в том числе еще не диагностированное (Бойцов и Чучалин, 2013). Эпидемиологическая ситуация в анализируемых субъектах свидетельствует о тенденции высоких показателей заболеваемости сердечно-сосудистыми болезнями и смертности от них.
На сегодняшний день существует обширный международный опыт реализации комплексного подхода к ведению пожилых пациентов с хроническими заболеваниями (США, Австралия, Германия, Великобритания), доказавший свою эффективность (Goodwin et al., 2013). Несмотря на то, что в России также началась работа в этом направлении, подобный опыт является редкостью для регионов России.
Одним из передовых регионов по активному внедрению практики раннего выявления и лечения ХНИЗ стала Ярославская область, где начиная с 2011 года была внедрена комплексная программа по усовершенствованию лечения артериальной гипертензии среди пожилого населения совместными усилиями Правительства Ярославской области и группы компаний «Новартис».Этотпроектсталуникальнымпримеромразвитиягосударственно-частного партнерства в сфере здравоохранения, благодаря которому удалось модернизировать работу региональной терапевтической и кардиологической служб и достичь ощутимого повышения качества оказания медицинской помощи пациентам старше трудоспособного возраста с артериальной гипертензией. По итогам трех лет реализации проекта уровень контроля артериального давления 14 вырос с 24 % до 33 %, наметилась устойчивая тенденция по снижению числа госпитализаций, связанных с артериальной гипертензией, а также такими ее осложнениями, как инсульт и инфаркт миокарда.
Что касается анализируемых субъектов РФ, то ситуация с организацией оказания медицинской помощи в них весьма неблагоприятная и сопровождается недостаточным количеством трудовых, материальных и иных ресурсов.
В отношении Владимирской области можно отметить: до недавнего времени (по состоянию на 2013 год) в области наблюдался кадровый дефицит (около 1300 врачей); была запущена материальная база, на восстановление которой требовалось около 7 млрд руб.; крупные больницы, привязанные к крупным производствам, лишились обслуживаемого населения; в малых городах и районных центрах были закрыты родильные дома и детские корпуса клинических больниц (в соответствии с докладом директора департамента А. В. Кирюхина на заседании коллегии администрации области по вопросам реализации государственной программы «Развитие здравоохранения Владимирской области на 2013–2020 годы»15). В 2013 году была принята программа «Развитие здравоохранения Владимирской области на 2013–2020 годы», утвержденная постановлением губернатора Владимирской области от 30 апреля 2013 года № 494. В соответствии с ней для сокращения кадрового дефицита Медицинский колледж получил новое здание, благодаря которому появилась возможность обучать большее число студентов (будущего среднего медицинского персонала), а также была развернута активная подготовка врачей в г. Владимире для районов и малых городов. Кроме того, начала практиковаться подготовка врачей на рабочих местах в федеральных клиниках (г. Москва, г. Санкт-Петербург и др.). Также, используя инструмент эффективного контракта, в область привлекаются молодые специали-стыиздругихсубъектовРФ.Былаотремонтированасущественнаячастьобластных и районных больниц, в том числе и в малых городах. Самой сложной стала проблема восстановления сельского здравоохранения. Для выявления и адресного устранения рисков снижения доступности медицинской помощи формируются геоинформационные карты Владимирской области и выявлены 114 населенных пунктов (в основном малонаселенных), получение медицинской помощи в которых затруднено. Для таких населенных пунктов предпочтение отдается выездным формам медицинской помощи. Также для малых городов и районных центров было начато строительство фельдшерско-акушерских пунктов. За 2013–2016 годы на строительство выделено 160,6 млн руб. Построены 10, проведена реконструкция 3 фельдшерско-акушерских пунктов. Кроме того, начиная с 2013 года планомерно увеличивается объем затрачиваемых средств фонда обязательного медицинского страхования на проведение диагностических и лечебных процедур.
Характеризуя Тульскую область, можно отметить, что приоритетным направлением работы нового министра здравоохранения А. Третьякова (назначен на должность в мае 2017 года) является строительство фельдшерских пунктов в районах области, а также внедрение современных скрининговых программ раннего выявления заболеваний. Еще одной серьезной задачей является совершенствование системы маршрутизации пациентов в медицинских организациях. Вообще, область много работает над повышением уровня клиентоориентированности медицинских организаций. Так, по мнению губернатора Тульской области А. Дюмина, необходимо улучшать в целом отношение к пациентам, в поликлиниках и больницах не должно быть места грубости и безразличию. Для этого министру здравоохранения было поручено чаще выезжать в районы и малые города, непосредственно общаться с врачами и пациентами. Первыми позитивными изменениями стали проекты по введению в действие программ «Бережливая поликлиника» и «Открытая
Шерешева М. Ю., Оборин М. С., Костанян А. А. Здравоохранение как ключевой фактор вовлечения в активную социально... регистратура», которые повышают эффективность использования медицинскими организациями бюджетных средств и средств страховых компаний, а также уровень организации оказания медицинской помощи в области.
Что касается Пермского края, то для улучшения и модернизации сферы здравоохранения действуют государственная программа Пермского края «Развитие здравоохранения», утвержденная постановлением Правительства Пермского края от 3 октября 2013 года № 1319-п, а также закон Пермского края «Об охране здоровья граждан в Пермском крае» от 23 ноября 2015 года № 573-ПК. В рамках указанных нормативных актов для совершенствования системы оказания медицинской помощи больным с сосудистыми заболеваниями был налажен контроль маршрутизации пациентов с острым коронарным синдромом и острыми нарушениями мозгового кровообращения, открыты две новые профильные окружные больницы, усовершенствовано оснащение выездных бригад скорой медицинской помощи. Для малых городов и районных центров организована работа выездных фельдшерско-акушерских пунктов, кроме того, налажена работа выездных поликлиник. Тем не менее в субъекте РФ наблюдается острый дефицит медицинских специалистов, причем как врачей (укомплектованность штатных врачебных должностей физическими лицами составляет 60 %), так и средних медицинских специалистов (90 %).
ЗАКЛЮЧЕНИЕ
Безусловно, вовлечение населения старших возрастов в активную социальноэкономическую деятельность напрямую зависит от качества оказания медицинской помощи данной категории населения, от качества жизни и состояния здоровья. Нынешние подходы общественного здравоохранения к вопросам оказания медицинской помощи населению старше трудоспособного возраста, в частности организация медицинской помощи населению в малых городах и районных центрах, являются неэффективными. Здоровье людей старших возрастов «отстает» от роста продолжительности жизни, модели обеспечения долгосрочной помощи являются недостаточными и неустойчивыми, физические и социальные условия сопряжены с множеством барьеров и сдерживающих факторов, препятствующих как сохранению здоровья, так и участию пожилых людей в жизни общества, что существенно снижает степень вовлечения населения старших возрастов в активную социально-экономическую деятельность.
Назрела необходимость в переориентации системы здравоохранения, в частности в малых городах и в районных центрах, с модели, основанной на лечении заболеваний по мере их выявления, на модель, в рамках которой на первый план выходят качество жизни человека и профилактика заболеваний. В связи с этим на основе проведенного анализа медико-социальных показателей состояния здоровья населения старших возрастов, форм и методов оказания медицинской помощи населению старшего и пожилого возраста в России, а также рассмотренного зарубежного опыта по поддержанию здоровья в старших возрастах и вовлечению этой категории населения в активную социально-экономическую деятельность предлагаются следующие мероприятия по улучшению организации медицинской помощи и, как след- ствие, активизации вовлечения населения старшего поколения в социальноэкономическую деятельность на основе модели здорового старения ВОЗ:
-
1) мероприятия, способствующие повышению индивидуальной жизнеспособности:
– создание национальных скрининговых программ для выявления заболеваний на ранних стадиях;
– развитие Центров здоровья в рамках амбулаторно-поликлинических медицинских организаций для выполнения профилактических медицинских функций, популяризации здорового образа жизни, проведения реабилитационных программ, регулярного поддержания здоровья пациентов с хроническими заболеваниями (Школа диабета, Школа гипертоника, Кабинет по отказу от курения, ЛФК и др.);
-
2) мероприятия, способствующие повышению функциональной способности:
– привлечение трудовых ресурсов, в том числе и молодых специалистов, в малые города и районные центры путем внедрения программ поддержки с предоставлением жилья, повышенной заработной платы, улучшенных карьерных возможностей и т.д.;
– формирование мобильных амбулаторно-поликлинических пунктов для оказания медицинской помощи в малых городах и отдаленных районных центрах с регулярным обеспечением укомплектованности врачами различных узких специальностей;
-
3) организационно-административные мероприятия:
– проведение объединения нескольких медицинских организаций (амбулаторно-поликлинических и стационарных) под единое административное управление для достижения эффекта масштаба, повышения объемов оказания медицинской помощи и улучшения доступности государственных медицинских услуг;
– создание инвестиционно-привлекательной среды для открытия частных медицинских организаций малого типа в малых городах и районных центрах, оказывающих медицинские услуги, в том числе в рамках системы обязательного медицинского страхования.
В малых городах доля населения старших возрастов неуклонно возрастает, поэтому стратегия развития рассматриваемых субъектов РФ должна формироваться с учетом интересов жителей старше 50 лет, большая часть из которых женщины пенсионного возраста. От уровня здоровья и занятости лиц данной возрастной категории зависит социально-экономическое состояние малых городов с численностью менее 50 тыс. чел. Необходимо развивать комплексные программы социально-медицинской помощи, направленные на достижение нескольких целевых показателей: занятости старших возрастных групп, развитие сельской экономики и медицины, формирование производств и бизнес-центров с использованием труда лиц пенсионного возраста, тем более, что существуют практики, положительно себя зарекомендовавшие в развитых странах и регионах России.
Статья выполнена при финансовой поддержке РНФ, проект № 17-18-01324 «Устойчивое развитие экономики территорий на основе сетевого взаимодействия малых городов и районных центров».
Список литературы Здравоохранение как ключевой фактор вовлечения в активную социально-экономическую деятельность населения старших возрастных категорий в малых городах и районных центрах
- Бойцов С. А., Чучалин А. Г. Профилактика хронических неинфекционных заболеваний. М.: Профмедфорум, 2013. 136 с.
- Доклад о развитии человеческого потенциала в Российской Федерации 2008. Россия перед лицом демографических вызовов/Рук. авт. кол. А. Г. Вишневский, С. Н. Бобылев. М.: ПРООН, 2009, 208 с.
- Карачурина Л. Б. Урбанизация по-российски. Тенденции последних 20 лет//Отечественные записки. 2015. № 3. С. 10-24.
- Колосницына М. Г., Шейман И. М., Шишкин С. В. Экономика здравоохранения. М.: Изд. дом ГУ-ВШЭ, 2009. 480 с.
- Медик В. А., Осипов А. М. Общественное здоровье и здравоохранение: медико-социологический анализ. М.: ИЦ РИОР, ИНФРА-М, 2012. 358 с.
- Общественное здоровье и здравоохранение. Национальное руководство/Под ред. В. И. Стародубова, О. П. Щепина М.: ГЭОТАР -Медиа, 2014. 624 с.
- Улумбекова Г. Э. Здравоохранение России. Что надо делать: научное обоснование «Стратегии развития здравоохранения РФ до 2020 года». М.: ГЭОТАР -Медиа, 2010. 592 с.
- Цыб А. Ф. Демографическая ситуация в современной России: проблемы и перспективы. М.: Тровант, 2009. 523 с.
- Шерешева М. Ю., Оборин М. С., Костанян А. А. Особенности оценки качества жизни населения малых городов//Ars Administrandi (Искусство управления). 2017. Т. 9, № 2. С. 289-311 DOI: 10.17072/2218-9173-2017-2-289-311
- Arxer S. L., Murphy J. W. The Symbolism of Globalization, Development, and Aging. N. Y.: Springer, 2013. 169 p.
- Baer B., Bhushan A., Taleb H.A., Vasquez J., Thomas R. The Right to Health of Older People//Gerontologist. 2016. Vol. 56, № 2. P. 206-217 DOI: 10.1093/geront/gnw039
- Daniels N. Just Health: Meeting Health Needs Fairly. N. Y.: Cambridge University Press, 2008. 408 p.
- Dillaway H. E., Byrnes M. Reconsidering Successful Aging: A Call for Renewed and Expanded Academic Critiques and Conceptualizations//Journal of Applied Gerontology. 2009. Vol. 28, № 6. P. 702-722. DOI: https://doi.org/10.1177/0733464809333882.
- Fuchs J., Scheidt-Nave C., Hinrichs T., Mergenthaler A., Stein J., Riedel-Heller S. G., Grill E. Indicators for Healthy Ageing -a Debate//International Journal of Environmental Research and Public Health. 2013. Vol. 10, № 12. P. 6630-6644 DOI: 10.3390/ijerph10126630
- Goodwin N., Sonola L., Thiel V., Kodner D.L. Co-Ordinated Care for People with Complex Chronic Conditions: Key Lessons and Markers for Success. L.: The King’s Fund, 2013. 44 p.
- Lara J., Godfrey A., Evans E., Heaven B., Brown L. J., Barron E., Rochester L., Meyer T. D., Mathers J. C. Towards Measurement of the Healthy Ageing Phenotype in Lifestyle-Based Intervention Studies//Maturitas. 2013. Vol. 76, № 2. P. 189-199 DOI: 10.1016/j.maturitas.2013.07.007
- Levy, B. R., Banaji, M. R. Implicit Ageism//Ageism: Stereotyping and Prejudice against Older Persons/Ed. by T. D. Nelson. Cambridge: The MIT Press, 2002. P. 49-75.
- Lowry K. A., Vallejo A. N., Studenski S. A. Successful Aging as a Continuum of Functional Independence: Lessons from Physical Disability Models of Aging//Aging and Disease. 2012. Vol. 3, № 1. P. 5-15.
- Peel N., Bartlett H., McClure R. Healthy Ageing: How Is It Defined and Measured?//Australasian Journal on Ageing. 2004. Vol. 23, № 3. P. 115-119. DOI: https://doi.org/10.1111/j.1741-6612.2004.00035.x.
- Population Aging and the Generational Economy. A Global Perspective/Ed. by R. Lee, А. Mason. Cheltenham: Edward Elgar, 2011. 616 p.
- Shkolnikov V., Meslé F., Leon D. A. Premature Circulatory Disease in Russia: Population-And Individual-Level Evidence//Heart Disease, Environment, Stress and Gender: Environment, Stress, and Gender (NATO Science Series. Series I, Life and Behavioural Sciences, V. 327)/Ed. by G. Weidner, S. M. Kopp, M. Kristenson. Amsterdam: IOS Press, 2002. P. 39-68.
- Walker A. A Strategy for Active Ageing//International Social Security Review. 2002. Vol. 55, № 1. P. 121-139 DOI: https://doi.org/10.1111/1468-246X.00118


