Значение иммунологических методов в диагностике острого коронарного синдрома
Автор: Емельянова А.Л., Гордеева М.А., Давыдов С.И., Тарасов А.А., Балабанова Е.Н., Лекарева И.В., Абросимова Е.В., Бабаева А.Р.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Клиническая медицина
Статья в выпуске: 1 (41), 2014 года.
Бесплатный доступ
Целью исследования было оценить значение иммунологических показателей, отражающих процесс развития нестабильности атеросклеротической бляшки (количественное содержание антител к коллагену, хондроитинсульфату, гиалуроновой кислоте, C.pneumoniae и М.pneumoniae) в диагностике различных форм ОКС. Патологические механизмы, лежащие в основе ОКС, тесно связаны с развитием специфических аутоиммунных реакций. Обнаруженные иммунологические нарушения могут быть использованы в клинической практике в качестве объективных маркеров обострений ИБС.
Острый коронарный синдром, воспаление, иммунологические маркеры
Короткий адрес: https://sciup.org/142149083
IDR: 142149083 | УДК: 616-018:616.12-005.4
Importaqnce of immunology methods in diagnostics of acute coronary syndrome
The objective of the study was to assess the importance of immunologic parameters indicating the development of atherosclerotic plaque instability (quantitative content of antibodies to collagen, chondroitin sulfate, hyaluronic acid, С. pneumoniae and М. pneumoniae) in the diagnostics of various forms of acute coronary syndrome. Pathologic mechanisms underlying acute coronary syndrome are closely associated with the development of specific autoimmune reactions. Immunological disorders may be used in clinical practice as objective markers of ischemic heart disease exacerbation.
Текст научной статьи Значение иммунологических методов в диагностике острого коронарного синдрома
В последнее время в литературе стали активно обсуждаться иммунологические аспекты патогенеза острого коронарного синдрома (ОКС). Рядом авторов обнаружена аутосенсибилизация в отношении собственных атерогенных липопротеинов с выявлением в крови иммунных комплексов, а также признаков аутоиммунного воспаления интимы в зонах атеросклеротического повреждения [2, 3]. Данные последних исследований подтверждают, что обострение ишемической болезни сердца (ИБС) протекает с выраженной активацией всех факторов и маркеров воспаления, повышенный уровень которых может сохраняться в течение длительного времени [2–4].
В процессах, связанных с повреждением атеросклеротической бляшки и последующим тромбозом коронарной артерии, существенную роль играет активация гладкомышечных клеток, сопровождающаяся увеличением продукции коллагена и протеогликанов, включая гликозаминогликаны. В результате происходит нарушение нормальной структуры их молекул, «обнажаются» скрытые ранее антигенные детерминанты, нарушается проницаемость сосудистой стенки, что делает возможным контакт компонентов соединительной ткани с иммунокомпетентными клетками и последующей выработкой антител [4, 6]. Кроме того, одной из наиболее вероятных причин повреждения клеток эндотелия и развития нестабильности атеросклеротической бляшки считают воздействие внутриклеточных патогенов, к которым относятся хламидии, микоплазмы, хеликобак-тер, а также вирусы [4, 7].
Следует подчеркнуть, что особенностью как микоплазменной, так и хламидийной инфекции является возможность длительной, порой пожизненной персистенции в иммунокомпетентных клетках, эпителии, эндотелии сосудов.
Связь микоплазменной инфекции с ИБС подтверждается целым рядом исследований [1, 4, 7]. Роль хламидийной инфекции в инициации и прогрессировании коронарного атеросклероза считается доказанной [4, 7]. Фрагменты ДНК и жизнеспособные Chlamydia pneumoniae были обнаружены в образцах тканей, полученных при эндартерийэктомиях, аутопсиях, операциях аортокоронарного шунтирования (АКШ) и трансплантации сердца. У 77,5 % больных с верифицированным атеросклерозом были обнаружены повышенные титры антител к Chlamydia pneumoniae [4, 7].
ЦЕЛЬ РАБОТЫ
Оценить значение иммунологических показателей, отражающих процесс развития нестабильности атеросклеротической бляшки (количественное содержание антител к коллагену, хондроитинсульфату, гиалуроновой кислоте, С.pneumoniae и М.pneumoniae ) в диагностике различных форм ОКС.
МЕТОДИКА ИССЛЕДОВАНИЯ
В исследование было включено 350 больных трудоспособного возраста с ИБС, из них 198 человек с диагнозом ОКС и 152 человека с хроническими формами ИБС (ХИБС). ОКС был представлен нестабильной стенокардией (80 больных) и острым инфарктом миокарда
(118 больных). Группу ХИБС составили пациенты с диагнозом стабильной стенокардии напряжения, постинфарктного кардиосклероза, хронической сердечной недостаточности ишемического генеза. Контрольная группа включала 126 лиц без клинических признаков ИБС. Возрастной и половой состав указанных групп был сопоставимым.
Всем больным проводилось стандартное клиническое, инструментальное и лабораторное обследование, включая биохимические маркеры некроза миокарда в крови: сердечный тропонин I (Тр. I), МВ-фракцию креатинфосфокиназы (МВ КФК).
Для количественной оценки содержания антител к хондроитинсульфату (ХС), коллагену (К) и гиалуроновой кислоте (ГК) в сыворотках крови использовали метод твердофазного им-муноферментного анализа. В качестве антигенов использовали коммерческие препараты коллагена, гиалуроновой кислоты, хондроитинсульфата. Антитела класса IgG к С.pneumoniae и М.pneumoniae определяли с помощью диагностических наборов производства компании «Savyon» (Израиль). Для статистической обработки результатов использовались компьютерные программы «Biostat» и «Microsoft Excel-статистика».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Анализ информативности общепринятых клинических, лабораторных и инструментальных показателей у больных с различными формами ОКС показал следующее (табл. 1).
Таблица 1
|
Диагностические признаки |
ОКСБП ST |
ОКСП ST |
НС |
Non Q-ИМ |
Q-ИМ |
|
Боль или дискомфорт за грудиной |
85,1 ± 4,8 |
96,6 ± 3,5 |
84,7 ± 6,5 |
82,1 ± 6,8 |
92,4 ± 4,6 |
|
«Свежие» изменения на ST и Т |
60,2 ± 5,7 |
100 |
23,5 ± 6,4 |
94,2 ± 4,7 |
94,8 ± 4,4 |
|
Повышение тропонина I |
88,6 ± 3,5 |
91,2 ± 5,6 |
1,3 ± 0,7 |
91,6 ± 2,3 |
97,3 ± 1,2 |
|
Повышение МВ КФК |
44,6 ± 6,5 |
76,8 ± 7,2 |
17,2 ± 6,4 |
72,6 ± 6,8 |
82,4 ± 6,8 |
|
Повышение СРП |
53,2 ± 6,4 |
70,6 ± 7,7 |
28,1 ± 7,2 |
75,3 ± 8,2 |
81,3 ± 6,4 |
|
Новые зоны гипо- или акинеза по ЭХОКГ |
24,6 ± 6,5 |
48,6 ± 7,3 |
0 |
42,1 ± 7,5 |
50,3 ± 8,3 |
Частота обнаружения изменений клинических, лабораторных и инструментальных данных у больных ОКС при поступлении, %
Наиболее чувствительными при всех формах обострений ИБС оказались клинические признаки: наличие болевого синдрома, нарастание симптомов сердечной недостаточности, вегетативные проявления. При остром коронарном синдроме с подъемом ST (ОКСП ST) с последующим развитием Q-ИМ изменения большинства лабораторных и инструментальных показателей при поступлении отмечались более чем в 70 % случаев. При ИМ без зубца Q при поступлении достаточно информативными были ЭКГ-данные, исследование тропонина I, активности МВ КФК и уровня СРП; тогда как в группе больных с острым коронарным синдромом без подъема сегмента ST (ОКСБП ST), повышение активности МВ КФК, уровня СРП и «свежие» изменения на ЭКГ отмечались немногим более чем у 50 % пациентов. Наиболее информативным было повышение тропонина I. Эхокардиография в диагностическом плане при ОКСБП ST была информативна менее чем, у четверти пациентов. При НС большинство лабораторных и инструментальных показателей было изменено менее чем в 25 % случаев. Эти данные свидетельствуют о недостаточной информативности общепринятых объективных методов в диагнос- тике НС и диктуют необходимость разработки новых диагностических подходов.
Результаты исследования уровней антител к хламидии, микоплазме, ХС, К и ГК у больных с ОКС, ХИБС и у лиц без ИБС показали следующее: отмечалось повышение антител к использованным антигенам во всех группах ОКС по сравнению с группами контроля и ХИБС (табл. 2).
Таблица 2
Антитела к Ср, Мр, ХС, коллагену и гиалуроновой кислоте при различных формах ОКС и в контрольных группах
|
Определяемый показатель, ед./опт. пл. |
Группы обследованных |
|||||||
|
Q-ИМ |
Non-Q-ИМ |
НС |
ХИБС |
Без ИБС |
||||
|
Антитела к Ср |
1,50±0,07* |
р 1; р 1.1 <0,05 |
1,48±0,07* |
р 1; р 1.1 <0,05 |
1,18±0,06* |
р 1 ; р 1.1 <0,05 |
0,97±0,03 |
0,78±0,04 |
|
Антитела к Мр |
0,176±0,08* |
р 1; р 1.1 <0,05 |
0,164±0,07* |
р 1; р 1.1 <0,05 |
0,159±0,06* |
р 1 ; р 1.1 <0,05 |
0,093±0,031 |
0,089 ± 0,008 |
|
Антитела к ХС |
2,67±0,11* |
р 2; р 2.1 <0,05 |
2,36±0,08* |
р 2; р 2.1 <0,05 |
2,20±0,07* |
р 2; р 2.1 <0,05 |
1,96±0,07 |
1,93±0,08 |
|
Антитела к коллагену |
3,24±0,17* |
р 3; р 3.1 <0,01 |
2,81±0,16* |
р 3; р 3.1 <0,01 |
2,23±0,19* |
р 3; р 3.1 <0,05 |
1,87±0,14 |
1,36±0,12 |
|
Антитела к гиалуронату |
3,69±0,21* |
р 4; р 4.1 <0,01 |
2,75±0,19* |
р 4; р 4.1 <0,01 |
2,40±0,20* |
р 4; р 4.1 <0,01 |
1,80±0,15 |
1,51±0,09 |
Р 1; Р 2; Р 3; Р 4 – сравнение групп ОКС с группой ХИБС;
Р 1.1; Р 2.1; Р 3.1; Р 4.1 – сравнение групп ОКС с группой без ИБС.
В группе больных с ОКС средний показатель уровней антител ко всем указанным антигенам оказался достоверно выше, чем в группе больных ХИБС и у лиц без клинических проявлений ИБС. Самые высокие показатели отмечены у пациентов с Q-ИМ и non Q-ИМ. При этом содержание антител к ХС и ГК в сыворотках больных с ХИБС и у пациентов без ИБС практически не различалось. В то же время уровень антител к Ср, Mp и К у больных с ХИБС был достоверно выше, чем в контрольной группе, что, по-видимому, отражает повреждающее действие хламидийной и микоплазменной инфекции, а также вовлечение коллагена в иммуно-воспалительные реакции, лежащие в основе прогрессирования коронарного атеросклероза. Приведенные результаты согласуются с опубликованными ранее данными [1, 4, 6, 7], в которых прослеживалась связь между коронарным атеросклерозом и обнаружением антигенов хламидий и микоплазм и антител к ним. Они подтверждают гипотезу о возможной связи ИБС с персистирующей хламидийной либо микоплазменной инфекцией, способствующей повреждению сосудистого эндотелия, либо нарушающей механизмы регуляции его функциональной активности. В последние годы установлено, что воспалительные и иммунные механизмы, не только принимают участие в патогенезе атеросклероза, но и способствуют разрыву атеросклеротической бляшки [2, 3, 6]. Содержание коллагеновых волокон (основного компонента экстрацеллюлярного матрикса, который определяет прочность фиброзной покрышки) в бляшках липидного типа уменьшено. Между рыхло расположенными коллагеновыми волокнами отмечается часто большое количество воспалительных клеточных элементов. Гиперхолестеринемия, повышенная концентрация ХС ЛПНП в крови играют важную роль в возникновении и поддержании воспалительного процесса. Модифицированные ЛПНП рассматриваются как важнейший элемент начала воспалительных изменений в сосудистой стенке. Активация клеточных механизмов воспаления при ОКС происходит с участием разных факторов воспаления, что подтверждается определением в периферической крови таких маркеров воспаления как цитокины, молекулы клеточной адгезии, белки острой фазы [3, 5, 6].
Следует отметить, что нарастание антител к Ср, Mp, ХС, ГК происходит на стадии нестабильной стенокардии, когда у пациентов отсутствуют признаки повреждения миокарда.
В результате проведенного исследования была выявлена патогенетическая связь между процессом нестабильности атеросклеротической бляшки и развитием иммунного воспаления в ответ на воздействие экзогенных или эндогенных патогенов. Это представляется особенно важным потому, что в настоящее время из маркеров воспаления наиболее часто в клинической практике определяют уровень СРП [5]. Известно, что уровень СРП коррелирует с риском развития неблагоприятных событий (смерть, инфаркт миокарда, инсульт), с наличием осложненного стеноза у больных с ОКС [5, 6] в большей степени, чем с распространенностью атеросклероза в коронарных артериях. В связи с этим большинство исследователей рассматривают уровень СРП как показатель нестабильности атеросклеротической бляшки [5].
С учетом того, что клинические, инструментальные и лабораторные данные играют важную роль в диагностике различных форм ОКС, была изучена связь между уровнем исследованных антител и наиболее значимыми общепринятыми показателями.
Кроме того, проведено сравнение информативности использованных иммунологических тестов по сравнению с другими диагностическими методиками.
По результатам проведенного исследования положительная корреляция средней силы выявлена между уровнем аутоантител, антител к Ср, антител к Мри выраженностью клинических признаков коронарного синдрома (табл. 3).
Таблица 3
|
Показатель |
Интенсивность боли |
Частота приступов |
Продолжительность приступов |
|
Антитела к ХС |
0,677 |
0,525 |
0,583 |
|
Антитела к К |
0,642 |
0,564 |
0,544 |
|
Антитела к ГК |
0,647 |
0,602 |
0,586 |
|
Антитела к Ср |
0,540 |
0,503 |
0,523 |
|
Антитела к Mр |
0,564 |
0,512 |
0,521 |
Степень корреляции между уровнем аутоантител, антител к Ср, антител к Мр и выраженностью клинических признаков коронарного синдрома
Из лабораторных показателей в группе больных с ИМ отмечалась достоверная связь между уровнем тропонина I, МВ КФК и содержанием антител к ХС и коллагену, а также между уровнем СРП и антител к коллагену и гиалуроновой кислоте.
При сравнении информативности определения антител к Ср, антител к Мр и аутоантител к компонентам соединительной ткани с общепринятыми методами объективной диагностики ОКС были получены следующие данные (см. рис.).
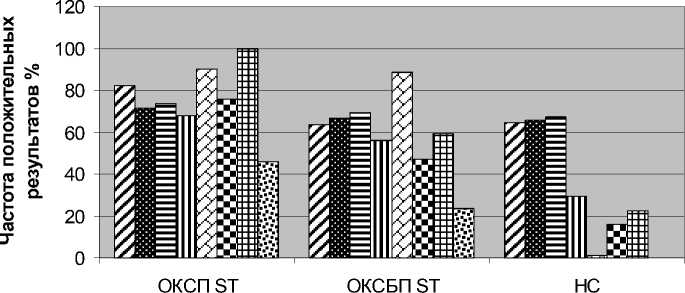
и Антитела к компонентам соединительной ткани и Антитела к Ср в Антитела к Мр и СРП
□ Тр. I в МВ КФК п ЭКГ
Q ЭХОКГ
Сравнительная чувствительность метода определения антител к Ср, Мр и компонентам соединительной ткани при диагностике ОКС
Определение антител к компонентам соединительной ткани, Ср и Мр при ОКС с подъемом сегмента SТ не уступило таким методам объективной диагностики, как определение уровня СРП, тропонина I и активности МВ КФК в крови, достоверно превосходя по чувствительности данные эхокардиографического исследования. Определение уровня антител при ОКС без подъема сегмента SТ обладало не меньшей чувствительностью, чем ЭКГ-диагностика и определение СРП в крови, будучи более достоверным, чем исследование активности МВ КФК и данные эхокардиографии, лишь уступая количественному определению тропонина I. При НС определение уровня антител к компонентам соединительной ткани, Ср и Мр достоверно превосходило по чувствительности большинство общепринятых методов объективной диагностики ОКС.
Следует отметить, что случаев сочетанной инфекции С.pneumoniae и М.pneumoniae в обследованных группах выявлено не было.
Поскольку ОКС является сложным многофакторным процессом, то для его диагностики и стратификации рисков может быть полезным использование нескольких иммунологических маркеров, отражающих соответствующие патогенетические звенья.
ЗАКЛЮЧЕНИЕ
Патологические механизмы, лежащие в основе ОКС, тесно связаны с развитием специфических аутоиммунных реакций. Активация персистирующей хламидийной или микоплазменной инфекции, которая подтверждается высоким уровнем противохламидийных и противо-микоплазменных антител, наблюдается при обострении ИБС и способствует повреждению сосудистого эндотелия или нарушению его функциональной активности, что приводит к нестабильности атеросклеротической бляшки. Повышение содержания антител к хондроитинсульфату, гиалуроновой кислоте, коллагену, С.pneumoniae и М.pneumoniae в сыворотке крови, которое обнаруживается у больных с различными формами обострений ИБС, в том числе при ЭКГ-негативных вариантах можно рассматривать как объективные индикаторы повреждения сосудистой стенки. Параллельное определение антител одновременно к двум компонентам соединительной ткани достоверно повышает специфичность иммунологического теста. Таким образом, иммунологические нарушения, выявляемые при ОКС и являющиеся следствием повреждения эндотелия, могут быть использованы в клинической практике в качестве объективных маркеров обострений ИБС.
Список литературы Значение иммунологических методов в диагностике острого коронарного синдрома
- Бабаева А.Р., Балабанова Е.Н., Абросимова Е.В. и др.//Вестник ВолгГМУ. -2010. -№ 3 (35). -С. 26-29.
- Кухарчук В.В., Зыков К.А., Масенко В.П. и др.//Кардиологический вестник. -2007. -№ 2. -С. 2.
- Шлычкова Т.П., Жданов В.С. и др.//Арх. Патологии. -2005. -№ 3. -С. 24-28.
- Albert N.M.//J. Cardiovasc. Nurs. -2000. -№ 15. -Р. 13-26.
- Arroyo-Espliguero R., Avanzas P., Cosin-Sales J., et al.//Eur Heat J. -2004.-№ 25. -Р. 401-408.
- Kuller L.H., Tracy R.P.//Arterioscler. Thromb Vasc. Biol. -2000. -№ 20. -Р. 901.
- Madjid M., Vela D., Khalili-Tabrizi H., et al.//Tex. HeartInst. J. -2007. -№ 34. -Р. 11-18.


