9-летний опыт эндопротезирования крупных суставов
Автор: Чесников Сергей Геннадьевич, Тимошенко Михаил Евгеньевич, Дедяев Сергей Иванович, Розенберг Дмитрий Владимирович
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 1 (29), 2017 года.
Бесплатный доступ
Опыт работы небольшого травматолого-ортопедического отделения показывает высокую эффективность использования современных ортопедических технологий в эндопротезировании крупных суставов. Применение концепции FTS существенно снижает затраты клиники на лечение и позволяет ускорить реабилитацию пациентов
Эндопротезирование, дисплазия, осложнения, реабилитация
Короткий адрес: https://sciup.org/143164624
IDR: 143164624
9-year experience of large joints arthroplasty
Experience of small trauma and orthopedic Department shows the high efficiency of modern orthopedic technologies in major joint replacement. The application of the concept of FTS significantly reduces the cost of treatment and allows to accelerate the rehabilitation of patients.
Текст научной статьи 9-летний опыт эндопротезирования крупных суставов
Травматолого-ортопедическое отделение в составе Ростовской клинической больницы Южного окружного медицинского центра Федерального медико-биологического агентства России имеет 25 круглосуточных коек. По штатному расписанию в отделении 13 должностей. Из них 3 врачебные ставки. Врачи отделения сертифицированы, аттестованы и прошли подготовку на клинических базах ФМБА, министерства здравоохранения Российской Федерации и в европейских клиниках.
За последние 9 лет существенно выросло количество пациентов, которым выполнено эндопротезирование крупных суставов, что связано как с распространенностью патологии, так и с доступностью этого вида помощи [1, 2]. Из 7994 пациентов, пролеченных в отделении, 48,5% выполнено эндопротезирование крупных суставов.
Внедрение новых технологий лечения и реабилитации пациентов позволило снизить длительность их пребывания в клинике с 17,6 дней (2007 год) до 8,5 дней (2016 год).
Отделение работает в различных программах оказания высокотехнологичной медицинской помощи (ВМП) – Федеральной программе, программе обязательного и добровольного медицинского страхования.
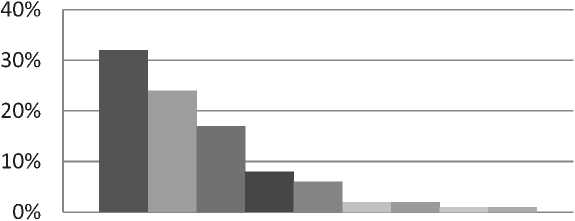
Распределение пациентов по региону проживания
Наибольшее количество больных (73%) госпитализировано из 3 регионов – Ростовская область, Ставропольский край, Волгоградская область (Рис. 1).
Пол пациентов
Доля мужчин при эндопротезировании крупных суставов не превышает 40% (Рис. 2).
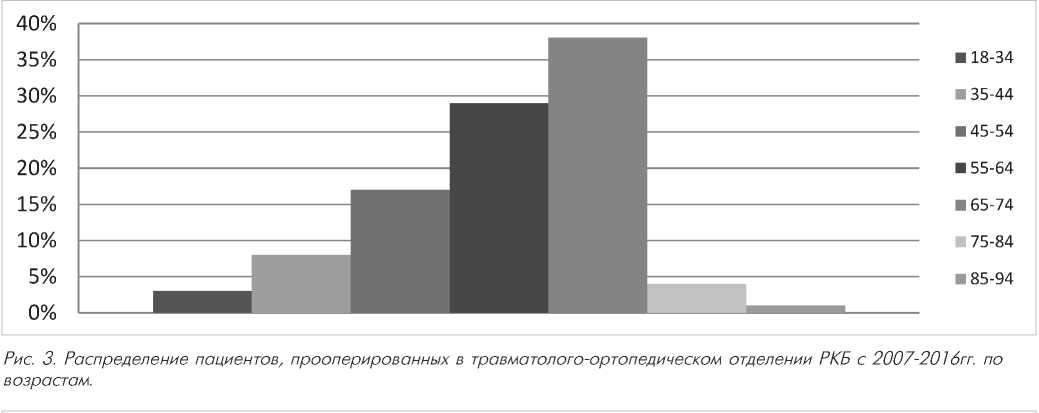
Возраст пациентов
Возрастной диапазон составил 22-94 года. Средний возраст – 56,5 лет. Относительно высокий удельный вес пожилых людей (38%) объясняется особенностями формирования реестра ожидания ВМП региональными министерствами здравоохранения (Рис. 3).
Диагнозы пациентов
Наиболее частый диагноз у больных, перенесших эндопротезирование тазобедренного сустава
Оригинальные исследования
-
■ Ростовская область
-
■ Ставропольский край
-
■ ЕЗолготргдркая область
-
■ РеотубликаДатесган
-
■ Республика Крым
-
■ Республика Калмыкия
Реотублика Северная Осетия
-
■ Астраханская область
-
■ Чеченская республика
Рис.1. Распределение пациентов прооперированных в травматолого-ортопедическом отделении РКБ с 2007-2016гг. по регионам.
Женщины
Мужчины
Рис. 2. Гендерное распределение пациентов,которым выполнено тотальное эндопротезирование тазобедренного и коленного суставов в 2007-2016гг.
■ Идиопатический коксартроз
-
■ Посттравматический коксартроз
-
■ Диспластический коксартроз
-
■ АНГБК
-
■ Ложный сустав ШБК
Рис. 3. Распределение пациентов, прооперированных в травматолого-ортопедическом отделении РКБ с 2007-2016гг. по возрастам.
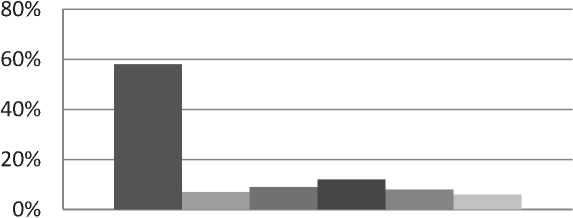
– первичный коксартроз (58%), существенно реже – асептический некроз головки бедренной кости (12%), диспластический коксартроз (9%), посттравматический коксартроз (7%), ложный сустав шейки бедренной кости. (Рис. 4).
В группе пациентов, перенесших эндопротезирование коленного сустава, на первом месте стоит первичный гонартроз (70%).
Соотношение количества эндопротезов тазобедренного и коленного суставов
В течение 2007-2016 гг. количество эндопротезирований коленного сустава не превышает 1/3 от общего количества операций, но при работе с реестром больных по Федеральной программе ВМП обращает на себя внимание ежегодное увеличение доли пациентов, нуждающихся в эндопротезировании коленного сустава. Так, в 2015 и 2016 годах их количество достигло 56% и 52% соответственно.
Производители эндопротезов
Тип фиксации
Основными типами фиксации при эндопротезировании тазобедренного сустава стали гибридная фиксация (эндопротезы с цементной фиксацией одного из компонентов – ацетабулярного или бедренного) – 45%, цементная фиксация – 30% и бесцементная – 25%.
При эндопротезировании коленного сустава использовались эндопротезы с задней стабилизацией. В 45 случаях применены тибиальные компоненты с бесцементной фиксацией производства Zimmer.
Пары трения при эндопротезировании тазобедренного сустава
Наибольшее количество имплантированных эндопротезов (80%) имело металлполиэтиленовую пару терния, что обусловлено наилучшими финансово-эксплуатационными характеристиками. Следует отметить, что в сегменте добровольного медицинского страхования и платных медицинских услуг преобладают керамо-керамические пары трения.
Эндопротезирование при диспластическом коксартрозе
Наиболее трудной задачей первичного эндопротезирования тазобедренного сустава является проведение операции при диспластиче-ском коксартрозе [3]. В связи с эндемичностью распространения этой патологии в республиках Северного Кавказа, количество операций при III-IVст. дисплазии по Crowe в нашем отделении составило 9% от общего числа эндопротезирований тазобедренного сустава. При поиске наиболее оптимальной технологии эндопротезирования у пациентов с выраженной дисплазией и врожденным вывихом бедра нами (как наиболее оптимальный), принят метод оперативного лечения в два этапа – с предварительным низведением бедренной кости закрыто в аппарате внешней фиксации.
В качестве примера представляем случай лечения пациентки Б., 22-х лет, которой в детстве выполнена резекция головки и шейки правого бедра, в результате чего сформировалось укорочение правой нижней конечности на 9 см. (Рис. 5).
Первый этап. Произведен монтаж стержневого аппарата КСАУ-1 на в/3 бедра и крыле подвздошной кости. В течение 15 дней проведено низведение бедра на 9 см. (Рис. 6.)
Второй этап. Выполнен демонтаж аппарата с одновременным тотальным гибридным эндопротезированием правого тазобедренного сустава Zimmer.
В результате проведенного лечения удалось добиться полного восстановления длины и функции конечности без потери функции седалищного нерва (Рис. 7).

Рис.6. Рентгенограмма больной Б. низведение бедра в аппарате внешней фиксации.
Рис.7. Рентгенограмма больной Б. после операции.
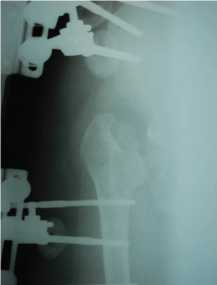
Рис.5. Рентгенограмма больной Б. до операции
Ревизионное эндопротезирование
С 2007 по 2016 г. в отделении выполнено 190 ревизионных эндопротезирований тазобедренного и 139 ревизионных эндопротезирований коленного сустава. Причинами ревизионного эндопротезирования в 80% случаев явилась парапротезная инфекция и в 20% случаев – асептическая нестабильность компонентов эндопротеза. Во всех случаях применялась двухэтапная тактика лечения пациентов. У пациентов с коленными суставами на первом этапе выполнялось удаление эндопротеза с санацией раны и установкой артикулирующего мобильного спейсера на костном цементе с антибиотиками. Вторым этапом, который выполнялся в сроки от 3х месяцев до 1 года проводилась имплантация ревизионного эндопротеза. У пациентов с тазобедренными суставами на первом этапе применялся спейсер из костного цемента с антибиотиками. Такая тактика позволила значительно снизить процент неудовлетворительных результатов.
Летальные исходы и осложнения
Летальных исходов за весь отчетный период нет.
Среди осложнений, возникающих после эндопротезирования, наибольшие трудности представляет лечение парапротезной инфекции. У 5 больных после первичного эндопротезирования развилось нагноение, что потребовало применения 2-этапного лечения (удаление эндопротеза, установка спейсера и последующая реконструктивно-восстановительная операция). Во всех случаях удалось достичь положительного результата.
При эндопротезировании тазобедренного сустава в 4% случаев отмечались вывихи бедренного компонента эндопротеза. Главная причина этого осложнения – несоблюдение пациентом рекомендованного охранительного режима в первые сутки после операции. У 3 больных вывих был связан с неправильной установкой вертлужного компонента, что потребовало выполнения ревизионной операции. У 3 больных применено открытое вправление вывиха в связи с поздним (более 1 месяца) обращением пациентов. В остальных случаях выполнено закрытое ручное вправление вывиха и фиксация пластиковой повязкой. Рецидивов не отмечено.
У 6 больных имелась тракционная нейропатия седалищного нерва, связанная с низведением конечности при врожденном вывихе бедра. В 3 случаях нейропатия разрешилась полным клиническим выздоровлением. В 3 – изменения носили необратимый характер и больные продолжают получать реабилитационную терапию.
С 2007 года всем больным проводилась тром-бопрофилактика фракционированными гепаринами в течение всего периода пребывания в стационаре, а также использовался компрессионный трикотаж и лечебная физкультура. Это позволило существенно снизить количество венозных тромбоэмболических осложнений. В 6 случаях развился тромбоз глубоких вен нижней конечности с флотацией тромба, что потребовало проведения оперативного вмешательства в условиях сосудистого отделения. У 15 больных после эндопротезирования коленного сустава по данным УЗИ контроля развился тромбоз глубоких вен голени без флотации тромба. Всем пациентам проведено соответствующее лечение, что привело к полному восстановлению венозного кровообращения. На амбулаторном режиме всем пациентам рекомендовано применение пероральных антикоагулянтов до 30 дней со дня операции.
Применение кровесберегающих технологий при эндопротезировании суставов и отказ от дренирования раневой полости (с 2015 года) привели к полному прекращению переливания крови и ее компонентов. Послеоперационная анемия не носит выраженного и долгосрочного характера. В лечении используются только препараты железа.
Длительность пребывания в стационаре
Поиск путей повышения эффективности лечения в стационаре привел к необходимости применения концепции FTS или хирургии быстрого восстановления. Эта программа позволяет максимально ограничить физическую травму, которую пациент получает при хирургическом вмешательстве, устранить послеоперационный болевой синдром и обеспечить быстрое восстановление без сопутствующих осложнений в максимально короткий срок госпитализации [4-6]. Основные положения программы:
-
• информирование пациента
-
• отказ от механической очистки кишечника перед операцией
-
• отказ от применения опиоидных аналгети-ков
-
• отказ от предоперационного голодания
-
• назначение пищевых углеводных смесей за 3-4 часа до операции
-
• использование регионарной и локальной инфильтрационной анестезии в зоне хирургиче-
- ского доступа (наропин, адреналин, кеторолак)
-
• контроль и ограничение инфузии кристаллоидных и коллоидных растворов до и во время операции
-
• малотравматичная техника операции
-
• согревание пациента во время операции (термоматрас)
-
• отказ от дренирования раневой полости
-
• раннее удаление мочевого, венозного катетеров
-
• отказ от необоснованной гемотрансфузии
-
• ранняя активизация пациента (в течение первых суток после операции подъем с постели, лечебная физкультура и механотерапия)
Применение концепции FTS позволило за 9 лет снизить длительность пребывания боль- ного в клинике с 17,6 до 8,5 дней без снижения результативности эндопротезирования крупных суставов.
Заключение
Таким образом, 9-летний опыт работы травматолого-ортопедического отделения РКБ ЮОМЦ ФМБА России показывает высокую эффективность использования современных ортопедических технологий в эндопротезировании крупных суставов при заболеваниях и последствиях травм опорно-двигательной системы. Применение концепции FTS существенно снижает затраты клиник на оказание высокотехнологичной медицинской помощи и позволяет ускорить реабилитацию и восстановление качества жизни пациента.
Список литературы 9-летний опыт эндопротезирования крупных суставов
- Руководство по хирургии тазобедренного сустава. Под ред. Р.М. Тихилова, И.И. Шубнякова. Спб.:РНИИТО им. Р.Р. Вредена, 2014. Том 1.
- Загородний Н.В. Эндопротезирование тазобедренного сустава. Основы и практика: руководство. М.:ГЭОТАР-Медиа, 2013.
- Плющев А.Л. Диспластический коксартроз. Теория и практика. М.: «Лето-принт», 2007.
- Затевахин И.И., Пасечник И.Н., Губайдуллин Р.Р. и соавт. Ускоренное восстановление после хирургических операций: мультидисциплинарная проблема. Хирургия. 2015. №9. С. 4-8
- Kehlet H. Multimodal approach to control postoperative pathophysiology and rehabilitation. Brit J Anaesth. 1997. Vol. 78. P. 606-617.
- Kehlet H., Wilmore D.W. Evidence-based surgical care and the evolution of fast-track surgery. Ann Surg. 2008. Vol. 248. P. 189-198.


