Агрегация тромбоцитов у больных туберкулезом легких с выраженным синдромом системного воспалительного ответа
Автор: Колчин Дмитрий Владимирович, Дегтярева Юлия Андреевна, Савоненкова Л.Н., Рузов Виктор Иванович, Асанов Баймурат Мусаевич, Прохоров Олег Юрьевич
Журнал: Ульяновский медико-биологический журнал @medbio-ulsu
Рубрика: Клиническая медицина
Статья в выпуске: 1, 2022 года.
Бесплатный доступ
В синдроме системного воспалительного ответа особая роль принадлежит тромбоцитам, приобретающим способность активизироваться и агрегировать. В литературе отсутствуют прямые доказательства связи агрегационной активности тромбоцитов со степенью выраженности синдрома системного воспалительного ответа у больных туберкулезом легких. Цель: изучить агрегацию тромбоцитов у больных туберкулезом легких с синдромом выраженного системного воспалительного ответа. Материалы и методы. Спонтанную и индуцированную 0,1, 1,0 и 5,0 мл раствора АДФ агрегацию тромбоцитов у 27 больных с выраженным и 33 - невыраженным синдромом системного воспалительного ответа определяли турбодинамическим методом Борна. Спонтанную и индуцированную 0,1 и 1,0 мл раствора АДФ оценивали в оптических единицах (о.е.), индуцированную 5,0 мл АДФ -в процентах. Результаты обрабатывали с помощью программы Statistka 10. Достоверность различий средних величин определяли с помощью тестов расхождений, частоты событий - по четырехпольной таблице Макнемара - Фишера при р
Синдром системного воспалительного ответа, агрегация тромбоцитов, туберкулез легких
Короткий адрес: https://sciup.org/14123679
IDR: 14123679 | УДК: 616.24-002.5-008:616.155.2
Platelet aggregation in patients with pulmonary tuberculosis and systemic inflammatory response syndrome
Platelets play a special role in the systemic inflammatory response syndrome, as they acquire the ability to become activated and aggregate. Literature has no direct evidence of a link between platelet aggregation activity and the severity of the systemic inflammatory response syndrome in patients with pulmonary tuberculosis. The aim of the paper is to study platelet aggregation in patients with pulmonary tuberculosis with severe systemic inflammatory response syndrome. Materials and Methods. Spontaneous and induced by ADP (0.1, 1.0 and 5.0 ml) platelet aggregation was determined by Born turbodynamic method. The study enrolled 27 patients with severe and 33 patients with indolent systemic inflammatory response syndrome Spontaneous and induced by ADP (0.1 and 1.0 ml) platelet aggregation was evaluated in absorbance units (a.u.); platelet aggregation induced by 5.0 ml of ADP was measured in percentage terms. Statistica 10 was used to process the results. Discrepancy tests were used to determine the significance of differences of mean values; McNemar's test and Fisher's exact test were used to estimate event rate, p
Текст научной статьи Агрегация тромбоцитов у больных туберкулезом легких с выраженным синдромом системного воспалительного ответа
Введение. Россия входит в группу тридцати стран с высоким бременем туберкулеза, на долю которых приходится 80 % из всех 10 млн случаев этого заболевания, выявляемых ежегодно по всему миру [1].
Туберкулез как инфекционное заболевание проявляется синдромом системного воспалительного ответа (СВО), выраженность которого оказывает существенное влияние на эффективность лечения и исход заболевания [2-5]. Синдром СВО представляет собой универсальный патофизиологический процесс, характеризующийся генерализованной адаптационной исходно защитной реакцией орга- низма. В этой генерализованной реакции, индуцированной провоспалительными цитокинами, кроме плазменных систем гуморальной регуляции и сосудистого эндотелия, принимают участие форменные элементы крови [6-10]. Особая роль в СВО принадлежит тромбоцитам, которые приобретают способность активизироваться и агрегировать [11-13].
В настоящее время исследования агрегационной активности тромбоцитов у больных туберкулезом носят фрагментарный и противоречивый характер. Одни авторы указывают на ее снижение [11–13], другие, напротив, на повышение [14]. Отсутствуют прямые доказа- тельства связи агрегационной активности тромбоцитов со степенью выраженности синдрома СВО.
Цель исследования. Изучить агрегацию тромбоцитов у больных туберкулезом легких с выраженным синдромом системного воспалительного ответа.
Материалы и методы. Исследование одномоментное, метод – сплошная выборка. Материалы исследования – медицинские карты больных туберкулезом легких (n=60), поступивших на лечение в стационар № 1 противотуберкулезного диспансера в январе-феврале 2019 г. Средний возраст больных составил 46,9 года. Диагноз туберкулеза устанавливался стандартными методами. В исследование были включены больные туберкулезом легких с сопутствующими заболеваниями и без них; исключены больные туберкулезом легких с сопутствующей ВИЧ-инфекций.
Пациенты были разделены на 2 группы: 1-я (n=27) с выраженным и 2-я (n=33) с невыраженным синдромом СВО. В качестве объективных критериев выраженности синдрома СВО использовались данные гемограммы и термометрии. Синдром СВО считался выраженным при лихорадке выше 38 °С и СОЭ выше 25 мм/ч; невыраженным – при лихорадке менее 38 °С и СОЭ до 25 мм/ч. Группы были сопоставимы по возрасту и полу.
Забор крови для определения агрегации тромбоцитов проводился до начала какой-либо медикаментозной терапии. Агрегация тромбоцитов (спонтанная и индуцированная
0,1, 1,0 и 5,0 мл раствора АДФ) определялась турбодинамическим методом Борна, основанным на изменении светопропускания богатой тромбоцитами плазмы, с помощью анализатора АЛАТ-2 (НПФ «Биола»). Спонтанная и индуцированная 0,1 и 1,0 мл раствора АДФ агрегация тромбоцитов оценивалась в оптических единицах (о.е.), индуцированная 5,0 мл АДФ – в процентах.
Статистическая обработка результатов проводилась с использованием программного пакета Statistiсa for Windows 10. Определялись минимальные и максимальные значения, 95 % доверительный интервал (ДИ), значения средних величин (М), ошибки (м), среднеквадратического отклонения (σ). Достоверность различий в показателях средних величин оценивалась с помощью тестов расхождений (сравнивались М 1 и М 2 , σ 1 и σ 2 ), в частоте событий – с помощью четырехпольной таблицы 2×2 Мак-немара – Фишера с последующим вычислением р по критерию σ2. Различия считались достоверными при р<0,05.
Результаты и обсуждение. В ходе исследования выявлены значительные изменения показателя агрегационной активности тромбоцитов (табл. 1). При сравнении значений спонтанной и индуцированной агрегации тромбоцитов в 1-й и 2-й группах с нормальными было установлено, что показатели спонтанной агрегации тромбоцитов в 1-й группе колебались от пониженных до повышенных значений (0,85–2,65 о.е.), во 2-й группе – от пониженных до нормальных (0,84–1,36 о.е.) (табл. 1).
Таблица 1
Table 1
Колебания значений спонтанной и индуцированной агрегации тромбоцитов у больных 1-й и 2-й групп
Values of spontaneous and induced platelet aggregation in Group 1 and Group 2 patients
|
Агрегация тромбоцитов Platelet aggregation |
1-я группа Group 1 |
2-я группа Group 2 |
Нормальные значения Norm |
|
Спонтанная, о.е. Spontaneous, a.u. |
0,85–2,65 |
0,84–1,36 |
1,0–1,5 |
|
Индуцированная 0,1 мл АДФ, о.е. Induced by ADP (0.1 ml), a.u. |
0,81–3,67 |
0,77–2,49 |
1,0–2,0 |
|
Индуцированная 1,0 мл АДФ, о.е. Induced by ADP (1.0 ml), a.u. |
1,06–6,25 |
0,64–5,49 |
1,5–5,5 |
|
Индуцированная 5,0 мл АДФ, % Induced by ADP (5.0 ml), % |
5–66 |
8–66 |
25–70 |
Индуцированная 0,1 мл раствора АДФ агрегация тромбоцитов в обеих группах варьировала от пониженных до повышенных значений, при этом ее максимальное значение (3,67 о.е.) было зафиксировано в 1-й группе, а минимальное (0,77 о.е.) – во 2-й. Значения индуцированной 1,0 мл раствора АДФ агрегации тромбоцитов в 1-й группе колебались в пределах от нормальных до повышенных (1,06–6,25 о.е.), во 2-й группе – от пониженных до нормальных (0,64–5,49 о.е.); наиболее высокое значение отмечалось также в 1-й группе (6,25 о.е.), наиболее низкое – во 2-й (0,64 о.е.). Индуцированная 5 мл раствора АДФ агрегация тромбоцитов в обеих группах варьировала от пониженных до нормальных уровней (табл. 1).
Таким образом, анализ колебаний спонтанной и индуцированной агрегации тромбоцитов свидетельствовал о тенденции к гипера- грегации тромбоцитов в 1-й группе (с выраженным синдромом СВО) и к гипоагрегации – во 2-й (с невыраженным синдромом СВО).
При сравнении средних значений спонтанной агрегации в 1-й и 2-й группах достоверных различий не установлено (1,21 и 1,1 о.е., р=0,06). Однако индуцированная малыми дозами АДФ (0,1 и 1,0 мл) агрегация тромбоцитов у больных 1-й группы (3,03 и 6,5 о.е.) была в 1,4 и 2,9 раза выше, чем у пациентов 2-й группы (2,1 и 2,2 о.е.), р=0,001 (табл. 2). При этом значения агрегации тромбоцитов, индуцированной 5 мл АДФ, не имели достоверных различий между группами. Это можно объяснить истощением пула функционально активных клеток и, следовательно, их неспособностью реагировать на большие дозы ин-дуцента, что соответствует данным других исследователей [11].
Таблица 2
Table 2
Средние значения и 95 % доверительный интервал спонтанной и индуцированной агрегации тромбоцитов у больных 1-й и 2-й групп
Mean values and 95 % confidence interval of spontaneous and induced platelet aggregation in Group 1 and Group 2 patients
|
Агрегация тромбоцитов Platelet aggregation |
1-я группа Group 1 |
2-я группа Group 2 |
р |
||
|
Среднее значение Mean value |
95 % ДИ 95 % CI |
Среднее значение Mean value |
95 % ДИ 95 % CI |
||
|
Спонтанная, о.е. Spontaneous, a.u. |
1,21±0,1 |
1,05–1,36 |
1,1±0,04 |
1,02–1,1 |
0,06 |
|
Индуцированная 0,1 мл АДФ, о.е. Induced by ADP (0.1 ml), a.u. |
3,03±0,38 |
1,11–1,63 |
2,1±0,26 |
1,04–1,28 |
0,001 |
|
Индуцированная 1,0 мл АДФ, о.е. Induced by ADP (1.0 ml), a.u. |
6,5±0,51 |
2,17–3,29 |
2,20±0,08 |
1,57–2,64 |
0,001 |
|
Индуцированная 5,0 мл АДФ, % Induced by ADP (5.0 ml), % |
39,5±3,6 |
34,5–45,7 |
35,7±4,14 |
28,9–44,7 |
0,07 |
Примечание. р – достоверность различий показателя между группами.
Note. p – significance of differences between the groups.
В 1-й группе в ответ на 0,1 мл раствора АДФ среднее значение агрегационной активности тромбоцитов увеличилось в 2,5 раза (с 1,21 до 3,03 о.е.), на 1,0 мл – в 5,4 раза (с 1,21 до 6,5 о.е.). Во 2-й группе показатель спонтанной агрегации при воздействии 0,1 мл раствора АДФ остался на том же уровне (1,05–1,11 о.е.), при воздействии 1,0 мл АДФ увеличился в 2,1 раза (с 1,05 до 2,17 о.е.) (табл. 2).
Таким образом, у больных с выраженным синдромом СВО средний уровень индуцированной агрегации тромбоцитов был выше и более интенсивно возрастал при воздействии малых доз индуцента, следствием чего стано- вилось снижение ответа на сильную стимуляцию.
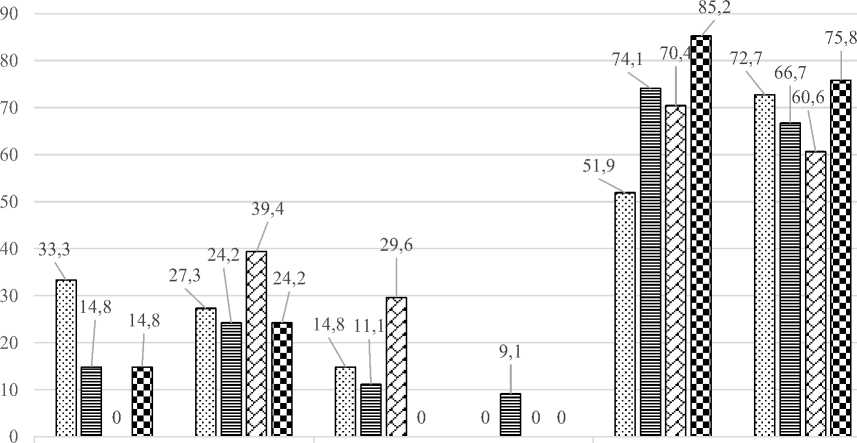
Поскольку среднее значение показателя дает лишь общее представление об уровне агрегации тромбоцитов, была изучена частота ее пониженных, повышенных и нормальных значений у больных 1-й и 2-й групп (рис. 1). В обеих группах нормальный показатель агрегации тромбоцитов встречался одинаково часто как при спонтанной (51,9 и 72,7 %; р=0,5), так и при индуцированной 0,1 мл (74,1 и 66,7 %; р=0,95), 1,0 мл (70,4 и 60,6 %; р=0,71) и 5 мл
АДФ (85,2 и 75,8 %; р=0,76) агрегации. Значимых различий в частоте гипоагрегации тромбоцитов: спонтанной (33,3 и 27,3 %; р=0,7), индуцированной 0,1 мл АДФ (14,8 и 24,2 %; р=0,45) и 5,0 мл АДФ (14,8 и 24,2 %; р=0,45) – в 1-й и 2-й группах также не выявлено. Частота гиперагрегации тромбоцитов, индуцированной 0,1 мл АДФ (11,1 и 9,1 %; р=0,81), в группах также не имела достоверных различий. Индуцированная 5,0 мл АДФ гиперагрегация тромбоцитов в обеих группах отсутствовала (рис. 1).
1 группа 2 группа 1 группа 2 группа 1 группа 2 группа
1st group 2st group 1st group 2st group 1st group 2st group
Гипо Гипер Норма
Hypo Hyper Norm
□ Спонтанная г 0,1 мл АДФ □ 1,0 мл АДФ □ 5,0 мл АДФ
Idiopathic 0,1 ml ADF 1,0 ml ADF 5,0 ml ADF
Рис. 1. Частота пониженной, повышенной и нормальной агрегации тромбоцитов у больных 1-й и 2-й групп
Fig. 1. Frequency of reduced, elevated and normal platelet aggregation in Group 1 and Group 2 patients
Статистически подтверждена и уточнена частота гипоагрегации тромбоцитов, индуцированной 1,0 мл АДФ, встретившейся только во 2-й группе (39,4 %; р=0,002), а также гиперагрегации: спонтанной (14,8 %; р=0,03) и индуцированной 1,0 мл АДФ (29,6 %; р=0,01), – зарегистрированной только у больных 1-й группы (рис. 1).
Таким образом, у больных туберкулезом как с выраженным, так и невыраженным синдромом СВО преобладали нормальные показатели спонтанной и индуцированной слабыми и умеренными раздражителями (0,1 и 1,0 мл раствора АДФ) агрегации, частота регистрации которых составляла 50–70 %.
Наиболее значимый стимулирующий эффект оказывало воздействие 1,0 мл раствора АДФ. Эффект проявлялся повышением агрегационной активности тромбоцитов при выраженном и снижением – при невыраженном синдроме СВО. Полученные результаты совпадают с данными других авторов относительно повышения способности тромбоцитов к агрегации в ответ на умеренные (1,0 мл рас- твора АДФ) дозы индуцента [11, 12], но противоречат данным литературы о частоте повышенной спонтанной агрегационной активности тромбоцитов, наблюдавшейся почти в половине случаев у больных с патологией легких, в т.ч. с туберкулезом [14].
Общепризнано, что выраженность воспаления при туберкулезе определяется характером и распространенностью патоморфологиче-ских изменений в легочной ткани. Выраженность синдрома СВО, а следовательно, и агрегационная активность тромбоцитов могут оказаться различными в зависимости от клинических форм туберкулеза. При анализе частоты встречаемости клинических форм туберкулеза легких и полостей распада у больных 1-й и 2-й групп (рис. 2) достоверных различий не установлено. Так, в обеих группах преобладал инфильтративный туберкулез легких (ИТЛ) – 74,1 и 75,8 %, реже и с одинаковой частотой встречались диссеминированный туберкулез легких (ДТЛ) – в 11,1 и 9,1 % случаев и фиброзно-кавернозный туберкулез (ФКТ) – в 14,8 и 15,1 %. Различий по клиническим формам туберкулеза у больных сравниваемых групп не установлено. Однако выявлена вдвое большая встречаемость полостей распада у пациентов 1-й группы (88,9 против 48,3 %, р=0,041).
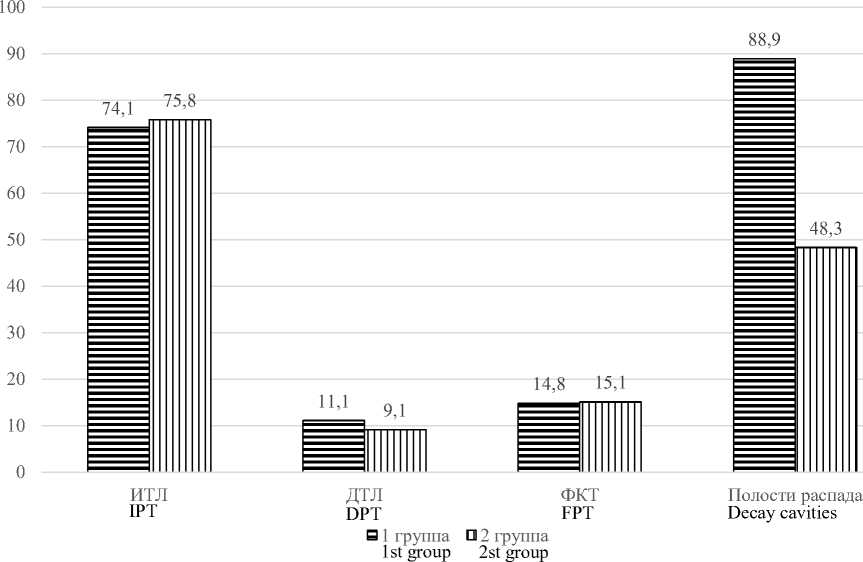
Рис. 2. Частота встречаемости клинических форм туберкулеза легких и полостей распада у больных 1-й и 2-й групп, %
Fig. 2. Frequency of clinical forms of pulmonary tuberculosis and destruction cavities in Group 1 and Group 2 patients, %
Полученные результаты коррелируют с данными О.Г. Комиссаровой, сопоставившей выраженность различных проявлений синдрома СВО с характером морфологических изменений в легочной ткани [3].
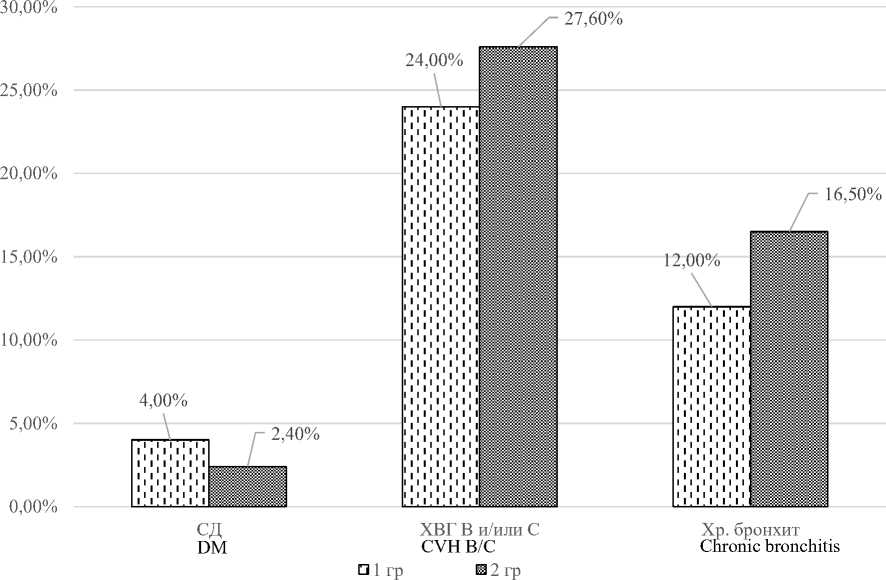
В работах ряда исследователей показано, что повышение агрегационной активности тромбоцитов наблюдается не только при ту- беркулезе, но и при неспецифических воспалительных и опухолевых заболеваниях легких [14, 15]. При анализе частоты и структуры сопутствующих заболеваний у больных 1-й и 2-й групп (рис. 3) было выявлено, что сопутствующая патология у больных туберкулезом легких 1-й группы имела место в 40,0 % наблюдений, у больных 2-й группы – в 46,5 %
(р=0,12). В обеих группах с одинаковой частотой регистрировались хронический вирусный гепатит В и/или С (24,0 и 27,6 %), сахарный диабет 2-го типа (4,0 и 2,4 %) и хронический необструктивный или обструктивный бронхит (12 и 16,5 %) (рис. 3).
1st group 2st group
Рис. 3. Частота встречаемости сопутствующих заболеваний у больных 1-й и 2-й групп
Fig. 3. Frequency of concomitant diseases in Group 1 and Group 2 patients
Из выявленных сопутствующих заболеваний значимый вклад в развитие синдрома СВО мог внести лишь хронический бронхит, но частота его встречаемости в группах не имела достоверных различий.
Выводы:
Список литературы Агрегация тромбоцитов у больных туберкулезом легких с выраженным синдромом системного воспалительного ответа
- WHO. Global Tuberculosis Report. 2018. Geneva: World Health Organization; 2018. 265.
- Иванова О.Г., Батищева Т.Л., Герасимов П.Н., Бородина Е.М., Басалюк И.М., Калюжная Е.И. Нарушения адаптационных реакций организма как фактор, оказывающий влияние на течение и исход туберкулеза легких. Сибирское медицинское обозрение. 2011; 6 (72): 87-90.
- Комиссарова О.Г., Абдуллаев Р.Ю., Лепеха Л.Н., Ерохин В.В. Особенности синдрома системного воспалительного ответа и морфологических реакций в легочной ткани у больных туберкулезом легких с множественной лекарственной устойчивостью возбудителя. Туберкулез и болезни легких. 2011; 10: 44-49.
- Комиссарова О.Г., Абдуллаев Р.Ю., Лепеха Л.Н. Лекарственно-устойчивый туберкулез легких при различной интенсивности синдрома системного воспалительного ответа. Москва: У Никитских ворот; 2013. 168.
- Стогова Н.А. Оценка адаптационных реакций и неспецифической реактивности организма у больных экссудативным туберкулезным плевритом. Туберкулез и болезни легких. 2017; 95 (11): 57-61.
- Салина Т.Ю., Морозова Т.И. Иммунопатогенез, иммунодиагностика и иммунотерапия туберкулеза. Саратов: Издательство Саратовского медицинского университета; 2009. 124.
- Браженко Н.А., ред. Туберкулез органов дыхания: руководство для врачей. Санкт-Петербург: СпецЛит; 2012. 368.
- Дьякова М.Е., Эсмедляева Д.С., Перова Т.Л., Петрищев Н.Н., Яблонский П.К. Бактерицидная активность лейкоцитов у больных туберкулезом легких. Туберкулез и болезни легких. 2017; 95 (10): 37-43.
- Уфимцева Е.Г., Еремеева Н.И., Вахрушева Д.В. Изучение способности микобактерий туберкулеза к размножению в альвеолярных макрофагах пациентов, прошедших курс противотуберкулезной терапии. Туберкулез и болезни легких. 2019; 97 (1): 68-69.
- Синьков С.В., Заболотских И.Б. Диагностика и коррекция расстройств системы гомеостаза. 2-е изд., перераб. и доп. М.: Практическая медицина; 2017. 336.
- Абдуллаев Р., Каминская Г., Комиссарова О. Сдвиги в системе гемостаза - компонент синдрома системного воспалительного ответа при туберкулезе. Врач. 2012; 2: 24-28.
- Абдуллаев Р.Ю., Комиссарова О.Г., Герасимов Л.Н. Выраженность системного воспалительного ответа у больных туберкулезом легких с сопутствующим сахарным диабетом 1-го и 2-го типов. Туберкулез и болезни легких. 2017; 95 (6): 36-40.
- Каминская Г.О., Абдуллаев Р.Ю., Комиссарова О.Г. Особенности синдрома системного воспалительного ответа и нутритивного статуса у больных туберкулезом легких с сопутствующим сахарным диабетом 1-го и 2-го типов. Туберкулез и болезни легких. 2017; 95 (3): 32-39.
- Меренкова Е.А., Моногарова Н.Е. Состояние агрегационной способности тромбоцитов при патологии легких у больных различных нозологических групп. Украинский пульмонологический журнал. 2006; 1: 39-43.
- Цеймах И.Я., Шойхет Я.Н., Цейхман А.Е. Роль механизмов воспаления в развитии состояния предрасположенности к тромбозам и тромбоэмболиям у больных с хронической обструктивной болезнью легких в сочетании с синдромом обструктивного апноэ сна. Туберкулез и болезни легких. 2020; 98 (4): 24-31.


