Актуальные вопросы лечения диастаза прямых мышц живота в сочетании с грыжами передней брюшной стенки
Автор: Мноян А.Х., Мударисов Р.Р., Вторенко В.И.
Журнал: Московский хирургический журнал @mossj
Рубрика: Литературные обзоры
Статья в выпуске: 1 (79), 2022 года.
Бесплатный доступ
Введение. За последние годы в медицинской литературе все чаще появляются упоминания о диастазе прямых мышц живота (ДМПЖ) и о проблемах, которые связаны с ним. Если раньше считалось, что диастаз это всего лишь эстетическая проблема, то сейчас уже есть публикации, в которых говорится о том, что диастаз значительно снижает качество жизни пациентов и является фактором риска возникновения грыж передней брюшной стенки. В связи с актуализацией проблемы также увеличилась и хирургическая активность при данной патологии, что требует тщательного изучения понятия ДПМЖ.Цель данной работы: анализ актуальных проблем, связанных с ДПМЖ и его хирургической коррекцией.Материалы и методы. Проведен поиск и анализ литературных источников по ключевым словам в международной реферативной базе PubMed.gov, а также российской системе РИНЦ за последние 10 лет. Изучено свыше 30 научных публикаций.Результаты. Проанализировано ряд исследований, в которых в сумме оперированы 821 пациент различными малоинвазивными методиками и получены различные статистические данные.Выводы. Малоинвазивные методики лечения диастаза прямых мышц живота в сочетании с различными вентральными грыжами имеют общеизвестные преимущества над традиционными открытыми и должны быть методом выбора при решении вопроса об оперативном лечении данной группы пациентов.
Диастаз прямых мышц живота, эндоскопия, дпмж, грыжа
Короткий адрес: https://sciup.org/142234543
IDR: 142234543 | УДК: 617-089
Topical issues of treatment of diastasis rectus abdominal muscles in combination with hernias of the anterior abdominal wall
Introduction. In recent years, more and more references to diastasis recti abdominis muscles (DRAM) and the problems associated with it have appeared in the medical literature. If earlier it was believed that diastasis is just an aesthetic problem, now there are already publications that say that diastasis significantly reduces the quality of life of patients and is a risk factor for hernias of the anterior abdominal wall. In connection with the actualization of the problem, the surgical activity in this pathology has also increased, which requires a thorough study of the concept of DRAM.Te purpose of this work is to analyze the current problems associated with DRAM and its surgical correction.Materials and methods. Conducted a search and analysis of literature sources by keywords in the international abstract database PubMed.gov, as well as the Russian RSCI system over the past 10 years, was carried out. More than 30 scientifc publications have been studied.Results. A number of studies were analyzed, in which a total of 821 patients were operated on with various minimally invasive techniques and various statistical data were obtained.Conclusions. Minimally invasive methods for the treatment of diastasis recti abdominis muscles in combination with various ventral hernias have well-known advantages over traditional open ones and should be the method of choice when deciding on the surgical treatment of this group of patients.
Текст научной статьи Актуальные вопросы лечения диастаза прямых мышц живота в сочетании с грыжами передней брюшной стенки
Актуальность. По сравнению с другими нозологиями ДПМЖ мало изучен, так по данным одной из популярных открытых медицинских научных библиотек за все время по данной тематике опубликовано всего около 200 статей, более половины из которых за последние 5 лет, в то время как по проблеме, например, паховых грыж публикаций более 18 тыс. Все это говорит о возрастании интереса к проблеме и необходимости дальнейшего изучения.
ДПМЖ сам по себе не является показанием к оперативному лечению и не является истинным грыжевым выпячиванием [2]. В настоящее время в литературе появляется все больше публикаций о лечении ДПМЖ. Диастаз может быть как изолированным, то есть не сочетаться с грыжами передней брюшной стенки, так и сочетанным с различными вентральными грыжами.
По данным литературы различные вентральные грыжи часто сочетаются с диастазом прямых мышц живота (40-65 %) и требуют оперативного лечения [14, 24, 5]. Количество рецидивов при изолированной пластике вентральной грыжи значительно больше, чем после пластики грыжи и диастаза одновременно. Пациентов с ДПМЖ беспокоит не только эстетическая проблема, но и такие жалобы как стрессовое недержание мочи (42–60 %), боли в пояснице (54–68 %), одышка, вздутие живота и чувство дискомфорта [17, 22].
ДПМЖ развивается практически у всех беременных и является закономерным и физиологическим явлением. В третьем триместре беременности диастаз прямых мышц имеет место от 66 % до 100 % случаев [8].
Возникновение диастаза связывают с дисплазией соединительной ткани, уменьшением прочности коллагена соединительной ткани, ожирением, врожденными изменениями тканей [26].
Основная частьДиагностика и классификация
Диастаз выявляется у пациентов на основании жалоб, осмотра и дополнительных методов исследования, таких как
УЗИ передней брюшной стенки и компьютерная томография. Различные варианты классификации ДПМЖ были созданы на основании расстояния между прямыми мышцами и расположения грыжевого дефекта, что может помочь в принятии дальнейших решений. Методы визуализации, такие как УЗИ, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), могут помочь в классификации ДПМЖ и в планировании хирургического вмешательства, при необходимости. Предоперационное планирование особо важно при составлении плана лечения пациентов с грыжами живота в сочетании с ДПМЖ [29].
Beer GM и соавторы в своем исследовании 2009 года показали с составили таблицу нормальных расстояний между прямым мышцами живота у нерожавших женщин (табл. 1).
Таблица 1
Нормальное межмышечное расстояние срединной линии живота по Beer GM
Table 1
Normal Intermuscular Distance in the Midline of the Abdomen by Beer GM
|
Локализация срединной линии Localization of the midline |
Максимальное межмышечное расстояние Maximum intermuscular distance |
|
Под мечевидным отростком |
1,5 см |
|
Under the xiphoid |
1,5 cm |
|
3 см выше пупка |
2,2 см |
|
3 cm above the navel |
2,2 cm |
|
2 см ниже пупка |
1,6 см |
|
2 cm below the navel |
1,6 cm |
Доктор Rath AM и соавторы в 1996 году провели «анатоморентгенологическое и биомеханическое исследование» белой линии живота у 40 свежих трупов разной возрастной группы и конституции (20 женщин и 20 мужчин; 12 худых, 17 нормального телосложения и 11 полных) и пришли к выводу, что знание морфологии белой линии позволяет нам определить ДПМЖ по отношению к возрасту. В возрасте до 45 лет диастазом можно назвать расстояние между двумя прямыми мышцами живота более чем на 10 мм на уровне выше пупка, расстояние 27 мм на уровне пупочного кольца и 9 мм на уровне ниже пупка. После 45 лет соответствующие значения составляют 15, 27 и 14 мм (табл. 2).
Появление знаний о нормальных значениях устойчивости белой линии позволяет нам создать объективную картину для правильного подбора швов и протезных материалов, используемых в хирургии брюшной стенки. Результаты таких исследований показывают, что не рассасывающиеся материалы предпочтительнее рассасывающихся, которые не дают никаких преимуществ с точки зрения прочности. Материалом, который обеспечивает более широкий запас прочности у пациентов с факторами риска рецидива расхождения, является полипропилен.
Кроме того, изучение эластичности и деформируемости белой линии является фактором, имеющим большое значение для понимания физиологии брюшной стенки, может быть связано с параметрами объема и давления брюшной полости и может обеспечить лучшее понимание динамической роли брюшной стенки в физиологии брюшной полости [27].
Таблица 2
Классификация ДПМЖ по Rath
Table 2
Classification of DRAM by Rath
|
Возраст младше 45 лет Age under 45 |
Возраст старше 45 лет Age over 45 |
|
|
Выше пупка |
>1,0 см |
>1,5 см |
|
Above the navel |
>1,0 cm |
>1,5 cm |
|
Около пупка |
>2,7 см |
>2,7 см |
|
Near the navel |
>2,7 cm |
>2,7 cm |
|
Ниже пупка |
>0,9 см |
>1,4 см |
|
below the navel |
>0,9 cm |
>1,4 cm |
Позднее, в 2001 году, доктором Nahas F.X. описана объективная классификация ДПМЖ для абдоминопластики, основанная на миоапоневротических деформациях (табл. 3). Типы A, B, C и D соответствуют различным миоапоневротическим деформациям. У пациентов с типом А наблюдается ДПМЖ вторичный по отношению к беременности; данной группе пациентов показана пликация переднего листка прямых мышц живота. У пациентов с типом В наблюдается дряблость боковой и нижней областей брюшной стенки после сближения передних листков влагалищ прямых мышц живота; данной группе пациентов выполняется L-образная пликация апоневроза наружной косой мышцы живота в дополнение к коррекции диастаза прямой мышцы. Пациенты с типом С – это те, у кого врожденная миоапоневротическая слабость. Пациенты с типом D – это пациенты с ожирением. В исследовании Nahas F.X. было обследовано восемьдесят восемь пациентов, перенесших абдоминопластику, и в этой популяции была определена частота каждой деформации. В этом исследовании представлена практическая классификация, которая позволяет хирургу критически оценить, какой вариант является наилучшим для коррекции деформаций брюшной полости с учетом конкретных областей миоапоневротической слабости [25].
Таблица 3
Классификация ДПМЖ по Nahas
Table 3
Nahas classification of DRAM
|
Первичная причина образования диастаза The primary cause of the formation of diastasis |
Хирургический план лечения Surgical treatment plan |
|
|
Тип А Type A |
Беременность Pregnancy |
Пликация передних листков Plication of the front sheets |
|
Тип В Type D |
Миоапоневротическая слабость Myoaponeurotic weakness |
Пликация наружной косой мышцы Plication of the external oblique muscle |
|
Тип С Type C |
Врожденная/наслед-ственность Congenital |
Укрепление прямых мышц живота протезом Strengthening the rectus abdominis muscles with a prosthesis |
|
Тип D Type D |
Ожирение Obesity |
Пликация передних лист-ков+ укрепление прямых мышц живота протезом Plication of the anterior sheets + strengthening of the rectus abdominis muscles with a prosthesis |
Одна из наиболее понятных и современных классификаций ДПМЖ была предложена группой авторов международного эндоскопического и немецкого герниологического сообщества [28] в 2019 году (рис.1; табл. 4).
Развитие методов лечения
В последние годы реконструктивная и пластическая хирургия брюшной стенки пополнилась различными минимально инвазивными технологиями и более детальными анатомическими знаниями хирургов. Эндоскопический подход с его детальной визуализацией побудил хирургов и клинических анатомов к более подробному описанию мышечно-фасциальных слоев брюшной стенки. Боль- шее внимание уделяется и восстановлению функций брюшной стенки у пациентов, которым была выполнена коррекция ДПМЖ в сочетании с различными вентральными грыжами. Параллельно начали разрабатывать и активно внедрять в хирургическую практику новые имплантаты для брюшной стенки, и их использование на сегодняшний день является неотъемлемой составляющей коррекции ее дефектов. Три этих направления (анатомические исследования, хирургические технологии и материалы для имплантации) в совокупности обусловливают активное развитие эндоскопического подхода в пластической и реконструктивной хирургии брюшной стенки. Этот подход стартовал почти 30 лет назад, когда K. LeBlanc предложил лапароскопическую технику Intraperitoneal onlay mesh (IPOM) для лечения первичных и послеоперационных вентральных грыж. Операция IPOM была первой минимально инвазивной процедурой, использованной для коррекции ДПМЖ. Однако у нее имелись недостатки: высокая стоимость имплантатов, риски их контакта с кишечником, хроническая боль в местах фиксации. Поэтому в 2002 г. M. Miserez и F. Penninckx, основываясь на принципах, заложенных пионерами открытой ретромускулярной герниопластики J. Rives и R. Stoppa, обосновавшими возможность использования интерстициальных пространств позади мышц брюшной стенки для лечения вентральных грыж, впервые применили эндоскопическую технику для размещения имплантата Sublay (подкладка под мышцы). Однако тогда эта операция не получила распространения ввиду технической сложности. В 2012 г. J. Daes предложил технику диссекции в расширенном экстраперитонеальном пространстве (eTEP). В 2017 г. I. Belyansky и соавт. развили разработки M. Miserez и J. Daes, представив хирургическую технику eTEP Rives—Stoppa и первые результаты лечения пациентов с применением эндохирургического интерстициального подхода [1, 6, 15, 20].
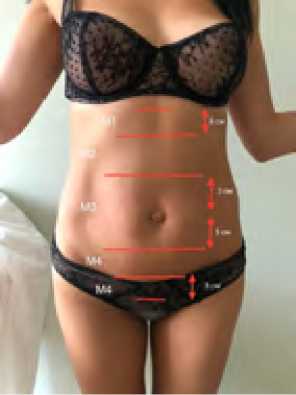
Рис. 1. Классификация ДПМЖ согласно German Hernia Society (DHG) и International Endohernia Society (IEHS) (фото из личного архива) Fig. 1. Classification of DRAM according to the German Hernia Society (DHG) and the International Endohernia Society (IEHS) (photo from personal archive)
Таблица 4
Классификация ДПМЖ согласно German Hernia Society (DHG) и International Endohernia Society (IEHS)
Table 4
Classification of DRAM according to the German Hernia Society (DHG) and the International Endohernia Society (IEHS)
|
Классификация диастаза прямых мышц живота Classification of diastasis recti abdominis muscles |
||
|
Срединная линия Midline |
М1 субксифоидный M1 subxiphoid |
|
|
М2 эпигастральный M2 epigastric |
||
|
М3 умбиликальный M3 umbilical |
||
|
М4 инфраумбиликальный M4 infraumbilical |
||
|
М5 надлобковый M5 suprapubic |
||
|
Длина: см Ширина: см Length: cm Width: cm |
||
|
Ширина См Width Cm |
W1 W2 W3 < 3 см 3 - -< 5 см. > 5 см W1 W2 W3 < 3 cm 3 - -< 5 cm > 5 cm |
|
Лечение
Существуют различные программы консервативного лечения ДПМЖ, такие как упражнения для брюшного пресса, нервно-мышечная электрическая стимуляция (НМЭС), кине-зио-тейпирование, бандажирование и различная дыхательная гимнастика.
Упражнения для брюшного пресса помогают укреплять, контролировать мышцы живота и повышать их тонус, что снижает нагрузку на белую линию и, таким образом, способствует снижению ДПМЖ, однако не способствуют полной ремиссии диастаза.
Оптимальных параметров НМЭС до сих пор ни одно исследование не выявило, какова наиболее эффективная комбинация параметров пока не известно в связи с малым количеством исследований по этой проблеме. Существуют некоторые ограничения, с которыми возможно столкнуться в будущих исследованиях по нервно-мышечной стимуляции, такие как применение НМЭС на ДПМЖ после кесарева сечения и до-зозависимость НМЭС. Кроме того, эффективность НМЭС от применения коммерчески портативных поясов для стимуляции брюшной полости следует сравнивать с эффективностью стационарных стандартных устройств. Наконец, необходимо утвердить стандартную программу упражнений для брюшного пресса, которую в настоящее время можно использовать при реабилитации ДПМЖ.
Добавление НМЭС в программу реабилитации ДПМЖ будет полезно для восстановления мышц брюшного пресса в послеродовом периоде [18].
Одной из наиболее распространенных методик консервативного лечения диастаза на просторах интернета является методика медсестры и тренера Julie Tupler, которая разработала свою программу по лечению ДПМЖ. Программа длится 18 недель и состоит из 4 компонентов. Тем не менее, не у всех пациентов происходит полное или частичное восстановление передней брюшной стенки, нужно понимать, что 18 неделями упражнений программа и лечение диастаза не закончится, эти упражнения необходимо внедрить в повседневную жизнь пациента. Нет статистически значимых исследований и доказательств эффективности этой методики при ДПМЖ.
Операцию при ДПМЖ можно сделать как традиционно – открытым доступом, так и малоинвазивно – эндоскопическим доступом. Суть операции от доступа не меняется, однако имеются общеизвестные преимущества эндоскопического доступа над открытым. Независимо от методики и доступа, операции при ДПМЖ в сочетании с грыжами, делятся на операции с протезированием сетчатым имплантом и без протезирования.
Показания к применению сеток зависят от размера грыжи и ожиданий пациентов. Некоторые авторы подчеркивают, что раньше они использовали сетку почти во всех случаях, а в настоящее время все больше и больше пациентов только с изолированным ДПМЖ обращаются к ним для операции методикой SCOLA, а также ряд пациентов не хотят установки сетки в виду каких-то субъективных причин [9].
В недавнем систематическом обзоре 7 исследований, в котором был 931 пациент, лишь у 18 % пациентов была применена пластика сеткой, а у 82 % пациентов операция была завершена без сетчатого импланта; результаты операции, осложнения и количество рецидивов сопоставимы в обеих группах [30].
При необходимости использования сетчатого импланта, в подготовленное пространство вводится измерительная линейка для определения ее необходимых размеров, после чего сетка устанавливается и фиксируется в том пространстве, которое подразумевает используемая методика в каждом конкретном случае: подкожно, ретромускулярно, на мышцы под передний листок апоневроза, предбрюшинно, на брюшину со стороны брюшной полости. При установке сетчатого импланта в брюшную полость используются специальные сетки с неадгезивным покрытием с одной стороны для избегания спаечного процесса и других осложнений в послеоперационном периоде.
Решение установки сетчатого импланта для укрепления передней брюшной стенки в ряде случаев определялось на усмотрение хирурга [10].
Анализ
Проведен анализ малоинвазивных методов хирургического лечения ДПМЖ, представленный в литературе, сочетающегося с различными вентральными грыжами. При тщательном изучении исследований все операции можно разделить на 3 группы: лапароскопические пластики (IPOM, LIRA technique, TARM, THT technique), эндоскопические ретромускулярные/подапоневротические/преперитоне-альные (TESAR, eTEP, eTEP Rives-Stoppa) и подкожные (SCOLA, SVAWD, ENDOR, REPA) [15, 14, 18, 25, 27, 28, 23, 8, 22, 19, 21, 26].
Проанализирован ряд исследований, в которых в сумме оперированы 821 пациент различными малоинвазивными методиками и получены различные статистические данные, представленные ниже (рис. 2, рис. 3).
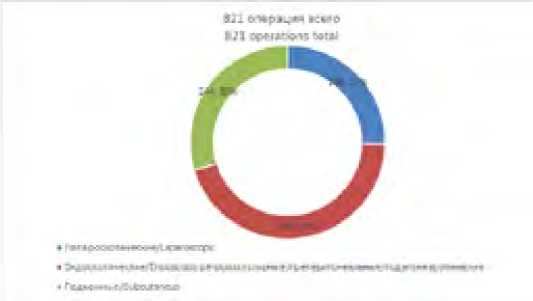
Рис. 2. Диаграмма «Распределение операций по методикам»
Fig. 2. Article «Distribution of operations by methods»
Подавляющее большинство пациентов — это женщины (82,6 %).
Средний возраст составил 44,5 лет.
Средняя продолжительность операции – 114 мин
Наиболее частое осложнение в послеоперационном периоде это серома, которая встречается от 0 до 27 % случаев. Всего из 821 оперированных пациентов описано образование серомы у 50 (6 % от общего числа) пациентов, 31 из которых после подкожной пластики – 13 %.
Рецидив грыжи описан только в 9 случаях (1,1 %), инфекция операционной раны – 8 (1%), инфицированная серома в одном случае, гематома обнаружена у 11 (1,3 %) пациентов, кровотечение только в одном случае, инфицирование сетки – 1, гипертрофический рубец – 3, образование кожных складок – 3, трофическое поражение кожи – 1, внутренняя грыжа – 2, хроническая боль – 4, разрыв аневризмы мозговой артерии – 1. Всего осложнения зафиксированы у 95 пациентов – это составляет 11,5 % от общего числа оперированных. Летальных исходов не было.
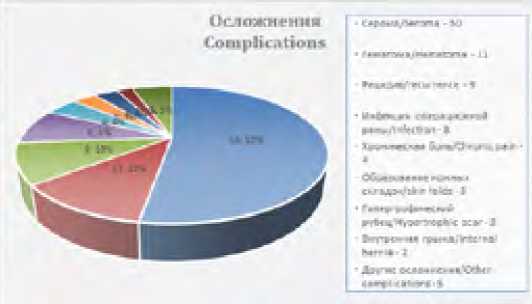
Рис. 3. Диаграмма «Осложнения в общей группе пациентов»
Fig. 3. Article «Complications in the general group of patients»
Обсуждение
Расположение сетки в ретромускулярном пространстве считается идеальной методикой операции для лечения вентральных грыж живота и может быть выполнена лапароскопически с помощью операции «enhanced view totally extraperitoneal plasty» (eTEP) – технически сложной процедуры, требующей высокого уровня хирургического опыта [19].
В настоящее время у пациентов с первичными срединными грыжами и диастазом прямых мышц живота выполняется большое количество вариантов эндоскопических операции . Многообещающие результаты демонстрирует доступ eTEP при расположении сетчатого протеза Sublay: хорошие косметические и функциональные результаты, минимальная частота рецидивов, сером и хронической боли, относительно невысокая себестоимость операции. Однако данная методика пока распространена крайне мало. Наиболее вероятным объяснением этого служат высокая техническая сложность операции и, как следствие, длительная кривая обучения и сохраняющаяся высокая продолжительность вмешательств. Тем не менее метод перспективный и, безусловно, требует дальнейшей разработки, изучения и внедрения [2].
Эндоскопическая предапоневротическая пластика (REPA) ДПМЖ > 3 см, связанная или не связанная с грыжей средней линии (пупочная, эпигастральная и послеоперационная грыжа), рекомендуется для пациентов с болям в пояснице, стрессовым недержанием мочи или жалобами на эстетические изменения брюшной стенки в связи с диастазом. Главной целью этой хирургической процедуры является устранение грыж, восстановление анатомии средней линии, приоритет функционального аспекта над эстетическим. Большая часть этих пациенток – женщины в послеродовом периоде. Коррекция дефекта улучшает эстетическую и функциональную часть брюшной стенки, повышает самооценку пациента, улучшает качество личной и социальной жизни с психологической точки зрения. Важно отметить важность физиотерапии и ручного лимфодренажного массажа через 30 дней после операции, что позволяет улучшить переносимость ежедневной физической активности и физических упражнений, быстрее восстановить чувствительность кожи, уменьшить ощущение отека и улучшить послеоперационный комфорт, о котором говорят пациенты [17].
Техника SCOLA является безопасным и эффективным методом операции для пациентов с небольшими срединными вентральными грыжами и сопутствующими заболеваниями. Предварительные данные исследований хирургов в США демонстрируют более высокие показатели послеоперационных осложнений у пациентов с высоким ИМТ, что говорит о том, что отбор пациентов и предоперационное консультирование очень важны для достижения лучших технических результатов у данной группы пациентов [13].
Методика SCOLA является безопасной, воспроизводимой и эффективной альтернативой для пациентов с вентральными грыжами в сочетании с ДПМЖ [10].
Методика eRives является оптимальным выбором при вентральных грыжах с сопутствующим ДПМЖ. Метод следует продвигать за его косметические результаты, скорость проведения операции и за соблюдение принципов современной хирургии грыж живота [23]. Тут следует отметить, что в исследовании коллег принимало участие 16 пациентов и время операции составила от 2 часов 45 мин до 5 часов. В данной группе пациентов по утверждению авторов ни одного осложнения и всего один рецидив через 6 месяцев.
Подкожный подход (subcutaneous videosurgery for abdominal wall defects [SVAWD] technique) оказался очень безопасным и выполнимым, так как серьезных осложнений при данной методике не возникает. Оказалось, что он сопоставим по эффективности с гибридными методами, описанными ранее, с полным и минимально инвазивными доступами. Эта методика позволяет устранить большинство фасциальных дефектов брюшной стенки, включая послеоперационные грыжи с помощью протезирования сеткой [3].
Подкожная эндоскопическая пластика вентральной грыжи в сочетании с ДПМЖ опубликована под разными названиями в разных странах. Существует несколько вариантов методики, которые описаны в разных исследованиях, но без существенных различий в результатах. Некоторые авторы предлагают объединить эти процедуры под одним термином ENDoscopic Onlay Repair (ENDOR). Этот метод показал свою эффективность и безопасность, при этом серома является наиболее распространенным осложнением [21].
Лапароскопический подход (IPOM) к лечению срединных грыж живота, связанных с ДПМЖ, выполним и воспроизводим. Необходимы дальнейшие перспективные исследования большего числа пациентов для улучшения знаний о лечении диастаза прямых мышц живота [4].
Предапоневротическая эндоскопическая пластика (REPA) является эндоскопической альтернативой подтяжке живота (абдоминопластика/подтяжка живота) для лечения диастаза [12].
Выводы
Консервативные методы лечения могут применяться и быть эффективны при изолированном диастазе прямых мышц живота. Однако они требую дальнейшего исследования и изучения, так как нет статистически значимых доказательств эффективности данных методик. При сочетании диастаза с вентральной грыжей, такие методики нецелесообразно применять, в связи с опасностью осложнений.
Независимо от методики оперативного лечения, практически все авторы заявляют о значительном улучшении качества жизни после оперативного лечения ДПМЖ у наблюдаемой группы пациентов.
Малоинвазивные методики лечения диастаза прямых мышц живота в сочетании с различными вентральными грыжами имеют общеизвестные преимущества над традиционными открытыми и должны быть методом выбора при решении вопроса об оперативном лечении данной группы пациентов.
Слишком большое разнообразие названий однотипных и тактически сходных операций усложняет статистический анализ и изучение проблемы, что требует создания единой системы классификации и названий методик оперативного лечения диастаза.
Проблема диастаза прямых мышц живота на сегодняшний день актуальна и мало изучена, нет единых показаний к операции и принципов лечения, что требует дальнейшего тщательного изучения данного вопроса.
Список литературы Актуальные вопросы лечения диастаза прямых мышц живота в сочетании с грыжами передней брюшной стенки
- Бурдаков В.А., Макаров С.А., Куприянова А.С., Армашов В.П., Матвеев Н.Л. Эндоскопический внебрюшинный подход (eTEP) для коррекции диастаза прямых мышц живота и сопутствующих срединных вентральных грыж. Пластическая хирургия и эстетическая медицина. 2020. № 3. С.16–24. https://doi.org/10.17116/plast.hirurgia202003116
- Юрасов А.В., Ракинцев В.С., Матвеев Н.Л., Бурдаков В.А., Макаров С.А., Куприянова А.С. Методы коррекции изолированного диастаза прямых мышц живота и его сочетания с первичными срединными грыжами. Эндоскопическая хирургия. 2020. № 26 (1). С.49–55. https://doi.org/10.17116/endoskop20202601149
- Barchi L.C., Franciss M.Y., Zilberstein B. Subcutaneous Videosurgery for Abdominal Wall Defects: A Prospective Observational Study. J Laparoendosc Adv Surg Tech A., 2019, Apr; № 29(4), рр. 523–530. https://doi.org/10.1089/lap.2018.0697, Epub 2018 Dec 31. PMID: 30596545.
- Barbato G., Rollo S., Maggioni C., Cianchi F., Coratti F.. Laparoscopic diastasis recti abdominis and midline hernia repair. Minerva Surg., 2021, Apr; № 76(2), рр. 187–191. https://doi.org/10.23736/S2724-5691.20.08404-7, Epub 2020 Aug 6. PMID: 32773750.
- Baumann D.P., Butler C.E. Diastasis recti and primary midline ventral hernia: the plastic surgery approach. Hernia., 2019, № 23(5), рр. 1017–1018. https://doi.org/10.1007/s10029-019-02055-y
- Belyanskу I., Daes J., Radu V.G., Balasubramanian R., Reza Zahiri H., Weltz A.S., Sibia U.S., Park A., Novitsky Y. A novel approach using the enhanced-view to tally extraperitoneal (eTEP) technique for laparoscopic retromuscular hernia repair. Surg Endosc., 2018, № 32(3), рр. 1525–1532. https://doi.org/10.1007/s00464-017-5840-2
- Carrara A., Catarci M., Fabris L., Zuolo M., Pellecchia L., Moscatelli P., Dorna A., Motter M., Pertile R., Tirone G. Surg Endosc., 2021, Sep; № 35(9), рр. 5104–5114. https://doi.org/10.1007/s00464-020-07997-4, Epub 2020 Sep 22.PMID: 32964305
- Candido G., Lo T., Janssen P. Risk factors for diastasis of the recti abdominis. Journal — association of chartered physiotherapists in womens health, 2005, № 97, р. 49
- Claus C., Cavazzola L., Malcher F. Hernia, 2021, Aug; № 25(4), рр. 957–962. https://doi.org/10.1007/s10029-021-02465-x, Epub 2021 Jul 25.PMID: 34304306
- Claus C.M.P., Malcher F., Cavazzola L.T., Furtado M., Morrell A., Azevedo M., Meirelles L.G., Santos H., Garcia R. Arq Bras Cir Dig., 2018, Dec № 6;31(4), р. 1399. https://doi.org/10.1590/0102-672020180001e1399
- Chang C.J. Assessment of videoendoscopy-assisted abdominoplasty for diastasis recti patients. Biomed J., 2013, Sep-Oct; № 36(5), рр. 252–256. https://doi.org/10.4103/2319-4170.113374, PMID: 24225192.
- Cuccomarino S., Bonomo L.D., Aprà F., Toscano A., Jannaci A. Preaponeurotic endoscopic repair (REPA) of diastasis recti: a single surgeon’s experience. Surg Endosc. 2021 Mar 4. https://doi.org/10.1007/s00464-021-08405-1, Epub ahead of print. PMID: 33661382.
- Dong C.T., Sreeramoju P., Pechman D.M., Weithorn D., Camacho D., Malcher F. Surg Endosc. 2021 Dec;35(12):6449-6454. https://doi.org/10.1007/s00464-020-08134-x, Epub 2020 Nov 18.PMID: 33206243
- Doru Moga, MD, PhD, Florin Buia, MD, and Valentin Oprea, MD, PhD, JSLS., 2021, Apr-Jun
- Iqbal C.W., Pham T.H., Joseph A., Mai J., Thompson G.B., Sarr M.G. Long- term outcome of 254 complex incisional hernia repairs using the modified Rives-Stoppa technique. World J Surg., 2007, № 31(12), рр. 2398–2404. https://doi.org/10.1007/s00268-007-9260-7
- Gómez-Menchero J., Guadalajara Jurado J.F., Suárez Grau J.M., Bellido Luque J.A., García Moreno J.L., Alarcón Del Agua I., Morales-Conde S. Laparoscopic intracorporeal rectus aponeuroplasty (LIRA technique): a step forward in minimally invasive abdominal wall reconstruction for ventral hernia repair (LVHR). Surg Endosc., 2018, Aug; № 32(8), рр. 3502–3508. https://doi.org/10.1007/s00464-018-6070-y, Epub 2018 Jan 17. PMID: 29344785.
- Juárez Muas D.M. Surg Endosc., 2019, Jun; № 33(6), рр. 1777–1782. https://doi.org/10.1007/s00464-018-6450-3, Epub 2018 Sep 18.
- Kamel D.M., Yousif A.M. Ann Rehabil Med., 2017, Jun; № 41(3), рр. 465–474. https://doi.org/10.5535/arm.2017.41.3.465, Epub 2017 Jun 29.
- Köhler G., Kaltenböck R., Pfandner R., Dauser B., Lechner M. Precostal top-down extended totally extraperitoneal ventral hernia plasty (eTEP): simplification of a complex technical approach. Hernia, 2020, Jun; № 24(3), рр. 527–535. https://doi.org/10.1007/s10029-019-02076-7 Epub 2019 Nov 27. PMID: 31773554.
- LeBlanc K.A., Booth W.V., Whitaker J.M., Bellanger D.E. Laparoscopic incisional and ventral herniorrhaphy: our initial 100 patients. Hernia, 2001, № 5(1), рр. 41–45. https://doi.org/10.1007/bf01576164
- Malcher F., Lima D.L., Lima R.N.C.L., Cavazzola L.T., Claus C., Dong C.T., Sreeramoju P. Endoscopic onlay repair for ventral hernia and rectus abdominis diastasis repair: Why so many different names for the same procedure? A qualitative systematic review. Surg Endosc., 2021, Oct; № 35(10), рр. 5414–5421. https://doi.org/10.1007/s00464-021-08560-5, Epub 2021 May 24. PMID: 34031740.
- Manetti G., Lolli M.G., Belloni E., Nigri G. Surg Endosc., 2021, Jul; № 35(7), рр. 4028–4034. https://doi.org/10.1007/s00464-021-08393-2, Epub 2021 Mar 4.
- Moga D., Buia F., Oprea V. JSLS, 2021, Apr-Jun; № 25(2),e2020.00103. https://doi.org/10.4293/JSLS.2020.00103
- Mommers E.H.H., Ponten J.E.H., Al Omar A.K., de Vries Reilingh T.S., Bouvy 18. N.D., Nienhuijs S.W. The general surgeon’s perspective of rectus diastasis. A systematic review of treatment options. Surg Endosc., 2017, № 31(12), рр. 4934–4949. https://doi.org/10.1007/s00464-017-5607-9
- Nahas F.X. An aesthetic classification of the abdomen based on the myoaponeurotic layer. Plast Reconstr Surg., 2001, Nov; № 108(6), рр. 1787–1795; discussion 1796–1797. https://doi.org/10.1097/ 00006534-200111000-00057
- Novitsky Y.W. Hernia Surgery. Springer International, Switzerland - 2016
- Rath A.M., Attali P., Dumas J.L., Goldlust D., Zhang J., Chevrel J.P. The abdominal linea alba: an anatomo-radiologic and biomechanical study. Surg Radiol Anat., 1996, № 18(4), рр. 281–288. https://doi.org/10.1007/BF01627606
- Reinpold W., Köckerling F., Bittner R., Conze J., Fortelny R., Koch A., Kukleta J., Kuthe A., Lorenz R., Stechemesser B. Classification of Rectus Diastasis — A Proposal by the German Hernia Society (DHG) and the International Endohernia Society (IEHS). Front Surg., 2019, Jan, № 28;6, рр. 1. https://doi.org/10.3389/fsurg.2019.00001
- Tung R.C., Towfigh S. Hernia, 2021, Aug; № 25(4), рр. 915–919. https://doi.org/10.1007/s10029-021-02469-7, Epub 2021 Jul 27.
- Van Kerckhoven L., Nevens T., Van De Winkel N., Miserez M., Vranckx J.J., Segers K. (2021) Treatment of rectus diastasis: should the midline always be reinforced with mesh? A systematic review. J Plast Reconstr Aesthet Surg, № 1748–6815(21) рр. 00047–00054.


