Алгоритм послеоперационного ведения пациентов при эндопротезировании голеностопного сустава
Автор: Котельников Г.П., Иванов В.В., Николаенко А.Н., Борисов А.П., Щекотихин Н.А., Антонова К.В., Гаджиев М.Г.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 6 т.31, 2025 года.
Бесплатный доступ
Введение. Пациенты, перенесшие тотальное эндопротезирование голеностопного сустава, часто сталкиваются с трудностями в послеоперационном периоде при выполнении этапа восстановительного лечения. Разработка единого, специально адаптированного подхода к реабилитации и послеоперационному ведению данных пациентов является актуальной проблемой. Цель работы — клинически оценить эффективность разработанного алгоритма послеоперационного ведения пациентов, перенесших эндопротезирование голеностопного сустава, направленного на ускорение функционального восстановления, снижение частоты осложнений и повышение удовлетворенности лечением. Материалы и методы. В исследование вошли 28 пациентов с поражением дистального отдела большеберцовой кости и голеностопного сустава. Всем пациентам после комплексного обследования выполнено оперативное лечение, — сегментарная резекция дистального отдела большеберцовой кости с эндопротезированием голеностопного сустава имплантатом оригинальной конструкции, подразумевающим артикулирующее голеностопное сочленение с замещением дистального отдела большеберцовой кости. Основой разработанного алгоритма послеоперационной реабилитации являлся шестиуровневый подход, содержащийся в клинических рекомендациях ортопедического госпиталя штата Массачусетс по тотальному эндопротезированию голеностопного сустава. Результаты. Послеоперационное ведение пациентов включало мультимодальную анальгезию с регионарным компонентом, многоуровневую профилактику инфекций, антитромботическую защиту, этапную иммобилизацию с ранней контролируемой нагрузкой. У всех пациентов отмечено первичное заживление раны. Средняя выраженность постоперационного отека по визуальной шкале отечности снизилась с (3,8 ± 0,6) до (0,9 ± 0,4) балла к шестой неделе. К 16-й неделе тыльное сгибание достигло (20 ± 3)°, подошвенное — (36 ± 4)°, а устойчивый двухфазный паттерн походки восстановился у 100 % пациентов. Обсуждение. В настоящее время крайне мало подробных протоколов послеоперационного ведения и реабилитации пациентов, перенесших тотальное эндопротезирование голеностопного сустава. Предложенный алгоритм подтвердил свою эффективность: к четвертому месяцу после операции практически полностью нормализована походка, восстановлены объем и сила движений; отмечен высокие уровни удовлетворенности пациентов (по функциональным шкалам) и субъективной оценки качества жизни. Заключение. Разработанный поэтапный шестифазный алгоритм послеоперационного ведения и реабилитации больных, перенесших сегментарную резекцию большеберцовой кости с эндопротезированием голеностопного сустава, позволяет снизить риски послеоперационных осложнений, сократить сроки восстановления функции голеностопного сустава и обеспечивает высокий уровень удовлетворенности пациентов.
Эндопротез, эндопротезирование, голеностопный сустав, этапная иммобилизация, мультимодальная анальгезия
Короткий адрес: https://sciup.org/142246504
IDR: 142246504 | УДК: 616.728.48-089.843-089.168.1 | DOI: 10.18019/1028-4427-2025-31-6-729-736
Algorithm for postoperative management of patients after ankle replacement surgery
Introduction Total ankle arthroplasty (TAA) can be associated with postoperative difficulties during the rehabilitation phase. A unified, tailored approach to rehabilitation and postoperative care is essential for the patients. The objective was to evaluate clinical effectiveness of the algorithm developed for postoperative management of TAA patients to improve functional recovery, reduce postoperative complications for greater patient satisfaction. Material and methods The study included 28 patients with impaired distal tibia and the ankle. The surgical treatment performed after a comprehensive examination included segmental resection of the distal tibia and ankle replacement of the original design. The implant had an articulating ankle joint and the distal tibia replacement. The algorithm developed for postoperative rehabilitation relied on a six-level approach borrowed from rehabilitation guidelines for total ankle arthroplasty devised at the Massachusetts General Hospital. Results Postoperative management included multimodal analgesia with a regional component, multi‑level prophylaxis of infection, antithrombotic protection and staged immobilization with early controlled loading. Primary wound healing was observed in all patients. The mean postoperative swelling measured with the visual swelling scale decreased from (3.8 ± 0.6) to (0.9 ± 0.4) scores after six weeks. Dorsiflexion measured (20 ± 3)°, plantar flexion was (36 ± 4)°, and 100 % of patients could regain a stable biphasic gait pattern at 16 weeks. Discussion There are few detailed protocols for postoperative care and rehabilitation of TAA patients. The algorithm offered showed the effectiveness with the gait being almost normal with the range of motion and strength restored at four months. Patients reported high satisfaction measured with functional scales and subjective quality of life assessment. Conclusion The step-by-step six-phase algorithm developed for postoperative management and rehabilitation of patients treated with segmental tibia resection and TAA facilitated a lower risk of postoperative complications, reduced function recovery time and high satisfaction ratings.
Текст научной статьи Алгоритм послеоперационного ведения пациентов при эндопротезировании голеностопного сустава
Среди патологий голеностопного сустава и дистального метаэпифиза большеберцовой кости доминируют дегенеративно-дистрофические и воспалительные процессы, а также посттравматические и неопластические поражения [1, 2]. В структуре заболеваний наибольшую долю составляют артриты, артрозы и анкилозы различной этиологии, — до 59 % [2, 3]. Выраженные посттравматические деформации костно-суставного комплекса отмечают в 22 % наблюдений, что подчеркивает актуальность реконструктивно-пластических вмешательств в данной зоне. Острые и хронические формы остеомиелита костей голени и стопы диагностируют в 7 % случаев. Остеопороз, а также сравнительно редко встречающуюся вторичную гиперпаратиреоидную остеодистрофию наблюдают в совокупности у 8 % пациентов. Туберкулезный спондилит и остеит дистальных отделов голени регистрируют у 2 % больных [4, 5].
Наибольшую клиническую значимость в структуре поражений занимают артриты и артрозы голеностопного сустава. По данным C.L. Saltzman et al., при наблюдении более 600 пациентов у 70 % был выявлен посттравматический остеоартрит, в 12 % случаев — ревматоидный артрит и у 7 % — идиопатические формы артритов [5].
Отдельную категорию составляют пациенты с опухолевыми поражениями дистального метаэпифиза и суставного конца большеберцовой кости (около 2 % всех случаев патологии данной локализации). Среди злокачественных новообразований наиболее часто поражение дистального отдела большеберцовой кости вызывают хондросаркома, остеосаркома и саркома Юинга (1–2 %) [6]. Одной из наиболее частых локализаций гигантоклеточной опухоли является дистальный отдел большеберцовой кости с разрушением суставной поверхности большеберцовой кости [7]. В меньшем количестве также отмечают аневризмальную костную кисту и фиброзную дисплазию (6 %), при этом на метастатические поражения костной ткани приходится до 90 % всех опухолевых очагов в указанной анатомической зоне [8]. Характерной особенностью поражения новообразованиями дистального отдела голени является тенденция к массивному разрушению костной ткани, зачастую с выходом мягкотканного компонента опухоли за пределы кортикального слоя, при относительном дефиците окружающих покровных мягких тканей, что существенно ограничивает возможности мягкотканой пластики и обуславливает сложность выбора тактики реконструктивного ортопедического лечения [9]. Сложность такой клинической ситуации состоит с одной стороны в выполнении оперативного вмешательства (выбор эндопротеза компактных размеров, надежной конструкции и адекватное укрытие имплантата мягкими тканями), а с другой стороны — в полном рассечении капсульно-связочного аппарата с удалением целого блока мягких тканей. В связи с этим отсутствие точек прикрепления связок создает большие трудности в послеоперационном периоде.
Отдельной проблемой является разработка единого, специально адаптированного подхода к реабилитации и послеоперационному ведению пациентов, перенесших эндопротезирование голеностопного сустава. Оптимальный результат операции возможен лишь при строгом соблюдении постоперационного сопровождения, направленного на стабилизацию компонентов эндопротеза, профилактику инфекционных и тромботических осложнений, адекватный контроль боли и формирование правильных двигательных стереотипов.
Цель работы — клинически оценить эффективность разработанного алгоритма послеоперационного ведения пациентов, перенесших эндопротезирование голеностопного сустава, направленного на ускорение функционального восстановления, снижение частоты осложнений и повышение удовлетворенности лечением.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включены 28 пациентов с поражением дистального отдела большеберцовой кости и голеностопного сустава, в том числе 20 (71 %) мужчин и восемь (29 %) женщин. Среди нозологий поражения голеностопного сустава распределение было следующим: доброкачественные опухоли и опухолеподобные заболевания — 18 (64 %), грубые посттравматические деформации — 10 (36 %) пациентов.
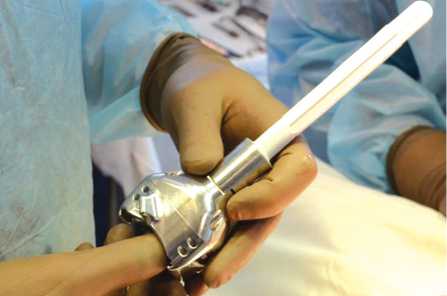
Рис. 1. Фото разработанного эндопротеза голеностопного сустава
Всем пациентам выполнено эндопротезирование голеностопного сустава с замещением дистального отдела большеберцовой кости по разработанному способу (патент РФ на изобретение от 30.07.2024 № 2923860) протезом оригинальной конструкции (патент РФ на полезную модель от 06.08.2022 № 214964) (рис. 1).
В послеоперационном периоде всем пациентам, включенным в исследование, проводили адекватное обезболивание в соответствии с принципами мультимодальной анальгезии. В течение первых двух суток применяли промедол по 20–40 мг внутримышечно дважды в сутки, на третьи–четвертые сутки — трамадол в дозе 50–100 мг два раза в сутки. Между введениями опиоидных анальгетиков назначали нестероидные противовоспалительные препараты (НПВП), преимущественно кеторолак в дозе 30 мг внутримышечно.
Антибактериальную терапию осуществляли амоксициллином/клавуланатом (амоксиклав) в дозировке 1,2 г внутривенно трижды в сутки на протяжении пяти суток. Местная антисептическая обработка включала ежедневные перевязки с использованием спиртового раствора антисептика.
Для обеспечения стабильной иммобилизации и создания условий для первичного заживления послеоперационной раны применяли полужесткий ортез на голеностопный сустав.
Измеряли скорость восстановления подвижности в протезируемом сочленении, — величину и силу (динамометрически) тыльного и подошвенного сгибания. Функциональное состояние стопы оценивали по шкале AOFAS ( англ .: American Orthopaedic Foot and Ankle Society scale), интенсивность болевого синдрома — по визуальной аналоговой шкале (ВАШ), оценку исходов — по шкале PROMIS PF ( англ .: Patient-Reported Outcomes Measurement Information System).
Статистическую обработку результатов осуществляли с использованием электронных таблиц Microsoft Excel и Statistica for Windows, v. 13.0 (Stat. Soft. Inc.). Описательная статистика включала среднее арифметическое и стандартное отклонение для количественных данных. Нормальность распределения признаков определяли по критерию Шапиро – Уилка. При уровне значимости p < 0,05 выявленные различия считались статистически значимыми.
Все пациенты дали письменное добровольное согласие на участие в научном исследовании и публикацию его результатов. Исследование ободрено этическим комитетом ФГБОУ ВО СамГМУ Минздрава России (протокол № 7 от 06.03.2024).
РЕЗУЛЬТАТЫ
Для разработки алгоритма послеоперационного ведения и реабилитации использован протокол поэтапного ведения пациентов из клинических рекомендаций по тотальному эндопротезированию голеностопного сустава, разработанных в главном ортопедическом госпитале штата Массачусетс ( англ .: Massachusetts General Hospital Orthopedics) [10].
Так как данные клинические рекомендации разработаны для пациентов, перенесших классическую артропластику голеностопного сустава, мы адаптировали их под пошаговую реабилитацию с плавным увеличением статических и динамических нагрузок (табл. 1).
Таблица 1
Алгоритм послеоперационного ведения и реабилитации
|
Срок |
Ограничения |
Цели |
Терапия/Упражнения |
Критерии для прогрессирования |
|
0–2 нед. |
Отсутствие осевой нагрузки на нижнюю конечность Ходьба с двухсторонней поддержкой |
Уменьшение отека Уменьшение боли Самостоятельность в быту |
Криотерапия Возвышенное положение голени Контроль состояния вокруг шва Поддержание силы и движения в смежных суставах Использование ортеза при ходьбе (cam boot) |
Уменьшение отека Уменьшение уровня боли |
|
2–4 нед. |
Ходьба с двухсторонней поддержкой Перенос веса только стоя Использование ортеза при ходьбе Сон в ортезе Ограничения движения (эверсия, инверсия, пронация, супинация в г/с суставе) |
Снятие швов Уменьшение отека Уменьшение боли Уменьшение гипотрофии мышц голени Увеличение силы мышц голени |
Возвышенное положение голени Контроль состояния вокруг шва Поддержание силы и движения в смежных суставах Пассивная мобилизация: дорсифлексия, плантафлексия Упражнения для мелкой моторики пальцев стопы Растяжка передней и задней поверхности бедра Упражнения с плавным отягощением в открытой цепи для мышц бедра и ягодиц Обучение спуску и подъему по лестнице с двухсторонней поддержкой Отработка переноса веса на оперированную ногу с напольными весами (третья неделя — 30 % от веса тела; четвертая неделя — 50 % от веса тела) Использование ортеза при ходьбе (cam boot) |
Уменьшение отека Уменьшение уровня боли Увеличение пассивного и активного диапазона движения в г/с суставе к четвертой неделе (дорсифлексия, плантафлексия) |
Таблица 1 (продолжение)
Алгоритм послеоперационного ведения и реабилитации
|
Срок |
Ограничения |
Цели |
Терапия/Упражнения |
Критерии для прогрессирования |
|
4–6 нед. |
Ходьба с односторонней поддержкой (локтевой костыль) Ограничения движения (эверсия, инверсия, пронация, супинация в г/с суставе) |
Полный объем движений в г/с суставе (дорсифлексия, плантафлексия) Полный перенос веса в ортезе при ходьбе с пятой недели Переход к полноценной ходьбе без ортеза к шестой неделе |
Активное движение в г/с суставе (дорсифлексия, плантафлексия) Отработка переноса веса на оперированную ногу с напольными весами (пятая неделя — 75 % от веса тела; шестая неделя — 100 % от веса тела) Отработка баланса перед отказом от односторонней поддержки (к шестой неделе) Отработка паттерна шага к шестой неделе |
Контроль уровня боли Удовлетворительный тест баланса на одной ноге к шестой неделе Полная нагрузка на оперированную конечность |
|
6–8 нед. |
Ограничение пассивной мобилизации и растяжки (эверсия, инверсия) |
Ходьба без хромоты Удовлетворительная сила мышц голени Удовлетворительный тест баланса на одной ноге Спуск и подъем по лестнице без поддержки |
Упражнения для силы мышц голени Включение изометрических упражнений в эверсии и инверсии с восьмой недели Упражнения для отработки спуска и подъема по лестнице без дополнительной поддержки Упражнения на баланс Мягкие нестабильные опоры |
Удовлетворительный паттерн шага Полный объем активного движения в г/с суставе (дорсифлексия, плантафлексия) Симметричная с двух сторон сила мышц голени |
|
8–12 нед. |
Ограничение бега и прыжков |
Стабильность г/с сустава Полный объем движений в г/с суставе Отсутствие боли при быстрой ходьбе |
Упражнения для силы мышц голени Упражнения на баланс Отработка быстрой ходьбы |
Тест быстрой ходьбы |
I этап (первые 14 суток после операции)
Основные задачи: контроль отека, обучение навыкам самостоятельного передвижения с использованием костылей (включая ходьбу по лестнице и пандусам), начальное увеличение объема движений и мышечной силы в мышцах бедра, голени и туловища. Иммобилизацию осуществляли, используя ортез на голеностопном суставе, с полным исключением осевой нагрузки на оперированную конечность для обеспечения условий спокойного заживления послеоперационной раны первичным натяжением (рис. 2). Профилактика и лечение отеков включали возвышенное положение конечности, в ряде случаев — аппликации с раствором диметилсульфоксида (димексид). Проводили обучение ходьбе на костылях без опоры, изометрические упражнения для мышц нижней конечности, активную лечебную физкультуру (ЛФК) в тазобедренном и коленном суставах.
II этап (2–4 недели после операции)
Основные задачи этапа: уменьшение отечности, расширение объема движений в голеностопном суставе, профилактика мышечной гипотрофии, самостоятельное выполнение комплекса домашней ЛФК, упражнения для формирования полной осевой нагрузки. Реабилитационные мероприятия включали пассивную мобилизацию сустава (тыльное и подошвенное сгибание), активные упражнения для укрепления мышц бедра и голени, продолжение изометрических упражнений и мобилизацию в смежных суставах (рис. 3).
III этап (4–6 недели после операции)
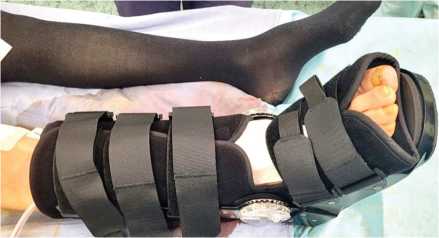
Рис. 2. Общий вид иммобилизации голеностопного сустава ортезом
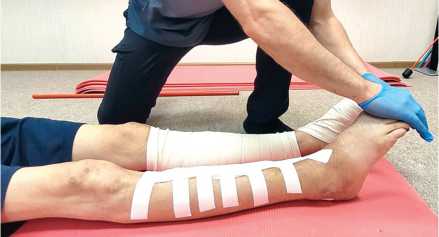
Рис. 3. Выполнение пассивных движений в голеностопном суставе инструктором ЛФК
Основные задачи: увеличение амплитуды движений в голеностопном суставе, восстановление физиологического паттерна ходьбы по различным типам поверхности с одной точкой опоры (костыль или трость). Программа включала как активные, так и пассивные упражнения в суставах нижней конечности, использование велотренажера в щадящем режиме (рис. 4).
Рис. 4. Выполнение активных движений в голеностопном суставе
IV этап (6–8 недель после операции)
Задачи: дальнейшее увеличение подвижности в голеностопном суставе и переход к самостоятельной ходьбе без дополнительных средств опоры. При наличии признаков полного заживления раны первичным натяжением разрешали движения в полном объеме (рис. 5). Назначали упражнения на развитие проприоцептивной чувствительности и мышечного баланса, а также упражнения с умеренным сопротивлением (например, с эластичными лентами), направленные на укрепление мышц стопы и голеностопного сустава.
V этап (8–12 недель после операции)
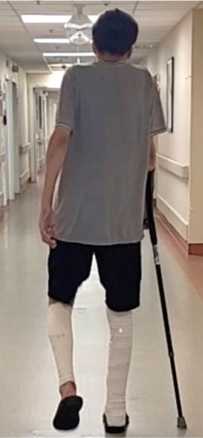
Рис. 5. Ходьба с тростью
Основная задача — достижение оптимального объема движений. Рекомендовали ограничение длительной ходьбы и исключение высокоинтенсивных динамических нагрузок (в частности, прыжков). Приоритет отдавали функциональным упражнениям на улучшение контроля оперированной конечности в повседневной активности. Целевые значения объема движений в голеностопном суставе: дорсифлексия — 10°, плантарная флексия — 35°.
VI этап (с 12 недели после операции и далее)
Задача — полное восстановление функциональной активности, возвращение к трудовой и бытовой деятельности при отсутствии болевого синдрома и дискомфорта. Допускали ходьбу без ограничений при условии отсутствия признаков перегрузки эндопротеза. Продолжали программу упражнений с избеганием высокоэнергетических осевых нагрузок. Возвращение к физической активности уровня здорового образа жизни было допустимо при отсутствии противопоказаний, преимущественно в низкоударных дисциплинах (плавание, велотренажер, ходьба). Оптимальные значения объема движений: дорсифлексия до 20°, плантарная флексия до 35°.
Скорость восстановления подвижности в протезируемом сочленении была сопоставима с лучшими данными зарубежных регистров [11, 12]: тыльное сгибание достигало (20 ± 3)° к 16-й неделе и сохранялось без потери до конца наблюдения; подошвенное сгибание составляло (36 ± 4)°, что близко к физиологической норме. Осложнений, связанных с применяемой конструкцией эндопротеза, проведенным оперативным вмешательством и выполненной программой реабилитации по разработанному алгоритму, не было.
Функциональные шкалы оценки проведенного лечения после прохождения курса реабилитации подтверждали клиническое улучшение. Индекс по шкале AOFAS поднялся с (58 ± 6) баллов в раннем послеоперационном периоде до (82 ± 7) к 12-й неделе и до (90 ± 5) баллов к шестому месяцу, отражая высокую субъективную удовлетворенность ходьбой и отсутствием боли по ВАШ (0–1). Шкала PROMIS PF росла с (36 ± 4) до (53 ± 4) t-score, таким образом, прирост составил 17 пунктов, что превышает порог клинически значимого изменения. Сила тыльного сгибания (измеренная динамометрически) увеличилась с (78 ± 12) Н до (145 ± 14) Н, подтвердив полноценную восстановительную адаптацию мышц переднего отдела голени.
ОБСУЖДЕНИЕ
В настоящее время нет единого мнения о наиболее адекватном послеоперационном ведении пациентов, перенесших тотальное эндопротезирование голеностопного сустава. Основными препаратами, назначаемыми в послеоперационном периоде, являются: антитромбоэмболические средства, антибиотики и анальгетики [11].
Антитромботическую терапию в большинстве исследований проводят в период иммобилизации пациентов [12, 13]. Согласно данным европейских исследований, послеоперационную антибиотикопро-филактику проводят редко. F. Usuell et al. предложили вводить 1 г внутривенного цефазолина каждые восемь часов в течение суток после операции пациентам с высоким риском инфекции (ИМТ 30 или выше, использование стероидов, курение, диабет, иммуносупрессия, злокачественные новообразования, время операции более трех часов) [14]. Контроль послеоперационной боли является обязательным, при этом чаще применяют комбинации НПВП и наркотических обезболивающих препаратов [15].
Варианты иммобилизации в основном представлены гипсовой повязкой на голень [16], шиной на ногу [17] или ортопедическим ботинком [18]. Шина и ортопедический ботинок обычно лучше переносятся пациентами, а в условиях травмы они уменьшают постуральные колебания, улучшают проприоцептивную функцию, чем обеспечивают лучшие функциональные результаты в краткосрочной перспективе [19]. Что касается продолжительности иммобилизации, то независимо от вида используемой иммобилизации, в большинстве случаев пациентам разрешают ходить в обычной обуви через шесть недель после операции [11].
Программа послеоперационной реабилитации обычно состоит из тренировки походки, упражнений на проприоцепцию, лимфодренажа, активной и пассивной терапии подвижности голеностопного сустава, а также растяжения и укрепления трехглавой мышцы голени и ахиллова сухожилия. В большинстве случаев пациенты начинали тренировку походки, растяжку мышц и упражнения с шестой недели после операции [20, 21]. Другие авторы рекомендуют начинать программы реабилитации через 8–10 недель после операции [22, 23].
Подробных протоколов физиотерапии для пациентов, перенесших тотальное эндопротезирование голеностопного сустава, в доступной литературе крайне мало.
Только A. Kotela et al. описали подробную схему для лиц с наследственными нарушениями свертываемости крови. Протокол состоял из нескольких фаз. Предоперационная фаза (за две–четыре недели до операции) включала обучение пациентов правильному выполнению упражнений после операции, ходьбу с костылями по полу и по лестнице с 50 % нагрузки, укрепление проприоцепции мышц верхних конечностей и туловища и тренировку равновесия. Вторая фаза (до двух недель после операции) включала дыхательные упражнения, активное разгибание голеностопного сустава и сгибание противоположной ноги, активное сгибание и разгибание пальцев стопы оперированной конечности и магнитотерапию в течение 20 минут в день. Впоследствии (через две–шесть недель после операции) рекомендовали активное сгибание и разгибание колена против силы тяжести, инверсию/эверсию голеностопного сустава с эластичной растягивающей лентой, подборы мяча, подъемы на икры и плавание в течение 10–30 минут в день [24].
Полученные нами данные достоверно свидетельствуют о том, что разработанный многоэтапный алгоритм реабилитации ведения пациентов после тотального эндопротезирования голеностопного сустава с замещением дистального отдела большеберцовой кости разработанной конструкцией в сочетании с ранней функциональной активизацией обеспечивает надежной защиту от инфекционных и тромботических осложнений. Ключевыми факторами успеха следует считать раннее дозированное включение контролируемой осевой нагрузки, интеграцию мультимодальной анальгезии с регионарным блоком, а также критериально-ориентированный переход между реабилитационными фазами.
Предложенный алгоритм позволяет достичь почти полной нормализации походки, объема и силы движений к четвертому месяцу, что в два раза быстрее традиционных схем отсроченной нагрузки. Высокая удовлетворенность пациентов подтверждается как функциональными шкалами (AOFAS ≥ 85 к шести месяцем), так и субъективной оценкой качества жизни. Низкая частота ранних осложнений и практически полное отсутствие серьёзных инфекционных событий указывают на целесообразность краткосрочной (до 24 часов) системной антибиотикопрофилактики при условии строгого соблюдения асептики и использования местных антисептических мер.
ЗАКЛЮЧЕНИЕ
Внедрение поэтапного протоколированного подхода к послеоперационному ведению пациентов после тотального эндопротезирования голеностопного сустава с замещением дистального отдела большеберцовой кости позволяет значительно повысить эффективность ранней реабилитации, минимизировать риск осложнений и улучшить функциональные исходы. Опора на современные принципы мультимодальной анальгезии, рациональную антибактериальную профилактику и строго регламентированный переход между фазами реабилитации обеспечивает быстрое восстановление движений и стабильную нагрузочную способность оперированной конечности.
Полученные результаты подтверждают клиническую обоснованность комплексного протокола как безопасного и результативного инструмента ведения пациентов этой категории и свидетельствуют о его перспективности для широкого применения.


