Анализ лабораторных методов диагностики сифилиса в г. Бишкек за пятилетний период
Автор: Дуйшоналиева Н.З., Маматова К.Т., Розыева Р.С.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 1 т.11, 2025 года.
Бесплатный доступ
В статье проведен анализ лабораторных методов диагностики сифилиса в г. Бишкек за пятилетний период. Рассмотрены преимущества и ограничения различных методик, выявлены расхождения в результатах, а также определены наиболее эффективные комбинации методов, рекомендованные для практической деятельности лабораторных специалистов и дерматовенерологов. Несмотря на многообразие лабораторных методов, в диагностике сифилиса остаются значительные нерешенные вопросы. Прямые методы обнаружения T. pallidum играют важную роль на ранних стадиях заболевания, однако основой диагностики остаются серологические тесты.
Сифилис, методы диагностики, нейросифилис, врожденный сифилис
Короткий адрес: https://sciup.org/14131767
IDR: 14131767 | УДК: 616.972-07 | DOI: 10.33619/2414-2948/110/15
Analysis of laboratory methods for diagnosing syphilis in Bishkek over a five-year period
The article analyzes laboratory methods for diagnosing syphilis in Bishkek over a five-year period. The advantages and limitations of various techniques are considered, discrepancies in results are identified, and the most effective combinations of methods recommended for practical use by laboratory specialists and dermatovenereologists are determined. Despite the wide range of laboratory methods, significant unresolved issues remain in syphilis diagnostics. Direct methods for detecting T. pallidum play an important role in the early stages of the disease, but serological tests remain the cornerstone of diagnosis.
Текст научной статьи Анализ лабораторных методов диагностики сифилиса в г. Бишкек за пятилетний период
Бюллетень науки и практики / Bulletin of Science and Practice
Стандартный алгоритм скрининга, основанный на использовании нетрепонемных тестов с подтверждением трепонемными, применяется повсеместно. В то же время автоматизированные трепонемные тесты способствовали распространению реверсивного алгоритма, особенно в частных лабораториях, где трепонемные тесты используются для первичного скрининга [5, 6].
Ни один из существующих серологических алгоритмов не позволяет достоверно дифференцировать активный сифилис от ранее леченного, что создает неопределенность в выборе тактики ведения пациентов. Отсутствует «золотой стандарт» для диагностики нейросифилиса, а также сифилиса органов зрения, слуха и внутренних органов. Трудности возникают и в интерпретации серологических результатов у детей, рожденных от серопозитивных матерей. Диагностика врожденного сифилиса и назначение антибиотикотерапии новорожденным зачастую зависят от оценки адекватности лечения матери во время беременности, что вносит элемент субъективности в клинические решения [5].
В диагностике сифилиса применяются прямые и непрямые методы, которые дополняют друг друга, обеспечивая высокую точность выявления заболевания. Прямые методы направлены на непосредственное обнаружение возбудителя — бледной трепонемы ( Treponema pallidum ) — в биологических материалах. К ним относятся микроскопические исследования, методы прямой иммунофлюоресценции (ПИФ) и молекулярно-генетические методы, такие как полимеразная цепная реакция (ПЦР) [4].
Непрямые методы серодиагностики, в свою очередь, выявляют антитела к Treponema pallidum в крови пациента и используются для подтверждения диагноза, контроля лечения и оценки стадии заболевания. Среди них широко применяются РПР (быстрый плазменно-реагиновый тест) и РМП (реакция микропреципитации) и ИФА (иммуноферментный анализ), а также другие серологические тесты [3].
Серологическая диагностика сифилиса проводится в соответствии с приказами Министерства здравоохранения Кыргызской Республики от 26.11.2024 г. №1247 «О совершенствовании и оптимизации серологической диагностики сифилиса», №1248 Министерства здравоохранения Кыргызской Республики от 26.11.2024 г. «О мерах по совершенствованию профилактики инфекций, передающихся половым путем, кожных заболеваний» и №710 от 31.05.2021 г «О централизованном серологическом обследовании на сифилис», в рамках которого предусмотрено использование методов, подразделяемых на нетрепонемные и трепонемные тесты, обеспечивающих комплексный подход к выявлению заболевания на различных стадиях [9, 10].
После проникновения T. pallidum в организм начинается выработка антител: реагинов, агглютининов, IgM и IgG. Первыми появляются IgM (на 2-й неделе), но их концентрация снижается через 6-9 недель, уступая место IgG, которые могут сохраняться годами даже после лечения. Рецидив или повторное заражение сопровождается ростом IgM [4].
IgG выявляются через 3-4 недели после инфицирования, их концентрация нарастает и преобладает над IgM, оставаясь высокой длительное время. У новорожденных антителообразование похоже на взрослое: первые IgM у плода синтезируются после 3-го месяца беременности, а материнские IgG исчезают у неинфицированного младенца через 1218 месяцев. Иммунная система подвержена влиянию различных факторов, из-за чего сроки формирования антител могут варьировать от нескольких дней до недель [4].
Цель исследования: проведение оценки эффективности и информативности различных лабораторных методов диагностики сифилиса, применяемых в организациях здравоохранения г. Бишкека за последние пять лет.
Материалы и методы
Объектом исследования стали свыше 60 организации здравоохранения, осуществляющие централизованную доставку биоматериала для диагностики сифилиса в Централизованную диагностическую лабораторию (ЦДЛ) по диагностике инфекций, передающиеся половым путем (ИППП) и кожных заболеваний (КЗ) Республиканского центра дерматовенерологии (РЦДВ) в период с 2019 г по 2024 г. В ходе исследования установлено, что в республике функционируют 56 лабораторий при медицинских учреждениях всех уровней (РЦДВ, ОМЦДВ, ТБ, ЦСМ), где проводятся серологические исследования на сифилис с использованием методов РПР, РМП, РИФ, РПГА и ИФА. При этом в частных лабораториях применяются преимущественно методы ИФА или ИХЛА. Метод ПЦР для диагностики сифилиса не получил широкого распространения, поскольку пациенты часто обращаются к специалистам уже с измененной клинической картиной заболевания [9, 10].
В исследовании использованы данные из государственных и частных источников, включающие статистические и электронные медицинские отчеты, а также архивные данные лабораторных исследований. Такой комплексный подход позволил выявить и оценить различия в результатах, полученных различными методами диагностики сифилиса, и определить их клиническую значимость в условиях здравоохранения Кыргызской Республики [1, 9, 10].
По статистическим данным, эпидемиологическая ситуация по сифилису в Кыргызской Республике характеризуется высоким уровнем заболеваемости в конце 1990-х годов, с пиком в 1997 г (167,8 случаев на 100 тысяч населения). После 2004 года наблюдается значительное снижение показателей, а с 2010 года заболеваемость стабилизировалась на низком уровне с незначительными колебаниями [1].
С 2019 г по 2023 г в Кыргызстане основную долю случаев сифилиса составляет ранний скрытый сифилис, достигая максимума в 275 случаев в 2022 г. Вторичный сифилис показал рост к 2023 г (69 случаев). Первичный сифилис оставался относительно стабильным, а врожденный сифилис и нейросифилис регистрировались единично [1].
Согласно данным по заболеваемости сифилисом в Кыргызской Республике за период 2019-2023 гг, уровень заболеваемости среди мужчин выше, чем среди женщин. В 2023 г показатель у мужчин достиг 8,7 на 100 тысяч населения, что на 3,5 больше, чем у женщин (5,2 на 100 тысяч) [1].
В период с 2019 г по 2023 г заболеваемость сифилисом в Кыргызстане среди детей 0-14 лет оставалась крайне низкой (0,1-0,2 на 100 тысяч населения). У подростков 15-17 лет наблюдалось значительное снижение — с 8,9 в 2019 году до 0,3 в 2023 г. В группе 18-19 лет пик пришелся на 2021 г [6, 7], после чего показатели снизились. Среди взрослого населения в 2023 г отмечен рост заболеваемости до 11,4, что требует дополнительных профилактических мер [1].
Статистика учета сифилиса в Кыргызстане не отражает реального масштаба проблемы из-за отсутствия данных частных лабораторий и недостаточного финансирования служб здравоохранения на борьбу с инфекциями, передающимися половым путем. Это приводит к недооценке заболеваемости и затрудняет эффективное планирование профилактики и лечения, усугубляя эпидемиологическую ситуацию. Необходимо интегрировать данные частных лабораторий в общую статистику и увеличить финансирование для повышения качества услуг здравоохранения [1].
Результаты и обсуждение
Прямые методы диагностики. В ходе исследования были проанализированы возможности применения прямых и непрямых методов диагностики сифилиса, что позволило получить всесторонние данные о выявлении и контроле заболевания. Прямые методы направлены на обнаружение самого возбудителя — бледной трепонемы, в то время как непрямые серологические методы выявляют антитела, вырабатываемые организмом в ответ на инфекцию. Анализ эффективности и доступности различных подходов к диагностике дает возможность оценить их роль и значимость на различных стадиях заболевания, а также определить оптимальные стратегии их применения в клинической практике [5, 6]
Прямая диагностика сифилиса включает выявление спиралевидной бледной трепонемы или ДНК/РНК возбудителя в образцах биологического материала. В Кыргызской Республике рутинным методом является темнопольная микроскопия (ТПМ) нативных препаратов из экссудата эрозивных или язвенных сифилидов, а также содержимого пузырей и экссудата при специфическом рините. Чувствительность ТПМ составляет 75-97% при первичном — 70-84% при вторичном сифилисе, специфичность — 88%. ТПМ остается основным методом выявления T. pallidum благодаря своей недороговизне и быстроте получения результатов, однако подходит только для диагностики ранних форм заболевания. Европейские рекомендации указывают на трудоемкость, субъективность и риск ложноотрицательных/ложноположительных результатов ТПМ [4].
Наличие непатогенных и условно-патогенных трепонем на слизистых делает результаты ТПМ малодостоверными. В связи с риском контаминации эксперты рекомендуют метод полимеразной цепной реакции (ПЦР). ПЦР позволяет исследовать различные образцы и идентифицировать ДНК возбудителя при наличии 10-25, а иногда и одной T. pallidum в образце, что открывает возможность диагностики нейросифилиса, третичного и врожденного сифилиса. Тем не менее, данные о чувствительности ПЦР не позволяют утверждать, что этот метод значительно превосходит ТПМ. Чувствительность ПЦР варьирует: 78-96% при первичных сифилисах и 20-86% при вторичных. Для цереброспинальной жидкости чувствительность составляет 47-50%. При исследовании крови она также недостаточна, достигая 32-38% в первичном периоде и 4-16% при скрытом сифилисе. Специфичность ПЦР зависит от выбора мишени для амплификации и составляет 92-100% [4].
В Кыргызской Республике зарегистрирована тест-система «Амплисенс®️ Treponema pallidum», эффективность которой показала 100% чувствительность при первичном сифилисе и 81% при вторичном. Однако ТПМ по-прежнему остается основным методом из-за своей экономичности и надежности. ПЦР может быть рекомендована для исследования, отделяемого эрозивных и язвенных высыпаний, особенно в следующих случаях: локализация на слизистой рта; применение антибактериальных средств перед обращением к врачу; отрицательные серологические тесты в начале первичного периода. Все вышеприведенные методы и рекомендации прописаны в национальном руководстве по диагностике сифилиса, что обеспечивает их стандартизацию и согласованность с международными практиками. Методы, такие как импрегнация серебром и прямая иммунофлюоресценция, считаются устаревшими из-за низкой чувствительности (33-71%) и специфичности. ПИФ с моноклональными антителами имеет высокую чувствительность и специфичность, но трудоемка и не может выполняться у постели больного. Метод иммуногистохимии (ИГХ) позволяет уточнить локализацию трепонем, однако его применение ограничено из-за отсутствия сертифицированных диагностикумов [4].
Непрямые методы диагностики. Непрямые методы диагностики сифилиса играют важную роль из-за часто скрытого течения заболевания и трудностей получения биологического материала для прямой идентификации Treponema pallidum . Эти методы включают серологические тесты, выявляющие антитела к антигенам бледной трепонемы в крови и ЦСЖ [2].
Серологические тесты делятся на две группы: нетрепонемные (НТТ) и трепонемные (ТТ). НТТ позволяют выявлять реагины (IgM и IgG антитела), взаимодействующие с липидными антигенами, образующимися как в результате гибели T. pallidum , так и при повреждении тканевых клеток, вызванном другими заболеваниями. В Кыргызстане основными НТТ являются RPR, РМП и VDRL которые имеют высокую чувствительность (71-100%), но низкую специфичность, что приводит к ложноположительным результатам в 1-7% случаев. Эти тесты применяются для скрининга и оценки активности сифилисной инфекции [3].
Трепонемные тесты используют рекомбинантные антигены и позволяют более точно подтверждать диагноз сифилиса. Чувствительность ТТ составляет 84-100%, а специфичность 96-100%. Однако они не предназначены для оценки активности болезни, так как остаются положительными у большинства пациентов даже после успешного лечения. В частных лабораториях г. Бишкек применяются методы иммуноферментного анализа (ИФА) и иммунохемилюминесценции (ИХЛ) реверсивный алгоритм обследования, которые предоставляют более быстрые результаты, но стоят дороже и не всегда стандартизированы [5, 6]. Рекомендуется также использовать тесты на наличие специфических IgM-антител, хотя их значимость для диагностики ранних форм сифилиса все еще обсуждается [6].
Таблица 1
ТРАДИЦИОННЫЙ И РЕВЕРСИОННЫЙ АЛГОРИТМ СЕРОЛОГИЧЕСКОГО СКРИНИНГА НА СИФИЛИС
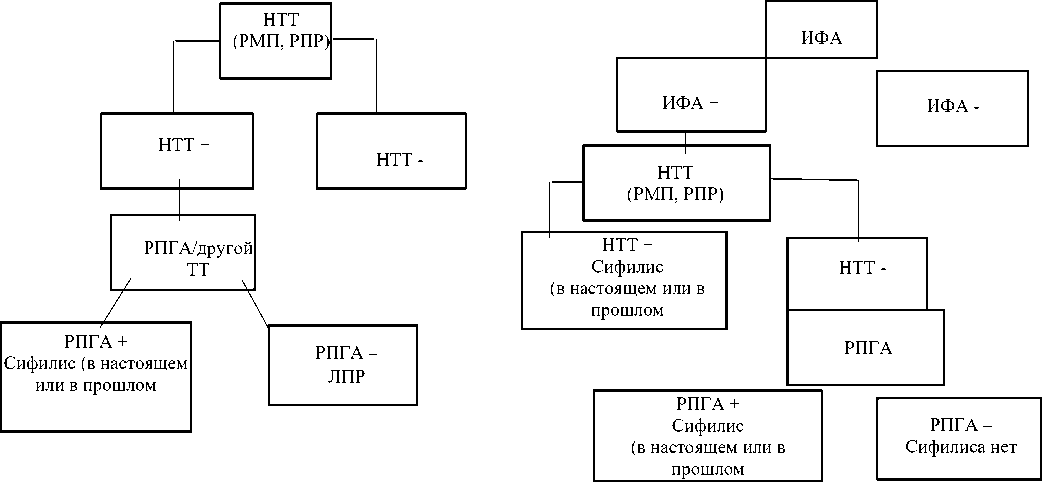
Традиционный алгоритм скрининга в Кыргызской Республике основан на НТТ, однако для особых групп, таких как беременные и ВИЧ-инфицированные, рекомендуется использовать комплекс НТТ и ТТ (Таблица 1). В последние годы в мире разработаны иммунохроматографические экспресс-тесты, которые позволяют проводить быстрое скринирование на сифилис, однако их применение в хорошо оборудованных лабораториях нецелесообразно [5-7].
Согласно данным Республиканского центра дерматовенерологии, работа первичного звена здравоохранения на всех уровнях в г. Бишкек по выявлению и диагностике ИППП имеет следующие проблемные аспекты:
система централизованного серологического обследования на сифилис функционирует с нарушениями, имеются факты, где организация серодиагностику сифилиса проводят сами на своих базах;
узкие специалисты, такие как гинекологи, урологи, хирурги и неврологи проводят обследование амбулаторных пациентов на сифилис не в полном объеме;
уровень выявляемости сифилиса в центрах семейной медицины, где делают на своих базах, остается крайне низким;
правила забора биоматериала для серологического исследования крови на сифилис часто нарушаются.
Метод ПЦР-диагностики применяется в редких случаях.
Таблица 2
МЕТОДЫ, ПРИМЕНЯЕМЫЕ ПРИ СЕРОДИАГНОСТИКЕ СИФИЛИСА НА ТЕРРИТОРИИ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
|
№ |
Методы |
РЦДВ |
ОЗ |
Частные лаборатории |
|
1 |
ТМП |
+ |
- |
+ |
|
2 |
ПИФ |
- |
- |
- |
|
3 |
РПР |
+ |
+ |
- |
|
4 |
РМП |
+ |
- |
- |
|
5 |
ВДРЛ |
+ |
- |
- |
|
6 |
РИФ |
+ |
- |
- |
|
7 |
РПГА |
+ |
- |
- |
|
8 |
ИФА |
+ |
- |
+ |
|
9 |
ИХЛА |
+ |
- |
+ |
|
10 |
ИБ |
+ |
- |
+ |
|
11 |
ПЦР |
+ |
- |
+ |
Таблица 2 отражает распределение методов серологической диагностики сифилиса между государственными учреждениями и частными лабораториями в Кыргызстане. Специализированные учреждения, такие как Республиканский центр дерматовенерологии (РЦДВ), обладают современным оборудованием и возможностью применять уникальные методы диагностики, что делает их важными для высококвалифицированного выявления заболеваний, таких как сифилис. Однако, несмотря на эти возможности, наблюдается тенденция направления пациентов в частные лаборатории, где преимущественно используются такие методы, как ПЦР, ИФА и ИХЛА. Это может быть связано с практикой стимулирования врачей частными структурами, что создает дополнительные конкурентные преимущества для частного сектора. В результате возможности РЦДВ остаются ограниченными в плане доступности для широкого круга пациентов [7].
Таким образом, ключевым фактором для улучшения ситуации является повышение финансирования государственных учреждений, расширение возможностей для профессиональной подготовки кадров и внедрение новых технологий, что в свою очередь позволит обеспечить более равномерное распределение диагностики и улучшение качества медицинского обслуживания в стране.
Таблица 3
ЛАБОРАТОРИИ, ДОСТИГШИЕ 100% ПРАВИЛЬНОСТИ
ПРИ СЕРОДИАГНОСТИКЕ СИФИЛИСА НА РАЗНЫХ УРОВНЯХ ЗДРАВООХРАНЕНИЯ
|
Уровень лабораторий |
2017 г |
2023 г |
||||||
|
РМП |
РПР |
РПГА |
ИФА |
РМП |
РПР |
РПГА |
ИФА |
|
|
Республиканский |
1/1 |
2/2 |
1/1 |
2/2 |
1/1 |
3/3 |
1/1 |
2/2 |
|
(100%) |
(100%) |
(100%) |
(100%) |
(100%) |
(100%) |
(100%) |
(100%) |
|
|
Областной |
6/6 (100%) |
12/12 (100%) |
8/9 (89%) |
1/1 (100%) |
- |
7/10 (70%) |
5/6 (83,3%) |
2/2 (100%) |
|
Районный |
18/23 (78%) |
43/47 (92%) |
19/21 (91%) |
2/2 (100%) |
- |
28/36 (77,7%) |
15/16 (93,7%) |
3/3 (100%) |
|
Частно- |
0/1 |
3/3 |
2/2 |
5/5 |
- |
16/19 |
2/2 |
9/10 |
|
практикующие г. Бишкек |
(0%) |
(100%) |
(100%) |
(100%) |
(84,2%) |
(100%) |
(90%) |
|
|
Итого: |
25/31 |
60/64 |
30/33 |
10/10 |
1/1 |
54/68 |
23/25 |
16/17 |
|
(80%) |
(94%) |
(91%) |
(100%) |
(100%) |
(79,4%) |
(92%) |
(94,1%) |
|
В ходе изучения данных за программой внешней оценки качества (ВОК) профессионального тестирования (ПТ), проводимых Республиканским научно-практическим центром контроля качества лабораторной диагностики инфекционных болезней (РНПЦККЛДИБ) по серодиагностике сифилиса за 2017 г и 2023 г были проанализированы результаты 74 медицинских лабораторий Кыргызстана ( Таблица 3) (1-4).
Результаты:
Республиканский уровень: оба года демонстрируют 100% правильность диагностики по всем методам, что подтверждает стабильно высокое качество работы.
Областной уровень: В 2023 году показатели по методам РПР (70%) и РПГА (83,3%) снизились по сравнению с 2017 годом (100% и 89% соответственно), требуя улучшения.
Районный уровень: в 2023 году наблюдается снижение правильности по РПР (77,7% против 92% в 2017), однако метод РПГА показал незначительный рост (93,7% против 91%).
Частнопрактикующие лаборатории: по сравнению с 2017 годом в 2023 году снизились показатели по ИФА (90% против 100%) и РПР (84,2% против 100%), тогда как правильность по РПГА осталась на уровне 100%.
За шесть лет стабильные результаты сохранились на республиканском уровне, однако областные и районные лаборатории, а также частнопрактикующие организации демонстрируют снижение правильности диагностики по отдельным методам. Это подчеркивает необходимость усиления контроля качества, особенно по методам РПР и РПГА.
Выводы
Проблему диагностики сифилиса нельзя считать полностью решенной, несмотря на наличие множества методов. Требуется развитие ранней диагностики, регламентация применения прямых методов обнаружения T. pallidum, а также совершенствование подходов к распознаванию нейросифилиса и раннего врожденного сифилиса [1]
Основные различия между зарубежными и отечественными рекомендациями:
-
1. Алгоритмы диагностики: за рубежом чаще применяется реверсивный (обратный алгоритм (начало со специфического теста), в отечественных - традиционный (классический с нетрепонемных тестов).
-
2. Современные методы: зарубежные рекомендации активно включают ПЦР, тогда как в наших национальных руководствах этот метод недоступен или упоминается как дополнительный.
-
3. Обновляемость: зарубежные протоколы регулярно пересматриваются, отечественные обновляются реже.
-
4. Скрининг: за рубежом акцент на массовом скрининге уязвимых групп, отечественные рекомендации ориентированы на индивидуальный подход.
-
5. Интерпретация тестов: зарубежные подходы более детализированы, включая анализ титров для мониторинга терапии [5-7].
Современные зарубежные рекомендации подчеркивают важность использования валидированных ПЦР-диагностикумов с контролем качества, особенно для диагностики первичного сифилиса, в случаях локализации высыпаний на слизистых оболочках, применения антибиотиков и отрицательных серологических тестов в ранний период. В Кыргызской Республике ПЦР рекомендовано использовать преимущественно для исследования, отделяемого сифилидов, с применением зарегистрированных тест-систем. При вторичном сифилисе и исследовании крови или ЦСЖ чувствительность метода остается низкой [2, 4].
Вместо устаревших методов (серебрения, ПИФ) зарубежные рекомендации предлагают иммуногистохимический (ИГХ) метод с антителами к T. pallidum . Однако отсутствие сертифицированных диагностических наборов ограничивает его применение в Кыргызстане. [4, 5].
Для серодиагностики предпочтительны современные автоматизируемые тесты (ИХЛА, ИФА), поскольку традиционные методы (РИФ, РИБТ) сложны, субъективны и затратны. Однако серологические тесты не позволяют надежно дифференцировать активные формы сифилиса от успешно леченных [6, 7].
Оптимальная диагностика достигается использованием специфических и неспецифических тестов в комплексе. Рекомендуется гибкий подход к выбору алгоритмов скрининга (традиционного, реверсивного или комбинированного), учитывая риски ложноположительных и ложноотрицательных результатов. Реверсивный алгоритм экономически оправдан только при автоматизации тестирования и большом количестве образцов [5-7].
Список литературы Анализ лабораторных методов диагностики сифилиса в г. Бишкек за пятилетний период
- Национальный статистический комитет Кыргызской Республики. Здравоохранение. Динамические таблицы. https://goo.su/irugt.
- Дмитриев Г., Фриго Н., Негашева Е., Китаева Н., Доля О. Новые подходы к лабораторной диагностике нейросифилиса // Клиническая дерматология и венерология. 2022. Т. 21. №2. С. 166-172. DOI: 10.17116/klinderma202221021166 EDN: TTDTER
- Потекаев Н. Н., Фриго Н. В., Дмитриев Г. А., Китаева Н. В., Доля О. В., Гущин А. Е., Махновская Т. С. Лабораторная диагностика сифилиса. Современные подходы и перспективы. Часть II. Непрямые (серологические) методы диагностики // Клиническая дерматология и венерология. 2021. №6. С. 5-18. DOI: 10.17116/klinderma202221031271 EDN: QHGYDH
- Потекаев Н. Н., Фриго Н. В., Дмитриев Г. А., Китаева Н. В., Доля О. В., Гущин А. Е., Негашева Е. С., Марданлы С. Г. Лабораторная диагностика сифилиса. Современные подходы и перспективы. Часть I. Эпидемиология. Прямые методы диагностики // Клиническая дерматология и венерология. 2021. Т. 20. №6. С. 7-18. EDN: QHGYDH
- Негашева Е. С., Васильцова М. Ю., Фриго Н. В., Гущин А. Е., Доля О. В., Китаева Н. В., Марданлы С. Г., Заторская Н. Ф. Лабораторная диагностика "ключевых" инфекций, передаваемых половым путем. Часть I // Клиническая дерматология и венерология. 2023. Т. 22. С. 643-650. EDN: SBZXNZ
- Фриго Н. В., Жукова О. В., Пташинский Р. И., Негашева Е. С. Проблемы серологической диагностики сифилиса. интерпретация результатов серологических исследований // Клиническая дерматология и венерология. 2016. Т. 15. С. 60-68. EDN: VPFGWP
- Фриго Н. В., Жукова О. В., Сапожникова Н. А. Современные лабораторные методы и алгоритмы диагностики сифилиса // Клиническая дерматология и венерология. 2015. Т. 14. №6. С. 56-61. EDN: VJKFEZ


