Анализ летальных исходов реконвалесцентов COVID-19 в многопрофильном стационаре
Автор: Корнева Ю. С., Мичурина А. П.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 4 т.37, 2022 года.
Бесплатный доступ
Состояние здоровья реконвалесцентов COVID-19 является серьезной проблемой для системы здравоохранения, поскольку после эпизода заражения наблюдается частая декомпенсация имеющихся заболеваний и высокая летальность, что требует анализа не только причин смерти, но и времени возникновения осложнений для выполнения профилактических мероприятий и потенциального сокращения летальности.Цель: провести клинико-патологоанатомический анализ летальных исходов реконвалесцентов новой коронавирусной инфекции (НКВИ) в многопрофильном стационаре.Материал и методы. Проанализирована медицинская документация 67 умерших пациентов с эпизодом документально подтвержденной НКВИ в анамнезе. По нозологическому принципу все пациенты были поделены на 5 групп.Результаты. В нашем исследовании летальный исход наступал в абсолютном большинстве случаев в течение 1-2 мес. (хи2 = 15,53; р = 0,001; df = 1), далее частота проградиентно снижалась с течением времени. Количество умерших от остро возникших и декомпенсировавшихся хронических заболеваний сердца составило 63%, что может быть связано со спецификой стационара. Число запущенных онкологических заболеваний составило 21% в нашей выборке, что также необходимо оценивать как негативное влияние пандемии. В настоящем исследовании они наблюдались в совокупности у 45% пациентов, что, вероятно, обусловлено профилем стационара. Частота встречаемости тромбоэмболии легочной артерии (ТЭЛА) и других тромботических осложнений была значимо выше у женщин (хи2 = 30,73; р function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Реконвалесценты, covid-19, причины смерти, сердечно-сосудистые осложнения
Короткий адрес: https://sciup.org/149141453
IDR: 149141453 | УДК: 616.98:578.834.1]-036.82/.88:314.14:614.21 | DOI: 10.29001/2073-8552-2022-37-4-46-51
Analysis of lethal outcomes in COVID-19 convalescents in multidisciplinary hospital
Health status of COVID-19 convalescents poses a serious burden on the healthcare system due to frequent decompensation of existing diseases and high mortality after episode of infection. This requires an analysis of not only the causes of death, but also the time of occurrence of complications in order to implement preventive measures and potentially reduce mortality Aim. The aim of the study was to carry out a clinical and pathoanatomical analysis of fatal outcomes in convalescents of COVID-19 in a multidisciplinary hospital.Material and Methods. The medical documentation of 67 deceased patients with a documented history of COVID-19 was analyzed. Patients were divided into five groups based on the nosological principle.Results. The study showed that the absolute majority of fatal outcomes occurred within one to two months (chi2 = 15.53; p = 0.001; df = 1); after that, the mortality rate gradually decreased over time. The rate of patients who died from acute and chronic decompensated cardiac diseases was 63%, which may be attributed to the specifics of the hospital. The number of neglected oncological diseases was 21% in our sample, which also should be considered a negative impact of the pandemic. In our study, the neglected oncological diseases were observed in 45% of patients, which was probably due to the profile of the hospital. The incidence rate of pulmonary embolism and other thrombotic complications was significantly higher in women (chi2 = 30.73; p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Анализ летальных исходов реконвалесцентов COVID-19 в многопрофильном стационаре
УДК: 616.98:578.834.1]-036.82/.88:314.14:614.21
Korneva Y.S., Michurina A.P. Analysis of lethal outcomes in COVID-19 convalescents in multidisciplinary hospital. The Siberian Journal of Clinical and Experimental Medicine. 2022;37(4):46–51.
Первая жертва новой коронавирусной инфекции SARS-CoV-2 (НКВИ) в мире была зарегистрирована 11 марта 2020 г., после чего количество летальных исходов начало расти в геометрической прогрессии. По мере того как накапливался опыт борьбы с данной болезнью, возникало понимание развития ее возможных осложнений не только в раннем периоде, но и отсроченного характера. Известно, что имеется значимое влияние на вероятность тяжелых последствий после острого COVID-19, которые также зависят от первоначального эпизода заболевания [1]. Механизмы, лежащие в основе этого влияния, изучены не до конца. Многие вирусы способны вызывать отдаленные проявления, и с этой точки зрения феномен затяжного COVID-19 не вызывает удивления. Вирус SARS-CoV-2 отличается воздействием сразу на несколько систем организма за счет вероятной персистенции в организме, формирования гипервоспалительного иммунного ответа, аутоиммунизации, нейротропного действия вируса и образования микротромбов [2]. Точно так же, как существует неоднородность клинической картины и исходов в остром периоде данной инфекции, отсроченные исходы, наблюдаемые после заболевания Covid-19, также различны [3]. Следовательно, состояние здоровья реконвалесцентов НКВИ является серьезной проблемой для системы здравоохранения, поскольку после эпизода заражения SARS-CoV-2 наблюдается частая повторная обращаемость за медицинской помощью, декомпенсация имеющихся заболеваний, возникновение «новых»
патологий в постгоспитальном периоде и высокая летальность (в 8,3 раза выше в течение первого года, чем в остальной популяции [4]), что требует анализа не только причин смерти, но и времени возникновения осложнений для выполнения профилактических мероприятий и потенциального сокращения летальности.
Цель: провести клинико-патологоанатомический анализ летальных исходов реконвалесцентов НКВИ в многопрофильном стационаре .
Материал и методы
Были проанализированы истории болезней и протоколы вскрытий, выполненных в 2021 г. в патологоанатомическом отделении СПб ГБУЗ «Городская больница № 26». Из 2290 аутопсий у 67 умерших в анамнезе был документально подтвержденный эпизод НКВИ. Время между эпизодом НКВИ с выздоровлением, верифицированным отрицательным ПЦР-тестом и настоящей госпитализацией, составляло от нескольких дней до 10 мес. (в среднем 1,2 мес.). Анализировали основную причину смерти, осложнения, наличие коморбидных состояний. По нозологическому принципу все пациенты были поделены на 5 групп.
Группа 1: пациенты, причиной смерти которых стала острая сосудистая катастрофа (инфаркт миокарда, острая коронарная недостаточность, инфаркт головного мозга, гангрена кишечника).
Группа 2: пациенты с наличием хронической сердечной патологии, причиной смерти которых стала декомпенсация застойной сердечной недостаточности. Данная группа была разбита на 2 подгруппы: 2а – за счет тромбоэмболии ветвей легочной артерии; 2б – без тромбоэмболии легочной артерии (ТЭЛА).
Группа 3: пациенты, причиной смерти которых стала пневмония.
Группа 4: пациенты с запущенной онкологической патологией.
Группа 5: пациенты с заболеваниями желудочно-кишечного тракта.
Для статистической обработки данных использовали описательные статистики. Статистическая обработка данных выполнена в пакете STATISTICA 10.0. Исследуемые категориальные показатели описывали абсолютными ( n ) и относительными (%) частотами встречаемости. Количественные показатели представляли средними значениями (М) и минимаксными диапазонами (min-max). Статистически значимые различия в частоте встречаемости событий и факторов между группами выявляли с помощью хи-квадрат критерия Пирсона с пороговым уровнем значимости р = 0,05.
Результаты и обсуждение
Несмотря на то, что пандемия продолжается уже более 2 лет, медицинское сообщество до сих пор не пришло к консенсусу относительно термина, определяющего состояние после COVID-19 [5]. Поэтому сложно проанализировать распространенность его последствий в популяции, что также ограничивает результаты нашего исследования, ведь документально подтвержденные реконвалесценты, включенные в анализ, являются лишь вершиной айсберга. Было продемонстрировано, что повышенный риск смерти от COVID-19 не ограничивается его начальным эпизодом. По данным литературы, риск 12-месячной смертности среди взрослых в возрасте до
65 лет, госпитализированных с COVID-19, увеличился на 233% [5]. В нашем исследовании летальный исход наступал в абсолютном большинстве случаев в течение 1–2 мес. (хи2 = 15,53; р = 0,001; df = 1), далее частота про-градиентно снижалась с течением времени, хотя по другим данным, 12% реконвалесцентов COVID-19 погибали в среднем в течение 140 дней [4]; некоторые приводят цифры в 9% летальных исходов из всех вновь поступивших в стационар реконвалесцентов в течение 60 дней [6]. Противоречивы данные о риске их смерти в зависимости от возраста: считается, что он гораздо выше для пациентов старше 70 лет [4], мы не заметили такой явной тенденции, всего 58% пациентов были старше 70 лет. В то же время в своем исследовании R.D. Mitrani и соавт. пришли к выводу, что пациенты с тяжелой формой COVID-19 в возрасте до 65 лет имеют более высокий риск летального исхода, чем пациенты в возрасте 65 лет и старше [7].
В группу 1 вошли 14 пациентов (М : Ж = 7 : 7), среди них у 6 причиной смерти был острый, у 2 – повторный инфаркт миокарда, у 1 – острая коронарная недостаточность. Следует отметить, что у 2 из них через 1 мес. после НКВИ определялась пневмония, вероятно, усугубившая гипоксию миокарда. У 2 пациентов возникла гангрена кишечника на фоне тромбоза брюшного отдела аорты, причем у обоих наблюдались тромботические осложнения в других органах: у одного выявлена ТЭЛА мелких и крупных ветвей, а у другого – инфаркты почек. Два пациента скончались от внутримозгового кровоизлияния, 1 – от инфаркта головного мозга. Средний возраст пациентов составил 68,7 лет (от 50 до 87 лет). Время смерти после перенесенной НКВИ составило в среднем 2,6 мес. (от 1 до 6 мес.), но наиболее часто смерть наступала в течение 1 мес., 85% смертей приходились на первые 4 мес.
Группа 2а состояла из 17 пациентов (М : Ж = 8 : 9), средний возраст – 76,1 лет (от 60 до 92 лет)), в качестве основного заболевания у которых фигурировал постинфарктный либо атеросклеротический кардиосклероз, часто сопровождающийся наличием порока аортального клапана атеросклеротической этиологии. У 1 пациента была выявлена хроническая аневризма сердца. Следует отметить, что у 1 пациентки 79 лет, госпитализированной через 1 мес. после выздоровления, был обнаружен псевдомембранозный колит, диагностированный в качестве сочетанного заболевания с атеросклеротической болезнью сердца за счет интоксикации, вызвавшей декомпенсацию застойной сердечной недостаточности. Тромботические либо тромбоэмболические осложнения не были зафиксированы в этой группе. Смерть наступила в среднем через 2,8 мес. после перенесенной НКВИ, однако размах сроков ее наступления был куда более обширным – от 0 до 10 мес., также наиболее часто летальный исход наступал через 1 мес., а в течение 4 мес. погибали около 80% пациентов.
Группа 2б включила 11 пациентов, из них 10 женщин (средний возраст – 76,0 лет, от 51 до 89 лет), у которых в качестве основного заболевания был вынесен постинфарктный либо атеросклеротический кардиосклероз, но при этом была обнаружена ТЭЛА (чаще мелких ветвей) либо ее последствия в виде инфаркта легких, что стало причиной декомпенсации застойной сердечной недостаточности. Причем у 9 пациентов описывали либо «организованные тромбоэмболы», либо наличие инфаркта легкого без указания на ТЭЛА. У 1 пациента из данной группы сохранялась неразрешенная пневмония после
НКВИ при отрицательном ПЦР-тесте. Тромбоэмболических осложнений в других органах описано не было. Летальный исход наступал в среднем через 2,4 мес. после эпизода НКВИ (от 0 до 7 мес.), также наиболее часто через 1 мес. (72% пациентов).
Пятерых пациентов из группы 3 (М : Ж = 3 : 2) объединяло наличие пневмонии, вынесенной в качестве основного заболевания, вероятно, регрессирующей со времен эпизода коронавирусной инфекции. У 31-летнего пациента посмертной находкой помимо пневмонии стала дилатационная кардиомиопатия с тромбозом полости левого желудочка и инфарктом почки. Аналогичное повреждение сердечной мышцы с дилатацией полостей наблюдалось у 45-летнего мужчины с пневмонией в фазе разрешения. У мужчины 54 лет помимо пневмонии выявлен синдром Гийена – Барре, энцефалит и гломерулонефрит, таким образом, данная группа по большому счету объединила пациентов с заболеваниями, являющимися непосредственными осложнениями COVID-19. Следует отметить, что также наблюдался наибольший возрастной размах (от 31 до 70 лет), в то же время в группе с меньшим средним возрастом (53,6 лет) смерть пациентов наступала наиболее быстро – 3 пациентов умерли практически сразу после выписки из стационара, где проходили лечение по поводу НКВИ, остальные – в течение первых 2 мес.
Группа 4 включила 11 пациентов (М : Ж = 5 : 6) с запущенными онкологическими заболеваниями самой различной локализации (средний возраст – 69,0 лет, от 37 до
90 лет). У 3 онкологических пациентов была обнаружена ТЭЛА, у 2 – с признаками организации и формированием инфаркта легкого, 1 из которых страдал абсцессом легкого, осложнившим течение острой НКВИ; у 1 пациента помимо ТЭЛА также были обнаружены инфаркты селезенки; у другого пациента – инфаркты почек, селезенки и головного мозга. Смерть наступала в среднем через 2,6 мес. после эпизода НКВИ (от 0 до 6 мес.), наиболее часто – через 1 мес., у 80% летальный исход фиксировался в течение первых 4 мес.
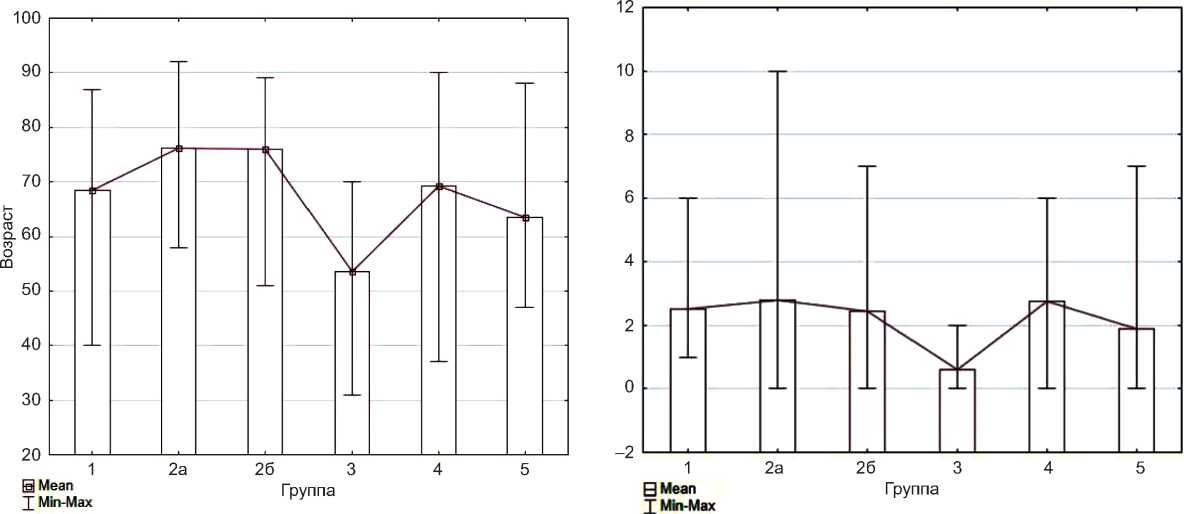
Рис. 1. Сравнение возрастов пациентов в исследуемых группах реконвалесцентов новой коронавирусной инфекции
Fig. 1. Comparison of patient ages in the groups of individuals who recovered from COVID-19
Рис. 2. Время между выздоровлением после новой коронавирусной инфекции и летальным исходом у пациентов исследуемых групп Fig. 2 The time between recovery from COVID-19 and patient deaths in the study groups
Частота встречаемости коморбидной патологии представлена в таблице, за исключением нескольких пациентов абсолютное большинство также имели выраженный атеросклероз аорты и магистральных артерий.
Пандемия COVID-19 спровоцировала реорганизацию медицинской помощи по всему миру. Эпидемиологическая ситуация и вытекающие из нее потребности в области здравоохранения повлияли на возможность организации медицинской помощи онкологическим больным [8]: большинство больниц предприняли усилия по ограничению амбулаторных посещений, сокращению госпитализаций и отмене неотложных операций для предотвращения перекрестного заражения. Врачи проявляли большую осторожность по отношению к онкологическим больным и часто отменяли назначения или откладывали лечение неоперабельных пациентов [9], что привело к росту числа запущенных онкологических заболеваний, которые составили 21% в нашей выборке, что также необходимо оценивать как негативное влияние пандемии.
Таблица. Частота встречаемости n (%) коморбидной патологии в группах реконвалесцентов новой коронавирусной инфекции Table. Comparison of the frequency of comorbid pathology in the groups of patients who recovered from COVID-19
|
Патология Pathology |
Группа Group |
|||||
|
Группа 1 Group 1 |
Группа 2а Group 2a |
Группа 2б Group 2b |
Группа 3 Group 3 |
Группа 4 Group 4 |
Группа 5 Group 5 |
|
|
Артериальная гипертензия Hypertension |
11 (84,6%) |
17 (100%) |
11 (100%) |
3 (60,0%) |
10 (90%) |
5 (55,6%) |
|
Сахарный диабет Diabetes mellitus |
3 (21,4%) |
6 (35,0%) |
4 (36,3%) |
0 (0%) |
2 (18,1%) |
2 (22,2%) |
|
Хроническая почечная недостаточность Chronic kidney disease |
4 (28,6%) |
3 (17,6%) |
2 (18,1%) |
2 (40,0%) |
0 (0%) |
3 (33,3%) |
|
Хроническая обструктивная болезнь легких Chronic obstructive pulmonary disease |
10 (77%) |
14 (82,3%) |
7 (63,6%) |
1 (20,0%) |
7 (63,6%) |
39 (33%) |
|
Тромботические осложнения Thrombotic complications |
3 (23,1%) |
0 (0%) |
11 (100%) |
1 (20,0%) |
3 (27,2%) |
0 (0%) |
|
Пневмония Pneumonia |
2 (14,2%) |
0 (0%) |
1 (9%) |
5 (100%) |
1 (5%) |
0 (0%) |
|
Онкологические заболевания Oncological diseases |
1 (7,1%) |
0 (0%) |
1 (9%) |
0 (0%) |
11 (100%) |
0 (0%) |
Биологическое повреждение и физиологический стресс от COVID-19 являются значительными. По данным A.G. Mainous и соавт., почти 80% смертей, связанных с COVID-19, происходят по причинам, отличным от респираторных или сердечно-сосудистых (однако следует принимать во внимание, что данное исследование не учитывало тромбоэмболические осложнения) [5]. Доказано, что благодаря тропности вируса около 2030% пациентов, госпитализированных с COVID-19, имеют признаки поражения миокарда [10], в нашем исследовании этот показатель куда выше: от остро возникших и декомпенсировавшихся хронических заболеваний сердца умерли 63% пациентов, что может быть связано со спецификой стационара.
Несмотря на то, что COVID-19 является респираторным заболеванием, обращает на себя внимание связанное с ним повышение риска венозных и артериальных тромботических и тромбоэмболических осложнений [11]. В нашем исследовании они наблюдались в совокупности у 45% пациентов. Частота встречаемости ТЭЛА и других тромботических осложнений была значимо выше у женщин (хи2 = 30,73; р < 0,001; df = 1). Наиболее частыми изменениями гемостаза при COVID-19 являются тромбоцитопения и повышение уровня D-димера, которые связаны с более вероятным риском смерти. Было описано, что пожилые пациенты и пациенты с сопутствующими заболеваниями имеют более высокий риск госпитальной смертности, и в этих двух группах пациентов также наблюдаются более высокие уровни D-димера [6]. Сравнивая время между выздоровлением после НКВИ и наступлением летального исхода, замечено, что тромботические осложнения чаще наступали либо сразу, либо в течение 1–2 мес.; иногда пациент уже имел сформированный инфаркт легкого, но в этих случаях интервал был
Список литературы Анализ летальных исходов реконвалесцентов COVID-19 в многопрофильном стационаре
- Mainous A.G., Rooks B.J., Orlando F.A. Risk of new hospitalization post COVID-19 infection for non-COVID-19 conditions. J. Am. Board Fam. Med. 2021;34:907-913. DOI: 10.3122/jabfm.2021.05.210170.
- Хасанова Д.Р., Житкова Ю.В., Васкаева Г.Р Постковидный синдром: обзор знаний о патогенезе, нейропсихиатрических проявлениях и перспективах лечения. Неврология, нейропсихиатрия, психосоматика. 2021;13(3):93-98. DOI: 10.14412/2074-2711-20213-93-98.
- Desai A.D., Lavelle M., Boursiquot B.C., Wan E.Y. Long-term complications of COVID-19. Am. J. Physiol. Cell Physiol. 2022;322(1):C1-C11. DOI: 10.1152/ajpcell.00375.2021.
- Ayoubkhani D., Khunti K., Nafilyan V., Maddox T., Humberstone B., Diamond I. et al. Post-covid syndrome in individuals admitted to hospital with covid-19: Retrospective cohort study. BMJ. 2021;372:n693. DOI: 10.1136/bmj.n693.
- Методические рекомендации «Медицинская реабилитация при Long-COVID-инфекции». Терапия. 2022;1(Приложение):1-147. DOI: 10.18565/ therapy.2022.1suppl.1-147.
- Donnelly J.P., Wang X.Q., Iwashyna T.J., Prescott H.C. Readmission and death after initial hospital discharge among patients with COVID-19 in a large multihospital system. JAMA. 2021;325(3):304-306. DOI: 10.1001/jama.2020.21465. pmid:33315057.
- Mainous A.G., Rooks B.J., Wu V., Orlando F.A. COVID-19 post-acute sequelae among adults: 12 month mortality risk. Front. Med. (Lausanne). 2021;8:778434. DOI: 10.3389/fmed.2021.778434.
- Konieczny M., Cipora E., Sawicka J., Fal A. Patient Satisfaction with oncological care during the SARS-CoV-2 virus pandemic. Int. J. Environ. Res. Public Health. 2021;18(8):4122. DOI: 10.3390/ijerph18084122.
- Zhao H., Du S., Cai J., Mao Y. Recommendations for medical care of oncological patients during the COVID-19 epidemic: Experiences from China. Updates Surg. 2020;72(2):235-236. DOI: 10.1007/s13304-020-00791-w.
- Mitrani R.D., Dabas N., Goldberger J.J. COVID-19 cardiac injury: Implications for long-term surveillance and outcomes in survivors. Heart Rhythm. 2020;17(11):1984-1990. DOI: 10.1016/j.hrthm.2020. 06.026.
- Hadid T., Kafri Z., Al-Katib A. Coagulation and anticoagulation in COVID-19. Blood Rev. 2021;47:100761. DOI: 10.1016/j. blre.2020.100761.
- Gómez-Mesa J.E., Galindo-Coral S., Montes M.C., Muñoz Martin A.J. Thrombosis and coagulopathy in COVID-19. Curr. Probl. Cardiol. 2021;46(3):100742. DOI: 10.1016/j.cpcardiol.2020.100742.
- Levi M., Thachil J., Iba T., Levy J.H. Coagulation abnormalities and thrombosis in patients with COVID-19. Lancet Haematol. 2020;7(6):e438-e440. DOI: 10.1016/S2352-3026(20)30145-9.


