Анализ причин неблагоприятных исходов и профессиональных ошибок в травматологии по материалам комиссионных судебно-медицинских экспертиз
Автор: Тучик Е.С., Кильдюшов Е.М., Лядова М.В., Гусева С.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 3 (43), 2015 года.
Бесплатный доступ
Авторами статьи произведено исследование по проблеме качества оказания экстренной травматологической помощи с целью изучения и мо- ниторирования случаев, связанных с профессиональными правонарушениями медицинскими работниками на основе анализа «Заключений» комплексных судебно-медицинских экспертиз, проведенных в бюро судебно-медицинской экспертизе ДЗМ за последние три года (2012-2014 г.г.) по материалам уголовных и гражданских дел, связанных с оценкой качества медицинской помощи пострадавшим с травмами опорно-двигательного аппарата (ОДА), который могут повлиять на исход заключений комиссионных экспертиз в случае возникновения конфликтной ситуации.
Медицинская документация, травматологическая помощь, оценка качества, неблагоприятный исход
Короткий адрес: https://sciup.org/142211213
IDR: 142211213 | УДК: 616-
Текст научной статьи Анализ причин неблагоприятных исходов и профессиональных ошибок в травматологии по материалам комиссионных судебно-медицинских экспертиз
В последнее время отмечается усиление правовой составляющей в отношениях врача и пациента [1, 2]. При этом определенный вклад в исследование проблемы оценки качества оказания медицинской помощи (в том числе и в травматологии), несомненно, вносит судебно-медицинская экспертиза, поскольку специфика теории и практики судебной медицины в решении данных вопросов состоит в непосредственном изучении и мониторировании случаев, связанных с профессиональными правонарушениями медицинскими работниками [3]. С учетом тенденции роста судебных исков пациентов к медицинским организациям, изучение в медиком-экспертом отношений причин ненадлежащего оказания экстренной травматологической помощи потерпевшим является своевременным и актуальным [4,5]. Основанием для проведения настоящего исследований обусловлено отсутствием в медицинской литературе достаточных сведений по указанной проблеме.
Для достижения поставленной цели нами проанализированы «Заключения» комплексных судебно-медицинских экспертиз, проведенных в бюро судебно-медицинской экс- пертизе ДЗМ за последние три года (2012-2014 г.г.) по материалам уголовных и гражданских дел, связанных с оценкой качества медицинской помощи. По данным статистики за указанный период было выполнено 325 экспертиз. Практически все проведенные экспертизы касались работы ЛПУ как государственной формой собственности (97,4%), так и частной (2,6%). Из этого числа в отношении травматологических больных было выполнено 38 экспертиз, которые составили в 2012 году 7 случаев, в 2013 –14 и в 2014 – 17, что свидетельствует о динамике значительного их роста.
Удельный вес экспертиз, связанный с оценкой качества медицинской помощи травматологическим пациентам в рамках доследственной проверки в уголовном судопроизводстве составил 28 случаев (73,7%.)
При оценке качества оказания медицинской помощи по экспертизам качества оказания травматологической помощи анализу подвергались такие показатели, как:
правильность оформления и ведения медицинской документации, которая является в этих случаях основным из видов юридических доказательств по делу [6,7];
описание общего и локального (травматологического) статуса пациента при обращении пострадавшего за МП на основании сведений в предоставленных медицинских документах;
характер и объем предполагаемого обследования и лечения данному потерпевшему с учетом имевшихся соматических заболеваний в соответствии с общепринятыми требованиями на основании практического опыта и данных медицинской литературы;
наличие обоснования характера и объема травматологической помощи в данном конкретном случае (объем диагностических исследований, привлечение дополнительных специалистов);
отражение закономерного исхода лечения, при надлежащем его выполнении;
определение этапов травматологической помощи, на которых были допущены дефекты (скорая медицинская помощь, травмпукт, приемное и/или реанимационное отделения стационара, травматологическое отделение медицинской организации, и пр.), кем из врачей (или среднего медицинского персонала) и их влияние на исход и течение травматической болезни;
соответствие оказания экстренной травматологической помощи нормативно-правовым документам, регламентирующие этот вид медицинской деятельности;
определение степени тяжести вреда здоровью, как самой травмой, так и при оказании травматологической помощи, с установлением причинно-следственной связи;
каков закономерный исход травмы при отсутствии лечения;
имелась ли реальная возможность избежать наступивших осложнений в конкретном случае.
Наряду с этим, при экспертном анализе качества ведения медицинских карт стационарных и амбулаторных больных также внимание обращалось на следующие составляющие: соответствие выставленного диагноза МКБ-10; наличие исправлений, подчистки, наклейки в медицинской документации, которые могут рассматриваться как сделанные задним числом (ввиду чего являются недопустимыми); описание местного статуса; характера повреждения ОДА; проведенного объема диагностических и лечебных мероприятий и их соответствие стандартам и протоколам лечения; влияние выявленных упущений на исход.
Ведение медицинской документации нами оценивалось как «отличное» в том случая, если по медицинской документации комиссия научно-обосновано и мотивировано смогла утвердительно ответить на поставленные следственными органами вопросы; «хорошее» – когда имелись недостатки в ведении медицинской документации, но принципиально не влиявшие на суждение о характере повреждения, тяжести его течения, правильности проведения диагностических и лечебных мероприятий; «удовлетворительное» - имевшиеся упущения существенно затрудняли дать объективные ответы на вопросы следствия или носили предположительный характер; «неудовлетворительное» - в записях отсутствуют сведения о течении травматического процесса в динамике, что не позволяло охарактеризовать правильность тактики ведения потерпевшего, проведения диагностических и лечебных мероприятий. Нами установлено, что по выводам экспертов комиссионной СМЭ «отличное» и «хорошее» ведение медицинской документации отмечено в 42,1% наблюдений дел, «удовлетворительное» и «неудовлетворительное» в 57,9%.
Ретроспективный анализ комиссионных экспертиз по делам врачей-травматологов показал, что их нарушения при оказании МП можно систематизировать по следующим категориям: тактико-диагностические, лечебные, информационно-деонтологические, организационные, комплексные. Распределение по характеру указанных упущений на этапах оказания экстренной травматологической МП показано на рисунке.
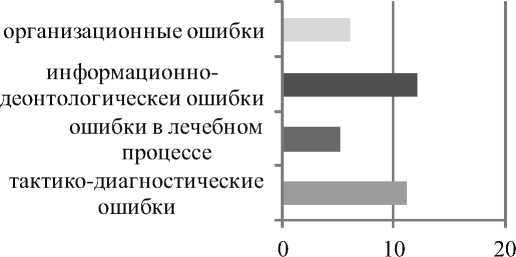
Распределение выявленных ошибок в оказании травматологической помощи по характеру упущений
Иллюстрируемый материла наглядно демонстрирует, что превалируют информационно-деонтологические (31,5%) и тактико-диагностические ошибки (28,9%). В качестве примера может служить следующее наблюдение.
Пострадавший О., 29 лет был доставлен СМП в ГКБ №А 18.06 в 10:24 с диагнозом: «Закрытый перелом нижней трети правого предплечья от 12.06., инфицированная рана правого предплечья, кисти. Алкогольный делирий». При осмотре дежурным травматологом пациент жаловался на боли в нижней трети правого предплечья. Со слов потерпевшего во время драки с неизвестными лицами 12.06. получил травму руки, обращался в районный травмпунк, где выставлен диагноз: закрытый перелом 5 пястной кости справа и произведена иммобилизация правого предплечья тыльной гипсовой лонгетой. Объективно: АД 130/80 мм рт. ст., ЧДД 18 в 1 мин. Локально: при снятии гипса по ладонной поверхности в нижней трети правого предплечья определяется ссадина 3,4х4 см, кисть отечна, пальпаторно болезненная. Движения пальцев кисти затруднено из-за отека. Чувствительность не нарушена. На рентгенограммах: костно-травматической патологии не выявлено. Диагноз: ушиб мягких тканей правой кисти, предплечья. Ссадина обработана, перевязана. В госпитализации не нуждается. Выписан 18.06 в 13:40. Рекомендовано: дополнительное лечение в травмпункте по месту жительства. Консультация психиатра в плановом порядке. В общем анализе крови от 18.06 в 12:00: гемоглобин – 159 г/л, лейкоциты – 27,0; СОЭ – 8 мм/ч. Однако 18.06. в 17:00 в экстренном порядке потерпевший госпитализирован в хирургическое отделение ГКБ № Б с жалобами на отек, боль, потерю чувствительности и движений в пальцах правой руки, общую слабость недомогание. При осмотре хирургом: состояние тяжелое, в сознании, вял, заторможен. Окраска кожи и слизистых бледная, кожные покровы влажные. ЧД 22 в 1 минуту. Одышка в покое при минимальной нагрузке. АД 100,70 мм рт. ст., пульс 79 в 1 мин. Локальный статус: правая верхняя конечность цианотично-черного цвета на кисти и предплечье, холодная на ощупь. Чувствительность и движения в пальцах отсутствуют. Некротические изменения кожи правой кисти и предплечья. Отек кисти плеча, с переходом на грудную клетку и правую половину шеи. Выставлен диагноз: посттравматическая тотальная анаэробная гангрена правой верхней конечности, тромбоз артерий предплечья кисти. Сепсис. Септический шок. В этот же день в 23:30 выполнена операция - экзартикуляция в правом плечевом суставе. Несмотря на проводимые лечебные мероприятия смерть пациента на 17-й день пребывания в стационаре (05.07 в 18:40). Диагноз заключительный клинический. Основной: тотальная высокая анаэробная флегмона правой верхней конечности, опер. 18.06. Осложнения основного: тяжелый сепсис, септический шок, анемия, ТЭЛА, острая сердечнососудистая недостаточность. Сопутствующие: перелом 5-й пястной кости справа. Гепатит С.
Согласно «Заключению» комплексной судебно-медицинской экспертизы: «…при оказании медицинской помощи О., в ГКБ № А врачом-травматологом имели место следующие диагностические и тактические недостатки: недооценка тяжести состояния больного, не определено наличие или отсутствие пульсации на поврежденной конечности, неправильная интерпретация патологических изменений в области правой верхней конечности, не принят во внимание диагноз врача СМП с указанием «инфицированной раны», не определены показания к госпитализации, не приняты во внимание лабораторные показатели крови, свидетельствующие о наличие у пациента воспалительной реакции. Вышеуказанные недостатки при оказании медицинской помощи не позволили врачу установить правильный диагноз, то есть диагноз в ГКБ № А «ушиб мягких тканей правой кисти и предплечья» был установлен неправильно. Высказаться о наличии или отсутствии причинно-следственной связи между наступлением смерти О. и обнаруженными недостатками не представляется возможным в связи с отсутствием акта патологоанатомического вскрытия».
Следует иметь в виду, что неблагоприятный исход при оказании экстренной травматологической помощи не всегда связан с профессиональными правонарушениями со стороны медицинских работников. По результатам наших исследований неблагоприятный исход при оказании травматологической помощи в 15,7% был обусловлен объективными причинами (соответственно в равном числе случаев): характером травмы и тяжестью травмы, кратковременностью пребывания пациента отделении; наличием сопутствующего соматического заболевания либо психическим состоянием пациента.
Таким образом, при судебно-медицинской оценке качества оказания медицинской помощи потерпевшим травматологического профиля особое внимание необходимо уделять ведению медицинской документации. Как показали результаты исследования, в ней должны быть отражены такие сведения как подробное изложение времени и условий возникновения травмы, ее характер и особенности течения травматической болезни к моменту обращения пациента в медицинское учреждение. Для профилактики конфликтных ситуаций имеет значение обоснование тактики ведения пострадавшего, а также соответствие назначений диагностических и лечебных мероприятий стандартам оказания МП, сроков и объема их выполнения. В медицинской документации при оказании экстренной помощи травматологическим больным важно отражать особенности течения травматического процесса в динамике, с обеспечением в необходимых случаях, осмотра пациента консилиумом врачей с обоснованием дальнейшей медицинской тактики.
Список литературы Анализ причин неблагоприятных исходов и профессиональных ошибок в травматологии по материалам комиссионных судебно-медицинских экспертиз
- Пашинян, Г.А. Проблема квалификации деяний, посягающих на здоровье человека, в связи с введением в действие медицинских критериев определения степени тяжести вреда, причиненного здоровью человека/Г.А.Пашинян, И.В.Ившин//Медицинская экспертиза и право -2009. -№ 1. -С.16-20.
- Тучик, Е.С. О соблюдении законности при производстве судебно-медицинских экспертиз по материалам гражданских и уголовных дел /Е.С.Тучик, А.В. Скребнев //Перспективы развития и совершенствования судебно-медицинской службы РФ. 5-й Всероссийский съезд судебных медиков: Материалы// под ред. B. Н.Крюкова и др.- М.: Астрахань. - 2000. - С.51-52
- Баринов, Е.Х. Роль медицинской документации при проведении комиссионных судебно-медицинских экспертиз по уголовным и гражданским делам, связанным с профессиональными ошибками и дефектами оказания медицинской помощи/Е.Х.Баринов, Б.М.Муздыбаев, П.О.Ромодановский, Д.В. Фролов, Е.Н.Черкалина, Н.А.Михеева//Медицинская экспертиза и право. -2010. -№ 4. -С.22-25
- Клевно, в.А. О необходимости дальнейшего совершенствования судебно-медицинской экспертизы в Российской Федерации/В.А. Клевно//Проблемы экспертизы в медицине. -2006. -№ 2. -С. 62-66.
- Буромский, И.в. Предложения по стандартизации терминологии, используемой при оценке качества оказания медицинской помощи/И.В.Буромский, Е.М.Кильдюшов//Судебномедицинская экспертиза. -2007. Т. 50. -№ 3. -С. 17-20.
- Полуев, в.И. О значении первичной медицинской документации при оценки качества оказания стоматологической помощи пациентам/В.И. Полуев, Е.С. Тучик, В.Д. Вагнер, А.А. Логинов//Экономика и менеджмент в стоматологии. -2000.-№ 2. -C. 66 -67
- Полуев, в.И. Еще раз к вопросу о значении медицинской документации/В.И. Полуев, Е.С. Тучик, А.А. Логинов//Экономика и менеджмент. -2002. -№ 2 (7). -С. 11 -13.


