Анализ результатов малоинвазивного эндопротезирования коленного сустава у пациентов пожилого и старческого возраста
Автор: Приходько Виктор Савельевич, Тарбушкин Антон Александрович, Шилин Антон Павлович, Усманов Дамир Ниямович, Морозов Дмитрий Сергеевич, Прохорова Марина Юрьевна
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 5 (45), 2015 года.
Бесплатный доступ
В данной статье рассматриваются перспективы развития, задачи и основные сложности, связанные с малоинвазивным тотальным эндопротезированием коленного сустава у пациентов пожилого и старческого возраста. Проанализированы результаты оперативного лечения 170 пациентов, которым было выполнено 210 операций тотального эндопротезирования коленного сустава на базе ФГАУ «Лечебно-Реабилитационный Центр» МЗ РФ в период с 2012 год по 2015 год. Первичное тотальное эндопротезирование коленного сустава с использованием малоинвазивной техники выполнено в 75 случаях (35,7%), которые вошли в первую группу обследуемых. Вторую группу составили пациенты (135 операции, 64,3%), оперированные с использованием классического доступа. Средний возраст больных составил 75,3 года. Полученные результаты показали, что применение малоинвазивного доступа при тотальном эндопротезировании коленного сустава позволяет снизить количество возможных осложнений, риски, связанные с операцией у пациентов пожилого и старческого возраста, а также восстановить функцию конечности в кратчайшие сроки.
Коленный сустав, малоинвазивное эндопротезирование, пожилой хирургический больной
Короткий адрес: https://sciup.org/142211233
IDR: 142211233
Текст научной статьи Анализ результатов малоинвазивного эндопротезирования коленного сустава у пациентов пожилого и старческого возраста
Заболевания костно-мышечной системы в России как причина первичной инвалидности занимают третье место (8%) уступая болезням системы кровообращения (53%) и злокачественным новообразованиям (16,4%) [7]. На долю гонартроза приходится 31,2% болезней крупных суставов. [5, 6]/ Единственным эффективным методом лечения у па- циентов с терминальной стадией заболевания и длительным болевым синдромом является эндопротезирование коленного сустава (Абельцев В.П., 2007; Нуждин В.И., Кудинов О.А., Загородний Н.В. с соавт., 2011; Канаев А.С., 2012; Корнилов Н.Н., Куляба Т.А., Федоров Р.Э., 2012; Stevens J. E. et al., 2012). Ежегодно в мире выполняется около 1 миллиона таких операций, в России – чуть более 20 000. (Тихи-

лов Р.М., Воронцова Т.Н., Черный А.Ж., Лучанинов С.С., 2012). С каждым годом количество этих больных и число выполняемых операций растет. [1]
Большая масса пациентов с гонартрозом являются пожилого и старческого возраста, что связано со снижением возможностей организма к компенсации на протяжении лет, нарушением трофики тканей, многократными микротравмами в течение длительного времени [13, 15]. Тотальное эндопротезирование коленного сустава (ТЭКС) позволяет в кратчайшие сроки купировать болевой синдром, устранить имеющуюся деформацию и восстановить функцию сустава [8, 11]. Эндопротезирование – само по себе, одна из самых сложных ортопедических операций, как для пациента, так и для хирурга. [3, 16] Кроме того, при замене коленного сустава, интраоперационно определяются неизбежно поврежденные важные мягкотканые структуры, которые принимают участие в стабилизации и кинематике сустава [4, 18]. Это является дополнительной сложностью в реабилитации пациентов пожилого и старческого возраста, у которых изначально помимо патологически измененного мышечно-связачного аппарата, имеется пониженный болевой порог, мышечная дистрофия и сниженная трофика тканей [2, 9]. Применение малоинвазивного доступа помогает снизить не только интраоперационную кровопотерю, ускорить заживление тканей, но также легче и быстрее реабилитироваться [10, 23].
Однако за последние годы число артропластик коленного сустава прогрессивно возрастает [12, 17]. Это связано как с появлением новых высокотехнологичных имплантов, позволяющих использовать их при самой различной патологии коленного сустава, так и с накоплением опыта выполнения подобных операций [14, 19]. Несмотря на значительное количество методик проведения тотального эндопротезирования коленного сустава (ТЭКС), наблюдается до 10-12% неудовлетворительных результатов операций в виде нарушения статики и стабильности коленного сустава [20, 21]. Наличие неудовлетворительных результатов также связано с постоянно растущими требованиями пациента. В связи с этим нам представляется актуальным поделиться своим опытом малоинвазивного эндопротезирования коленного сустава за 4 года использования данной техники на базе травматолого-ортопедического отделения ФГАУ «ЛРЦ» МЗ РФ. Методика малоинвазивного эндопротезирования позволяет осуществить установку традиционного тотального импланта коленного сустава через доступ в 8-10 см, тогда как обычно операционный разрез составляет до 20-25 см. [22] Малоинвазивные технологии включают в себя минимальный доступ, выполненный по показаниям с применением специальной техники, инструментария и оптических средств, улучшающих интраоперационную визуализацию, это многоэтапная тактика и комплекс периоперационных мероприятий, направленные на снижение травматичности операции и числа осложнений, обусловленных операцион- ной травмой (Тихилов Р.М., 2013). Данная технология несет в себе массу преимуществ, вследствие чего интенсивность болевого синдрома намного ниже, что особенно важно в раннем послеоперационном периоде.
Пациенты пожилого и старческого возраста требуют к себе совершенно особенного отношения. Всех возрастных больных объединяют общие возрастные проблемы: высокий порог болевой чувствительности (поздняя обращаемость, мультисистемные сопутсвующие заболевания, отягощающие периоперационный период: сердечно-сосудистой и дыхательной систем, эндокринной системы (сахарный диабет, ожирение, гипотиреоз); опорно-двигательного аппарата (хронический болевой синдром, полиартрозы), нервной системы, пищеварительного тракта; иммунной системы; свертывающей и кроветворной системы; снижение репаративной способности тканей (высокий риск развития хирургических осложнений); ятрогения (от назначения лекарства до вынужденных неправильных решений хирурга). Также возникают анестезиологические проблемы: наличие сопутствующих интеркуррентных заболеваний, увеличение чувствительности к опиоидам и барбитуратам (гипотензия при вводном наркозе), восстановление сознания, мышечного тонуса и спонтанного дыхания после операции, интраоперационная гипотермия, хрупкость костей, тугоподвиж-ность суставов, повышенная чувствительность к ишемии при сдавлении различных участков тела, риск развития когнитивных дисфункций и делирия (15-36% на 10-65%, увеличение сроков госпитализации в 2-3 раза), обездвиживание, нарушение естественного питания, катетеризация мочевого пузыря, пролонгированная ИВЛ, полифармация. Пути решения проблем хирургии пациентов пожилого и старческого возраста: уменьшение операционной травмы, грамотное проведение анестезии и периоперационной интенсивной терапии, ранняя активизация и реабилитация в послеоперационном периоде. Пациентов необходимо информировать о возможных осложнениях, предупреждать о возможных трудностях в реабилитации, при этом поддерживать психо-эмоциональный настрой пациента на успех. Ошибочное мнение – не оперировать таких больных. Другое ошибочное мнение – активно-выжидательная тактика.
Цель исследования
Улучшить результаты лечения и ускорить восстановление пациентов пожилого и старческого возраста с заболеваниями коленного сустава с помощью технологии тотального эндопротезирования малоинвазивным доступом.
Материалы и методы
Под наблюдением находились 170 пациентов, которым было выполнено 210 операций тотального эндопротезирования коленного сустава в травматолого-ортопедическом отделении ФГАУ «ЛРЦ» МЗ РФ в период с 2012 год по 2015 год. У 40 пациентов операция выполнена на обоих колен- ных суставах. Лечение проведено у 142 (67,6%) женщин и 68 (32,4%) мужчин. Возраст больных варьировал от 65 до 89 лет (средний возраст составил 75,3 года).
Основными показаниями к операции тотального эндопротезирования коленного сустава явились: гонартроз любой этиологии III стадии, в том числе состояния, после операций на мышечно–связочном аппарате коленного сустава с развитием посттравматического гонартроза; деформацией суставных поверхностей с болевым синдромом и нарушением функции суставов; гонартрозы II стадии при наличии выраженного болевого синдрома и неэффективности неоднократных курсов консервативного лечения или наличием асептического некроза суставных поверхностей по данным магнитно-резонансной томографии; неудовлетворительные результаты лечения консолидированных переломов мыщелков бедренной и большеберцовой костей.
Первичное тотальное эндопротезирование коленного сустава с использованием малоинвазивной техники выполнено в 75 случаях (35,7%), которые вошли в первую группу обследуемых. Вторую группу составили пациенты (135 операций, 64,3%), оперированные с использованием классического доступа. Наиболее частой патологией был идиопатический дегенеративно-дистрофический гонартроз — 137 (65,3%) операции, несколько реже – посттравматический гонартроз — 51 (24,3%), ревматоидный артрит и другие системные заболевания — 22 операции (10,5%). Критериями отбора для малоинвазивного тотального эндопротезирования были сохранность эластичности мягких тканей, нормальный вес, минимальная степень фронтальной деформации. Обычный доступ использовался при более выраженных дегенеративных изменениях в суставах, нестабильности I-II степени, ожирении. Возраст пациента не влиял на отбор.
Оперативная техника
Во всех случаях применялась soft tissue orientated оригинальная хирургическая техника с сохранением задней крестообразной связкой. Тип малоинвазивного доступа выбран quadriceps-sparing. Все операции выполнены одной хирургической бригадой.
Применялась миниинвазивная методика эндопротезирования коленного сустава с помощью специального инструментария. Особенностью использования инструментария являлось выполнение резекции бедренной и большеберцовой костей из укороченного парапателлярного разреза. Доступ заканчивали у нижнего края четырехглавой мышцы бедра, не повреждая ее, надколенник отводился или поворачивался на разных этапах операции без вывихивания. «Зона доступности» увеличивалась после резекции остеофитов надколенника и мыщелков бедренной и большеберцовой костей.
При миниинвазивном доступе к коленному суставу необходимо осуществить достаточный обзор мыщелков бедра и голени и одновременно защитить суставную поверхность над- коленника и собственную связку надколенника от травмати-зации осцилляторной пилой и другими инструментами. Выполняли точную интрамедуллярную установку резекционного блока бедренной кости. Затем проводили одномоментную резекцию суставной поверхности бедренной кости по направлению от медиального к латеральному мыщелку. Одномоментное выполнение опилов медиального и латерального мыщелков бедренной кости сокращало длительность и травматичность операции, объем интраоперационной кровопотери. После поэтапной резекции по стандартным общепринятым нормам с определением точных величин наклонов и размерных соотношений в каждом конкретном случае выполнялась имплантация компонентов. (Рис.1) У одного (1,3%) больного выполнить операцию из миниинвазивного доступа не удалось, доступ был увеличен в проксимальном направлении. У пациентов с ревматойдным артритом вследствие дефекта мягких тканей из-за рубцового перерождения и гипертрофированной синовиальной оболочки, применение техники малоинвазивного доступа остается сомнительным вследствие невозможности выполнения синовэктомии в достаточном объеме.
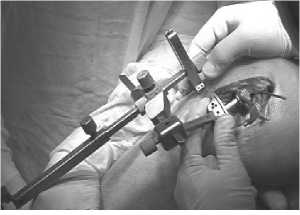
Рис.1. Малоинвазивный доступ при тотальном эндопротезировании коленного сустава. Этап операции: установка шаблона для резекции большеберцовой кости по переднемедиальной поверхности.
Технически выполнение малоинвазивной операции несколько сложнее классической и требует определенного опыта хирурга. Доступ выполнялся с сохранением четырехглавой мышцы, из-за чего опилы производились с боковой поверхности. В некоторых случаях, где требовался большой размер бедренного компонента, доступ приходилось незначительно расширить. Средняя продолжительность операции малоинвазивного протезирования составила 46 ± 7,7 мин, что на 23 минуты короче классического эндопротезирования. Хотя это можно объяснить тем, что обычный доступ использовался в более сложных случаях и далеко зашедшей стадии заболевания, то есть с более выраженными деформациями. Кровопотеря по дренажу за первые сутки после операции в первой группе составила 100-300 мл, во второй - от 200 до 800 мл. Необходимость в гемотрансфузии после операции возникла у 12 пациентов исключительно во второй группе (5,4% от общего числа пациентов). Во всех случаях применялся костный цемент стандартной вязкости. Малоинвазивное эндопротезирование несет в себе и опре- деленные ятрогенные опасности, которые могут случиться из-за ошибок в пространственной ориентации, сохранение излишков вытесненного цемента в сустав, что ведет к повреждению, и как следствие быстрому износу, полиэтиленового вкладыша, ятрогенное повреждение мягких тканей, особенно связки надколенника, большеберцовой коллатеральной связки и сосудисто-нервных образований.
Противопоказаниями к малоинвазивному тотальному эндопротезированию были окружность бедра более 55 см, сгибание в коленном суставе менее 120 градусов, дефицит разгибания более 15 градусов, фронтальная деформация более 15 градусов, дистальное прикрепление m. vastus medialis obliqus, занимающее более 60% длины надколенника, предшествующие артротомии, костные дефекты, выраженный остеопороз, патология разгибательного механизма коленного сустава, состояния после операций на мышечно-связачном аппарате из-за рубцов и спаек. У пациентов с множественными внутрисуставными инъекциями глюкокортикостероидов (обычно «Дипроспаном») в анамнезе, как правило, выявлялось выраженное дегенеративное повреждение мышечно-связочного аппарата, что не давало возможности выполнить малую инвазию.
Результаты исследования
Анализу были подвергнуты данные клиникорентгенологического обследования пациентов, оперированных в срок от 3 месяцев до 3 лет. В сроки от 3 месяцев до 1 года наблюдались 50% больных, от 1 года до 3 лет – 50 %. Клиническая оценка результатов лечения проводилась по Оксфордской шкале для коленного сустава из 12 – пунктов (Oxford – 12 item knee score). Данный способ оценки позволяет оценить анатомические и функциональные исходы после артропластики коленного сустава. Он состоит из 12 вопросов, в которые входят как оценка функции сустава, так и болевая шкала, оценка социального статуса пациента. По каждому пункту таблицы оценка производится по 5 баллам. При сумме баллов 50–60 – результат лечения считается неудовлетворительным, от 40 до 49 баллов – удовлетворительным, от 30 до 39 баллов – хорошим и при сумме менее 30 баллов – отличным. Подсчет баллов по тесту производится простым суммированием. Для субъективной оценки боли в раннем и отдаленном послеоперационных периодах использовалась наиболее простая и распространенная визуально-аналоговая шкала боли (ВАШ).
У пациентов первой группы уже на 1 сутки после операции и далее в раннем послеоперационном периоде отмечался незначительный болевой синдром, что позволило начать активные движения в коленном суставе на раннем сроке. Соответственно удовлетворительные результаты и восстановление полного объема движений в коленном суставе были достигнуты к 3-4 неделям после операции. У 7 пациентов с посттравматическим гонартрозом результаты были несколь- ко хуже в сравнении со средними результатами группы, тем не менее, объем движений в коленном суставе был больше, чем до операции и субъективно пациенты отмечали явное улучшение. Данные пациенты до и после операции проходили курс занятий лечебной физкультуры для разработки движений в коленном суставе с использованием механотерапии. Вследствие малой интраоперационной кровопотери у пациентов в раннем периоде отсутствовали анемия, слабость и головокружение. Обезболивание наропином в течение 2-3 дней после операции также повлияло на более раннее общее восстановление и начало активности. Длительное заживления кожной раны при краевом некрозе кожи (около 6 недель) имело место у двух пациентов из первой группы, и связано с сахарным диабетом и ранней чрезмерной физической активностью. Пациентам обеих групп проводилась адекватная антикоагулянтная терапия пероральными препаратами, а также низкомолекулярными производными гепарина. Неврологических, тромбоэмболических осложнений, развития контрактур в первой группе пациентов не наблюдалось.
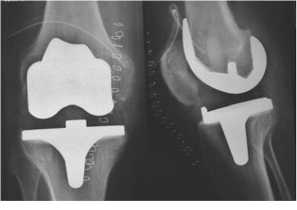
Рис. 2. Клинический пример. Рентгенограммы пациентки с тоталь- ным эндопротезом коленного сустава, установленного из малоинвазивного доступа. 1-е сутки после операции
У пациентов второй группы в 3 случаях с сахарным диабетом и избыточной жировой клетчаткой на нижних конечностях (1,35% от общего числа), имелся частичный краевой некроз в области послеоперационной раны. Этим больным выполнялись перевязки с растворами антисептиков и мазью «Левомеколь», и в дальнейшем в срок до 5 недель наблюдалось полное заживление. Неврологических осложнений не было. Хотя в западной литературе описываются случаи пареза малоберцового нерва. У 5 пациентов (3,7%) сгибание в коленном суставе были недостаточными (менее 30°) в сроки более трёх лет после операции. Тромбоэмболические осложнения поверхностных вен голеней диагностировались у 7 больных (3,1%) на 2-3 сутки после операции и были купированы консервативными мероприятиями под динамическим ультразвуковым контролем и на исход лечения не повлияли.
В послеоперационном периоде на 90 сутки средняя функциональная оценка коленного сустава составляла в среднем 45 баллов, в первой группе — 39 баллов, во второй — 47 баллов. Через 3 года после операции средняя функциональная оценка коленного сустава равнялась соответственно в
среднем 30 и 38 баллов. Следует отметить, что для купирования послеоперационного миогенного болевого синдрома пациентам 1-й группы требовался всего один курс физиолечения, в то время как, пациенты 2-й группы проходили длительный противовосполительный курс терапии болей миогенного характера при стандартных доступах.
У пациентов всех групп при осмотре через 6 месяцев и 1 год I степень фиксации компонентов эндопротеза отмечена у всех больных. Через 3 года после операции в группе больных с дегенеративно-дистрофическим гонартрозом I степень фиксации отмечена у 135 пациентов (98,5%) и II степень у двух (1,5%). Среди пациентов с посттравматическим гонартрозом I степень фиксации имела место у 50 оперированных (98,0%) и II степень у одного (2,0%). В группе больных с ревматоидным артритом и другими системными заболеваниями степень фиксации компонентов при осмотре через 3 года была несколько хуже. Ни в одном случае через 6 месяцев и 1 год не выявлено рентгенологических признаков неравномерного износа полиэтиленового вкладыша и образования послеоперационных оссификатов. Через 3 года после операции износа полиэтиленового вкладыша также не отмечалось, однако, послеоперационные оссификаты незначительных и умеренных размеров, непрепятствующих функции сустава, диагностированы у 27 пациентов: среди больных с дегенераитивно-дистрофическим гонартрозом – 14, с посттравматическим - 7 и оперированных по поводу ревматоидного артрита - 10. Связи между способом и степенью фиксации, износом вкладыша, а также образованием оссификатов не прослеживалось. Следует отметить, что пациенты пожилого и старческого возраста требуют к себе повышенного внимания.
Выводы:
-
1. Малоинвазивное первичное тотальное эндопротезирование коленного сустава позволяет начать более раннюю активизацию, сокращает сроки реабилитации и легче переносится пациентами пожилого и старческого возраста с сопутствующей соматической патологией, то есть снижает финансовые и энергозатраты в целом.
-
2. У пациентов с ревматойдным артритом применение техники малоинвазивного доступа сомнительно вследствие невозможности синовэктомии.
-
3. Использование методики малоинвазивного эндопротезирования коленного сустава возможно в сложных клинических случаях и приводит к снижению осложнений и неудовлетворительных результатов, при этом не влияет на выживаемость эндопротеза при условии отличной хирургической техники и отточенных навыков.
Список литературы Анализ результатов малоинвазивного эндопротезирования коленного сустава у пациентов пожилого и старческого возраста
- Астапенко, М.Г. Клинические формы и варианты течения первичного деформирующего остеоартроза/М.Г. Астапенко, К.В. Баятова, В.М. Чепой//Ревматология. 1986. -№ 4. -С. 10-13.
- Белокрылов, Н.М. Результаты хирургического лечения деформирующего гонартроза/Н.М. Белокрылов//Пермский медицинский журн. 1998. -№ 1. -С. 46-47.
- Денисов, А.С. Технические предпосылки повышения стабильности бесцементных эндопротезов крупных суставов/А.С. Денисов, Ю.И. Няшин, Ю.В. Акулич//Материалы 2 Пленума Ассоциации травматологов-ортопедов России. Ростов-на-Дону, 1996. -С. 233-235.
- Ермолаев, Е.К. эндопротезирование коленного сустава: Ав-тореф. дис. канд. мед. наук/Е.К. Ермолаев. -СПб., 1994. -16 с.
- Зеленяк, К.Б., Серебряков, А.Б. Сравнительное исследование различных доступов при тотальном эндопротезировании коленного сустава. // «Саратовский научно-медицинский журнал» //, 2010, Том 6, № 4, С. 834 - 841.
- Сикилинда В.Д., Алабут А.В. Малые доступы при эндопротезировании коленного сустава//Травматология и ортопедия России. -2006. -№ 2 (40). -С. 269-270.
- Сикилинда В.Д., Алабут А.В., чесников С.Г. Перспективы малоинвазивного эндопротезирования коленного сустава//Травматология и ортопедия XXI века: сб. тез. докл. VIII с-да травматологов-ортопедов России. -Самара, 2006. -С. 619.
- Сикилинда В.Д., Трясоруков А.И., Зиновченков В.А. Перспективы малоинвазивного эндопротезирования крупных суставов//Современные технологии в травматологии и ортопедии: сб. тез. 3-го Междунар. конгр. -М., 2006. -Ч. 2 -С. 110.
- Сикилинда В.Д., Алабут А.В. Предварительные результаты анатомического исследования коленного сустава//Качество жизни пациента как основной критерий эффективности медицинской помощи: материалы конгр. ассоц. ортопедов-травматологов ЮФО, 17 нояб. 2006 г., Кисловодск. -Ростов н/Д, 2006. -С. 36-37.
- Сикилинда В.Д., Алабут А.В. Хирургия малых доступов при эндопротезировании коленного сустава: учебно-методическое пособие для аспирантов, клинических ординаторов и интернов. -Ростов н/Д, 2013. -24 с.
- Троценко, в.в. Принципы лечения больных с посттравматическим гонартрозом в поздних стадиях заболевания/В.В. Троценко, С.В. Каграманов//Материалы Конгресса травматологов-ортопедов России с международным участием. Ярославль, 1999. -С. 383 -384.
- Шапиро К.И. Статистика повреждений и заболеваний коленного сустава. Л. 1981 С.3-5
- Canale S.T., Beaty J.H. Campbell's Operative Orthopaedics. 11th Edition. 4-Volume Set with DVD-rOm. Memphis: Mosby Elsevier, 2007. 4899 p. iSBN 978-0-323-04449-3
- Coon T. Proceedings of Less and Minimally invasive Surgery (L/MiS)//Joint Arthroplasty Symposium. MiN TKR. Pittsburgh, June, 2003. P. 155-158.
- Dalury D.F., Dennis D.A. Mini-incision total knee arthroplasty can increase risk of component malalignment//Clin. Orthop. Relat Res. 2005. Vol. 440. P. 77-81.
- Engh G.A., Parks N.L. Surgical technique of the midvastus arthrotomy//Clin. Orthop. Relat. Res. 1998. Vol. 421. P. 351-270.
- Giuffre, Б.М.7/APLAR Congress of Rheumatolog, 8-th. Melbourne, 1996.-P. 178A.
- Gupta, K.B. Radiographic evaluation of osteoarthritis / K.B. Gupta, J. Duryea B.N. Weissman // Radiol Clin North Am. 2004. - V 42(1).1. P. 11- Goradia, V.K. Chronic lateral knee instability treated with a high tibial osteotomy / V.K. Goradia, Van Allen // J. Arthroscopy. 2002. - V 18(7). -P.807-11
- Haas S.B., Cook S., Beksac B. Minimally invasive total knee replacement through a mini midvastus approach: a comparative study//Clin. Orthop. Relat. Res. 2004. Vol. 428. P. 68-73.
- Hinterwimmer, S. Patella kinematics and patello-femoral contact areas in patients with genu varum and mild osteoarthritis/S. Hinterwimmer, von R. Eisenhart-Rothe, M. Siebert//Clin Biomech (Bristol, Avon). 2004, -V.19(7). -P.704-10.
- Scuderi G.R., Tenholder M., Capeci C. Surgical approaches in mini-incision total knee arthroplasty//Clin. Orthop. Relat. Res. 2004. Vol. 428. P. 61-67.
- Tria A.G., Coon T.M. Minimal incision total knee arthroplasty: early experience//Clin. Orthop. Rel. Res. 2003. Vol. 416. P. 185-190.
- Wirth C.J., Wallace A.W., Munnuera L. Results of the interax-knee international multicenter clinical trial at five years follow-up//iii Congress European Federation of National Associations of Orthopedics and Traumatology/Abstracts of posters and videos. Barselona, 1997. P. 346.


