Анатомо-функциональная семиотика структурных изменений при истинном диафизарном дефекте большеберцовой кости (по материалам клиники центра «ВТО» им. акад. Илизарова)
Автор: Чевардин Александр Юрьевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2010 года.
Бесплатный доступ
Проведен клинико-рентгенологический анализ результатов обследования 181 больного с диафизарным дефектом большеберцовой кости различного генеза, поступивших на лечение в клинику Центра. Замещение дефекта осуществлялось по методикам «РНЦ «ВТО» им. акад. Илизарова» с образованием межберцовых синостозов.
Анализ, диафизарный дефект, большеберцовая кость, межберцовый синостоз
Короткий адрес: https://sciup.org/142121311
IDR: 142121311
Anatomic-and-functional semiotics of structural changes for a true tibial shaft defect (by the materials of RISC "RTO" clinic)
The clinical-and-roentgenological analysis of examination results has been made in 181 patients with tibial shaft defect of different genesis, admitted to the Centre clinic for treatment. Defect filling was performed according to the techniques of RISC RTO with tibiofibular synostoses formation.
Текст научной статьи Анатомо-функциональная семиотика структурных изменений при истинном диафизарном дефекте большеберцовой кости (по материалам клиники центра «ВТО» им. акад. Илизарова)
Проблема восстановительного лечения больных с диафизарным дефектом большеберцовой кости до настоящего времени остается актуальной. По частоте они составляют от 15 % до 50,6 % среди дефектов длинных костей [3] и в 11,6-42,2 % случаев приводят к инвалидности в связи со сложностью патологии и несовершенством традиционных методов лечения [2, 3].
Трудности реабилитации больных с диафизарными дефектами большеберцовой кости связаны с наличием сопутствующих анатомофункциональных нарушений конечности в виде недостаточности регионарного кровообращения, обширных рубцов мягких тканей, стойких контрактур суставов, деформаций и выраженного анатомического укорочения костного сегмента [1, 5].
Использование традиционных костнопластических методов лечения при замещении дефектов большеберцовой кости заканчивается неудовлетворительными исходами лечения в 13,4-50 % . Рецидивы угловой деформации голени в отдаленные сроки наблюдаются в 10,7 % случаев при возмещении диафизарных дефектов большеберцовой кости, даже методиками чре- скостного остеосинтеза по Илизарову [7].
Анализ научных публикаций последнего десятилетия по опыту клинического применения межберцового синостозирования в отечественной и зарубежной травматологии и ортопедии позволяет сделать определенные выводы о недостаточной эффективности и ограниченном диапазоне использования межберцового сино-стозирования при различном этиопатогенезе дефектов большеберцовой кости [6, 8, 9, 10, 11, 13]. Успешное решение ряда теоретических и практических вопросов межберцового синосто-зирования на основе чрескостного остеосинтеза позволяет обосновать на большом клиническом материале преимущество метода в широком диапазоне клинического применения с учетом сложного комплекса анатомо-функциональных изменений [8, 9, 12].
Необходимость детализации характера анатомо-функциональных и структурных изменений при диафизарном дефекте большеберцовой кости и систематизации признаков патологии в новом этиопатогенетическом аспекте определило цель данного исследования.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Проведен клинико-рентгенологический анализ результатов обследования 181 больного с диафизарным дефектом большеберцовой кости различного генеза, находившихся на лечении в клинике Центра в период с 1972 по 2008 годы. Средняя давность заболевания составила 8,49±0,66 лет.
При поступлении все пациенты жаловались на нарушение опорности конечности, выраженную хромоту и боли в зоне дефекта при нагрузке. Пользовались двумя костылями 122 (67,4 %) больных, костылем и тростью – 4 (2,2 %), тростью – 24 (13,2 %) и 23 (12,7 %) больных ходили без дополнительных средств опоры.
Женщин было 51 (28,2 %), мужчин – 130 (71,8 %). Правосторонняя локализация дефекта имелась у 88 (48,6 %) больных и левосторонняя – у 93 (51,4 %).
Средний возраст пациентов был 30,7±1,01 лет, что, наряду с другими факторами, придает проблеме лечения дефектов большеберцовой кости большую социально-экономическую значимость.
Различную степень стойкой нетрудоспособности имели 87 (48,1 %) человек, временной (больничный лист) – 35 (19,3 %) человек, не имели инвалидности – 59 человек. Среди больных со стойкой нетрудоспособностью инвалидами первой группы были 6 (3,3 %) человек, второй – 61 (33,7 %), третьей – 20 (11,1 %) и восстановление их трудоспособности имеет общественносоциальное значение, так как снижается качество жизни пациентов в микросоциуме.
Дефект большеберцовой кости локализовался на протяжении диафиза у 181 (100 %) больного, в том числе в верхней трети его имели
22 (12,2 %) пациента, средней трети
–
(45,8 %), в нижней трети – 51 (28,2 %), субтотальный – 25 (13,8 %).
Диафизарные дефекты большеберцовой кости в 98,3 % были приобретенными в результате многократных реконструктивных операций, травматических повреждений большеберцовой кости или ее резекций. Ранее по поводу дефекта большеберцовой кости было безуспешно оперировано 166 больных, что составляет 91,7 %. Необходимость проведения повторных оперативных вмешательств, длительность нахождения в стационаре свидетельствует о неадекватности реконструкции большеберцовой кости, профилактике нагноений и их своевременном лечении.
Основная масса больных (50,3 %) страдала диафизарным дефектом костей голени свыше четырех лет, что обусловливало тяжесть структурных и функциональных изменений при данной патологии.
Данные факты указывают на несовершенство применяемых способов лечения диафизарных дефектов большеберцовой кости и свидетельствуют о необходимости поиска и разработки оптимальных органосберегательных методик лечения данной патологии, в частности, с применением аппаратов наружной фиксации.
Согласно литературным данным, анатомически обширные рубцы в совокупности со сложностью дефекта большеберцовой кости являются показанием к ампутации голени [8]. Сложные, обширные рубцы мягких тканей, спаянные с костью, наблюдали у 131 больного, что по удельному весу составляет 72,4 %. В остальных случаях у пациентов рубцы были одиночными и подвижными. Распределение рубцовых тканей по удельному весу было следующим:
-
I степень: одиночные, ограниченно подвижные, линейной формы 27,6 %;
-
II степень: множественные, ограниченно подвижные, звездчатой формы 26,5 %;
-
III степень: обширные, втянутые, местами спаянные с костными отломками 32,6 %;
-
IV степень: обширные, неподвижные, спаянные с костью, в виде «перетяжек» 8,8 %;
-
V степень: массивный пересаженный кожный лоскут (филатовский стебель) 4,5 %.
Клинические примеры сложных видов рубцов мягких тканей голени представлены на рисунке (рис. 1).
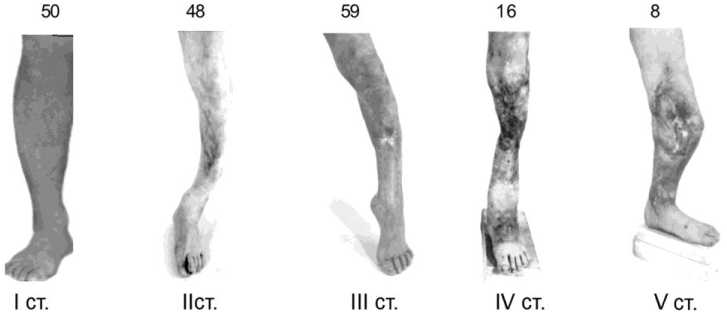
Рис. 1. Виды рубцовоизмененных мягких тканей голени при диафизарных дефектах большеберцовой кости по степени снижения пластических свойств:I степень больной Я.; II степень больной К.; III степень больной Г.; IV степень больной Т.;V степень больной Р.
Таким образом, в большинстве случаев у больных имелись неблагоприятные условия для выполнения реконструктивных операций, так как отломки находились в окружении рубцовоизмененных мягких тканей с нарушенными реологическими свойствами, что приводило к ише-мизации ткани и ухудшению условий для репаративного остеогенеза. Данные изменения могли влиять на выбор тактики лечения. В ранее опубликованных работах вопросы влияния реологии мягкотканных компонентов при замещении диафизарных дефектов большеберцовой кости были освещены недостаточно.
В результате недостаточной функции конечности в 84,5 % случаев развилась атрофия мягких тканей голени от одного до 14 см, при этом свыше 11 см атрофия составляла в 9,2 % наблюдений. В среднем атрофия мягких тканей голени составила 5,69±3,18 см.
Вследствие неоднократных операций, выполненных до поступления в Центр, у 176 (97,3 %) пациентов развилось анатомическое укорочение и образовался межотломковый диастаз разной величины в 100 % случаев. У 69 больных (38,1 %) он превышал 2 см, при этом в 27,6 % случаев диастаз был более 5 см. Среднее анатомическое укорочение было 4,60±2,81 см величина диастаза в среднем составила 7,98±4,60 см.
Суммируя величину анатомического укорочения и межотломкового диастаза, устанавливали истинный дефект большеберцовой кости (ИД) (табл. 1).
Таблица 1
Распределение больных по величине истинного дефекта большеберцовой кости
|
Кол-во больных |
ИД (в см) |
Дефицит длины (%) |
Удельный вес (%) |
|
96 |
до 5 |
до 20 |
53 |
|
49 |
5,1-10 |
21-40 |
27,1 |
|
26 |
10,1-15 |
41-60 |
14,4 |
|
10 |
Свыше 15 |
61 и более |
5,5 |
Истинный диафизарный дефект большеберцовой кости составлял в среднем 12,17±5,78 см.
Осевую деформацию сегмента определяли у 157 (86,7 %) пациентов, причем в 51,4 % случаев фиксированные деформации голени превышали 20°. По удельному весу деформации распределялись следующим образом: рекурвационная 8,2 %, антекурвационная 5 %, варусная
35,9 %, варусно-антекурвационная 14,4 % и варусно-рекурвационная 14,4 %.
Тугую (до 5 ) патологическая подвижность в межотломковой зоне диафизарного дефекта большеберцовой кости определяли у 75 (41,4 %) больных, от 6 до 20 – у 32 (17,7 %) и выражен ную, «болтающуюся» у 74 (40,9 %) пациентов.
Длительные сроки, предшествующие иммобилизации гипсовыми повязками, и неоднократные оперативные вмешательства на голени явились причиной развития стойких контрактур и анкило- зов смежных суставов у 143 (79 %) больных.
Анкилоз коленного сустава в положении разгибания 180° развился у одного больного (0,5 %), анкилоз голеностопного сустава отмечен у 48 (26,5 %) пациентов, в том числе у 32 больных он был в функционально выгодном положении, а у 16 – в порочном – под углом 1200 и более подошвенного сгибания.
Стойкая эквинусная контрактура отмечена у 62 (34,3 %), в том числе эквино-варусная деформация – у 36 (19,9 %), эквино-вальгусная – у 10 (5,5 %), эквино-полая – у трех (1,7 %), эквино-плоская – у одного (0,6 %).
Согласно данным, в 34,3 % были показания к устранению стойкой эквинусной контрактуры одновременно с замещением диафизарного дефекта большеберцовой кости, что могло удлинить процесс реабилитации.
При анализе исходных рентгенограмм 181 больного с диафизарными дефектами большеберцовой кости выявлены следующие структурно-анатомические признаки изменений в отломках большеберцовой кости (табл. 2):
Таблица 2 Рентгено-анатомическая структурная характеристика большеберцовой кости при диафизарном дефекте (n = 181)
|
Большеберцовая кость |
Число больных |
Уд. вес (%) |
|
Атрофия диафизарных отделов отломков |
105 |
58 |
|
Диафизарные отделы отломков близки к норме |
76 |
42 |
|
Замыкательная пластинка концов отломков превышает 0,5см. |
80 |
44,2 |
|
Склероз концевых отделов отломков с эбурнеацией на протяжении |
78 |
43,1 |
|
Выраженный остеопороз концов отломков |
18 |
9,9 |
|
Структура концов отломков не изменена |
5 |
2,8 |
|
Гиперпластическая форма мозо-леобразования |
64 |
35,4 |
|
Нормопластическая |
37 |
20,4 |
|
Гипопластическая |
80 |
44,2 |
Данные таблицы подчеркивают значительные деструктивно-трофические изменения, наступившие в отломках большеберцовой кости.
У 147 (81,2 %) пациентов концы отломков были неконгруэнтными по форме, среди которых большинство (51,9 %) приходилось на истонченные конусовидные и сосулевидные формы. Атрофия отломков в сочетании с склерозированными и эбурнеированными концевыми отделами могло представить сложную проблему замещения дефекта только за счет удлинения отломков большеберцовой кости, поэтому применение малоберцовой кости для замещения дефекта становилось необходимым. С целью определения возможности использования малоберцовой кости была проведена рентгенологи- ческая оценка ее состояния.
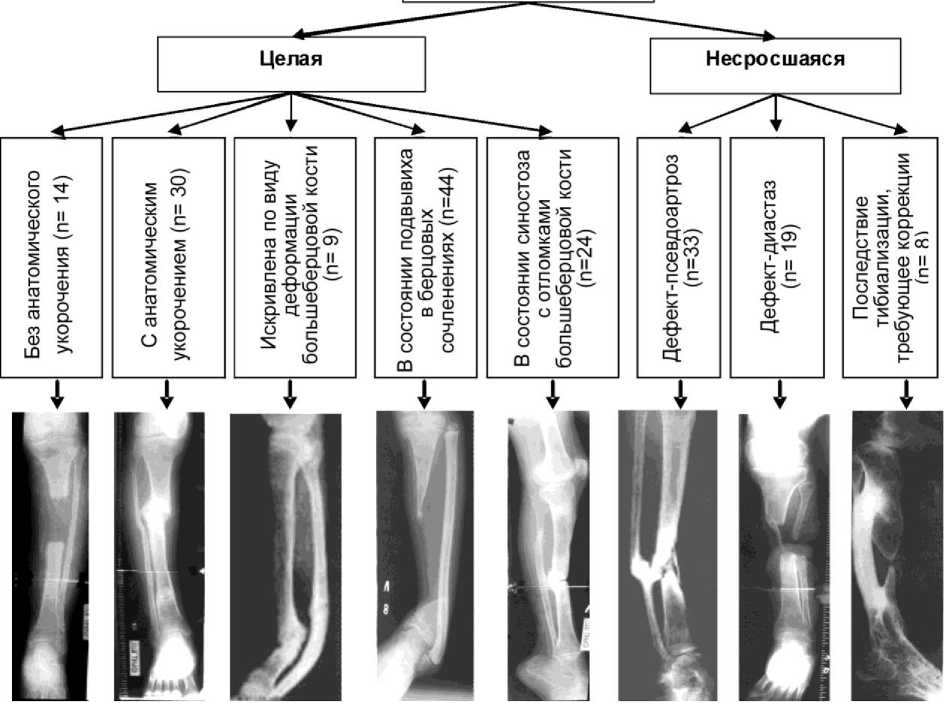
У 121 (66,7 %) пациента малоберцовая кость была без нарушения целости или неправильно сросшейся с укорочением после ее перелома. В остальных случаях наблюдался межотломковый диастаз малоберцовой кости. С учетом данных выделены группы с характерными рентгенологическими особенностями малоберцовой кости (рис. 2).
Необходимость описания вариантов состояния малоберцовой кости мы посчитали целесообразной, потому что парная кость может оказывать влияние на выбор методики лечения диафизарных дефектов большеберцовой кости и эту проблему врачу приходится решать комплексно, в один этап, используя чрескостный остеосинтез.
Малоберцовая кость
7,7% 16,6% 4,9%
24,3% 13,2% 18,3%
10,5% 4,5%
Рис. 2. Рентгенологические варианты состояния малоберцовой кости при диафизарном дефекте большеберцовой кости
ОБСУЖДЕНИЕ И ВЫВОДЫ
Анализ анатомических и функциональных изменений при диафизарных дефектах большеберцовой кости у 181 больного, поступившего в клинику на лечение, выявил многообразие и тяжесть патологии, которые в 48,1 % явились причиной расстройства здоровья со стойкой потерей трудоспособности. Основной контингент пациентов (50,3 %) имел большую давность заболевания, а многократные попытки лечения традиционными оперативными методами в 91,7 % оказывались безуспешными. Несовершенство предшествующих способов лечения дефектов голени усугубляли анатомические и функциональные расстройства, сопутствующие дефекту. Увеличивался про- цент (79 %) развития стойких контрактур суставов, усиливались патологические изменения в структуре костей. В 45,9 % случаев отломки большеберцовой кости находились в окружении рубцовоизмененных мягких тканей с нарушенными реологическими свойствами, что приводило к ишемизации ткани, ухудшению условий для репаративного остеогенеза и удлинению срока реабилитации. Осевая деформация у 157 пациентов (86,7 %) ухудшала косметический вид голени, создавая неблагоприятный фон для возможности дальнейшего полноценного анатомофункционального восстановления.
Наличие выраженной патологической под- вижности у 105 (58 %) пациентов и дефицит длины голени свыше 21% (истинный дефект большеберцовой кости более 5 см) снижало их двигательную активность, приводило больных к социальной неустроенности и резкому снижению качества жизни.
Атрофия отломков в 58 % случаев в сочетании с склерозом концевых отделов отломков, неконгруэнтных по форме (51,9 % приходилось на истонченные конусовидные и сосулевидные формы) могло представить сложную проблему замещения дефекта за счет удлинения отломков большеберцовой кости или закрытого компрессионного остеосинтеза.
Рентгенологические данные у всех больных свидетельствовали о выраженных местных структурных изменениях в зоне несращения, влияющих на течение репаративного процесса в тканях конечности, требующих дифференцированного подхода к реабилитации пациентов.
Таким образом, диафизарные дефекты боль- шеберцовой кости представляют сложный комплекс структурных изменений. Рубцы мягких тканей, контрактуры смежных суставов, величина истинного диафизарного дефекта большеберцовой кости, состояние малоберцовой кости могут группироваться по проблемным признакам и являться определяющими для выбора технологии межберцового синостозирования в плане органосберегающего лечения.
Разнообразие структурных признаков осложнений патологии определяли лечебнореабилитационные мероприятия, требующие нестандартного исполнения с использованием чре-скостного остеосинтеза и представляющие большую технологическую сложность.
Это свидетельствует об актуальности проблемы и сложности органосберегающего лечения, необходимости поиска и разработки оптимальных методик восстановления костного остова при данной патологии, в частности, с применением аппаратов наружной фиксации.


