Антиишемические кардиопротективные эффекты и влияние на регресс нарушений микроциркуляции блокатора АТ1-рецепторов ангиотензина II кандесартана в комбинации СВ1- адреноблокатором небивололом у больных ИБС с сахарным диабетом 2-го типа
Автор: Горюцкий В.Н., Тепляков А.Т., Кузнецова А.В., Дьякова М.Л., Нижегородцев М.Ю.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 3-2 т.23, 2008 года.
Бесплатный доступ
Изучались антиишемические кардиопротективные, гемодинамические и метаболические эффекты, а также влияние на регресс нарушений микроциркуляции блокатора АТ1-рецепторов ангиотензина II кандесартана цилекситила в комбинации с b1-адреноблокатором небивололом во вторичной профилактике хронической сердечной недостаточности у больных с ишемической дисфункцией сердца, ассоциированной с СД 2-го типа. В иссле дование включено 20 пациентов в среднем возрасте 57,6±3,1 лет. Результаты исследования показали высокую антиишемическую и антигипертензивную эффективность комбинированной терапии блокатора АТ1-рецепторов А II кандесартана в дозе 8-16 мг/сут в комбинации с b1-адреноблокатором небивололом в дозе 2,5-5 мг/ сут в процессе 4-недельной курсовой терапии. Хороший антигипертензивный эффект сопровождался регрессом коронарной недостаточности на 42,1%, повышением физической толерантности на 23,3% и улучшением качества жизни на 13,7%. В ходе исследования отмечалось уменьшение толщины задней стенки ЛЖ, индекса массы миокарда ЛЖ, а также улучшение диастолической функции ЛЖ и регресс дисфункции эндотелия на фоне уменьшения влияния атерогенной дислипидемии, а также снижения уровня базальной гипергликемии на 22,9% и постпрандиальной гликемии на 29,5%, косвенно отражающих пропорциональный регресс тканевой инсулинорезистентности. В исследовании установлено существенное увеличение эндотелийзависимой вазодилатации в ответ на максимальный поток кровотока в пробе с региональной гиперемией, что свидетельствует об улучшении функции эндотелия.
Ибс, сд 2-го типа, кандесартан, небиволол, антиишемические эффекты, микроциркуляция
Короткий адрес: https://sciup.org/14918884
IDR: 14918884 | УДК: 615.217.03:616-005.4-06:616.379-008-64
Anti-ischemic cardioprotective effects and influence on disturbed microcirculation regress of the blocker AT1-receptors of angiotensin II candesartan cylecsitil combined with beta1-adrenoblocker nebivolol in patients having ischemic heart failure associated with the 2nd type diabetes mellitus
Results of the study of antiischemic, cardioprotective, hemodynamic and metabolic effects as well as influence on disturbed microcirculation regress of the blocker AT1-receptors of angiotensin II candesartan cylecsitil combined with b1-adrenoblocker nebivolol in the secondary prevention of chronic heart failure in patients having ischemic heat failure associated with the 2-nd type diabetes mellitus are given in the article. The study included 20 patients aged 57,6±3,1 years. The study results showed high anti-ichemic and anti-hypertensive efficacy of combined therapy of AT1- receptors A II candesartan in a dose of 8-16 mg/day combined with b1-adrenoblocker nebivolol in a dose of 2,5-5 mg/day during 4-week therapy course and revealed significantly increased endothelium-dependent vasodilation in response to maximum blood flow during the test with regional hyperemia which points to improved endothelial function.
Текст научной статьи Антиишемические кардиопротективные эффекты и влияние на регресс нарушений микроциркуляции блокатора АТ1-рецепторов ангиотензина II кандесартана в комбинации СВ1- адреноблокатором небивололом у больных ИБС с сахарным диабетом 2-го типа
Блокаторы АТ1-рецепторов ангиотензина II (БРА II) вносят важный вклад в современное лечение сердечно-сосудистой патологии и открывают новые возможности профилактики сердечно-сосудистых осложнений [1-4]. Несмотря на то, что ингибиторы АПФ являются препаратами «первой линии» и своеобразным «стандартом» в лечении дисфункции левого желудочка (ЛЖ), артериальной гипертонии (АГ) и хронической сердечной недостаточности (ХСН), ряд потенциальных преимуществ более полного контролирования тканевой ренин-ангиотензин-альдостероновой системы (РААС) и прекрасная переносимость БРА II делают их весьма привлекательными и перспективными для лечения больных с ХСН.
Согласно современным представлениям, одним из путей снижения летальности больных с ХСН, возникшей в результате ишемического и/или постинфарктного ремоделирования ЛЖ, является медикаментозная антиишемическая цитокардиопротекция с предотвращением метаболических расстройств. Известно также, что снижение инотропной функции сердца у пациентов, перенесших инфаркт миокарда (ИМ), обусловлено не только инфарцированием миокардиоцитов, но и наличием значительного объе-10
ма гибернированного миокарда, сохраняющего свою жизнеспособность. Поиск препаратов, способных активизировать гибернированный миокард и тем самым уменьшить его дисфункцию, представляет исключительно важную проблему. Перспективным в этом отношении представляется блокатор АТ1-ре-цепторов А II кандесартан цилекситил [5-9].
Получены убедительные доказательства клинической эффективности блокаторов АТ1-рецепторов А II, касающиеся лечения и вторичной профилактики АГ, метаболического синдрома, сахарного диабета (СД) 2-го типа, в то время как в отношении постинфарктного ремоделирования ЛЖ с развитием ХСН доказательств эффективности такой терапии существенно меньше [7-14]. В последние годы большой интерес кардиологи проявляют к уникальному представителю третьего поколения суперселективному /3 1 -ад реноблокатору с NO-модулирующими и вазодилатирующими свойствами и отсутствием негативных метаболических проявлений – небивололу – для более широкого профиля клинического использования у больных с СД 2-го типа. Вместе с тем доказательства его клинической эффективности и влияния на предотвращение инсулинорезистентности у больных ИБС с метаболическим синдромом еще предстоит получить в хорошо спланированных рандомизированных клинически контролируемых исследованиях.
Цель исследования – изучить антиишемические кардиопротективные, гемодинамические и метаболические эффекты, а также влияние на регресс нарушений микроциркуляции (МЦ) блокатора АТ1-рецепторов А II кандесартана цилекситила в комбинации с /? 1 —адреноблокатором небивололом во вторичной профилактике ХСН у больных с ишемической дисфункцией сердца, ассоциированной с СД 2-го типа.
МАТЕРИАЛ И МЕТОДЫ
Проведено открытое клинически контролируемое исследование эффективности и безопасности канде-сартана цилекситила (атаканд, фирма AstraZeneca, Швеция) в комбинации с у^-адреноблокатором не-бивололом (небилет, фирма Berlin-Chemie, Германия) у больных ишемической болезнью сердца с II-III ФК ХСН (по NYHA).
В исследование включено 20 пациентов (15 мужчин, 5 женщин) в среднем возрасте 57,6±3,1 лет. К моменту обследования у 5 (25%) пациентов диагностировалась стабильная стенокардия напряжения II ФК, у 11 (55%) пациентов – III ФК, у 4 (20%) – прогрессирующая стенокардия. В среднем стаж ИБС составил 9,7±1,2 года. У 7 (35%) обследованных регистрировались рубцовые изменения на ЭКГ как следствие перенесенного ИМ давностью более 6 мес. Во всех случаях по данным коронароангиографии выявлялся стенозирующий коронарный атеросклероз. В 5 (25%) случаях выполнена хирургическая реваскуляризация давностью 25,6±2,6 мес, и у 4 (20%) сопутствовала эндоваскулярная реваскуляризация давностью 14±6,7 мес. У всех больных ИБС регистрировалась АГ II степени, в 19 (95%) случаях – СД 2-го типа легкой и средней степени тяжести (стаж 5,5±1,6 лет), в 1 (5%) случае – нарушение толерантности к глюкозе.
Таблица 1
Клинико-демографическая характеристика больных ИБС с СД 2-го типа
|
Показатель |
Количество пациентов |
% отношение |
|
Пол: мужчины/женщины |
15/5 |
75/25 |
|
Средний возраст, годы |
57,6±3,1 |
|
|
Стаж ИБС, годы |
9,7±1,2 |
|
|
Стенокардия напряжения: II ФК III ФК |
5 11 |
25 55 |
|
ФК ХСН (по NYHA): II ФК III ФК |
18 2 |
90 10 |
|
Нестабильная стенокардия |
4 |
20 |
|
Перенесенный первичный ИМ, в т.ч. Q-ИМ |
7 |
35 |
|
Повторный ИМ |
2 |
10 |
|
Постинфарктная аневризма ЛЖ |
1 |
5 |
|
Артериальная гипертензия II-III стадии |
20 |
100 |
|
ЖЭС высоких градаций (по Lown B. и Wolff W.) |
3 |
15 |
|
Пароксизмальная форма ФП |
2 |
10 |
|
Нарушение толерантности к глюкозе |
1 |
5 |
|
СД 2-го типа легкой и средней степени тяжести |
19 |
95 |
|
Стаж СД 2-го типа, годы |
5,5±1,6 |
|
|
Гиперхолестеринемия > 5,6 ммоль/л |
20 |
100 |
|
Курение |
7 |
35 |
|
Абдоминальное ожирение I-III cт. |
20 |
100 |
|
АКШ+МКШ Стентирование КА |
5 4 |
25 20 |
|
Предшествующая терапия: аспирин пролонгированные нитраты ингибиторы АПФ З—адреноблокаторы антагонисты кальция |
20 3 8 9 4 |
100 15 40 45 20 |
Примечание: ФК – функциональный класс; ХСН – хроническая сердечная недостаточность; ИМ – инфаркт миокарда; КА – коронарные артерии; ФП – фибрилляция предсердий; СД – сахарный диабет; АКШ и МКШ – аорто- и маммарокоронарное шунтирование; АПФ – ангиотензинпревращаю-щий фермент.
В соответствии с протоколом, в исследование не включали больных с мозговыми осложнениями АГ давностью менее 12 мес, крупноочаговым ИМ давностью менее 6 мес, тяжелой ХСН (IV ФК по NYHA), с брадиаритмией, нарушениями АВ-проводимости более II степени, бронхиальной астмой и хроническим бронхообструктивным синдромом, периферическим атеросклерозом с синдромом Лериша, а также пациентов, имевших противопоказания к назначению блокаторов АТ 1 -рецепторов А II и З-адрено-блокаторов.
Все пациенты, включенные в исследование, дали свое письменное информированное согласие на участие в нем. Клинико-демографическая характеристика пациентов представлена в табл. 1.
Препараты назначались после отмены предшествующего лечения (включавшего З-адреноблокато-ры, антиаритмические средства, периферические вазодилататоры, антагонисты кальция, иАПФ) после 5-дневного периода «отмывания». Допускался сублингвальный прием короткодействующих форм нитроглицерина. При подъемах АД допускался прием коринфара в дозе 10 мг.
В первые 2 дня все пациенты получали кандесар-тан по 8 мг/сут однократно, в последующем доза препарата увеличивалась до 16 мг/сут. Длительность курсовой терапии составила 4 недели и предусматривала обеспечение удовлетворительной коррекции АГ до целевого уровня – 135/85 мм рт. ст. (либо снижение систолического и/или диастолического АД как минимум на 10 мм рт. ст.) и регресс симптомов ХСН не менее чем на I ФК. В итоге доза кандесарта-на 8 мг/сут оказалась эффективной у 15 (75%) пациентов, 16 мг/ сут – у 5 (25%), в среднем составив 10±3,5 мг/сут. Средняя суточная доза /З-адре-ноблокатора небиволола составила 4,6±0,2 мг/сут. Базовая терапия предусматривала сахароснижающие средства (метформин, диабетон), дезагреганты. До назначения кандесартана и небиволола все пациенты получали холестеринснижающую терапию (статины), которая не менялась в ходе исследования.
Влияние на антиишемические кардиопротектив-ные, гемодинамические и метаболические эффекты, а также на клиническое течение ХСН и безопасность 4-недельной курсовой комбинированной терапии кандесартаном с небивололом оценивали по динамике клинических проявлений коронарной недостаточности, регрессу суточной частоты и тяжести стенокардии, суточной потребности в нитроглицерине, увеличению физической толерантности (ТФН), тесту 6-минутной ходьбы. Качество жизни оценивали с помощью Миннесотского опросника «Жизнь с сердечной недостаточностью» (Minnesota Living Heart Failure Questionnaire – MLHFQ). Метаболическую эффективность препарата оценивали по динамике в крови значений липидного спектра, уровня глюкозы натощак и постпрандиальной гликемии.
Регистрация АД проводилась с использовани- ем откалиброванного сфигмоманометра с учетом усредненных трех измерений. Определялись значения систолического (САД) и диастолического (ДАД) АД. Посредством ЭхоКГ оценивали параметры, отражающие показатели сократимости и внутрисердечной гемодинамики: фракцию выброса (ФВ) левого желудочка (ЛЖ), конечно-систолический и конечно-диастолические объемы (КДО, КСО), массу миокарда (ММ) ЛЖ, индекс массы миокарда (ИММ) ЛЖ, максимальную скорость раннего пика диастолического наполнения (пик Е, см/с), максимальную скорость трансмитрального кровотока во время систолы левого предсердия (пик А, см/с), отношение максимальных скоростей раннего и позднего наполнения (Е/А), время изоволюметрическо-го расслабления ЛЖ (ВИР, мс).
Физическая толерантность оценивалась в исходном контрольном периоде, затем по окончанию 4-недельной курсовой терапии. Велоэргометрия проводилась на эргометре «Siemens-Elema». Использовалась непрерывно ступенчато возраставшая пороговая нагрузка. Пробу начинали с нагрузки 25 Вт, которую увеличивали на 25 Вт каждые 5 минут. Эхокардиографическое исследование выполняли на аппарате «Aloka SSD-5500 SV» (Япония), Ultramark. 9 (ATL, США).
Микроциркуляция исследовалась посредством лазерной допплеровской флуометрии (ЛДФ) на аппарате фирмы «Transonic System Inc.» (США). Исследование проводилось в положении сидя с расположением предплечья на уровне сердца. Датчик располагался в области наружной поверхности правого предплечья в точке, находящейся по срединной линии на 3-4 см выше основания шиловидных отростков локтевой и лучевой костей. Температура воздуха в помещении при проведении измерений варьировала в пределах 20-22°С. В исследовании анализировались данные исходной регистрации ЛДФ, показатели окклюзионной пробы. ЛДФ-грам-мы подвергались компьютерной обработке с вычислением среднего показателя МЦ (ПМ) за 3 мин. В норме у лиц без нарушений МЦ он варьирует в пределах 3,5-6 перф. ед. [5]. При выполнении окклюзионной пробы оценивались показатели максимального постокклюзионного кровотока (МПК), резерва капиллярного кровотока (РКК), прироста капиллярного кровотока (ПКК) и время восстановления (ВВ) показателей до исходных значений.
Для исследования функции эндотелия использовали эхолокацию высокого разрешения и допплерографию плечевой артерии (по D. Celermajеr и соавт.) на аппарате «Aloka SSD-5500 SV» до и после временной окклюзии артерии манжетой тонометра (реактивная гиперемия – отражающая эндотелийза-висимую вазодилатацию – ЭЗВД) и сублингвального приема 1 мг нитроглицерина (эндотелийнезависи-мая вазодилатация – ЭНВД). Дилатацию плечевой артерии в фазу реактивной гиперемии (РГ) менее 12
10% от исходного ее диаметра или вазоконстрикцию артерии интерпретировали как эндотелиальную дисфункцию.
Статистическая обработка данных осуществлялась с помощью пакета прикладных программ Sta-tistica 6.0 с представлением данных в виде средней величины и ее стандартной ошибки (M±m). Для сравнения показателей до и после курсового лечения использовался непараметрический критерий Вил-коксона. Различия считали статистически значимыми при р<0,05.
РЕЗУЛЬТАТЫ
В результате 4-недельной курсовой комбинированной терапии кандесартаном и небилетом частота стенокардии уменьшилась на 42,1% (р<0,001). Потребность в нитроглицерине также статисти-чески значимо (p<0,001) сократилась на 40%. При этом физическая толерантность по результатам велоэр-гометрии возросла на 23,3% (с 41,2±12,6 до 50,8± 11,7 Вт), сопровождаясь улучшением качества жизни на 13,7% (табл. 2).
Таблица 2
Динамика показателей коронарной недостаточности, физической толерантности, качества жизни на фоне 4-недельной терапии кандесартаном в комбинации с небивололом (M±m)
|
Показатель |
До лечения (n=20) |
После лечения (n=20) |
А,% |
|
Частота стенокардии, сут |
1,9±0,36 |
0,8±0,23 ** |
-42,1 |
|
Потребность в НТГ, таб./сут |
2,0±0,49 |
0,8±0,23 ** |
-40,0 |
|
Мощность ВЭМ нагрузки, Вт |
41,2±12,6 |
50,8±11,7* |
23,3 |
|
L, м |
272,7±6,76 |
390,9±10,3** |
43,3 |
|
КЖ, баллы |
59,8±4,3 |
51,6±4,3* |
-13,7 |
Примечание: НТГ – табл. нитроглицерина; ВЭМ – ве-лоэргометрический тест; L – тест 6-минутной ходьбы; КЖ – качество жизни. * – р<0,05; ** – р<0,001, различия с исходными данными.
Показатели системной гемодинамики под влиянием курсовой терапии характеризовались снижением САД на 12,6% (p<0,05) от исходного, достигнув 128,0±1,8 мм рт. ст., и среднего уровня ДАД на 13,2% от исходного, достигнув 79,5±1,9 мм рт. ст. Пульсовое давление на фоне приема кандесартана уменьшилось на 11,7%, составив 48,5±2,0 мм рт. ст. Нормализации гемодинамики сопутствовало увеличение в 2 раза числа пациентов с уровнем ДАД<90 мм рт. ст. (табл. 3). Следовательно, использованная комбинация препаратов оказалась эффективной, обеспечивая у 75% пациентов целевой уровень ДАД.
Показатели внутрисердечной гемодинамики отражали в состоянии покоя сохраненную систолическую функцию ЛЖ, в связи с чем регистрировались исходно нормальные значения: КДО – 123,2±2,7 мл, КСО – 47,2±3,0 мл, ФВ ЛЖ – 61,2±1,3%, ИММЛЖ – 134,9±6,1 г/м2 (табл. 4).
Вместе с тем имели место определенные признаки ремоделирования ЛЖ, проявившиеся явным (р<0,05) увеличением толщины ЗСЛЖ и ИММЛЖ,
Таблица 3
Антигипертензивные эффекты 4-недельной курсовой терапии кандесартаном в дозе 10±3,5 мг/сут в комбинации с небивололом в дозе 4,6±0,2 мг/сут (M±m)
|
Показатель |
До лечения (n=20) |
После лечения (n=20) |
А,% |
|
САД, мм рт. ст. |
146,5±2,8 |
128,0±1,8* |
-12,6 |
|
ДАД, мм рт. ст. |
91,6±1,12 |
79,5±1,9* |
-13,2 |
|
ЧСС, уд. в мин |
72,8±1,5 |
64,5±0,87* |
-11,3 |
|
Пульсовое АД, мм рт. ст. |
54,9±2,35 |
48,5±2,0* |
-11,7 |
|
Больные с ДАД < 90 мм рт. ст., % |
35 |
75 |
Примечание: САД – систолическое артериальное давление, ДАД – диастолическое артериальное давление, ЧСС – частота сердечных сокращений, * – р<0,05 – различия с исходными данными.
Таблица 4
Динамика показателей внутрисердечной гемодинамики у больных с ИБС, ассоциированной с СД 2-го типа, на фоне комбинированной курсовой терапии кандесартаном с небивололом (M±m)
|
Показатель |
До лечения (n=20) |
После лечения (n=20) |
А,(%) |
|
ЛП, мм |
42,3±1,4 |
43,7±1,2 |
3,3 |
|
КСО, мл |
47,2±3,0 |
44,2±3,4* |
-6,4 |
|
ФВ, % |
61,2±1,3 |
64,0±1,4* |
4,6 |
|
ЗС ЛЖ, мм |
11,1±0,4 |
10,7±0,3* |
-3,6 |
|
ИММЛЖ, г/м2 |
134,9±6,1 |
131,8±5,9* |
-2,3 |
|
Е/А |
1,05±0,06 |
0,96±0,06 |
-8,6 |
|
ВИР, с |
115,8±3,5 |
104,4±2,7* |
-9,8 |
|
СИ, л/м 2 |
2,7±0,1 |
2,5±0,1* |
-7,4 |
Примечание: ЛП – левое предсердие; КСО – конечный систолический объем; ФВ – фракция выброса; ЗСЛЖ – задняя стенка левого желудочка; ИММЛЖ – индекс массы миокарда ЛЖ; Е/А – отношение скорости раннего диастолического наполнения левого желудочка к скорости кровотока в систолу предсердий ; ВИР – время изово-люметрического расслабления; СИ – сердечный индекс; * – р<0,05 – различия с исходными данными.
а также диастолической дисфункцией ЛЖ. Курсовая комбинированная терапия кандесартаном с небиво-лолом способствовала регрессу (р<0,05) проявлений ремоделирования ЛЖ: КСО уменьшилось на 6,4%, толщина ЗСЛЖ – на 3,6%, ИММЛЖ – на 2,3%, улучшилась диастола ЛЖ – на 8,6%.
Несомненный интерес представляет для профилактического использования комбинация блокатора
Таблица 5
Динамика показателей липидного и углеводного обмена у больных ИБС, ассоциированной с СД 2-го типа, на фоне 4-недельной курсовой терапии канде-сартаном в дозе 10±3,5 мг/сут в комбинации с небивололом в дозе 4,6±0,2 мг/сут (М±m)
|
Показатель |
До лечения (n=20) |
После лечения (n=20) |
А, % |
|
ОХС, ммоль/л |
6,03±0,3 |
5,24±0,2* |
-13,1 |
|
ТГ, ммоль/л |
2,1±0,1 |
1,7±0,1* |
-19,0 |
|
ЛПНП, ммоль/л |
4,05±0,3 |
3,5±0,2* |
-13,6 |
|
ЛПВП, ммоль/л |
0,96±0,1 |
1,04±0,02 |
8,3 |
|
ИА, у.е. |
3,85±0,28 |
3,4±0,23 |
-11,7 |
|
Глюкоза натощак, ммоль/л |
7,78±0,5 |
6,0±0,2* |
-22,9 |
|
Постпрандиальная гликемия, ммоль/л |
11,2±0,4 |
7,9±0,1* |
-29,5 |
Примечание: ОХС – общий холестерин; ТГ – триглицериды; ЛПНП – липопротеиды низкой плотности; ЛПВП – липопротеиды высокой плотности; ИА – индекс атерогенности; Hb А1с – гликозилированный гемоглобин.
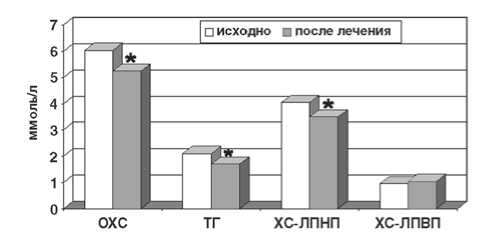
Рис. 1. Динамика показателей липидного спектра после курсовой терапии кандесартаном с небивололом, * - р<0,01

Рис. 2. Динамика показателей глюкозы на фоне курсовой терапии кандесартаном с небивололом, * - р<0,001
АТ1-рецепторов А II кандесартана с суперселективным ^ 1 -адреноблокатором нового поколения с дополнительным NO-модулирующим действием не-бивололом, которая позволяет добиться более полной блокады тканевой ренин-ангиотензиновой системы, не вызывая неблагоприятных метаболических эффектов, в частности, не усугубляя жировой и углеводный обмен.
Действительно, на фоне терапии кандесартаном с небивололом уровень ОХС уменьшился (р<0,01) на 13,1%, составив 5,24±0,2 ммоль/л, уровень ЛПНП уменьшился на 13,6%, ТГ – на 19,0%, уровень ЛПВП возрос на 8,3% (табл. 5, рис. 1).
Исходно повышенный базальный уровень гликемии уменьшился (р<0,001) на 22,9%, составив 6,0±0,2 ммоль/л (табл. 5, рис. 2). Этому сопутствовало статистически значимое снижение постпрандиаль-ной гликемии с 11,2±0,4 ммоль/л до 7,9±0,1 ммоль/л (р<0,001).
Состояние МЦ оценивали методом ЛДФ. Группу сравнения составили 20 практически здоровых лиц. У больных ИБС с СД 2-го типа установлены гетерогенные изменения микроциркуляции с преобладанием патологических гемодинамических типов микроциркуляции (ГТМ): гиперемический ГТМ – у 21,6% и спастический – у 78,6%, обусловленных структурно-функциональными изменениями мик-роциркуляторного сосудистого русла. Это подтверждалось результатами эхолокации высокого разрешения и допплерографией плечевой артерии. Действительно, у больных ИБС с СД 2-го типа исходно выявлялась ограниченная (<10%) реактивная гиперемия, отражавшая наличие вазоконстрикторной реакции, характерной для эндотелиальной дисфункции. Курсовая терапия кандесартаном с небивололом
Динамика основных показателей микроциркуляции и функции эндотелия на фоне 4-недельной курсовой терапии кандесартаном с небивололом (М±m)
|
Показатели |
Здоровые лица(n=20) |
До лечения (n=20) |
После лечения (n=20) |
А,% |
|
ПМ, перф.ед. |
3,8±0,3 |
2,3±0,8 |
3,0±0,7** |
28,5 |
|
Окклюзионная проба |
||||
|
МПК, перф.ед. |
10,1±2,8 |
6,8±1,8 |
9,2±1,5** |
35,1 |
|
РКК, % |
354,8±88,7 |
308,8±78,5 |
319,2±77,1 |
3,4 |
|
ПКК, перф.ед. |
8,6±1,8 |
4,5±1,3 |
6,2±1,3** |
38,5 |
|
ВВ, с |
96,4±23,2 |
165,5±41,4 |
129,8±36,7** |
-21,6 |
|
Функция эндотелия |
||||
|
ЭЗВД, % |
4,5±0,5 |
10,2±0,56** |
126,7 |
|
Примечание: ПМ – показатель микроциркуляции; МПК – максимальный постокклюзионный кровоток; РКК – резерв капиллярного кровотока; ПКК – прирост капиллярного кровотока; ВВ – время восстановления; ЭЗВД – эндотелийзависимая вазодилатация.
Таблица 6
сопровождалась статистически значимым (р<0,001) возрастанием в 2,3 раза ЭЗВД, наглядно отражая регресс эндотелиальной дисфункции (табл. 6).
К окончанию курсовой комбинированной терапии кандесартаном и небилетом регистрировался прирост показателей МЦ. Отмечалось статистически значимое увеличение на 35,1% значений максимального постокклюзионного кровотока (МПК) с 6,8±1,8 до 9,2±1,5 перф. ед. При этом прирост капиллярного кровотока (ПКК) составил 38,5% (с 4,5±1,3 до 6,2±1,3 перф. ед.). Время восстановления тканевой перфузии до исходного уровня уменьшилось на 21,6% (табл. 6). Эти изменения были обусловлены улучшением сосудистой реактивности на фоне проводимой терапии за счет снижения активности симпатической нервной системы у данной категории больных.
ОБСУЖДЕНИЕ
Как известно, ангиотензин II играет важную роль в инициации и развитии миокардиофиброза, ишемического ремоделирования сердца и сосудов, левожелудочковой сердечной недостаточности. Имеющийся сравнительно небольшой опыт клинического применения блокаторов АТ1-рецепторов А II определил новые перспективы кардиопротективной терапии у больных ХСН. Вместе с тем вопрос об эффективности этого нового класса препаратов, в сравнении с иАПФ остается открытым. В одном из ранних исследований (n=768) RESOLVD /The Randomised Evaluation of Strategies for Left Ventricle Dysfunction/ монотерапии кандесартаном (4, 8 и 16 мг/сут) и иАПФ эналаприлом (20 мг/сут) или их комбинации у больных с ХСН результаты оказались неудовлетворительными [9]. Исследование досрочно прекратили в связи с более высокой смертностью на фоне комбинированной терапии кандесартаном с эналаприлом (8,7%) по сравнению с таковой на фоне эналаприла (3,7%) и кандесартана (6,1%).
Результаты осуществления весьма солидной многоцентровой программы CHARM (Candesartan cilexitil in Heart Failure Assessment of Reduction in Mortality and Morbidity, 1999-2003) оказались обнадеживающими [7]. В рамках этой программы в трех независимых плацебо-контролируемых исследованиях (CHARM-Added – n=2548; CHARM-Alternative – n=2048; CHARM-Preserved – n=3023) было определено место кандесартана цилекситила в современной кардиопротективной патогенетической терапии при ХСН [9-13]. В специальном анализе CHARM-Added [13] получены бесспорные доказательства улучшения отдаленного прогноза выживаемости (на 15%) под влиянием кандесартана (в частности, в дополнение к базовой терапии 3-адреноблокаторами или иАПФ) у больных с дисфункцией ЛЖ с сохраненной или со сниженной ФВ ЛЖ. Высокая антигипертензивная эффективность отличается превосходной переносимостью и антидиабетогенным действием [14].
Исключительный интерес представляет возможность клинического применения кандесартана в комбинации с суперселективным 3 1 -адреноблокатором нового поколения небивололом, обладающим дополнительными NO-модулирующими свойствами, направленными на целевое достижение кардиопротекции, предотвращения прогрессирования ХСН, диабетической кардио- и ангиопатии.
Опыт применения АРА в клинической практике России весьма ограничен. В то же время АРА на мировом рынке является наиболее динамично развивающимся классом препаратов. К очевидным преимуществам комбинированной терапии АРА с 3 1 -адреноблокаторами третьего поколения относится потенцирование антигипертензивного, кардио- и вазопротективного эффектов. Воздействуя на различные звенья патогенеза патологии, таковая эффективность противостоит контррегуляторным механизмам нейро-гормональных, метаболических и ишемических нарушений.
Результаты настоящего исследования подтверждают высокую антиишемическую и антигипертензивную эффективность комбинированной терапии блокатора АТ1-рецепторов А II кандесартана в дозе 8-16 мг/сут в комбинации с суперселективным 3 1 — адреноблокатором нового поколения с дополнительным NO-модулирующим действием небивололом, использовавшегося в дозе 2,5-5 мг/сут в процессе 4-недельной курсовой терапии у больных ИБС с СД 2-го типа. Целевой уровень АД достигался у 75% пациентов на фоне такой терапии. Хороший антигипертензивный эффект кандесартана с сопоставимой динамикой САД и ДАД (р<0,05-0,01) сопровождался регрессом коронарной недостаточности на 42,1%, повышением физической толерантности на 23,3% и улучшением качества жизни на 13,7%.
В ходе исследования установлены данные, свидетельствующие о явном регрессе гипертрофии ЛЖ даже на фоне сравнительно непродолжительной 4-недельной комбинированной терапии кандесарта-ном с небивололом. Причем уменьшение толщины ЗСЛЖ, ИММЛЖ, а также улучшение диастолической функции ЛЖ (по Е/А, ВИР) и регресс дисфункции эндотелия произошли на фоне уменьшения влияния атерогенной дислипидемии (в частности, снижения триглицеридемии и уровня атерогенного ХС ЛПНП с параллельным возрастанием антиатерогенного ХС ЛПВП), а также снижения уровня базальной гипергликемии на 22,9% и постпрандиальной гликемии на 29,5%, косвенно отражающих пропорциональный регресс тканевой инсулинорезистентности.
Согласно современным представлениям, блокада АТ1-рецепторов А II, уменьшая вазоконстрикцию, создает предпосылки и возможность стимуляции тканевых АТ2-рецепторов А II, сопровождающейся мощным вазодилататорным эффектом, подавлением тканевой пролиферации за счет повышения синтеза NO (оксида азота), брадикинина и простагландина Е2 [16, 17]. В нашем исследовании установлено существенное (в 2,3 раза, р<0,001) увеличение ЭЗВД в ответ на максимальный поток кровотока в пробе с региональной гиперемией на фоне терапии кандесар-таном с небивололом, что свидетельствует о улучшении функции эндотелия. Результаты нашего исследования согласуются с данными литературы, в частности, с исследованиями другого АРА – эпросартана [18].
Данные о влиянии блокады АТ1-рецепторов А II на регуляцию терминального кровообращения при коронарной и сердечной недостаточности неоднозначны [19, 20]. В литературе приводятся сведения, свидетельствующие о том, что длительная терапия АРА эпросартаном не оказывает значимого влияния на параметры периферической гемодинамики [19]. В большинстве других исследований, напротив, при лечении блокаторами АТ1-рецепторов А II отмечается увеличение периферического кровотока у больных как АГ, так и ИБС и сердечной недостаточности [17, 18, 20].
Таким образом, комбинированная терапия кан-десартаном в комбинации с суперселективным 3 1 — адреноблокатором небивололом в индивидуально подобранных дозах у больных ИБС с СД 2-го типа обеспечивает адекватную антиишемическую и антигипертензивную эффективность, сопровождается положительным влиянием на физическую толерантность и качество жизни, регрессом гипертрофии ЛЖ, улучшением ЭЗВД и микроциркуляции. Результаты настоящего исследования показали также, что канде-сартан обладает дополнительными метаболическими эффектами, проявляющимися улучшением обмена глюкозы и липидов, снижением тканевой инсулино-резистентности.
Список литературы Антиишемические кардиопротективные эффекты и влияние на регресс нарушений микроциркуляции блокатора АТ1-рецепторов ангиотензина II кандесартана в комбинации СВ1- адреноблокатором небивололом у больных ИБС с сахарным диабетом 2-го типа
- Петров Р.В. Иммунология.-М.: Медицина, 1982. -368 с.
- Ройт А., Бростофф Дж., Мейл Д. Иммунология. Пер. с англ. -М.: Мир, 2000. -592 с.
- Хаитов Р.М. Иммунология. -М.: ГЭОТАР-Медиа, 2006. -320 с.
- Клинические рекомендации. Стандарты ведения больных. -М.:ГЭОТАР-Медиа, 2007. -1376 с.
- Балабанова Р.М., Насонова В.А. К вопросу о совершенствовании рабочей классификации ревматоидного артрита//Научнопракт. ревматология. -2001. -№ 5. -С. 91-95.
- Малашенкова И.К., Дидковский Н.А., Левко А.А. К вопросу о значении индивидуального подбора иммунокорректоров//Фарматека. -2007. -Т. 89, № 12. -С. 4-15.
- Международная статистическая классификация болезней и проблем, связанных со здоровьем: МКБ-10. Т. 1 (ч. 1, 2); Т. 2.; Т. 3. -М.: Медицина, 2003. -924 с.
- Адо А.Д. Общая аллергология. -М.: Медицина, 1978. -620 с.
- Хаитов Р.М., Пинегин Б.В. Вторичные иммунодефициты: Клиника, диагностика, лечение//Иммунология. -1999. -№ 1. -С. 14-17.
- Ширинский В.С., Старостина Н.М., Сенникова Ю.А., Малышева О.А. Проблемы диагностики и классификации вторичных иммунодефицитов//Аллергология и иммунология. -2000. -Т. 1, № 1. -С. 62-70.
- Мареев В.Ю. Лечение сердечной недостаточности на рубеже веков. Становятся ли положения доказательной медицины доказательными для практикующих врачей? Кардиология 2000; 12: 4-11.
- Преображенский Д.В., Сидоренко Б.А. Успехи и неудачи разработки новых подходов к медикаментозной терапии ХСН (обзор результатов рандомизированных исследований, выполненных в 90-е годы). Часть II. Кардиология 2000; 4: 67-76.
- Muroloch D.R., McDonagh T.A. Addition of the AT1-receptor antagonist eprosartan to ACE-inhibitor therapy in chronic heart failure trial: heamodinamic and neurohormonal effects. Am Heart J 2001; 141: 800-807.
- The Task Force on the Management of Acute Myocardial Infarction of the European Society of Cardiology. Management of acute myocardial infarction in patients presenting with ST-segment elevation. Euro Heart J 2003; 24: 28-66.
- Маколкин В.И., Подзолков В.И., Павлов В.И. и др. Состояние микроциркуляции при гипертонической болезни. Кардиология 2002; 7: 36-40.
- Гарганеева А.А., Тепляков А.Т., Чернов В.И. и др. Влияние триметазидина на клиническое течение ИБС, микроциркуляцию миокардиальную перфузию у больных стенозирующим коронарным атеросклерозом. Клиническая фармакология и терапия 2003; 12 (4): 36-38.
- Тигай Ж.Г., Котовская Ю.В., Лобжанидзе Т.В., Кобалава Ж.Д. Влияние антагониста АТ1-рецепторов ангиотензина II эпросартана на состояние микроциркуляторного русла и показатели углеводного обмена у больных артериальной гипертензией с метаболическим синдромом. Кардиология СНГ 2006; т. 4: 17-26.
- Мамирбаева К.М., Мычка В.Б., Сергиенко В.Б., Чазова И.Е. Метаболический синдром и антагонисты рецепторов ангиотензина II. Кардиоваскулярная терапия и профилактика 2007; 6 (2): 42-51.
- McKelvie R., Yusuf S., Pericar D. et al. for the RESOL VD Investigators. Comparison of Candesartan, enalapril, and their combination in congestive heart failure: randomized evolution of strategies for left ventricular dysfunction (RESOLVD pilot study) Euro Heart 1998; 19: 133 (abstr. 857).
- Pfeffer M.F., Swedberg K., Granger C.B. et al. Effects of candesartan on mortality and morbidity in patients with chronic heart failure: CHARM-overall program. Lancet 2003; 362: 759-766.
- Yusuf S., Pfeffer M.F., Swedberg K. et al. Effects of candesartan in patients with chronic heart failure and preserved left ventricular ejection fraction: the CHARM-Preserved Trial. Lancet 2003; 362: 777-781.
- Granger C.B., McMurray J.J.V., Yusuf S. et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to angiotensin-converting-enzyme inhibitors: the CHARMAlternative trial. Lancet 2003; 362 (6): 772-776.
- McMurray J.J.V., Ostergren J., Swedberg K. et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function taking angio-tensin-converting-enzyme inhibitors: the CHARM-Added trial. Lancet 2003; 362 (6): 767-771.
- McMurray J.J.V., Young J.B., Dunlup M.E. et al. Relation-ship of dose of background angiotensin-converting-enzyme inhibitor to the benefits of candesartan in the Candesartan in Heart failure: Assessment of Reduction in Mortality and Morbidity (CHARM-Added trial). Am Heart J 2006; 151: 985-991/
- Seifalian A.M., Stansby G., Jackson A. et al. Comparison of laser Doppler perfusion imaging, laser Doppler flowmetry and thermographie imaging of assessment of blood flow in human skin. Euro J Vasc Surg 1994; 8: 65-69.
- Yoriuchi M., Akishita M., Dzau V. Recent progress in angiotensin II type 2 receptor research in cardiovascular system. Hypertension 1999; 33: 613-621.
- Тепляков А.Т., Гарганеева А.А. Расстройства микроциркуляции при ишемической болезни сердца. Изд-во Томского ун-та 2001. -339 с.
- Оганов Р.Г., Небиеридзе А.В. Метаболические эффекты блокаторов рецепторов ангиотензина II. Кардиология 2002; 4: 35-39.
- Яковлева О.И., Мамонтов О.В., Яковлев А.Н. и др. Влияние длительной терапии эпросартаном на структурнофункциональное состояние сердца и крупных сосудов и вегетативную регуляцию кровообращения у больных гипертонической болезнью. Артериальная гипертензия 2003; т. 9; 1: 21-26.
- Newby D.E., Goodfield N.E., Flapan A.D. et al. Regulation of peripheral vascular tone in patients with Heart failure: contribution of angiotensin II. Heart 1998; 116: 134-140.


