Аппаратное лечение синдрома обструктивного апноэ во сне. 2-летнее наблюдение
Автор: Маркин А.В., Мартыненко Т.И., Шойхет Я.Н.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 2-1 т.26, 2011 года.
Бесплатный доступ
Цель исследования: оценить эффективность длительного аппаратного лечения (СРАР-терапии) у пациентов с синдромом обструктивного апноэ во сне (СОАС). Обследовано 26 пациентов с СОАС в возрасте от 28 до 76 лет, получающих длительную СРАР-терапию и преодолевших 2-летний рубеж лечения. Среди них было 24 мужчины и 2 женщины с индексом массы тела 38,4±8,3 кг/м2, индексом апноэ/гипопноэ 63,5±29,4. Проведение СРАР-терапии у больных с СОАС способствовало снижению индекса апноэ/гипопноэ (ИАГ) с 63,5±5,9 до 5,0±0,7 (p
Апноэ во сне, срар-терапия, полисомнография, ожирение, артериальная гипертензия, респираторная поддержка, срар-therapy
Короткий адрес: https://sciup.org/14919431
IDR: 14919431 | УДК: 616.24-008.444
Machine treatment of patients with obstructive sleep apnea. 2-years observation
The purpose of the study is to investigate the long-term continuous positive airway pressure (CPAP) efficiency in patients with obstructive apnea. The study is based on the data about 26 OSA patients (24 M, 2 F, age from 28 to 76 year, AHI=63.5±29.4, BMI=38.4±8.3 kg/m2). The apnea/hypopnea index decreased from 63.5±5.9 to 5.0±0.7 (p
Текст научной статьи Аппаратное лечение синдрома обструктивного апноэ во сне. 2-летнее наблюдение
Одним из направлений в современной пульмонологии является изучение закономерностей развития патологических состояний, возникающих во время сна. Большое внимание привлечено к изучению ночных обструктивных нарушений дыхания в связи с их широкой распространенностью и существенным влиянием на систему кровообращения [1, 13, 16].
Синдром обструктивного апноэ сна (СОАС) – это состояние, характеризующееся наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью [7].
Основными факторами развития осложнений при СОАС являются гипоксемия, дисбаланс между активностью парасимпатической и симпатической систем и процессы воспаления, включающие оксидативный стресс, гиперпродукцию оксида азота, С-реактивного протеина, интерлейкина-6, гомоцистеина, активацию тромбоцитов, развитие эндотелиальной дисфункции и атеросклероза [2, 12].
Опубликованы результаты зарубежных исследований, демонстрирующих уменьшение уровня плазменных факторов риска [14] и собственно сердечно-сосудистой заболеваемости и смертности у пациентов, которым проводилась долгосрочная СРАР-терапия [11, 17]. В результате 10-летнего наблюдения обнаружено, что у пациентов, получающих СРАР-терапию по поводу СОАС, частота сердечно-сосудистых осложнений, включая фатальные инфаркты и инсульты, практически не отличалась от здоровых добровольцев [11].
Доказана связь между избыточной дневной сонливостью пациентов с СОАС и дорожно-транспортным травматизмом. Засыпание за рулем является причиной 20% дорожно-транспортных происшествий (ДТП). У пациентов с СОАС риск аварий на дорогах выше, чем у лиц в алкогольном опьянении. Он также в 4–6 раз выше таковых показателей по сравнению со среднестатистическими данными [5].
Цель исследования: определение эффективности долгосрочной СРАР-терапии у пациентов с СОАС.
Материал и методы
В основу работы положены данные о 26 пациентах с СОАС в возрасте от 28 до 76 лет, находящихся под наблюдением в Алтайском краевом пульмонологическом центре и получающих долгосрочную СРАР-терапию более 2 лет. Среди них было 24 мужчин и 2 женщины с индексом массы тела (ИМТ) 38,4±8,3 кг/см2, окружностью шеи 44,3±3,7 см и индексом апноэ/гипопноэ – количеством эпизодов апноэ и гипопноэ в среднем за час (ИАГ) – 63,5±29,4. Оценивались клинические, инструментальные показатели СОАС на следующих этапах: 2 недели, 6 месяцев, 1 и 2 года.
Превалирующими жалобами при поступлении являлись указания на избыточную дневную сонливость и быструю утомляемость у 12 (46,2%) человек, беспокой- ный сон с частыми пробуждениями – у 10 (38,4%), храп – у 24 (82,8%), остановки дыхания во сне, беспокоящие окружающих – у 4 (15,4%). Избыточная сонливость оценивалась по шкале Epworth Sleepiness Scale (ESS) [10] и составила 14,5±5 баллов. Кроме этого, у 19 (73,1%) пациентов было учащенное ночное мочеиспускание, а у 10 (38,5%) наблюдаемых мужчин в возрасте от 38 до 60 лет имелись нарушения половой функции. У 15 (57,7%) больных по мужской линии имелся наследственный анамнез избыточного веса, храпа и остановок дыхания.
У всех наблюдаемых пациентов при поступлении имелось ожирение. Ожирение III степени (ИМТ 40 кг/м2 и более) было у 8 (30,8%) пациентов с СОАС. Артериальная гипертензия (АГ) была у 22 (84,6%) человек, ишемическая болезнь сердца (ИБС) – у 9 (34,6%), нарушения ритма и проводимости – у 10 (38,5%) пациентов. Из 22 пациентов, имеющих артериальную гипертензию, 16 (72,2%) получали ингибиторы АПФ, 20 (90,9%) – мочегонные препараты, 9 (40,9%) – селективные β -блокато-ры и 5 (22,7) – антагонисты кальция. Медикаментозная терапия проводилась в течение 2–7 лет. В течение всего периода лечения АГ отмечалась нестабильность АД, особенно в утренние и ночные часы.
Имелись данные об остром инфаркте миокарда (ОИМ) в анамнезе у 3 (11,5%) и остром нарушении мозгового кровообращения – у 2 (7,7%) больных с СОАС. Сахарный диабет 2-го типа отмечен у 4 (15,4%) больных. Гипотиреоз встретился у 2 (7,7%) человек.
Наряду с ожирением компонентами обструкции верхних дыхательных путей во время сна были бронхопатия с затруднением носового дыхания у 18 (69,2%) больных, вертикальное расположение небных дужек, ограничивающее вход в ротоглотку – у 12 (46,2%), аномалии развития нижней челюсти (микро- и ретрогнатия) – у 8 (30,8%), удлинение язычка – у 7 (26,9%), избыточное мягкое небо – у 4 (15,4%), гипертрофия небных миндалин – у 2 (7,7%) пациентов. Клиника аллергического ринита отмечена у 4 из 26 больных (15,4%).
Попытки восстановления проходимости верхних дыхательных путей и коррекции храпа оперативными методами предпринимали в прошлом 14 пациентов (53,9%). У 5 (19,2%) была лазерная пластика мягкого неба, у 4 (15,4%) – аденоидэктомия, у 3 (11,5%) – септопластика, у 2 (7,7%) – тонзилэктомия. Эффект не был достигнут.
С целью определения вида и характера расстройств дыхания во время сна, регистрации индекса апноэ/гипоп-ноэ – количества эпизодов апноэ и гипопноэ в среднем за час, проводилась полисомнография (ПСГ) и кардио-респираторный мониторинг (КРМ) на оборудовании Embla N7000 (Medcare). Выявлено, что среди 26 пациентов легкая форма СОАС с индексом апноэ/гипопноэ от 5 до 14,9 в час встретилась у 3 человек (11,5%), среднетяжелая (ИАГ от 15 до 29,9 в час) – у 2 (7,7%) и тяжелая (ИАГ равен или более 30 в час) – у 21 (80,8%) пациентов.
В качестве базисной терапии СОАС использовалась СРАР-терапия (одноуровневая вентиляция легких) – метод, основанный на создании непрерывного положительного давления в дыхательных путях (Continue Positive Airway Pressure), подаваемого пациенту посредством носовых или носоротовых масок [15]. Показанием для на- значения СРАР-терапии явились ИАГ≥15, или ИАГ от 5 до 15 в час при наличии симптомов дневной сонливости, нарушений когнитивных функций, бессонницы или артериальной гипертонии, ишемической болезни сердца, нарушений мозгового кровообращения в анамнезе [8].
Назначение лечения требовало проведения пробной (тестирующей) ночи для подбора параметров респираторной поддерж-
70 1
60 -
50 -
40 -
30 -
20 -
10 -
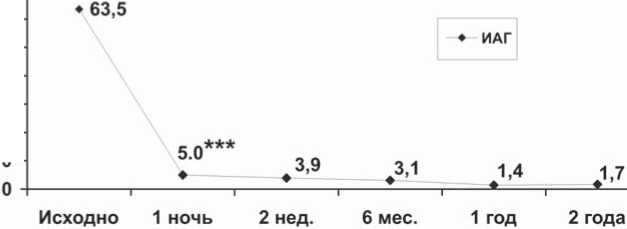
Рис. 1. Динамика изменения индекса апноэ/гипопноэ на фоне СРАР-терапии: *** – p<0,001
ки, в первую очередь, уровня лечебного давления, и для оценки комплаентности больного. СРАР-терапии проводилась автоматическими приборами Somnobalance e (Weinmann) и AutoSet Spirit (ResMed).
Обработка полученных данных проводилась с использованием методов вариационной статистики (компьютерные программы BIOSTAT by Stanton A. Glantz Version 4.03 for Windows и
Microsoft Excel for Windows XP). Определялась средняя арифметическая (Х), ошибка средней (m), ошибка доли (P), показатель вероятности различий (p). Различие считалось статистически значимым при p<0,05.
Результаты
На фоне СРАР-терапии произошло снижение ИАГ с 63,5±5,9 до 5,0±0,7 (p<0,001) уже в ходе первой ночи тестирования. Положительная динамика этого показателя продолжалась в течение последующих 2 лет (рис. 1).
Произошло повышение ми нимального уровня насыщения крови кислородом (SaO2 мин) в ночной период с 70,4±2,5 до 86,1±0,8% (p<0,001) и среднего уровня насыщения крови кислородом (SaO2 сред.) в ночной период с 88,5±1,4 до 94,1±0,4% (p<0,01), рисунок 2.
Показатель избыточной дневной сонливости, оцениваемый по шкале ESS, снизился с 14,5±1,0 до 3,0±0,4 (p<0,001) баллов уже через 2 нед. лечения и продолжал снижаться весь период наблюдения (рис. 3).
В результате долгосрочной СРАР-терапии стабилизация артериального давления (АД) произошла у 18 (81,8%) из 22 пациентов с СОАС, имеющих АГ, уже через 6 мес. лечения. Это позволило сократить объем медикаментозной терапии. Эффект стабилизации АД сохранился на протяжении 2 лет наблюдения.
Снижение веса отмечалось в течение всего периода
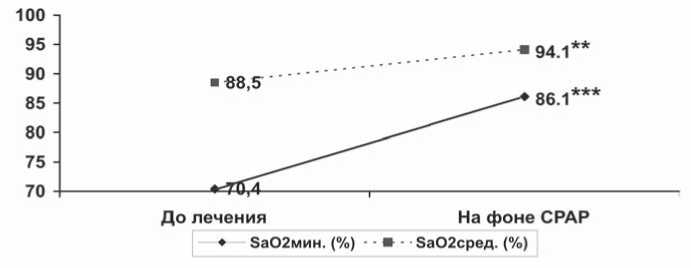
Рис. 2. Динамика SaO2 мин и SaO2 сред. на фоне СРАР-терапии: *** – p<0,001, ** – p<0,01
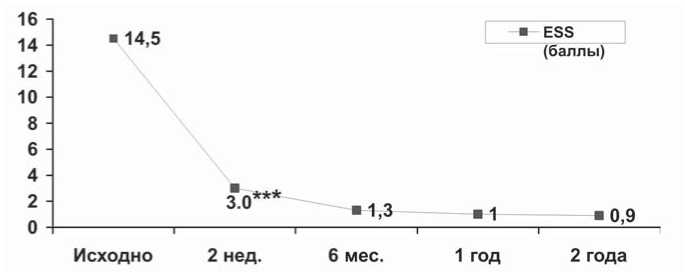
Рис. 3. Динамика дневной сонливости на фоне СРАР-терапии (по шкале ESS): *** – p<0,001
наблюдения со 117,7±5,4 до 97,8±4,2 кг (p<0,05), рисунок 4. Других специальных мероприятий по снижению массы тела не проводилось.
К положительным эффектам СРАР-терапии можно отнести уменьшение частоты респираторных инфекций, что отметили 10 (38,5%) пациентов. Улучшение половой функции произошло у 5 (50,0%) пациентов из 10, у которых половая функция была снижена.
Из нежелательных явлений были отмечены сухость слизистых в 3 (11,5%) случаях, дискомфорт от маски и раздражение кожи – у 3 (11,5%) и утечка воздуха из-под маски – у 3 (11,5%) пациентов. Все нежелательные явления были легко устранимы и не повлияли на переносимость СРАР-терапии.
На вопрос “Почему Вы продолжаете использовать аппарат СРАР-терапии?” были получены следующие отве-
120 -
115 -
110 -
105 -
■ Масса тела (кг)

100 -
95 -I-----------------
Исходно
• 107
■ 98*
6 мес.
1 год 2 года
Рис. 4. Динамика массы тела на фоне СРАР-терапии: * – p<0,05
ты: улучшение качества сна отметили 23 (88,5%) человека, устранение храпа, беспокоящего окружающих, и уменьшение дневной сонливости – 21 (80,8%) пациент с СОАС, уменьшение разбитости, усталости по утрам – 20 (76,9%) человек, увеличение работоспособности на фоне СРАР-терапии отмечено у 18 (69,2%) пациентов. Уменьшение риска развития серьезных осложнений (инсульт, инфаркт миокарда) осознавали 8 (30,8%) пациентов, продолжая использовать аппарат СРАР-терапии.
При самооценке результата лечения 11 (42,3%) пациентов оценивали его как “отличный”, 14 (53,9%) – как “хороший”, 1 (3,8%) – как “удовлетворительный”.
Обсуждение
Результаты исследования показали, что применение СРАР-терапии позволяет нормализовать основные показатели, характеризующие тяжесть СОАС, уже в первую ночь лечения. Речь идет о многократном уменьшении индекса апноэ/гипопноэ, в результате чего наблюдалось увеличение среднего уровня насыщения крови кислородом с 88,5±1,4 до 94,1±0,4% (p<0,01) и минимального – с 70,4±2,5 до 86,1±0,8% (p<0,001). Это согласуется с литературными данными [8].
К краткосрочным эффектам СРАР-терапии можно отнести уменьшение степени дневной сонливости, оцениваемой по шкале ESS. По данным Gonsalves M. et al. [6], устранение эпизодов апноэ и гипопноэ как пускового фактора циклической ночной гипоксемии, хронического стресса и грубой фрагментации сна, ведет к восстановлению нормальной структуры сна и отсутствию дневной сонливости. В нашем случае положительная динамика сонливости по шкале ESS составила с исходных 14,5 до 3 баллов через 2 нед. лечения (p<0,001), что может стать хорошим профилактическим фактором дорожнотранспортного травматизма и социальной опасности лиц с СОАС.
Положительное влияние долгосрочной СРАР-терапии на течение артериальной гипертензии и динамику массы тела как компонентов метаболического синдрома подтверждается данными о стабилизации артериального давления у 18 (81,8%) больных с АГ уже через 6 мес. лечения и снижения веса со 117,7±5,4 до 97,8±4,2 кг (р<0,05) через 2 года СРАР-терапии. Это согласуется с данными Becker H. и соавт., показавших снижение систолического, диастолического и среднего АД на фоне СРАР-тера- пии [3] и данными А. Jaguaribe и соавт., доказавших влияние СРАР-терапии на механизмы ожирения и метаболического синдрома [9]. Особенно эффективной оказывается СРАР-терапия при артериальной гипертензии, резистентной к медикаментозной терапии [4].
Безопасность метода подтверждена небольшим количеством и несерьезностью нежелательных явлений, легко устранимых подбором разных типов маски и коррекцией параметров СРАР-тера-пии.
Хорошая переносимость СРАР-тера-пии непосредственно связана с объективными положительными результатами лечения. “Отлично” и “хорошо” оценили 2-летнее использование прибора 25 (96,2%) пациентов с СОАС. У большинства эта самооценка была связана с улучшением качества сна – 23 (88,5%) и с увеличением работоспособности – у 18 (69,2%) пациентов.
Заключение
В результате СРАР-терапии у пациентов с СОАС уменьшился ИАГ в 12,7 раз. Отмечено повышение минимального и среднего уровня насыщения артериальной крови кислородом в ночной период на 15,7% (p<0,001) и 5,6% (p<0,01) соответственно. Произошло уменьшение степени дневной сонливости в 4,8 раза. В результате СРАР-те-рапии в течение 2 лет у 81,8% больных с СОАС произошла стабилизация артериального давления. Масса тела у наблюдаемых пациентов снизилась на 19,9±8,6 кг (p<0,05). Переносимость СРАР-терапии оценена положительно. Результат лечения как отличный и хороший оценили 25 из 26 (96,2%) пациентов с СОАС.
Список литературы Аппаратное лечение синдрома обструктивного апноэ во сне. 2-летнее наблюдение
- Вейн А.М., Елигулашвили Т.С., Полуэктов М.Г. Синдром апоэ во сне. -Москва: Эйдос Медиа, 2002. -C. 185-212.
- Литвин А.Ю, Чазова И.Е. Синдром обструктивного апноэ о время сна и связанные с ним сердечно-сосудистые осложнения (обзор)//Кардиология СНГ. -2006. -Vol. 4. -. 96-110.
- Becker H.F., Jerrentrup A., Ploch T. et al. Effect of nasal ontinuous positive airway pressure treatment on blood ressure in patients with obstructive sleep apnea//Circulation. 2003. -Vol. 107. -P. 68-73.
- Calhoun D., Jones D., Textor S. Resistant hypertension: diagnosis, valuation, and treatment a scientific statement from the merican Heart Association Professional Education Committee f the Council for High Blood Pressure Research//Circulation. 2008. -Vol. 117. -P. 510-526.
- George C. Driving and automobile crashes in patients with bstructive sleep apnoea/hypopnoea syndrome//Thorax. -004. -Vol. 59. -P. 804-807.
- Gonsalves M., Paiva T., Ramos E. et al. Obstructive Sleep Apnea yndrome, Sleepiness, and Quality of Life//Chest. -2004. -ol. 125. -P. 2091-2096.
- Guilleminault C., Tilkian A., Dement W. The sleep apnea yndromes//Am. Rev. Med. -1976. -No. 27. -P. 465-484..
- Institute for Clinical Systems Improvement (ICSI). Diagnosis and reatment of obstructive sleep apnea in adults. -Bloomington (MN): Institute for Clinical Systems Improvement (ICSI), 2008. P. 18-19.
- Jaguaribe A., Ribeiro C., Barbosa C. et al. Effects of nasal ontinuous positive airway pressure treatment on oxidative tress and adiponectinlevels in obese patients with obstructive leep apnea//Respiration. -Vol. 79(5). -P. 370-376.
- Johns M. A new method of measuring daytime sleepiness: the pworth Sleepiness Scale//Sleep. -1991. -No. 14. -P. 540-45.
- Marin J., Carrizo S., Vicente E. Long-term cardiovascular utcomes in men with obstructive sleep apnoea-hypopnoea ith or without treatment with continuous positive airway ressure: an observational study//Lancet. -2005. -Vol. 365. -. 1046-1053.
- Murat C., Serefden A., Gorkem M. et al. Cardiovascular risk factors n obstructive sleep apnea//Chest. -2006. -Vol. 129. -. 233-237.
- Quan S.F., Gersh B.J. Cardiovascular consequences of sleep isordered breathing: past, present and future. Report of a orkshop from the National Center on Sleep Disorders Research nd the National Heart, Lung, and Blood Institute//Circulation. 2004. -Vol. 109. -P. 951-957.
- Steiropoulos P., Tsara V., Nena E. et al. Effect of continuous ositive airway pressure treatment on serum cardiovascular risk actors in patients with obstructive sleep apnea-hypopnea yndrome//Chest. -2007. -Vol. 132. -P. 843-851.
- Sullivan C., Grunstein R. Continue positive airway pressure in leepdisordered breathing. Principles and practice of sleep edicine. -2-nd ed. -Philadelphia: Harcourt Brace and ompany, 1994. -P. 694-705.
- Valham F., Mooe Th., Rabben T. et al. Increased risk of stroke in atients with coronary artery disease and sleep apnea. A 0-year follow-up//Circulation. -2008. -Vol. 118. -P. 955-60.
- White J., Cates C., Wright J. Continuous positive airways pressure or obstructive sleep apnoea (Cochrane Review)//The ochrane Library. -Issue 1. -Chichester, UK: John Wiley & S, 004. -P. 17-25.


