Артериальная гипертония в Арктике: роль стресса и вегетативной дисфункции, гендерные различия
Автор: Ветошкин А.С., Шуркевич Н.П., Симонян А.А., Гапон Л.И., Карева М.А., Семерикова А.М.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 1 т.39, 2024 года.
Бесплатный доступ
Актуальность. Психологический стресс и вегетативная дисфункция признаны факторами риска сердечно-сосудистых заболеваний (ССЗ), однако они по-разному влияют на сердечно-сосудистый риск у мужчин (М) и женщин (Ж).Цель: изучить гендерные различия в факторах, влияющих на вероятность выявления артериальной гипертензии (АГ) с позиций роли стресса, вегетативной дисфункции и неспецифического воспаления у лиц в условиях вахты в Арктическом регионе.Материал и методы. В заполярном поселке Ямбург (68° 21› 40» с. ш.) на базе Медико-санитарной части ООО «Газпром Добыча Ямбург» (МСЧ ООО ЯГД) одномоментно обследованы 99 М и 81 Ж с АГ 1, 2-й степени и нормотензивных лиц, сопоставимых по возрасту (р = 0,450), северному стажу (р = 0,956), числу лет работы вахтой (р = 0,824), уровню офисного систолического (САД) (р = 0,251), диастолического (ДАД) (р = 0,579) артериального давления (АД). Применены опросники для определения уровня общего стресса (Шкала PSM25), профессионального стресса (опросник Вайсмана); оценена функция вегетативной нервной системы (ВНС) (опросник А.М. Вейна); проведено суточное мониторирование АД (СМАД); биохимическое исследование крови с определением биомаркеров воспаления, кортизола, предшественника мозгового натрийуретического пептида (NT-proBNP), гомоцистеина, фолликулостимулирующего гормона (ФСГ).Результаты. У Ж значимо чаще наблюдались вегетативные проявления (астенизация, повышенная утомляемость, метеозависимость, головная боль); у М с АГ преобладали лица с высоким уровнем нервно-психической напряженности, у каждого пятого М определялся высокий уровень профессионального стресса. Медианы сумм баллов по данным опросника А.М. Вейна, были значимо выше у Ж независимо от уровня АД, значимо чаще преобладали умеренные расстройства ВНС. Согласно построенной модели логистической регрессии, статистически значимое влияние на возникновение АГ у М оказывало число баллов по опроснику на стресс (ОШ = 1,050; 1,029-1,171; р = 0,001), показатели ночной вариабельности ДАД (ОШ = 1,295; 1,109-1,511; р = 0,001) и неспецифического воспаления: повышение высокочувствительного С-реактивного белка (вч-СРБ) увеличивало риск возникновения АГ в 1,5 раза (ОШ = 1,532; 1,212-1,937; р = 0,001), IL1β - в 7 раз (ОШ = 7,275; 3,235-16,361; р = 0,001). Шансы выявления АГ у Ж повышали значения дневной вариабельности САД (ОШ = 1,154; 1,019-1,306; р = 0,024), вч-СРБ в 1,5 раза (ОШ = 1,479; 1,226-1,783; р = 0,001), ФНО-α (ОШ = 1,111; 1,001-1,244; р = 0,044), уровень IL-6 увеличивал шансы АГ в 1,7 раза (ОШ = 1,676; 1,149-2,958; р = 0,035), статистически значимое влияние оказывало число баллов по опроснику ВНС (ОШ = 1,055; 1,006-1,107; р = 0,026).Выводы. В условиях Арктической вахты выявлены гендерные различия в восприятии стресса и выраженности дисфункции ВНС у полов с четкой взаимосвязью стресса, воспаления и АГ у М. Дисфункция ВНС у Ж являлась триггером неспецифического воспаления и АГ. Выявленные гендерные различия помогут выявлению уязвимых групп среди М и Ж и разработке целевых вмешательств у лиц в Арктическом регионе.
Стресс, вегетативная дисфункция, воспаление, артериальная гипертония, арктика
Короткий адрес: https://sciup.org/149144791
IDR: 149144791 | УДК: 616.12-008.331.1-02:159.944.4:616.839-009]-055.1/.2(985) | DOI: 10.29001/2073-8552-2024-39-1-83-93
Arterial hypertension in the Arctic: the role of stress and autonomic dysfunction, gender differences
Introduction. Psychological stress and autonomic dysfunction are recognized as risk factors for cardiovascular diseases, but they affect cardiovascular risk differently in men and women.Aim: To study gender differences in factors influencing the probability of detecting arterial hypertension (AH) from the perspective of the role of stress, autonomic dysfunction and nonspecific inflammation in rotational shift workers in the Arctic region.Material and Methods. In the medical unit of the gas production company “Gazprom dobycha Yamburg” (polar settlement of Yamburg, 68°21’40”N) we simultaneously examined 99 men and 81 women with AH 1,2 degree of AH and normotensive persons comparable in age (p = 0.450), work experience in the Arctic (p = 0.956), number of years of rotational shift work (p = 0.824), level of office systolic (SBP) (p = 0.251) and diastolic blood pressure (DBP) (p = 0.579). Questionnaires were used to determine the level of general stress (PSM25 scale), occupational stress (Vaisman questionnaire); assessment of autonomic nervous system (ANS) function (Wayne A.M. questionnaire); 24-hour blood pressure monitoring was performed; biochemical blood test for biomarkers of inflammation, cortisol, brain natriuretic peptide precursor, homocysteine, folliclestimulating hormone was carrued out.Results. Vegetative manifestations (asthenization, increased fatigue, meteorological dependence, headaches) were significantly more often observed in women. Among men with AH, individuals with high levels of neuropsychological tension predominated, every fifth M had a high level of occupational stress. The median scores on the Wayne A.M. questionnaire were significantly higher in women, regardless of BP, and moderate ANS disorders were significantly more prevalent. According to logistic regression data, a significant effect on the probability of AH in men was the number of stress scores (OR = 1.050; 1.029-1.171, p = 0.001), indicators of nocturnal DBP variability (OR = 1.295; 1.109-1.511, p = 0.001) and nonspecific inflammation: rise in high-sensitivity C-reactive protein (hs-CRP) increased the probability of AH by 1.5 times (OR = 1.532; 1.212-1.937, p = 0.001), IL-1β - by 7 times (OR = 7.275; 3.235-16.361, p = 0.001). The probability of AH in women increased by the values of the daily variability of SBP (OR = 1.154; 1.019-1.306, p = 0.024), hs-CRP by 1.5 times (OR = 1.479; 1.226-1.783, p = 0.001), tumor necrosis factor-alpha (TNF-α) (OR = 1.111; 1.001-1.244, p = 0.044), level of IL-6 increased the probability of AH by 1.7 times (OR = 1.676; 1.149-2.958, p = 0.035), the number of scores on ANS questionnaire had a significant effect (OR = 1.055; 1.006-1.107, p = 0.026).Conclusion. In the conditions of the rotational shift work in the Arctic, gender differences were revealed in the stress perception and the severity of ANS dysfunction with a clear relationship between stress, inflammation and AH in men. ANS dysfunction in women was a trigger of nonspecific inflammation and AH. The identified gender differences will help to reveal vulnerable groups among men and women and develop targeted interventions for individuals in the Arctic region.
Текст научной статьи Артериальная гипертония в Арктике: роль стресса и вегетативной дисфункции, гендерные различия
Ветошкин А.С., Шуркевич Н.П., Симонян А.А., Гапон Л.И., Карева М.А., Семерикова А.М. Артериальная гипертония в Арктике: роль стресса и вегетативной дисфункции, гендерные различия. Сибирский журнал клинической и экспериментальной медицины. 2024;39(1):83–93.
Исследования сердечно-сосудистой системы, связанные с артериальной гипертензией (АГ), были сосредоточены на роли оксида азота, окислительного стресса, воспаления и иммунитета, а также на связи между различ- ными органами, включая сердце и сосудистую сеть. Механизмы центральной нервной системы (ЦНС) аналогичным образом связаны с этими факторами. Прогресс в сердечно-сосудистых исследованиях продвинул область нейронного контроля АГ, в которой ЦНС играет жизненно важную роль [1]. Исследования показывают, что психосоциальные факторы предсказывают развитие и течение сердечно-сосудистых заболеваний (ССЗ) через симпатические и парасимпатические механизмы [2]. Следует учитывать, что симпатический отток и различные сигналы с периферии организует ЦНС [1]. Многие исследования демонстрируют, что инфильтрация иммунными клетками стенки сосудов, почек и ЦНС, факторы окислительного стресса и симпатический тонус совместно играют решающую роль в развитии АГ [3]. Работа вахтовым методом в условиях Арктического региона сопряжена с экстремально-климатическими факторами, регулярными трансширотными перемещениями, особым режимом трудовой деятельности, постоянным психофизическим напряжением, что способствует ССЗ, в том числе АГ [4]. Роль стресса, дисфункции вегетативной нервной системы (ВНС), неспецифического иммунного воспаления в формировании АГ у лиц в условиях вахты в Арктике комплексно ранее не изучалась.
Цель исследования: изучить гендерные различия в факторах, влияющих на вероятность наличия АГ с позиций роли стресса, вегетативной дисфункции и неспецифического воспаления у лиц в условиях вахты в Арктическом регионе.
Материал и методы
В заполярном поселке Ямбург (68° 21› 40» с.ш.) на базе МСЧ ООО ЯГД во время экспедиционного выезда одномоментно обследованы 99 мужчин (М) и 81 женщина (Ж) с АГ 1, 2-й степени и нормотензивных лиц, сопоставимых по возрасту ( р = 0,450), северному стажу ( р = 0,956), числу лет работы вахтой ( р = 0,824), уровню офисного систолического (САД, р = 0,251) и диастолического (ДАД, р = 0,579) артериального давления (АД). По уровню офисного АД и данным анализа амбулаторных карт все обследованные были распределены на группы М и Ж с АГ и с нормальным АД. Степени АГ устанавливались в соответствии с рекомендациями РМОАГ и ВНОК, действующими на момент исследования. Исследование проводили в соответствии с этическими стандартами Хельсинкской декларации и правилами клинической практики в РФ (2005) [Надлежащая клиническая практика, ГОСТ Р 52379-2005]. Протокол исследования одобрен этическим комитетом Тюменского кардиологического научного центра № 149 от 03.06.2019 г. У всех обследованных лиц взято информированное согласие на участие в исследовании.
Условия включения в исследование: возраст 30–59 лет; режим вахты 1 : 1 (1 мес. работы – 1 мес. отдыха); вахтовые перемещения в пределах одного часового пояса (города Тюмень или Уфа).
Факторы невключения: ожирение более I степени; ишемическая болезнь сердца, клапанная болезнь сердца, нарушение мозгового кровообращения в анамнезе, сахарный диабет всех типов.
Проведено суточное мониторирование артериального давления (СМАД) по стандартной методике. Применены опросники: шкала PSM25 Лемура – Тесье – Филлиона [5], предназначенная для измерения стрессовых ощущений в соматических, поведенческих и эмоциональных показателях. Оценены уровни профессионального стресса по данным специализированного опросника Вайсмана [6]. Оценка ВНС осуществлена по опроснику А.М. Вейна [7]. Проведено СМАД по стандартной методике. Выполнено биохимическое исследование крови с определением концентрации предшественника мозгового натрийуретического пептида (NT-proBNP), высокочувствительного
С-реактивного белка (вч-CРБ), гомоцистеина, фолликулостимулирующего гормона (ФСГ), кортизола, интерлейкинов (IL-1β, IL-6, IL-8, IL-10), фактора некроза опухоли (ФНО-α).
Для расчета индекса массы тела (ИМТ) использована формула: масса тела, кг ^ (рост, м) 2 .
Значения оценены по критерию International Obesity Task Force (IOTF). Нормой считали ИМТ < 25 кг/м2; избыточной массой тела – 25–29 кг/м2; ожирением > 30 кг/м2.
Полученные данные проанализированы в программах STATISTICA 8.0 (StatSoft, USA) и IBM SPSS STATISTICS 23. (IBM, USA). Нормальность распределения количественных показателей проверялась по критерию Колмогорова – Смирнова. Нормально распределенные количественные показатели представлены средним значением и его 95% доверительным диапазоном, М; 95% ДИ М, при отсутствии нормальности распределения (только на рис. 1) – медианой и межквартильным интервалом, Ме ( Q 1; Q 3). Категориальные показатели представлены абсолютными ( n ) и относительными (в %) частотами встречаемости. При нормальном распределении для сравнения количественных показателей в двух независимых группах применялся t -критерий Стьюдента, при отсутствии нормальности распределения – U -критерий Манна – Уитни. Для анализа попарных различий частот (категориальных показателей) применялся критерий χ 2 Пирсона. При анализе корреляционных связей количественных показателей использовался коэффициент корреляции Спирмена. Для оценки влияния исследуемых показателей на риск возникновения АГ построены две модели бинарной логистической регрессии, проведен их ROC-анализ. Пороговый уровень значимости при проверке гипотез составлял р = 0,05.
Результаты
Как следует из таблицы 1, пациенты с АГ М и Ж не различались по уровню офисного АД, возрасту, стажу вахты, ИМТ. В группе нормотензивных Ж в сравнении с М были значимо выше ИМТ ( р = 0,0102), но ниже уровни САД ( р = 0,0023) и ДАД ( р = 0,0159). Женщины с АГ незначимо чаще – 68% (30 из 44), р χ2 = 0,3632 контролировали свое АД самостоятельно или на приеме у врача. По распределению антигипертензивной терапии препаратами разных групп обследованные М и Ж с АГ значимо не различались. Вместе с тем только 23% М и 32% Ж лечились регулярно ( р = 0,4428). Наиболее часто пациенты с АГ принимали ингибиторы ангиотензинпревращающего фермента и сартаны. М значимо чаще, чем Ж принимали более двух лекарственных препаратов ( р = 0,0336).
Из данных таблицы 2 следует, что половина пациентов с АГ (М и Ж) не предъявляли жалоб. В группе Ж, в отличие от М, значимо чаще наблюдалась астенизация независимо от уровня АД, одышка при выполнении физических нагрузок, повышенная утомляемость. Женщины чаще предъявляли жалобы на метеозависимость, головную боль. Мужчины в большей степени характеризовались малосимптомным течением АГ в отличие от Ж, у которых в 43% случаев отмечалась связь симптомов с повышением АД. В группе М с АГ в сравнении с нормотензивными обследованными и в сравнении с Ж с АГ значимо по частоте преобладали лица с высоким уровнем стресса (соответственно, 12 из 61 (20%) против 1 из 61 (3%), р * χ2 = 0,0290 и 12 из 61 (20%) против 2 из 37, р χ2 = 0,0462) и пχси-хологической дезадаптации к рабочим нагрузкам.
Таблица 1. Клиническая характеристика обследованных групп
Table 1. Clinical characteristics of the examined groups
Нормотензивные группы, n = 38/37
Normotensive groups, n = 38/37
|
Показатели Indicators |
Мужчины Men |
Женщины Women |
р |
|
Возраст, лет Age, years |
45,5; 42,7–48,2 |
47,2; 44,7–49,6 |
0,3141 |
|
Стаж вахты, лет Watch experience, years |
14,9; 12–17,8 |
13,7; 10,9–16,5 |
0,4329 |
|
ИМТ, кг/м2 BMI, kg/m2 |
27,7; 26,7–28,7 |
29,9; 28,4–31,4 |
0,0102 |
|
САД, мм рт. ст. SBP, mmHg |
124,6; 121,6–127,6 |
118,4; 114,9–122 |
0,0023 |
|
ДАД, мм рт. ст. DBP, mmHg |
82,1; 80,2–84 |
77,7; 75–80,5 |
0,0159 |
|
Пациенты с АГ(AH), n = 61/44 Patients with hypertension, n = 61/44 |
|||
|
Возраст, лет Age, years |
50,9; 48,9–52,9 |
51,9; 50,0–53,8 |
0,6800 |
|
p ’ |
0,0026 |
0,0058 |
– |
|
Стаж вахты, лет Watch experience, years |
17,7; 15,6–19,7 |
18,4; 15,7–21,2 |
0,7701 |
|
p ’ |
0,1223 |
0,0243 |
– |
|
ИМТ, кг/м2 BMI, kg/m2 |
27,9; 26,9–28,9 |
28,7; 27,3–30,1 |
0,4650 |
|
p ’ |
0,9055 |
0,2538 |
– |
|
САД, мм рт. ст. SBP, mmHg |
136,4; 132,6–140,2 |
138; 132,8–143,2 |
0,4730 |
|
р * |
< 0,00001 |
< 0,00001 |
– |
|
ДАД, мм рт. ст. DBP, mmHg |
88,8; 86,4–91,2 |
89,5; 86,6–92,5 |
0,6992 |
|
p ’ |
0,0001 |
< 0,00001 |
– |
Примечание: в оглавлении таблицы в скобках указано число обследованных в формате М/Ж. Данные представлены в виде «М; 95% ДИ М», р – уровень значимости различий между группами М и Ж, р ’ – уровень значимости различий между группами лиц с АГ и нормотензией (для получения р и р * использован параметрический t – test Стьюдента). ИМТ – индекс массы тела; САД – систолическое артериальное давление; ДАД – диастолическое артериальное давление; АГ – артериальная гипертония.
Note: in the table of contents the number of examined persons in the M/W format is indicated in parentheses; The data is presented in the form of “M- average; 95% CI”, р – is the level of significance of differences between groups of M and F, р* is the level of significance of differences between groups of individuals with hypertension and normotension (a parametric Student’s t – test was used for p and p *). BMI – Body Mass Index; SBP – Systolic Blood Pressure; DBP – Diastolic Blood Pressure; AH – Arterial Hypertension.
Таблица 2. Сравнительный анализ основных жалоб, предъявляемых пациентами с артериальной гипертензией и в группе нормотензивных обследованных
Table 2. Comparative analysis of the main complaints presented by patients with hypertension and in the group of normotensive examined
|
Жалобы Complaints |
Группы Groups |
М(M) (61/38) |
Ж(W|) (44/37) |
р |
Всего |
|
Жалоб нет There are no complaints |
АГ(AH) |
29 (48%) |
20 (45%) |
0,9984 |
49 |
|
Н(S) |
20 (53%) |
16 (43%) |
0,6293 |
36 |
|
|
р * |
0,0167 |
0,9015 |
– |
– |
|
|
Астенизация Asthenization |
АГ(AH) |
6 (10%) |
18 (41%) |
0,0034 |
24 |
|
Н(S) |
3 (8%) |
14 (38%) |
0,0132 |
17 |
|
|
р * |
0,7650 |
0,8527 |
– |
– |
|
|
Метеозависимость Weather dependence |
АГ(AH) |
15 (25%) |
12 (27%) |
0,8118 |
27 |
|
Н(S) |
9 (24%) |
13 (35%) |
0,4207 |
22 |
|
|
р * |
0,9363 |
0,5800 |
– |
– |
|
|
Сердцебиение Heartbeat |
АГ(AH) |
9 (15%) |
9 (20%) |
0,5217 |
18 |
|
Н(S) |
6 (16%) |
11 (30%) |
0,2520 |
17 |
|
|
р * |
0,9640 |
0,4548 |
– |
– |
|
|
Одышка при физической нагрузке Shortness of breath during exercise |
АГ(AH) |
6 (10%) |
16 (36%) |
0,0085 |
22 |
|
Н(S) |
1 (3%) |
9 (16%) |
0,0153 |
10 |
|
|
р * |
0,2014 |
0,3933 |
– |
– |
Окончание табл. 2
End of table 2
|
Жалобы Complaints |
Группы Groups |
М(M) (61/38) |
Ж(W|) (44/37) |
р |
Всего |
|
Повышенная утомляемость Increased fatigue |
АГ(AH) |
8 (13%) |
27 (61%) |
0,0003 |
35 |
|
Н(S) |
3 (8%) |
19 (43%) |
0,0020 |
22 |
|
|
р * |
0,4697 |
0,6332 |
– |
– |
|
|
Головная боль Headache |
АГ(AH) |
12 (20%) |
17 (39%) |
0,1096 |
29 |
|
Н(S) |
7 (18%) |
9 (24%) |
0,6154 |
16 |
|
|
р * |
0,8992 |
0,3215 |
– |
– |
|
|
Связь с повышением АД Connection with an increase in blood pressure |
АГ(AH) |
8 (13%) |
19 (43%) |
0,0083 |
27 |
Примечание: р – уровень значимости различий между группами М (мужчины) и Ж (женщины), р *– уровень значимости различий между группой лиц с артериальной гипертензией и нормотензивными обследованными – Н (норма). AГ – артериальная гипертония.
Note: p – the level of significance of differences between groups M (Male) and F (Female), p* – the level of significance of differences between a group of people with hypertension and normotensive examined – S (Standart). AH – Arterial Hypertension.
Это подтверждается данными рисунка 1, на котором видно, что у М с АГ в сравнении с нормотензивными М и в сравнении с Ж с АГ средний балл уровня стресса был значимо выше (соответственно, 66 (47–119) баллов против 53 (45–75), р = 0,0495 и против 60 (49–111) баллов, р* = 0,0290). Это свидетельствует о достаточно высоком уровне состояния дезадаптации и психического дискомфорта с необходимостью снижения нервно–психической напряженности, психологической разгрузки. В то же время в группе Ж с АГ по сравнению с нормотензивными Ж по частоте значимо чаще преобладал средний (промежуточный) уровень стресса (15 из 44 (34%) против 3 из 37 (8%), р* = 0,0233), характеризующий незначительную по выраженности психологическую дезадаптированность к рабочим нагрузкам.
- Мф<Ьп
I Non-Outlier Range о OuWers
* Extremes
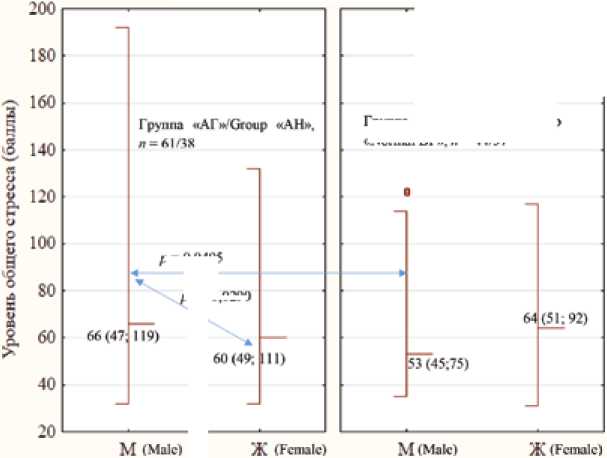
Рис. 1. Уровни стресса в баллах у мужчин и женщин с артериальной гипертензией и без нее по данным шкалы опросника PSM25
Примечание: данные представлены в виде Ме (медиана). В скобках – LQ нижний квартиль – UQ – верхний квартиль. р – уровень значимости различий в группе мужчин с артериальной гипертензией и с нормальным артериальным давлением, р * – уровень значимости различий в группе АГ между мужчинами и женщинами.
Fig. 1. Stress levels in scores for men and women with and without hypertension according to the PSM25 questionnaire scale
Note: The data is presented in the form of Me (median). In parentheses – LQ lower quartile – UQ – upper quartile. p – is the level of significance of differences in the group of men with hypertension and with normal blood pressure, p* – is the level of significance of differences in the group of hypertension between men and women.
Группа «Норм. АД» Group «Normal ВР». я = 4437
р - 0,0495
р* = 0,0290
Высокий уровень профессионального стресса определялся у 12 из 61 обследованных М с АГ и ни у одного с нормальным АД (р* = 0,0081). По уровням «низкий» и «средний» обследованные М и Ж практически не различались независимо от уровня АД. При этом у Ж с АГ была выявлена слабая корреляционная связь уровней общего стресса и профессионального стресса со стажем работы вахтой (r = 0,311 и r = 0,296 соответственно). У М с АГ – уровней общего и профессионального стресса с ИМТ (r = 0,368 и r = 0,344). У обследованных с нормальным АД каких либо взаимосвязей общего и профессионального стресса с возрастом, стажем и ИМТ не было выявлено.
У М с АГ выраженные вегетативные расстройства выявлялись значимо чаще, чем у М с нормальным АД (рис. 2), (11 против 3%, р* = 0,021). У женщин эти различия были на уровне тенденции (не значимые), но у Ж с АГ значимо чаще, чем у М этой же группы (48 против 28%, р = 0,044) и у Ж с нормальным АД (65 против 34%, р = 0,044) значимо чаще преобладали умеренные расстройства ВНС. Наличие синдрома вегетативной дистонии предполагалось, если общее количество баллов было ≥ 15. В результате оценки суммы баллов у М как с АГ, так и с нормальным АД медианы сумм баллов по данным опросника были значимо ниже, чем у Ж (соответственно, 13 (7–22) против 19 (17–24), р* = 0,0206 и 9 (6–15) против 13 (12–18), р* = 0,0206 ). Следовательно, Ж были значимо более подвержены вегетативным нарушениям независимо от уровня АД.
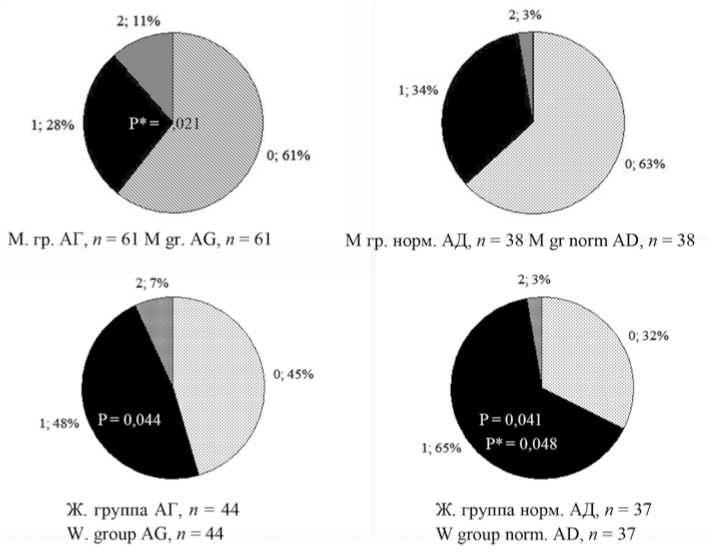
Рис. 2. Оценка состояния вегетативной нервной системы у мужчин и женщин с артериальной гипертензией и без нее по данным опросника
А.М. Вейна
Примечание: нарушения вегетативной нервной системы: 0 – отсутствуют, 1 – умеренные, 2 – выраженные, р – уровень значимости различий между группами М и Ж, р * – уровень значимости различий между обследованными с АГ и без.
Fig. 2. Assessment of the autonomic nervous system in men and women with and without hypertension according to the A.M. Vane questionnaire Note: disorders of the autonomic nervous system: 0 – absent, 1 – moderate, 2 – pronounced, p – the level of significance of differences between groups M and W, p* – the level of significance of differences between the examined with and without hypertension.
При этом у женщин с АГ данный показатель был значимо больше, чем у женщин с нормальным АД ( р = 0,0344). У мужчин данное различие было на уровне тенденции.
У мужчин с АГ выявлены корреляционные связи уровней общего и профессионального стресса с оценочным баллом состояния ВНС ( r = 0,323; р = 0,0111 и r = 0,356; р = 0,0021 соответственно), у Ж с уровнем общего стресса ( r = 0,391; р = 0,0145), в группах обследованных с нормальным АД данные взаимосвязи не регистрировались.
По данным СМАД у М независимо от уровня АД были значимо выше, чем у Ж значения ДАД в течение суток: (87,6 (8,9) против 83,7 (9,0) мм рт. ст., р = 0,0194) за счет более высоких значений днем: (90,5 (9,4) против 86,4 (9,4) мм рт. ст.), р = 0,0172. Соответственно, у М были больше индексы времени гипертензивной нагрузки в течение суток: 51,9 (26,8) против 38,5 (26,7)%, р = 0,0121; за счет дневных часов: 53,8 (29,5) против 38,7 (28,4)%, р = 0,0111. В то же время у М с АГ, как и у Ж с АГ, в отличие от нормотензивных обследованных определялись более низкие значения суточных индексов как по САД, так и по ДАД, достигая уровня значимости у Ж: 8,7(6,3) против 13,4 (5,6), р = 0,0358. Необходимо отметить, что у обследованных лиц с АГ в сравнении с нормотензивными М и Ж наблюдалось увеличение среднесуточной вариабельности как по САД, так и по ДАД за счет ночных САД: 12,5 (2,9) против 10,2 (3,0) мм рт. ст., р = 0,0252 и дневных значений у М: 13,6 (3,4) против 10,3 (3,2) мм рт. ст., р = 0,0027 и преимущественно за счет дневных у Ж: 12,9 (3,1) против 11,4 (4,3) мм рт. ст., р = 0,0212).
Как видно из данных таблицы 3, основные различия между М и Ж с АГ проявились в увеличении концентрации в крови у Ж NTpro-BNP ( р = 0,005), IL-6 ( p = 0,047), ФНО-α ( р = 0,026) и вч-СРБ ( р = 0,042). У мужчин значимо выше определялись уровни интерлейкина IL 1β ( р = 0,051), гомоцистеина ( р = 0,001). У мужчин с АГ в отличие от нормотензивных М были выше уровни IL1 β (р = 0,025), кортизола ( р = 0,031) и вч-СРБ ( р = 0,051); у Ж с АГ в отличие от Ж с нормальным АД определялись повышенные уровни IL6 ( р = 0,021), ФНО- α ( р = 0,047) и снижение противовоспалительного интерлейкина IL10 ( р = 0,041).
Таблица 3. Различия основных биохимических показателей в группах мужчин и женщин с артериальной гипертензией и с нормальным артериальным давлением
Table 3. Differences in main biochemical parameters in the groups of men and women with hypertension and with normal blood pressure
|
Показатели Indicators |
Группа |
М/M (61/38) |
Ж/W (44/37) |
p |
|
Гомоцистеин, мкмоль/л Homocysteine, mcmol/l |
АГ/AH |
16,1 (14,54–17,65) |
13,7 (11,98–14,07) |
0,001 |
|
Н/S |
14,2 (12,28–19,25) |
11,8 (10,87–12,87) |
0,004 |
|
|
p’ |
0,164 |
0,146 |
– |
|
|
IL-1β, пг/мл IL-1ß, pg/ml |
АГ/AH |
2,87 (2,57–3,55) |
2,11 (2,01–2,43) |
0,051 |
|
Н/S |
2,12 (2,19–2,31) |
2,3 (2,24–2,78) |
0,812 |
|
|
p’ |
0,025 |
0,2173 |
– |
|
|
IL-6, пг/мл IL-6, pg/ml |
АГ/AH |
2,1 (2,14–2,64) |
2,7 (2,57–2,96) |
0,047 |
|
Н/S |
2,0 (1,91–2,39) |
2,11 (2,12–2,27) |
0,145 |
|
|
p’ |
0,135 |
0,021 |
– |
|
|
ФНО-α, пг/мл TNF-α, pg/ml |
АГ/AH |
4,51 (2,35–6,67) |
7,85 (6,22–9,68) |
0,026 |
|
Н/S |
6,25 (3.03–9,47) |
5,35 (5,01– 6,11) |
0,348 |
|
|
p’ |
0,737 |
0,047 |
– |
|
|
IL-10, пг/мл IL-10, pg/ml |
АГ/AH |
4,12 (3,85–4,43) |
4,10 (3,87–4,44) |
0,656 |
|
Н/S |
4,19 (3,89–4,48) |
5,39 (4,02–4,62) |
0,488 |
|
|
p’ |
0,659 |
0,041 |
– |
|
|
Кортизол, нмоль/л Cortisol, nmol/l |
АГ/AH |
268,7 (244,4–291,6) |
229,1 (216,4–279,5) |
0,242 |
|
Н/S |
226,5 (212,3–244,8) |
222,3 (207,1–278,3) |
0,488 |
|
|
p’ |
0,031 |
0,803 |
– |
|
|
NTpro-BNP (фмоль/л) NT proBNP (pg/ml) |
АГ/AH |
83,4 (67,1 – 99,6) |
121,5 (96,6 – 146,3) |
0,003 |
|
Н/S |
69,9 (52,6–87,2) |
125,3 (98,1–152,5) |
0,001 |
|
|
p’ |
0,310 |
0,733 |
– |
|
|
вч-СРБ, мг/л hs-CRPЮ, mg/l |
АГ/AH |
4,88 (3,03–6,73) |
5,28 (4,04–6,53) |
0,042 |
|
Н/S |
3,75 (2,59–4,91) |
4,40 (3,47–7,34) |
0,173 |
|
|
p’ |
0,051 |
0,059 |
– |
|
|
ФСГ, мМУ/л FSG, mMU/l |
АГ/AH |
– |
41,0 (31,3–50,8) |
– |
|
Н/S |
– |
36,2 (21,7–50,6) |
– |
|
|
p’ |
– |
0,2060 |
– |
Примечание: данные представлены в виде: М; 95% ДИ М. В оглавлении в скобках – число обследованных М / число Ж, p – уровень значимости различий в группах мужчин и женщин, p’ – уровень значимости различий в группах мужчин и женщин с АГ и без нее. (использован t -test). АГ – группа обследованных с АГ.
Сокращения: АГ – группа обследованных с артериальной гипертонией; Н – группа нормотензивных обследованных; ФНО-α – фактор некроза опухоли альфа; IL – интерлейкины; вчСРБ- высокочувствительный С-реактивный белок; ФСГ-фолликулостимулирующий гормон; NT-proBNP- предшественник мозгового натрийуретического пептида.
Note: the data is presented as: M (mean); (95%CI) – 95% confidence interval. In the table of contents in parentheses – the number of examined M / number of F; p – the level of significance of differences in groups of men and women; p’ – the level of significance of differences in groups of men and women with and without hypertension. (t-test). AH – group of examined with AH; N – group of normotensive examined.
Abbreviations: AH – a group of patients with arterial hypertension; H – a group of normotensive patients; TNF-a – tumor necrosis factor alpha; IL – interleukins; hs-CRP – highly sensitive C-reactive protein; FSH-follicle stimulating hormone; NT-proBNP – a precursor of the brain natriuretic peptide.
Построены две модели многофакторной логистической регрессии для прогнозирования риска возникновения АГ (с пошаговым включением факторов «enter») у мужчин (таблица 4А) и у женщин (таблица 4Б). В качестве предикторов в модели у мужчин и женщин были включены разные ковариаты (примечание: не включены средние среднесуточные, дневные и ночные значения САД, ДАД, ИВСАД и ИВДАД из-за их высокой коллинеарности).
У мужчин чувствительность прогностической модели составила 95,1%, специфичность – 84,2%. Общая предсказывающая точность модели составила 90,9%. Значение критерия Хосмера – Лемешова для этой модели – 4,587 ( р = 0,801), указывает на хорошее согласие моделируемых значений с выборочными данными.
Как видно из итоговой таблицы 4А, увеличение возраста у М на 1 год увеличивает риск выявления АГ на 8,8% (ОШ = 1,088; 1,022–1,158; р = 0,030). При этом стаж работы вахтой и ИМТ не имели существенного значения.
Значимое влияние на риск АГ оказывало число баллов по опроснику на стресс (ОШ = 1,050; 1,029–1,171; р = 0,001). Согласно данным СМАД, риск АГ значимо зависел от ночной вариабельности ДАД (ОШ = 1,295; 1,109–1,511; р = 0,001) и обратно от суточного индекса ДАД (ОШ = 0,898; 0,837–0,964, р = 0,001). Из биохимических показателей значимо влияли на риск АГ показатели воспаления: повышение вч-СРБ увеличивало риск АГ в 1,5 раза (ОШ = 1,532; 1,212–1,937; р = 0,001), IL-1β – в 7 раз (ОШ = 7,275; 3,235–16,361; р = 0,001).
У женщин (см. табл. 4Б) на риск АГ влияли: дневная вариабельность САД (ОШ = 1,154; 1,019–1,306; р = 0,024) по данным СМАД и биохимические показатели крови. Так, повышали риск АГ в 1,5 раза – повышение значений вч-СРБ (ОШ = 1,479; 1,226–1,783; р = 0,001), ФНО-α (ОШ = 1,111; 1,001–1,244; р = 0,044), достаточно выраженно, медиатора воспаления IL 6, повышение которого увеличивало риск АГ в 1,7 раза (ОШ = 1,676; 1,149–2,958; р = 0,035).
Таблица 4. Зависимость риска артериальной гипертензии у мужчин и женщин от значимо различающихся данных инструментальных исследований (суточное мониторирование артериального давления, эхокардиография, ультразвуковое исследование общей сонной артерии) и уровней биохимических показателей
Table 4. Dependence of the risk of hypertension in men and women on significantly different data from instrumental studies (SMAD, echocardiography, ultrasound OSA) and levels of biochemical parameters
|
Ковариаты ОШ (Odds Ratio); 95% ДИ ОШ Covariates (Confidence Interval of OD) р А. Условия отбора, мужчины A. Selection conditions, men |
||
|
Возраст Age |
1,088; 1,022–1,158 |
0,008 |
|
Стаж Experience |
1,001; 0,945–1,061 |
0,967 |
|
ИМТ BMI |
1,022; 0,910–1,148 |
0,713 |
|
Стресс, баллы Stress, points |
1,050; 1,029–1,071 |
0,001 |
|
ВДАДн VDADn |
1,295; 1,109–1,511 |
0,001 |
|
СИДАД DIDAD |
0,898; 0,837–0,964 |
0,003 |
|
Вч-СРБ hs-SRB |
1,532; 1,212–1,937 |
0,001 |
|
IL-1β |
7,275; 3,235–16,361 |
0,001 |
|
Б. Условия отбора, женщины B. Selection conditions, women |
||
|
Возраст Age |
1,084; 0,998–1,177 |
0,055 |
|
ВСАДд VSADn |
1,154; 1,019–1,306 |
0,024 |
|
ВНС, баллы VNS, points |
1,055; 1,006–1,107 |
0,026 |
|
IL-6 |
1,676; 1,149–2,958 |
0,035 |
|
IL-10 |
0,819; 0,501–0,999 |
0,007 |
|
ФНО-α TNF-α |
1,111; 1,001–1,244 |
0,044 |
|
вч СРБ hs-CRB |
1,479; 1,226–1,783 |
0,001 |
Примечание: ОШ – отношение шансов. ДИ – доверительный интервал.
Сокращения: ИМТ – индекс массы тела, ВДАДн – ночная вариабельность диастолического АД, ВСАДд – дневная вариабельность систолического АД, СИДАД – суточный индекс диастолического АД, вч-СРБ – высокочувствительный С-реактивный белок, IL-1β (-6) (-10) – соответственно интерлейкины 1β-6–10, ФНО-α – фактор некроза опухоли, ВНС – вегетативная нервная система.
Note: OR – the odds ratio. CI is the confidence interval.
Abbreviations: BMI – body mass index, VDADn – nocturnal variability of diastolic blood pressure, VSADd – daily variability of systolic blood pressure, DIDAD – diastolic daily blood pressure index, hs-CRP – highly sensitive C-reactive protein; IL-1β (-6) (-10) – respectively interleukins 1β-6–10; TNF-α – tumor necrosis factor, ANS – autonomic nervous system.
Значимо снижало шансы выявления АГ повышение значений IL 10 (ОШ = 0,819; 0,501–0,999; р = 0,007). Также значимое влияние оказывало число баллов по опроснику ВНС (ОШ = 1,055; 1,006–1,107; р = 0,026).
У женщин чувствительность прогностической модели составила 83,7%, специфичность – 81,1%. Общая предсказывающая точность модели составила 82,5%, AUC = 0,737; 0,664–0,809; р < 0,001. Значение критерия Хосмера – Лемешова для этой модели – 9,654 ( р = 0,290), что указывает на хорошее согласие моделируемых значений с выборочными данными (рис. 3).
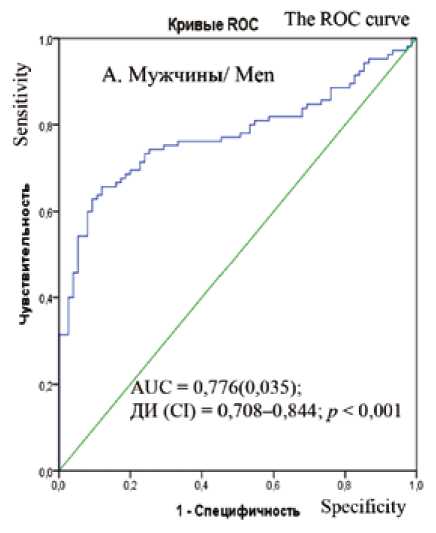
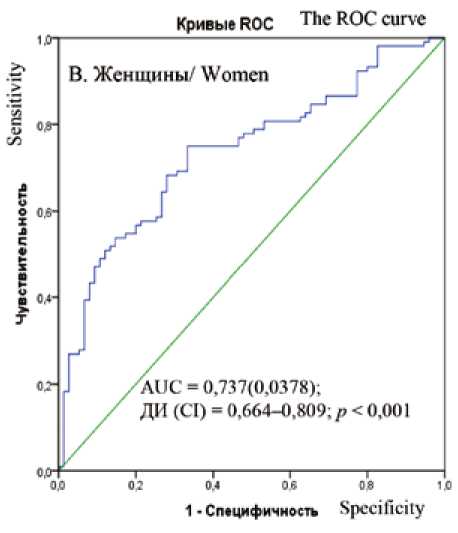
Рис. 3. Результаты ROC-анализа прогностической модели выявления артериальной гипертензии у мужчин (А) и женщин (B)
Fig. 3. ROC analysis results of the predicted odds ratio of detection of hypertension in men (A) and women (B)
Обсуждение
АГ является наиболее распространенным фактором риска ССЗ. Этиология АГ изучена не полностью. Наряду с генетическими факторами было выявлено несколько поведенческих «гипертензиогенных» факторов, таких как высокое потребление соли, низкий уровень физической активности и стресс [8]. Психологический стресс является отличительной чертой современного общества. Суще- ствуют гендерные различия в восприятии стресса, следовательно, связи между стрессом и риском ССЗ могут варьировать в зависимости от пола [9].
В нашем исследовании, согласно данным опросника измерения стрессовых ощущений, в группе М с АГ в сравнении с нормотензивными обследованными и в сравнении с Ж с АГ значимо по частоте преобладали лица с высоким уровнем психологической дезадаптации. В группе Ж с АГ чаще преобладал средний (промежуточный) уровень стресса, характеризующий незначительную по выраженности психологическую дезадаптированность. Высокий уровень профессионального стресса определялся у каждого пятого М с АГ и ни у одного с нормальным АД.
Таким образом, по уровню общего и профессионального стресса М оказались более стрессорными, чем Ж. Полученные данные совпадают с результатами [10], которые показали, что Ж воспринимали более высокий уровень стресса, чем М во всех изученных аспектах (семейное положение, самооценка здоровья, социальная поддержка), кроме работы. Гендерные различия в социальной поддержке связаны с тем, что Ж способны регулировать эмоциональные расстройства других людей, одновременно справляясь со стрессами самостоятельно [10].
ВНС была описана как «первая линия защиты» в реакции на стресс. Дисфункция ВНС считается важным патофизиологическим механизмом, лежащим в основе АГ с точки зрения вегетативного дисбаланса, при котором центральная и периферическая активность симпатической ветви ВНС повышена, а активность парасимпатической ветви снижена [11]. Причем парасимпатическая дисфункция остается стабильной в состоянии АГ, симпатическая активация подвергается прогрессирующему дальнейшему потенцированию [8].
Согласно данным нашего исследования, у Ж с АГ выраженные вегетативные расстройства выявлялись значимо чаще, чем у М с АГ и у Ж с нормальным АД. В результате оценки суммы баллов у М как с АГ, так и с нормальным АД медианы сумм баллов, по данным опросника, были значимо ниже, чем у Ж, следовательно, Ж были значимо более подвержены вегетативным нарушениям независимо от уровня АД.
Проведенная логистическая регрессия показала, что признаками, наиболее значимыми по своему влиянию на шанс выявления АГ у М, были возраст и уровень стресса в баллах, у Ж – оценочный балл состояния ВНС.
Известно, что вегетативный дисбаланс связан с чрезмерными энергетическими потребностями организма и может привести к преждевременному старению и ССЗ [12]. Исследования подтверждают также концепцию значительных гендерных различий в активности ВНС. Мужчины обладают большей симпатической активностью при базальном функционировании, в то время как женщины обладают большей парасимпатической вегетативной активностью [13]. Напротив, у женщин в постменопаузе наблюдается четкая взаимосвязь между маркерами симпатического трафика и сосудистого сопротивления, а симпатическая активность постепенно возрастает у обоих полов с возрастом [14], что совпадает с результатами нашего исследования, в котором средний возраст женщин, данные анамнеза и повышение уровня ФСГ характеризуют состояние мено- и постменопаузы.
Исследования показывают, что АГ связана с воспалением, однако вопрос о том, является ли воспаление причиной или следствием АГ, до конца не изучен. Активация симпатической нервной системы является важным потенциальным провоспалительным состоянием, который способствует АГ. Гомеостатическая адаптация к стрессу в основном регулируется ЦНС, нейроэндокринной системой и иммунной системой. Типичная нейроэндокринная реакция на стресс включает активацию гипоталамо-гипо-физарно-надпочечниковой оси, стимулирует иммунную систему и увеличивает выработку специфических медиаторов – цитокинов [15].
Анализ основных биохимических параметров в группах М и Ж с АГ и нормальным АД показал, что у Ж с АГ в отличие от М с АГ были выше уровни маркера сердечной недостаточности и системного воспаления (NTpro-BNP, IL-6, ФНО-α), у М – выше уровни маркеров сосудистого воспаления (IL1β, гомоцистеина). По данным логистической регрессии, признаками, влияющими на выявление АГ у Ж, были: медиана суммы баллов, характеризующих дисфункцию ВНС, вариабельность дневного САД и маркеры неспецифического воспаления (вч-СРБ, ФНО-а, IL-6). Уровень стресса в баллах, повышение вариабельности ночного ДАД и иммуновоспалительный статус ( вч-СРБ, IL1β) увеличивали вероятность АГ у М, причем IL1β увеличивал шанс АГ в 7 раз.
Таким образом, гендерные различия в предикторах выявления АГ касались интерлейкинов: у Ж за счет «сердечного» IL6, у М – «сосудистого» IL1 β. Так, в работе A. Rai и соавт. (2020) показано, что IL-6 способствует старению сосудов и деградации эластических пластинок, а также фиброзу и/или гипертрофии сердца, что приводит к структурным изменениям и дисфункции сердечно-сосудистой системы [16], IL-1β участвует в провоспалитель-ной реакции в сосудах, влияет на фенотип и функцию гладкомышечных клеток сосудов, ремоделирование сосудов при различных типах АГ [17]. В нашем исследовании значимым фактором выявления АГ у мужчин и женщин был уровень вч-СРБ. В исследованиях показано, что вч-СРБ считается маркером воспаления с наиболее сильной ассоциацией с риском развития гипертензии [18].
Таким образом, предиктором АГ независимо от половой принадлежности значился иммуновоспалительный процесс, ассоциированный у М со стрессом, у Ж – с дисфункцией ВНС.
Известно, что наряду с повышенным вазомоторным тонусом хроническая активация симпатической нервной системы имеет широкий спектр патофизиологических последствий, даже не зависящих от какого-либо повышения АД [19]. Так, по данным нашего исследования, у Ж с АГ были выше, чем у М с АГ показатели системного воспаления (вч-СРБ, ФНО-а, IL-6) и маркер нейрогуморальной активации (NTpro-BNP), что может повышать в последующем риск формирования сердечной недостаточности.
Заключение
Психологический стресс, дисфункция ВНС признаны факторами риска ССЗ, однако они по-разному влияют на сердечно-сосудистый риск у мужчин и женщин. В условиях Арктической вахты выявлены гендерные различия в восприятии стресса и выраженности дисфункции ВНС у полов с четкой взаимосвязью стресса, воспаления и АГ у мужчин. У женщин дисфункция ВНС являлась триггером неспецифического воспаления и АГ. Выявленные гендерные различия помогут определению уязвимых групп мужчин и женщин и разработке целевых вмешательств у лиц в Арктическом регионе.
Список литературы Артериальная гипертония в Арктике: роль стресса и вегетативной дисфункции, гендерные различия
- Hirooka Y. Sympathetic Activation in Hypertension: Importance of the Central Nervous System. Am. J. Hypertens. 2020;33(10):914-926. https://doi.org/10.1093/ajh/hpaa074.
- Cribbet M.R., Smith T.W., Uchino B.N., Baucom B.R.W., Nealey-Moore J.B. Autonomic influences on heart rate during marital conflict: Associations with high frequency heart rate variability and cardiac pre-ejection period. Biol. Psychol. 2020;8(151):107847. https://doi.org/10.1016/j.biopsycho.2020.107847.
- Rong M., Zhang R.M., McNerney K.P., Riek A.E., Bernal-Mizrachi C. Immunity and hypertension. Acta Physiol. (Oxf). 2021;231(1):e13487. https://doi.org/10.1111/apha.13487.
- Ветошкин А.С., Шуркевич Н.П., Симонян А.А., Гапон Л.И., Карева М.А. Факторы, ассоциированные с промежуточной вероятностью наличия сердечной недостаточности с сохраненной фракцией выброса по тестовой шкале H2FPEF у бессимптомных пациентов в условиях Арктической вахты. Кардиоваскулярная терапия и профилактика. 2022;21(7):3167. https://doi.org/10.15829/1728-8800-2022-3167.
- Lemyre L., Tessier R. Measuring psychological stress. Concept, model, and measurement instrument in primary care research. Can. Fam. Physician. 2003;49:1159-1160,1166-1168.
- Гринберг Дж. Управление стрессом. СПб.: Питер; 2002:496.
- Вейн А.М. Вегетативные расстройства. М.: Медицинское информационное агентство; 2003:752.
- Grassi G., Ram V.S. Evidence for a critical role of the sympathetic nervous system in hypertension. J. Am. Soc. Hypertens. 2016;10(5):457- 466. https://doi.org/10.1016/j.jash.2016.02.015.
- Taylor J.L., Makarem N., Shimbo D., Aggarwal B. Gender differences in associations between stress and cardiovascular risk factors and outcomes. Gend. Genome. 2018;2(4):111-122. https://doi.org/10.1177/2470289718820845.
- Méndez-Chacón E. Gender differences in perceived stress and its relationship to telomere length in Costa Rican adults. Front. Psychol. 2022;13:712660. https://doi.org/10.3389/fpsyg.2022.712660.
- Hill L.B.K., Thayer J.F. The autonomic nervous system and hypertension: Ethnic differences and psychosocial factors. Curr. Cardiol. Rep. 2019;21(3):15. https://doi.org/10.1007/s11886-019-1100-5.
- Thayer J.F., Yamamoto S.S., Brosschot J.F. The relationship of autonomic imbalance, heart rate variability and cardiovascular disease risk factors. Int. J. Cardiol. 2010;141(2):122-131. https://doi.org/10.1016/j.ijcard.2009.09.543.
- Pothineni N.V., Shirazi L.F., Mehta J.M. Gender differences in autonomic control of the cardiovascular system. Curr. Pharm. Des. 2016;22(25):3829-3834. https://doi.org/10.2174/1381612822666160518125810.
- Joyner M.J., Barnes J.N., Hart E.C., Wallin B.G., Charkoudian N. Neural control of the circulation: how sex and age differences interact in humans. Review Compr. Physiol. 2015;5(1):193-215. https://doi.org/10.1002/cphy.c140005.
- Ketchesin K.D., Stinnett G.S., Seasholtz A.F. Corticotropin-releasing hormone-binding protein and stress: From invertebrates to humans. Stress. 2017;(20):449-464. https://doi.org/0.1080/10253890.2017.1322575.
- Rai A., Narisawa M., Li P. Adaptive immune disorders in hypertension and heart failure: focusing on T-cell subset activation and clinical implications. J. Hypertens. 2020;38(10):1878-1889. https://doi.org/10.1097/HJH.0000000000002456.
- Melton E., Qiu H. Interleukin-1β in multifactorial hypertension: Inflammation, vascular smooth muscle cell and extracellular matrix remodeling, and non-coding RNA regulation. Int. J. Mol. Sci. 2021;22(16):8639. https://doi.org/10.3390/ijms22168639.
- Angeli F., Reboldi G., Verdecchia P. The link between inflammation and hypertension: Unmasking mediators. Am. J. Hypertens. 2021;34(7):683- 685. https://doi.org/10.1093/ajh/hpab034.
- Fisher J.P., Paton J.F.R. The sympathetic nervous system and blood pressure in humans: implications for hypertension. J. Hum. Hypertens. 2012;26(8):463-475. https://doi.org/10.1038/jhh.2011.66.


