Бессимптомное течение идиопатического тромбоза легочной вены: клиническое наблюдение
Автор: Ядута Р.Т., Качур А.К., Лядов В.К.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (48), 2016 года.
Бесплатный доступ
В статье представлены ключевые аспекты диагностики и лечения идиопатического тромбоза легочной вены на примере клинического наблюдения. Также приводится краткий обзор литературы, посвященный данному вопросу.
Идиопатический тромбоз легочной вены, секвестрация легкого
Короткий адрес: https://sciup.org/142211248
IDR: 142211248 | УДК: 541.123:546.21
Asymptomatic idiopathic pulmonary vein thrombosis: a case report
The article is devoted to a clinical case of a 59 years old patient with pulmonary vein thrombosis. Diagnosis and treatment of this particular case alongside with a brief review of literature are presented.
Текст научной статьи Бессимптомное течение идиопатического тромбоза легочной вены: клиническое наблюдение
В отличие от тромбоэмболии легочной артерии, тромбозы в системе легочных вен встречаются крайне редко. Образование тромбов возможно при нарушениях гемодинамики в левых отделах сердца (фибрилляция предсердий), опухолях левого предсердия (миксомах), опухолях органов средостения и легких с вовлечением в процесс легочных вен. К еще более редким причинам относятся вено-окклюзионные болезни легких, аномалии развития (секвестрация, сепарация легких, кистозная гипоплазия) [1, 2, 9]. Нами представлено наблюдение развития бессимптомного тромбоза легочной вены.
Клиническое наблюдение
При проведении профилактического осмотра у пациентки 59 лет выявлено новообразование нижней доли правого легкого, в связи с чем она была направлена на консультацию в отделение хирургической онкологии ФГАУ «ЛРЦ». Клинических проявлений заболевания не было. При осмотре и расспросе пациентка не предъявляла жалоб связанных с функцией дыхательной системы.
МСКТ грудной клетки (рис. 1): в прикорневых отделах S6 правого легкого выявлено васкуляризированное объемное образование нижней доли правого легкого размером до 2,5 см, лимфаденопатия средостения и корня правого легкого. Инфильтративные изменения паренхимы нижней доли. Бронхоскопия: субатрофический бронхит. Цитологическое исследование трахеобронхиального лаважа: данных за атипические клетки не получено.
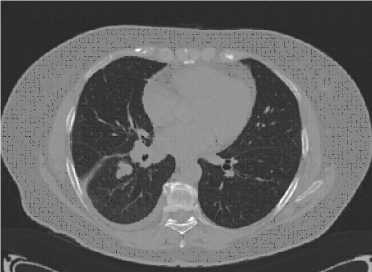
Рис. 1 Объемное образование нижней доли правого легкого
Пациентке выполнена трансторакальная пункция образования нижней доли правого легкого под МСКТ навигацией. При гистологическом исследовании пункционного материала выявлены фрагменты опухолевой ткани, представленные относительно мономорфными вытянутыми, веретеновидными клетками с вытянутыми гиперхромными ядрами, местами образующими пучки и завихрения, с незначительной митотической активностью, лейкоцитарной инфильтрацией стромы.
С учетом выраженной лимфаденопатии средостения с целью морфологического N-стадирования выполнена видеомедиастиноскопия. При гистологическом исследовании лимфоузлов средостения элементов опухолевого роста не обнаружено.
Таким образом, выставлен клинический диагноз: Периферический рак нижней доли правого легкого cT1bN1М0, 2B ст. С учетом стадии заболевания запланировано хирургическое лечение в объеме: нижняя лобэктомия справа, расширенная лимфодиссекция.
При интраоперационной ревизии выявлено: нижняя доля в состоянии хронического ателектаза с множеством шварт по диафрагмальной поверхности, плотной консистенции, пальпируются плотные лимфатические узлы. Нижняя легочная вена в виде плотного тяжа, в просвете определяется опухолевый тромб, уходящий от устья правых легочных вен вглубь паренхимы нижней доли.
Поэтапно выделены структуры корня правого легкого, после разделения которых оставлена только нижнедолевая легочная вена. На левое предсердие дистальнее пальпируемой верхушки тромба и на верхнюю легочную вену наложены зажимы Сатинского. Вскрыт просвет нижнедолевой легочной вены, из просвета которой выступает опухолевый тромб (рис. 2, 3). Вена циркулярно пересечена по предсердию. Выполнена нижняя лобэктомия, после чего ручным обвивным швом ушит дефект предсердия. Зажимы удалены. Проба на гемостаз. Операция закончена медиастинальной лимфодиссекцией.
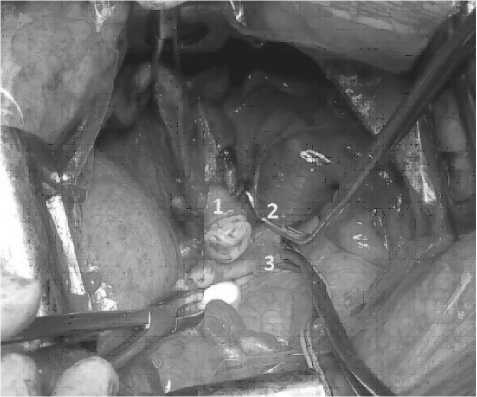
Рис. 2 Интраоперационная картина:
1 – нижняя легочная вена с тромбом; 2 – верхняя легочная вена;
3 – левое предсердие
Послеоперационный период протекал гладко, без осложнений. Пациентка выписана из стационара на 8 сутки.
При гистологическом исследовании:
-
1) Фрагмент перикарда представлен фиброзной тканью с кровоизлияниями, вкраплениями жировой ткани, очаговой инфильтрацией полиморфноядерными лейкоцитами
-
2) Метастазы рака в представленной группе лимфатических узлов не отмечаются
-
3) Край резекции бронха и сосудов без онкопатологии, прослеживается небольшой лимфатический узел с признаками гиперплазии лимфоидной ткани, отека синусов. В просвете нижней легочной вены обтурирующий просвет организованный тромб с признаками реканализации
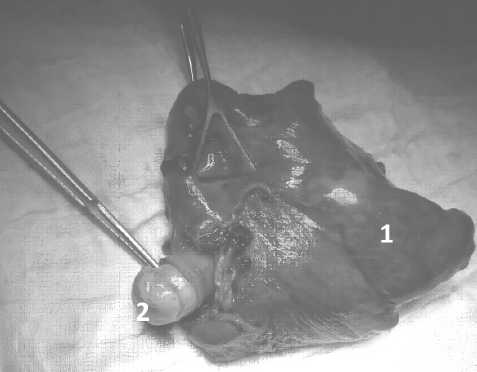
Рис. 3 Макропрепарат:
1 – нижняя доля правого легкого; 2 – тромб нижней легочной вены
Послеоперационный период протекал гладко, без осложнений. Пациентка выписана из стационара на 8 сутки.
При гистологическом исследовании:
-
1) Фрагмент перикарда представлен фиброзной тканью с кровоизлияниями, вкраплениями жировой ткани, очаговой инфильтрацией полиморфноядерными лейкоцитами
-
2) Метастазы рака в представленной группе лимфатических узлов не отмечаются
-
3) Край резекции бронха и сосудов без онкопатологии, прослеживается небольшой лимфатический узел с признаками гиперплазии лимфоидной ткани, отека синусов. В просвете нижней легочной вены обтурирующий просвет организованный тромб с признаками реканализации
-
4) Образование легкого представлено обширными сливающимися участками некроза с кристаллами холестерина, прослеживаются тени веретеновидных клеток, участки некроза окружены воспалительным инфильтратом, представленным лимфоцитами, эпителиоидными клетками, реактивными макрофагами, пенистыми клетками, единичными полиморфноядерными лейкоцитами, с обширными участками перифокального фиброза и гиалиноза. Окружающие участки легочной ткани с фокусами очаговой пневмонии, дистелектазов, прослеживаются фрагменты бронхов с гиа-линозом и обызвествлением хрящей, участки выраженного полнокровия капилляров межальвеолярных перегородок. Гистологическая картина соответствует интралобулярной секвестрации легочной ткани.
Обсуждение
Тромбоз легочной вены крайне редко встречается в клинической практике. Наиболее часто к развитию тромбоза легочной вены приводят осложнения после лобэктомии,
трансплантации легких, а также рост первичных и вторичных злокачественных опухолей легких [4, 5]. Некоторые авторы связывают развитие данного состояния с кардиологическими заболеваниями (инфаркт миокарда, фибрилляция предсердий) и отдельно выделяют развитие тромбоза после проведения радиочастотной абляции проводящих путей сердца [6, 7].
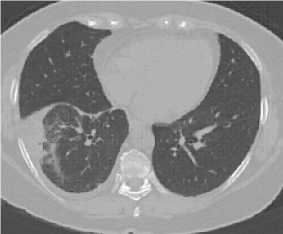
Рис. 4 Пневмофиброз нижней доли правого легкого
Патогномоничных симптомов заболевания не существует. Кашель, одышка и боль в грудной клетки являются наиболее частыми клиническими проявлениями [6–8]. Также отмечены случаи развития легочных кровотечений разной степени интенсивности [4]. В описанном нами случае у пациентки не было жалоб и клинических проявлений заболевания.
Диагностика тромбоза легочных вен является сложной задачей. Приоритетными являются лучевые методы обследования: МСКТ грудной клетки с контрастированием, прямая ангиография. Среди ультразвуковых методов диагностики предпочтение следует отдавать трансэзофагеальной эхокардиографии [4, 7].
В нашем наблюдении неоднозначным остается суждение о заключительном диагнозе, так как морфологическое заключение – интралобулярная секвестрация легочной ткани - не полностью соответствует клинической картине. Рентгенологически и эндоскопически не выявлено таких характерных для секвестрации легкого признаков [3] как кистозная дисплазия легочной ткани, аномальное развитие сосудистых и бронхиальных структур.
Схожее клиническое наблюдение описано в работе Cavaco R. A. и соавт. [6]. Авторы работы описывают идиопатический фиброз легкого в сочетании с тромбозом легочной вены. При изучении показателей крови обращало на себя внимание некоторое снижение уровня антитромбина III и наличие волчаночного антикоагулянт, а также повышение уровня ревматоидного фактора.
При изучении МСКТ нашей пациентки отмечено, что пневматизация доли легкого была в значительной мере со- хранена. Это наблюдение позволило нам сделать вывод, что первоначально у больной развился идиопатический тромбоз нижней легочной вены, который впоследствии привел к склеротическим изменениям паренхимы легкого.
Изучение данных литературы позволяет сделать вывод, что за исключением ситуаций, при которых тромбоз легочной вены является следствием инвазивных манипуляций на легком или магистральных сосудах, природа данного состояния остается невыясненной. Это позволяет большинству авторов трактовать данную ситуацию как идиопатический тромбоз легочной вены. [4, 6, 7, 9]. Несмотря на редкость данного наблюдения, мы считаем, что сведения о клиническом течении тромбоза легочной вены представляют интерес для врачей различного профиля в связи с потенциально жизнеугрожающими осложнениями данного состояния.
Список литературы Бессимптомное течение идиопатического тромбоза легочной вены: клиническое наблюдение
- Рафаели Т. Р., Исаева И. В. и др. Случай успешного удаления редко наблюдаемого «гигантского» шаровидного тромба левого предсердия, расцененного до операции как миксома. Международный журнал интервенционной кардиоангиологии. 2012. № 29. С. 37-39.
- Синельников А. Я. Атлас макроскопической патологии человека, 2007.
- Шулутко А.М., ясногородский О.О. и др. Случай диагностики и лечения внутрилегочной секвестрации у женщины 34 лет. Российский медицинский журнал. 2014. № 30.
- Akiode O. et. al. Pulmonary vein thrombosis associated with metastatic carcinoma//Fed. Pract. 2014. V. 31(12). P 26-28.
- Burri E. et al. Pulmonary vein thrombosis after lower lobectomy of the left lung//J. Cardiovasc Surg. 2006. V. 47 P 609-612
- Cavaco R. A. et al. Idiopathic pulmonary fibrosis associated with pulmonary vein thrombosis: a case report. 2009. Cases Journal, V 2.
- Komatsu S. et al. Idiopathic pulmonary vein thrombosis complicated with old myocardial infarction detected by multidetector row computed tomography//J. of Cardiology Cases 2011. V. 3(2). P. 94-97.
- Schmitt E. R. et al. More than Just another Pulmonary Embolism//2012. West J Emerg Med. V. 13(1) P 98-99.
- Wu J.P. et al. Idiooathic pulmonary vein thrombosis extending to left atrium: a case report with a literature review.//Chin Med J. 2012. V 125 (6) P 1197-200.


