Бессимптомный врожденный внутрипеченочный портосистемный шунт
Автор: Сидоров Е. А., Зельтер П. М., Соловов Д. В., Манукян А. А.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клинический случай
Статья в выпуске: 4 (58), 2022 года.
Бесплатный доступ
Спонтанный бессимптомный внутрипеченочный портосистемный шунт является редко встречающейся аномалией сосудистой системы печени. Основными клиническими проявлениями могут быть энцефалопатия, кровотечения или гиперинсулинизм вследствие постоянного сброса крови. В данной статье представлен случай бессимптомного врожденного внутрипеченочного портосистемного шунта, обнаруженного у пациента И., 25 лет, с приведением результатов различных методов визуализации, а также разбор основных типов описанной сосудистой аномалии.
Компьютерная томография, печень, аранциев проток
Короткий адрес: https://sciup.org/143179123
IDR: 143179123 | УДК: 616-007:611.141 | DOI: 10.20340/vmi-rvz.2022.4.CASE.6
Asymptomatic congenital intrahepatic portosystemic shunt
Spontaneous asymptomatic intrahepatic portosystemic shunt is a rare anomaly of the hepatic vasculature. The main clinical manifestations may be encephalopathy, bleeding or hyperinsulinism, due to the constant shedding of blood. This article presents a case of an asymptomatic congenital intrahepatic portosystemic shunt, found in patient I., aged 25, with the results of various imaging methods, as well as an analysis of the main types of the described vascular anomaly.
Текст научной статьи Бессимптомный врожденный внутрипеченочный портосистемный шунт
УДК 616-007:611.141
Спонтанный внутрипеченочный портосистемный шунт является редко встречающейся аномалией сосудистой системы печени. До настоящего времени описаны единичные случаи в отечественной и зарубежной литературе. Большинство описанных случаев портосистемных шунтов появлялись после травм, хирургических вмешательств, биопсии печени или в результате развития портальной гипертензии. Наличие постоянного сброса крови через шунт может привести к клиническим проявлениям, таким как энцефалопатия, кровотечения или гиперинсулинизм. Макроскопические врожденные портосистемные шунты в пределах печеночной паренхимы обычно являются случайной находкой. У большинства взрослых пациентов с портосистемными шунтами первыми проявлениями являются кровотечения или печеночная энцефалопатия [1]. Было высказано предположение, что симптомы у пациентов становятся более выраженными с возрастом, поскольку снижается толерантность к высоким уровням аммиака [2]. Представлен случай бессимптомного врожденного внутрипеченочного портосистемного шунта, обнаруженного у пациента И., 25 лет, с приведением результатов различных методов визуализации.
Материалы и методы: изучены амбулаторная карта, данные КТ и МРТ органов брюшной полости с болюсным контрастированием и построением 3D-модели в системе сегментации и предоперационного планирования «Автоплан», проведен анализ публикаций по тематике внутри-печеночных сосудистых шунтов.
Клинический случай
Пациент И., 25 лет, в 2021 году при УЗИ органов брюшной полости впервые выявлена трансформация вен правой доли печени. В течение года к врачам не обращался. В апреле 2022 года по рекомендации хирурга выполнена МРТ органов брюшной полости . Заключение: кавернозная трансформация вен правой доли печени (рис. 1).
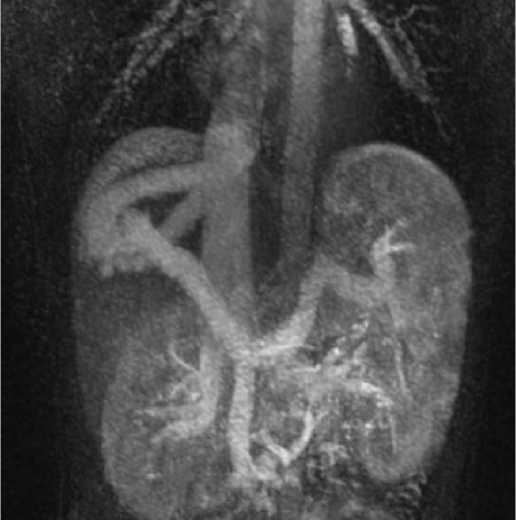
Рисунок 1. МРТ органов брюшной полости, режим Т1 VIBE, динамическое контрастирование, венозная фаза, корональная плоскость. Воротная вена продолжается в расширенную правую печеночную вену и дренируется в просвет нижней полой вены двумя расширенными коллекторами
Figure 1. Abdominal MRI, T1 VIBE mode, dynamic contrast, venous phase, coronal plane. The portal vein continues into the dilated right hepatic vein and drains into the lumen of the inferior vena cava with two dilated manifolds
При консультации врача-хирурга показана госпитализация с целью биопсии печени. Диагноз при поступлении: кавернозная трансформация вен воротного бассейна правой доли печени. Фиброз печени. Синдром Жильбера. Для уточнения диагноза было проведено дообследование: КТ органов грудной клетки с болюсным введением контрастного вещества 19.08.2022 г.
Объективный статус: эпидемиологический и наследственный анамнез не отягощен. Конституционально развит правильно. Костно-мышечная система без особенностей. Периферических отеков нет. АД 110/70 мм рт. ст., пульс 70 уд./мин, ритмичный. Общее состояние удовлетворительное. Кожный покров бледно-розовой окраски. Сознание ясное. Дыхание свободное. Одышки, кашля нет. Язык влажный. Живот не вздут, участвует в акте дыхания. При пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не пальпируются. Симптомов раздражения брюшины нет. Газы отходят. Нарушение стула не отмечает. Симптом Пастернацкого отрицательный с обеих сторон. Диурез достаточен. Мочится свободно.
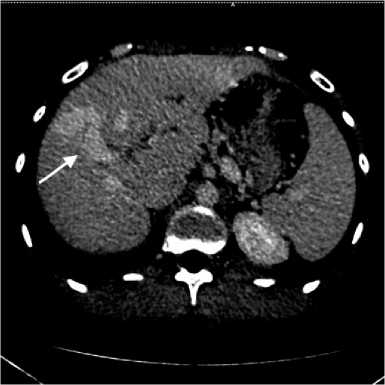
КТ-исследование проводилось в Клиниках СамГМУ на аппарате GE Revolution EVO 128 с болюсным введением контрастного препарата (Йогексол (350 мг йода/мл), скорость введения 4 мл/с). При выполнении КТ паренхима печени однородная, нормальной плотности, очаговых изменений не выявлено. Воротная вена диаметром 15 мм. Воротная вена продолжается в расширенную правую печеночную вену, которая под углом 90°, проходя через всю правую долю, впадает в нижнюю полую вену. Заключение: внутрипеченоч-ный портосистемный шунт (рис. 2).
Учитывая отсутствие оперативных вмешательств и признаков цирроза и портальной гипертензии, предполагается, что этиология шунта врожденная.
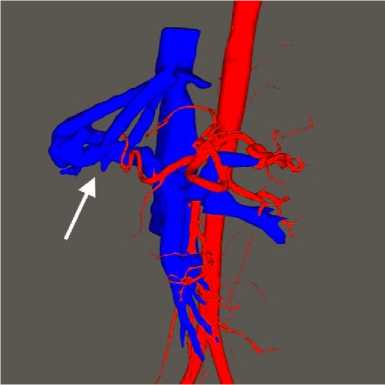
Для наглядной визуализации шунта была выполнена сегментация с построением 3D-модели с помощью системы «Автоплан» (Минпромторг РФ от 07.04.2014 г. № 14411.2049999.19.013 «4.3-Автоплан-2014») (рис. 2).
а
Рисунок 2. МСКТ-изображения (аксиальная плоскость, венозная фаза) (а) и полигональная трехмерная модель (б). Воротная вена продолжается в расширенную правую печеночную вену
Figure 2. MSCT images (axial plane, venous phase) (a) and polygonal 3D model (b). The portal vein continues into the dilated right hepatic vein
б
Внутрипеченочные портосистемные шунты редки и обычно связаны с портальной гипертензией, травмой, хирургическим вмешательством или биопсией печени. Эмбриологически внутри- и внепеченочная портальная венозная система развивается путем избирательной персистенции желточной и пупочной систем между четвертой неделей и третьим месяцем внутриутробной жизни [1, 3]. Считается, что внутрипеченочные портосистемные венозные шунты представляют собой постоянное сообщение между краниальными и каудальными печеночными синусоидами, образованными желточными венами и пупочной веной [4]. Наиболее распространенным типом шунтов является одиночный крупный проток постоянного диаметра, соединяющий правую воротную вену с нижней полой веной [5].
Второй тип представляет собой локализованный периферический шунт с одиночными или множественными сообщениями, обнаруженными между ветвями воротной вены и печеночными венами в одном печеночном сегменте. Третий тип представляет собой аневризматическое соединение между периферическим сегментом воротной и печеночной вен. Четвертый тип состоит из множественных сообщений между периферическими портальными и печеночными венами в пределах обеих долей печени.
У представленного пациента был выявлен вариант шунта первого типа, состоящий из одного крупного сосуда постоянного диаметра, соединяющего левую воротную вену со средней печеночной веной. Следует отметить, что соединение осуществляется не через открытый венозный проток, поскольку анастомоз происходит внутри нормальной печеночной паренхимы в медиальной части левой доли печени.
Диагноз внутрипеченочного портосистемного венозного шунта может быть поставлен с помощью УЗИ с цветным допплеровским картированием, КТ, МРТ или инвазивной ангиографии. Цветная допплеровская визуализация выявляет прямую связь цветовых сигналов кровотока между воротной и печеночной венами с изменениями в спектральной форме сигнала от непрерывного сигнала, как видно в воротной вене, к турбулентному сигналу в области шунта и к двухфазной форме волны, как в печеночной вене [7]. МРТ демонстрирует пустоту потока в области шунта при бесконтрастном исследовании и усиление сигнала в соответствующую фазу динамического контрастирования. Кроме того, МРТ может быть полезна для визуализации множественных диффузных шунтов [8]. Чреспеченочная портография может быть эффективной в визуализации шунта, но не является методом выбора для диагностической цели, учитывая ее инвазивный характер [3]. В нашем случае КТ с контрастированием наглядно показала аномальную вену между левой воротной веной и средней печеночной веной. Однако, КТ не может продемонстрировать реверсирование потока ни в одном из сосудов, как это видно при цветной допплеровской визуализации, таким образом только комплексное использование методов визуализации позволяет эффективно охарактеризовать выявленную сосудистую аномалию.
Этиология спонтанного внутрипеченочного портосистемного шунта достоверно неизвестна. Некоторые авторы объясняют анастомоз незара-щением Аранциева протока. В качестве альтернативной версии шунт может возникнуть при разрыве аневризмы воротной вены в печеночную вену или из расширенной печеночной вены, сообщающейся с нижней полой веной через нижние диафрагмальные и надпочечниковые вены [9, 10]. Наш пациент, вероятно, демонстрирует вариант открытого венозного протока с отсутствием регрессии.
Следует отметить, что врожденные внутрипе-ченочные коммуникации редко приводили к энце- фалопатии и гиперинсулинизму с вторичной гипогликемией [11, 12]. Большинство шунтов можно полностью вылечить с помощью транскатетерной эмболизации [4, 13]. Хирургическое вмешательство, такое как перевязка шунта, резекция печени и создание альтернативного портосистемного шунта, являются дополнительными лечебными подходами.
В описанном случае пациенту была рекомендована выжидательная тактика динамического наблюдения, учитывая абсолютно бессимптомный характер описанного состояния.

Наведите камеру мобильного устройства и перейдите по ссылке для просмотра трехмерной модели, описанной в работе.
Список литературы Бессимптомный врожденный внутрипеченочный портосистемный шунт
- Howard ER, Davenport M. Congenital extrahepatic portocaval shunts--the Abernethy malformation. J Pediatr Surg. 1997 Mar;32(3):494-7. https://doi.org/10.1016/s0022-3468(97)90614-x. PMID: 9094026.
- Oguz B, Akata D, Balkanci F, Akhan O. Intrahepatic portosystemic venous shunt: diagnosis by colour/power Doppler imaging and three-dimensional ultrasound. Br J Radiol. 2003 Jul;76(907):487-90. https://doi.org/10.1259/bjr/65168282. PMID: 12857710.
- Pocha C, Maliakkal B. Spontaneous intrahepatic portal-systemic venous shunt in the adult: case report and review of the literature. Dig Dis Sci. 2004 Aug;49(7-8):1201-6. https://doi.org/10.1023/b:ddas.0000037813.24605.d5. PMID: 15387347.
- Tanoue S, Kiyosue H, Komatsu E, Hori Y, Maeda T, Mori H. Symptomatic intrahepatic portosystemic venous shunt: embolization with an alternative approach. AJR Am J Roentgenol. 2003 Jul;181 (1):71 -8. https://doi.org/10.2214/ajr.181.1.1810071. PMID: 12818832.
- Park JH, Cha SH, Han JK, Han MC. Intrahepatic portosystemic venous shunt. AJR Am J Roentgenol. 1990 Sep;155(3):527-8. https://doi.org/10.2214/ajr.155.3.2117349. PMID: 2117349.
- Chevallier P, Oddo F, Souci J, Diaine B, Padovani B. Shunts veineux portosystemiques intrahepatiques macroscopiques: revue de la litterature et reclassification [Macroscopic intrahepatic portosystemic venous shunt: review of the literature and reclassification]. J Radiol. 2000 Jun;81(6):597-604. French. PMID: 10844336.
- Grattagliano A, Rapaccini GL, Camaldo G, Pompili M, Marino P, Mastromatteo AM, Cotroneo AR, Gasbarrini G. Spontaneous intrahepatic portosystemic venous shunt in a patient with cirrhosis: diagnosis by combined color Doppler and pulsed Doppler ultrasonography. Liver. 1997 Dec;17(6):307-10. https://doi.org/10.1111/j.1600-0676.1997.tb01037.x. PMID: 9455737.
- Araki T, Ohtomo K, Kachi K, Monzawa S, Hihara T, Ohba H, Ainoda T, Kumagai H, Uchiyama G. Magnetic resonance imaging of macroscopic intrahepatic portal-hepatic venous shunts. Gastrointest Radiol. 1991 Summer;16(3):221-4. https://doi.org/10.1007/BF01887350. PMID: 1879637.
- Maeda T, Mori H, Aikawa H, Komatsu E, Kagawa K. Therapeutic embolization of intrahepatic portosystemic shunts by retrograde transcaval catheterization. Cardiovasc Intervent Radiol. 1993 Jul-Aug;16(4):245-7. https://doi.org/10.1007/BF02602970. PMID: 8402789.
- Santamaría G, Pruna X, Serres X, Inaraja L, Zuasnabar A, Castellote A. Congenital intrahepatic portosystemic venous shunt: sonographic and magnetic resonance imaging. Eur Radiol. 1996;6(1):76-8. https://doi.org/10.1007/BF00619961. PMID: 8797956.
- Duprey J, Gouin B, Benazet MF, Le Gal J. Glucose intolerance and post-stimulatory hypoglycemia secondary to a probably congenital intrahepatic portacaval anastomosis. Ann Med Interne (Paris). 1985;136(8):655-8. French. PMID: 3914226.
- Mori H, Hayashi K, Fukuda T, Matsunaga N, Futagawa S, Nagasaki M, Mutsukura M. Intrahepatic portosystemic venous shunt: occurrence in patients with and without liver cirrhosis. AJR Am J Roentgenol. 1987 Oct;149(4):711-4. https://doi.org/10.2214/ajr.149A711. PMID: 3307352.
- Araki T, Konishi T, Yasuda S, Osada T, Araki T. Embolization of the patent ductus venosus in an adult patient. AJR Am J Roentgenol. 2003 Mar;180(3):716-8. https://doi.org/10.2214/ajr.180.3.1800716. PMID: 12591681.


