Численное моделирование гемодинамики бескаркасного биопротеза клапана аорты
Автор: Клышников К.Ю., Овчаренко Е.А., Онищенко П.С., Стасев А.Н., Брель Н.К., Коков А.Н., Евтушенко А.В., Барбараш Л.С.
Журнал: Российский журнал биомеханики @journal-biomech
Статья в выпуске: 3 (93) т.25, 2021 года.
Бесплатный доступ
Настоящее исследование описывает комплексный подход к моделированию биомеханики протеза клапана сердца на основе анализа медицинских графических данных (мультиспиральная компьютерная томография), твердотельного моделирования (Abaqus/CAE) и численного анализа потоков крови (OpenFOAM). Объектом исследования стал клинический случай пациента Д. (56 лет), которому хирургическим способом был имплантирован бескаркасный протез клапана аорты «ТиАра». Проводили реконструкцию трехмерных компьютерных моделей функционирования протеза в течение 10 отрезков одного сердечного цикла с последующей постановкой численных экспериментов, воспроизводящих перемещение ключевых точек изделия - комиссуральных стоек, створок. Была показана высокая асимметричная подвижность элементов биопротеза в ходе деформаций сердечного цикла - одна из комиссуральных стоек значительно более подвижна, чем две другие (до 32% по перемещению). Твердотельное моделирование деформации протеза не выявило значимых дефектов функционирования и превышения напряженно-деформированного состояния компонентов: максимум напряжения по Мизесу достигал 0,8 МПа. Распределение показателей напряжения на эпюрах трехмерных моделей выявило основную концентрацию в куполе и комиссуральных стойках створчатого аппарата. Кроме того, качественно работа створчатого аппарата соответствовала условиям функционирования - динамике изменения давлений в структуре сердечного цикла «систола-диастола», созданию контакта створок, и упруго-деформативным свойствам материалов компонентов протеза. Анализ результатов моделирования потоков определил наличие нескольких участков с турбулентной структурой в области синусов Вальсальвы, которые тем не менее не демонстрировали критических количественных характеристик - пристеночных сдвиговых напряжений (до 74 МПа), скоростей тока (0,1-1,0 м/с).
Бескаркасный биопротез клапана сердца
Короткий адрес: https://sciup.org/146282394
IDR: 146282394 | УДК: 616.132, | DOI: 10.15593/RZhBiomeh/2021.3.06
Numerical simulation of hemodynamics frameless aortic valve bioprosthesis
This study describes an integrated approach biomechanics to modeling of a frameless prosthetic heart valve based on the analysis of medical graphic data (multispiral computed tomography), solid modeling (Abaqus/CAE) and numerical analysis of blood flow (OpenFOAM). The object of the study was the clinical case of patient D. (56 years old), who was surgically implanted with the “TiAra” aortic valve prosthesis. In this work, we reconstructed three-dimensional computer models of the functioning of the prosthesis for 10 segments of one cardiac cycle, followed by numerical experiments reproducing the movement of the key points of the product -commissural racks, leaflets. High asymmetric mobility of the bioprosthesis elements was shown during deformations of the heart cycle - one of the racks is much more mobile than the other two (up to 32% in movement). Solid modeling of the prosthesis deformation did not reveal significant malfunctioning or exceeding the stress-strain state of the components: Mises stress maximum reached 0.8 MPa. The distribution of stress indicators on the diagrams of three-dimensional models revealed the main concentration in the leaflet bell and commissural racks. In addition, qualitatively, the operation of the cusp apparatus corresponded to the functioning conditions - the dynamics of pressure changes in the structure of the cardiac cycle “systole-diastole”, area of cusps contact, and the elastic properties of the materials. The analysis of the flow simulation results determined the presence of several sections with a turbulent structure in the region of the Valsalva sinuses, which, however, did not demonstrate critical quantitative characteristics - wall shear stresses (up to 74 MPa), flow velocities (0.1-1.0 m/s).
Текст научной статьи Численное моделирование гемодинамики бескаркасного биопротеза клапана аорты
Среди широкого разнообразия биологических протезов клапанов сердца особую категорию составляют бескаркасные варианты, обладающие рядом положительных характеристик по сравнению с каркасными биопротезами: большая эффективная площадь отверстия, сниженная остаточная обструкция путей оттока ЛЖ, меньшая величина транспротезного градиента и улучшенная гемодинамика [1, 3, 13, 24, 32]. Однако стоит отметить, что не все исследовательские коллективы разделяют данную точку зрения, демонстрируя отсутствие различий клинических показателей гемодинамики между каркасными и бескаркасными клапанами [33]. Одной из ключевых особенностей бескаркасных протезов является биомеханика его работы, схожая с нативным клапаном, за счет нежесткой геометрии, обеспечивающей структуру потока крови, близкую к физиологичной [16]. Современные методы клинической визуализации потоков крови: Допплер-эхокардиографии и 4 D -МРТ, позволяют получить подробный анализ структуры крови [20, 31]. Тем не менее существует ряд показателей: напряженное состояние крови, пристеночное напряжение, сдвиговое напряжение, которые не могут быть оценены напрямую, так как являются внутренними силами, возникающими в крови [17, 18]. Получить качественные и количественные показатели тока крови возможно численными методами – за счет сочетания твердотельного моделирования и моделирования гемодинамики работы протеза в разные фазы цикла «систола–диастола» [5, 9, 14]. Такой сочетанный анализ «жидкость-твердое тело» демонстрирует изменение основных параметров крови (скоростей, давлений, их распределения в токе) и механических параметров тел (напряжений, деформаций створок, облицовки протеза, корня аорты). Кроме того, данные методы позволяют оценить характеристики крови, прямое измерение которых невозможно: пристеночные сдвиговые напряжения, напряжения Рейнольдса, наличие зон турбулентного тока [4, 7, 6, 28].
Целью настоящей работы стало численное моделирование работы бескаркасного протеза клапана аорты на примере клинического случая с оценкой характеристик тока крови в разные фазы сердечного цикла.
Материал и методы
Объект исследования
Объектом исследования стал бескаркасный биопротез клапана аорты «ТиАра» (ЗАО «НеоКор», Кемерово) посадочного типоразмера 23 мм, который был имплантирован супрааннулярно пациенту Д. (56 лет) открытым хирургическим способом для лечения приобретенного порока клапана. Конструктивно протез представляет собой створчатый аппарат, изготовленный из ксеноперикарда крупного рогатого скота, стабилизированного диглицидиловым эфиром этиленгликоля (рис. 1, а ). Створчатый аппарат монтирован на тонкий проволочный контур из никелида титана, служащий для пришивания протеза при имплантации.
В работе использовали цифровую модель биопротеза (рис. 1, б), созданную на основе трехмерного моделирования в системе автоматизированного проектирования NX 9.0 (Siemens, Германия) путем последовательного построения опорных кривых и поверхностей, соответствующих выкройкам и размерам компонентов биопротеза: створок, облицовки и никелид титановой проволоки. Для моделирования движения протеза во время фаз «систола–диастола» проводили анализ МСКТ-данных трехмерного мультифазного исследования (рис. 2, а–в), выполненного на установке Siemens Sensation SOMATOM 64 (Siemens, Германия). Исследование было выполнено в условиях ангиографического контрастирования с записью 10 последовательных фаз работы сердечного цикла (0–100%). За счет ЭКГ-синхронизации МСКТ-данные представлены разбиением одного сердечного цикла на 10 фаз: 10…100%, начиная с периода быстрого изгнания систолы – открытия створок протеза. Для каждой фазы реконструировали геометрию проволочного компонента протеза (рис. 1, д) в системе анализа медицинских изображений Mimics (Materialize NV, Бельгия). Каждый полученный таким образом объект условно разделяли на шесть сегментов, формируя шесть референсных точек, три из них – в вершинах комиссур, три – в основаниях проволоки (см. рис. 1, д). Анализируя перемещения каждой соответствующей точки от 0 до 100% сердечного цикла в 10 трехмерных моделях, получали векторы перемещения, соответствующие движению протеза во время сердечного цикла.
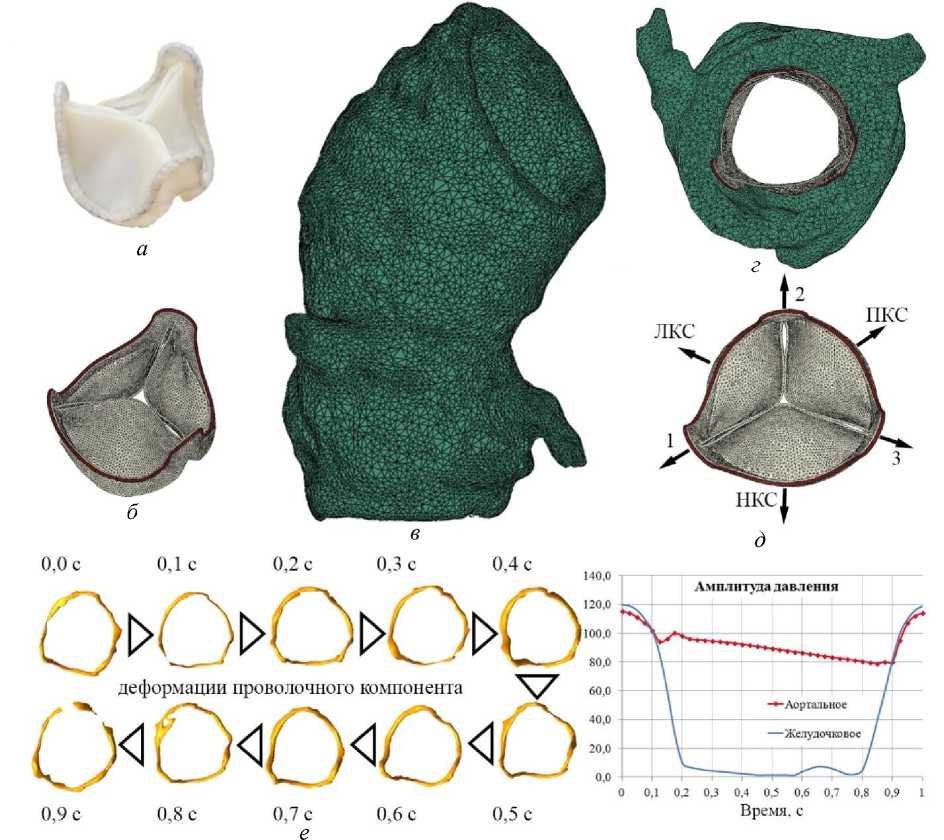
Рис. 1. Объекты численного исследования: а – биопротез клапана аорты «ТиАра»; б – трехмерная компьютерная модель биопротеза, построенная в системе автоматизированного проектирования; в – трехмерная модель пациент- специфического корня аорты, реконструированная на основании МСКТ-данных; г – визуализация взаимного расположение корня аорты и биопротеза; д – схема приложения нагрузок и маркировка элементов биопротеза: ПКС – правая коронарная створка, ЛКС – левая коронарная створка, НКС – некоронарная створка; е – последовательность реконструированных проволочных компонентов биопротеза в зависимости от фазы сердечного цикла
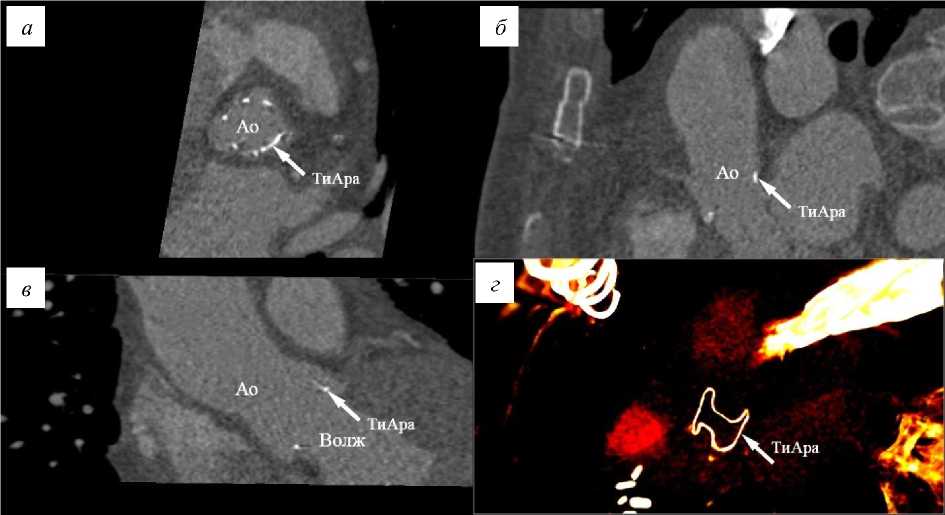
Рис. 2. Пример МСКТ-данных одной фазы сердечного цикла, на основе которой проводили трехмерную реконструкцию геометрии исследуемого биопротеза: а , б , в – плоскости данных; г – трехмерные реконструкции проволочного компонента протеза «ТиАра» (обозначено стрелкой)
Твердотельное моделирование
Моделирование биомеханики протеза проводили в среде инженерного анализа Abaqus / CAE на основе метода конечных элементов. Для этого на основе трехмерной модели протеза строили сетку конечных тетраэдрических элементов с размером ребра 0,1 мм ( n = 25700). Полученные ранее векторы перемещения МСКТ-данных прикладывали к соответствующим шести референсным точкам опорного каркаса: точкам 1 , 2 , 3 – для комиссуральных стоек и НКС, ПКС, ЛКС – для створок (см. рис. 1, д ). Время перехода от одного геометрического состояния до следующего составляло 0,1 с, что в сумме 10 фаз равняется одной секунде одного целого сердечного цикла (как и для МСКТ-данных). В качестве нагрузки на створчатый аппарат и внутреннюю поверхность корня аорты использовали гидростатическое переменное давление, соответствующее норме для значений аорты и левого желудочка.
В качестве модели материала для компонентов взаимодействия использовали: для биоматериала протеза «ТиАра» – полиномиальную модель второго порядка, соответствующую модели ксеноперикарда крупного рогатого скота [21]; для проволочного контура – модель никелида титана Ауриччио (табл. 1) [35]; для биологических компонентов – полиномиальную модель второго порядка (табл. 2) [22].
На данном этапе оценивали качественное и количественное распределение главных напряжений и напряжения по Мизесу в основных критических узлах типичных для трехстворчатых биопротезов – куполе створки и комиссуральных стержнях [2].
Моделирование потоков
На основе воспроизведенных 10 фаз работы биопротеза проводили численное моделирование гемодинамики. Для этого в программном средстве HELYX-OS ( ENGYS , Великобритания) для каждого из 10 полученных геометрий корня аорты и клапана
Описание модели материала проволочного компонента протеза (каркас клапана - нитинол (Nitinol) сплав SE580 [35])
|
Параметр |
Величина |
|
Модуль Юнга аустенита |
51700 MПa |
|
Коэффициент Пуассона аустенита |
0,3 |
|
Модуль Юнга мартенсита |
47800 MПa |
|
Коэффициент Пуассона мартенсита |
0,3 |
|
Деформация перехода «аустенит –мартенсит» |
0,063 |
|
Доля вклада температуры в прямое превращение |
6,527% |
|
Напряжение начала прямого превращения |
600 MПa |
|
Напряжение окончания прямого превращения |
670 MПa |
|
Температура |
37°C |
|
Доля вклада температуры в обратное превращение |
6,527 |
|
Напряжение начала обратного превращения |
288 MПa |
|
Напряжение окончания обратного превращения |
254 MПa |
|
Начальная точка напряжения при сжатии материала |
900 MПa |
|
Объемная деформация перехода «аустенит –мартенсит» |
0,063 |
Таблица 2
Описание моделей материалов биологических компонентов
|
Объект |
С 10, МПа |
С 01, МПа |
С 20, МПа |
С 11, МПа |
С 02, МПа |
D 1, 1/МПа |
D 2, 1/МПа |
|
Створчатый аппарат протеза [21] |
0,0075 |
0,0075 |
3,87 |
–5,74 |
2,44 |
0 |
0 |
|
Корень аорты [22] |
0,3 |
–0,17 |
0,72 |
–0,59 |
0,14 |
0,0076 |
0,0076 |
Таблица 1
сердца для стадий «систола-диастола» строили расчетную область течения жидкости, представляющую собой сетку тетраэдрических элементов. Построение было произведено с учетом уплотнения в областях интереса – зонах синусов Вальсальвы, краевых зон створок. Среднее количество узлов в расчетной области N = 81700. Расчет течения жидкости в области проводили с использованием программного комплекса OpenFOAM версия 6 (The OpenFOAM Foundation Ltd, Великобритания). Для решения системы уравнений Навье–Стокса использовали алгоритм PISO (Pressure–Implicit with Splitting of Operators). Течение жидкости задавали с использованием граничного условия, описывающего разницу давления в левом желудочке и в дуге аорты. Неявным критерием физичного задания давления является значение в паскалях, деленное на плотность [12]. Так как каркас, створки клапана и стенки аорты являются непроницаемыми, то граничное условие для давления на них дP
д n
bound
= 0,
а для скорости
# 1 = 0, (2)
bound где P – давление; U – вектор скорости тока.
На данном этапе оценивали качественную структуру потока – переходы «ламинарное → турбулентное» течения, образование вихрей, а также количественные характеристики: скорости кровотока, пристеночное сдвиговое напряжение (w all share stress ( WSS )), вязкое напряжение (для зон ламинарного тока) и напряжение Рейнольдса
(для турбулентных зон). Данные показатели косвенно ассоциированы: WSS -с запуском системы свертывания крови, через активацию фактора Виллебранда за счет разрушения интимального слоя сосуда; напряжения - с механическим разрушением эритроцитов, в особенности в зонах турбулентности [11, 35]. Кроме того, для определения значения зон вихревого тока крови определяли число Рейнольдса как количественную характеристику смены ламинарного течения крови на турбулентное. Число Рейнольдса определяли как «локальное» значение, т.е. распределенное в расчетной области как поле, определяемое следующим образом:
__* _
Re,
U • L
v где U - величина модуля скорости в точке, для которой рассчитывали «локальное»
число Рейнольдса; L - характеристическая длина, определяемая как средний диаметр просвета исследуемой области корня аорты; v - вязкость крови (1050 кг/м2) [34].
Результаты
Анализ клинических МСКТ-данных
Анализ биомеханики имплантированного биопротеза на основе клинических МСКТ-данных показал, что перемещения референсных точек неоднородны. Так, показано, что вершина стойки 1 подвержена большим радиальным перемещениям (до 2,61 мм), в то время как стойки 2 и 3 перемещались до 2,08 мм. Продольное перемещение Z и поворот (угол ф) исследуемых элементов различался незначительно (табл. 3 и рис. 3).
Таблица 3
Перемещения контура биопротеза «ТиАра» на основании анализа МСКТ-данных от систолы к диастоле
|
Точка измерения |
Перемещение радиальное 1 , мм |
Перемещение Z 2 , мм |
Изменение угла ф 3 , град. |
|
1 |
0,11 (-1,34; 2,61) |
-0,03 (-2,17; 1,78) |
-0,49 (-2,17; 10,02) |
|
2 |
-0,13 (-1,30; 0,33) |
0,30 (1,20; 1,34) |
-0,43 (-1,20; 11,32) |
|
3 |
-0,14 (-1,76; 2,08) |
0,06 (-1,21; 1,94) |
0,82 (-1,21; 9,88) |
|
НКС |
0,05 (-0,11; 0,52) |
0,04 (-0,21; 0,22) |
-0,19 (-1,13; 1,02) |
|
ПКС |
0,08 (-0,01; 0,10) |
-0,03 (-0,31; 0,2) |
-0,23 (-1,30; 4,32) |
|
ЛКС |
-0,01 (-0,04; 0,04) |
0,21 (-0,12; 0,34) |
0,52 (-0,81; 5,88) |
Примечание: 1 - знак радиального перемещения определяет направление: «-» -кнутри биопротеза, «+» - кнаружи; 2 - знак радиального перемещения определяет направление: «-» - в сторону желудочка, «+» - в сторону дуги аорты; 3 - знак радиального перемещения определяет направление: «-» - по часовой стрелке при виде со стороны выводной зоны, «+» - против часовой стрелки; данные представлены как среднее (минимум и максимум).
Твердотельное моделирование
Полученные качественные результаты анализа перемещений элементов протеза привели к значительной деформации контуров при данных нагрузок давлением (см. рис. 3). Показано, что стойка 1 значительно отклоняется радиально от центра, в особенности для времени 0,6-0,7 с цикла. Тем не менее данное перемещение не влияет на степень закрытия створчатого аппарата, все три створки образуют плотный контакт площадью 2,1–4,8 мм2 в зависимости от контактирующей пары. Плотность данного контакта, помимо площади, подтверждена моделированием гемодинамики (см. раздел «Моделирование потоков»). В целом показано, что створчатый аппарат при численном расчете адекватно «реагирует» на изменение градиента давлений: при превышении давления в аорте наступает сначала промежуточное полузакрытое состояние (0,1 с), которое переходит в полностью закрытое (0,2–0,3 с) и наоборот.
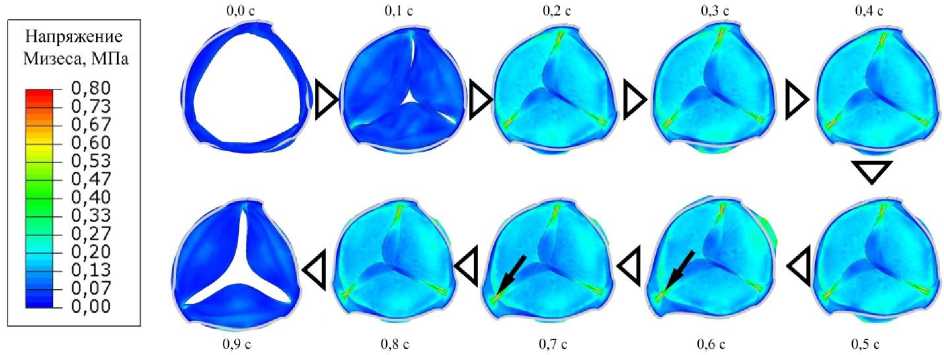
Рис. 3. Эпюры напряжения по Мизесу для 10 фаз нагружения створчатого аппарата давлением. Стрелками обозначены стойки биопротеза, которые подвергаются наибольшему перемещению
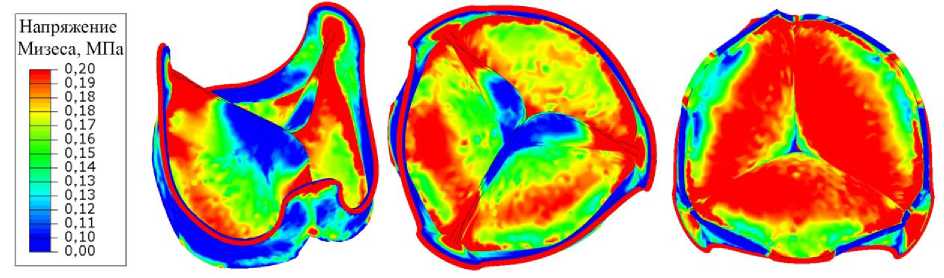
Рис. 4. Эпюры, визуализирующие распределение напряжения по Мизесу в критических областях створчатого аппарата на примере фазы 0,4 с – закрытого состояния. Для удобства визуализации, верхнее пороговое значение напряжения
ограничено 0,2 МПа
Количественное распределение наиболее критических с позиции прочности параметров напряженно-деформированного состояния – напряжения Мизеса, подтвердило теорию высокой нагруженности комиссуральных стоек и купола створки [2, 19, 26]. Так, данный показатель в закрытом состоянии створчатого аппарата при максимальной разнице давления (аорта = 120, желудочек = 4,5 мм рт.ст., фаза 0,4 с), составил 0,2–0,3 МПа для купола и 0,8 МПа для стойки протеза; среднее значение для свободного края створки составило 0,1 МПа (рис. 3, 4). При этом не было отмечено зависимости распределения напряжения по Мизесу от расположения стойки или створки – напряжения, в целом, между левой, правой и некоронарной створками не различались по модулю (рис. 3, 4). Максимальные значения главных напряжений также были зафиксированы в областях купола и комиссуральных стоек, аналогично параметру напряжения по Мизесу, до 0,8 МПа (см. рис. 3).
Распределение эквивалентного напряжения внутри проволочного компонента ассоциировано с перемещением основных узлов протеза. В зоне стойки 1 , самой подвижной, отмечено максимальное значение данного напряжения, достигающее 460 МПа для наиболее нагруженного состояния (см. рис. 3 – 0,7 с).
Моделирование потоков
Численное моделирование движения крови продемонстрировало ряд эффектов, характерных для турбулентного течения, прежде всего образование вихрей в областях синусов Вальсальвы. При этом вихри наблюдали только для открытого состояния створчатого аппарата (рис. 5 – 0,0 с). Тем не менее данные области характеризуются низкими значениями скоростей – 0,1–0,3 м/с, в то время как максимальные значения по расчетной области составляют 0,3–0,6 м/с. Наибольшие скорости потока ожидаемо наблюдали в областях перехода крови в коронарные артерии: скорость достигала 1,0 м/с, что, в целом, ожидаемо вследствие значительно меньших диаметров данных сосудов.
Анализ WSS , вязкого напряжения и напряжения Рейнольдса как показателей, характеризующих активацию свертывающей системы крови и гемолиза в особенности, в областях возникновения вихрей, не выявил чрезмерно высокой амплитуды. Так, показатель WSS составил до 1,5 (среднее значение по расчетной области 0,56–1,84) МПа для самых критических случаев, вязкое напряжение – 74 Па (среднее 24–47), напряжение Рейнольдса – 33 Па (среднее 15–21).
Полученные «локальные» числа Рейнольдса для расчетной области достигали 1360 с максимальным значением для открытого (см. рис. 5 – 0,0 с) и промежуточного (см. рис. 5 – 0,9 с) состояний створчатого аппарата. Максимальные значения наблюдали для центральных областей тока, а не синусов Вальсальвы.
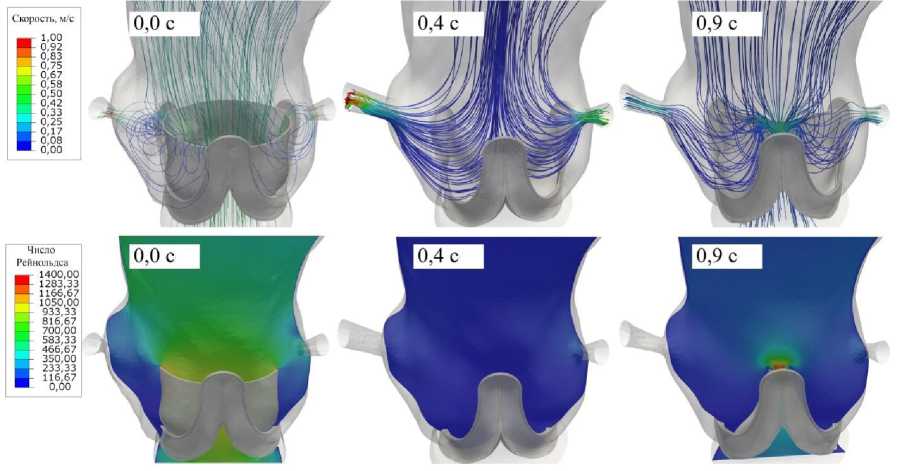
Рис. 5. Эпюры количественных показателей моделирования потока для трех исследованных фаз: 0,0 с – открытого, 0,4 с – закрытого и 0,9 с – промежуточного состояний створок биопротеза соответственно. Верхний ряд – скорость потока с трассировкой структуры, нижний – число Рейнольдса
Обсуждение
Особенностью бескаркасных протезов клапанов аорты является их высокая подвижность, определяемая подвижностью корня аорты в цикле «систола-диастола». При этом перемещения протеза могут быть значительно асимметричны относительно радиальной оси, что было показано в настоящем исследовании: значительно большее перемещение демонстрировала стойка 1 биопротеза (на 32 % подвижнее стоек 2 и 3). В таких случаях обеспечение плотного герметичного закрытия створок является основополагающим фактором, определяющим эффективность всего вмешательства, – риска возникновения трансклапанной регургитации. Однако в данном пациент-специфическом случае, как при моделировании потоков, так и по результатам послеоперационной трансторакальной эхокардиографии, подобных эффектов не наблюдали – створки запирались плотно (см. рис. 3).
Помимо удовлетворительной запирающей функции, особую роль играет симметричность и скорость открытия-закрытия створчатого аппарата для промежуточных стадий сердечного цикла. Возникновение асимметрий должно увеличить постоянную среднюю нагрузку на одну из створок и быстрее вывести ее из строя за счет механизма ускорения кальцификации в областях более высоких напряжений [15] или механической структурной деградации материала [27]. Тем не менее в настоящем случае, несмотря на значительно большую подвижность стойки 1 (см. рис. 3 – 0,6 и 0,7 с), возникновения асимметрии для промежуточных состояний (схожих давлений в аорте и желудочке) не наблюдали (см. рис. 3 – 0,1 и 0,9 с). Аналогично не было показано различий в напряжении по Мизесу и главных напряжениях, данные показатели были распределены, в целом, схоже по площади НКС, ПКС и ЛКС (см. рис. 4). Однозначно нельзя утверждать, что такое положение сохранится на протяжении всего периода функционирования биопротеза и что незначительные различия в напряжениях не приведут к накопительному эффекту, однако данные предположения могут быть опровергнуты только клинически при эксплантации протеза в результате повторного протезирования в отдаленном периоде.
Важной характеристикой напряженно-деформированного состояния является распределение критических узлов – концентраторов, увеличивающих риски разрушения материала биопротеза. В данном случае для фаз закрытия створок такие зоны расположены в створчатом аппарате вблизи зон комиссуральных стоек. Степени свободы данных областей ограниченны, что приводит к их растяжению при закрытии створчатого аппарата, однако без превышения пороговых значений. Так, при сравнении полученного напряжения Мизеса (четвертая теория прочности) и порогового значения предела прочности, полученного экспериментально = до 5,5 МПа, показано, что напряжения в створчатом аппарате значительно ниже предельных [23]. Тем не менее вывод о циклической усталости, для которой порог переменных критических напряжений может быть значительно ниже, должен быть получен отдельно на основании in vitro или in silico исследований.
Гемодинамические характеристики, прежде всего эпюры распределения полей и трекинг точек потока, демонстрируют видимые изменения структуры потока, в особенности для открытого состояния. С одной стороны, на основании данных результатов возможно предполагать для данных областей качественный переход структуры потока «ламинарный→турбулентный». С другой стороны, низкие скорости (0,1–0,3 м/с) для вихревых зон и низкие «локальные» числа Рейнольдса (до 180) в области синусов Вальсальвы (115–423) не подтверждают наличие такого перехода. При этом нормальные значения числа Рейнольдса, получаемые для физиологического потока крови, могут составлять до 5700–8900 [25, 29, 30]. В целом в экспериментальных и клинических исследованиях показано, что качественно поток крови в области синусов Вальсальвы характеризуется наличием вихрей [10, 34], что показано и в настоящем исследовании. При этом наши данные свидетельствуют в пользу ламинарных вихрей, но не турбулентных.
Вязкое напряжение и напряжение Рейнольдса (т.е. показатели, распределенные в объеме крови) не достигали значимых величин. Суммирование показателей для определения сочетанного потенциального воздействия внутреннего напряжения крови на форменные элементы не достигло пороговых значений, определенных по литературным данным, приводящих к гемолизу (табл. 4) [35].
Таблица 4
Пороговые значения суммарного напряжения, приводящего к разрушению эритроцитов
|
Тип тока крови, модель |
Время экспозиции, с |
Пороговое значение разрушения эритроцитов, Па |
|
Цилиндр |
120 |
300 |
|
Цилиндр |
120 |
150 |
|
Цилиндр |
120 |
150 |
|
Турбулентная струя |
10–6 |
4000 |
|
Турбулентная струя |
10–5 |
400 |
|
Турбулентная струя |
– |
600 |
|
Собственные результаты |
0,1 |
107 |
Заключение
Настоящее исследование демонстрирует особенности биомеханики бескаркасного протеза клапана аорты «ТиАра» на примере клинического случая, а именно: высокую асимметричную подвижность его элементов в соответствии с нагрузками корня аорты, а также гемодинамический эффект образования вихревых потоков в области синусов Вальсальвы. Количественные характеристики напряженно-деформированного состояния и гемодинамические показатели значимо не превышали пороговых значений при численном моделировании, что может свидетельствовать о перспективе надежной работы биопротеза без возникновения эффектов со стороны свертывающей системы крови.
Финансирование
Работа выполнена при финансовой поддержке в рамках фундаментальной темы НИИ КПССЗ № 0546-2019-0002 «Патогенетическое обоснование разработки имплантатов для сердечно-сосудистой хирургии на основе биосовместимых материалов, с реализацией пациент-ориентированного подхода с использованием математического моделирования, тканевой инженерии и геномных предикторов».
Список литературы Численное моделирование гемодинамики бескаркасного биопротеза клапана аорты
- Астапов Д.А., Караськов АМ., Исаян M.B., ^менова Е.И., Демидов Д.П., Опен А.Б. Протезирование аортального клапана бескаркасным биопротезом «Кемерово-АБ-Нео»: непосредственные результаты // Патология кровообращения и кардиохирургия. - 2012. - M 1. - C. 23-26.
- Барбараш Л.С, Барбараш Н.А., Журавлева И.Ю. Биопротезы клапанов сердца: проблемы и перспективы. - Кемерово, 1995. - 400 с.
- Демидов Д.П., Астапов Д.А., Богачев-Прокофьев А^., Железнев СИ. Клинические и гемодинамические результаты коррекции пороков аортального клапана у пожилых пациентов: бескаркасные и каркасные биологические протезы // Клиническая и экспериментальная хирургия. -2017. - Т. 5, M 2 (16). - C. 57-65.
- Трегубов B.^, Жуков Н.К. Компьютерное моделирование потока крови при наличии сосудистых патологий // Российский журнал биомеханики. - 2017. - Т. 21, M 2. - C. 201-210.
- Auricchio F., Conti M., Ferrara A., Morganti S., Reali A. Patient-specific simulation of a stentless aortic valve implant: the impact of fibres on leaflet performance // Computer Methods in Biomechanics and Biomedical Engineering. - 2014. - Vol. 17, no. 3. - P. 277-285.
- Casa L.D.C., Deaton D.H., Ku D.N. Role of high shear rate in thrombosis // Journal of Vascular Surgery. -2015. - Vol. 61, no. 4. - P. 1068-1080.
- Doost S.N., Ghista D., Su B., Zhong L., Morsi Y.S. Heart blood flow simulation: a perspective review // Biomedical Engineering Online. - 2016. - Vol. 15, no. 1. - P. 101.
- Ferziger J. H., Peric M., Street R. L. Computational methods for fluid dynamics. - Berlin: Springer, 2002. -Vol. 3. - P. 196-200.
- Flamini V., DeAnda A., Griffith B. E. Immersed boundary-finite element model of fluid-structure interaction in the aortic root // Theoretical and Computational Fluid Dynamics. - 2016. - Vol. 30, no. 1-2. -P. 139-164.
- Galea N., Piatti F., Sturla F., Weinsaft J.W., Lau C., Chirichilli I., Carbone I., Votta E., Catalano C., De Paulis R., Girardi L.N., Redaelli A., Gaudino M. Cornell international consortium for aortic surgery (CICAS). Novel insights by 4D flow imaging on aortic flow physiology after valve-sparing root replacement with or without neosinuses // Interact. Cardiovasc. Thorac. Surg. - 2018. - Vol. 26. -P. 957-964.
- Geers A.J., Morales H.G., Larrabide I., Butakoff C., Bijlenga P., Frangi A.F. Wall shear stress at the initiation site of cerebral aneurysms // Biomechanics and Modeling in Mechanobiology. - 2017. - Vol. 16, no. 1. - P. 97-115.
- Haddadi B., Jordan C., Harasek M. OpenFOAM® Basic Training. TU Wien, Vienna, Austria. 2018. 4th ed. Chapter 1.4.1, available at: http://cfd.at/sites/default/files/tutorialsV4/OFTutorialSeries.pdf
- Harky A., Wong C.H., Hof A., Froghi S., Ahmad M.U., Howard C., Rimmer L., Bashir M. Stented versus stentless aortic valve replacement in patients with small aortic root: a systematic review and meta-analysis // Innovations. - 2018. - Vol. 13, no. 6. - P. 404-416.
- Hasan A., Kolahdouz E.M., Enquobahrie A., Caranasos T.G., Vavalle J.P., Griffith B.E. Image-based immersed boundary model of the aortic root // Medical Engineering & Physics. - 2017. - Vol. 47. -P. 72-84.
- Kataruka A., Otto C.M. Valve durability after transcatheter aortic valve implantation // Journal of Thoracic Disease. - 2018. - Vol. 10, Suppl. 30. - P. S3629.
- Kirali K. Stentless bioprostheses for aortic valve replacement in calcific aortic stenosis // Calcific Aortic Valve Disease. - Rijeka: InTech, 2013.
- Liu A., Nickerson A., Troyer A., Yin X., Cary R., Thornburg K., Wang R., Rugonyi S. Quantifying blood flow and wall shear stresses in the outflow tract of chick embryonic hearts // Computers & Structures. -2011. - Vol. 89, no. 11-12. - P. 855-867.
- Lu D., Kassab G.S. Role of shear stress and stretch in vascular mechanobiology // Journal of the Royal Society Interface. - 2011. - Vol. 8, no. 63. - P. 1379-1385.
- Martin C., Sun W. Simulation of long-term fatigue damage in bioprosthetic heart valves: effects of leaflet and stent elastic properties //Biomechanics and Modeling in Mechanobiology. - 2014. - Vol. 13, no. 4. -P. 759-770.
- Mathew R. C., Loffler A.I., Salerno M. Role of cardiac magnetic resonance imaging in valvular heart disease: diagnosis, assessment, and management // Current Cardiology Reports. - 2018. - Vol. 20, no. 11. -P. 119.
- Ovcharenko E.A., Klyshnikov K.U., Yuzhalin A.E., Savrasov G.V., Glushkova T.V., Vasukov G.U., Nyshtaev D.V., Kudryavtseva Y.A., Barbarash, L. S. Comparison of xenopericardial patches of different origin and type of fixation implemented for TAVI // International Journal of Biomedical Engineering and Technology. - 2017. - Vol. 25, no. 1. - P. 44-59.
- Ovcharenko E.A., Klyshnikov K.U., Savrasov G.V., Batranin A.V., Ganykov V.I., Kokov A.N., Nyshtaev D.V., Dolgov V.Y., Kudryavtseva Y.A., Barbarash L.S. Predicting the outcomes of transcatheter aortic valve prosthesis implantation based on the finite element analysis and microcomputer tomography data // Sovremennye tehnologii v medicine. - 2016. - Vol. 8, no. 1. - P. 82-92.
- Ovcharenko E.A., Klyshnikov K.Y., Glushkova T.V., Nyshtaev D.V., Kudryavtseva Y.A., Savrasov G.V. Xenopericardial graft selection for valve apparatus of transcatheter heart valve bioprosthesis // Biomedical Engineering. - 2016. - Vol. 49, no. 5. - P. 253-257.
- Schaefer A., Dickow J., Schoen G., Westhofen S., Kloss L., Al-Saydali T., Reichenspurner H., Philipp S.A., Detter C. Stentless vs. stented bioprosthesis for aortic valve replacement: a case matched comparison of long-term follow-up and subgroup analysis of patients with native valve endocarditis // PloS One. - 2018. -Vol. 13, no. 1. - P. e0191171.
- Secomb T.W. Hemodynamics // Comprehensive Physiology. - 2011. - Vol. 6, no. 2. - P. 975-1003.
- Smuts A.N., Blaine D.C., Scheffer C., Weich H., Doubell A.F., Dellimore K.H. Application of finite element analysis to the design of tissue leaflets for a percutaneous aortic valve // Journal of the Mechanical Behavior of Biomedical Materials. - 2011. - Vol. 4, no. 1. - P. 85-98.
- Soares J.S., Feaver K.R., Zhang W., Kamensky D., Aggarwal A., Sacks M.S. Biomechanical behavior of bioprosthetic heart valve heterograft tissues: Characterization, simulation, and performance // Cardiovascular Engineering and Technology. - 2016. - Vol. 7, no. 4. - P. 309-351.
- Spuhler J.H., Jansson J., Jansson N., Hoffman J. 3D fluid-structure interaction simulation of aortic valves using a unified continuum ALE FEM model // Frontiers in Physiology. - 2018. - Vol. 9. - P. 363.
- Stalder A.F., Frydrychowicz A., Russe M.F., Korvink J.G., Hennig J., Li K., Markl M. Assessment of flow instabilities in the healthy aorta using flow-sensitive MRI // Journal of Magnetic Resonance Imaging. -2011. - Vol. 33, no. 4. - P. 839-846.
- Stein P. D., Sabbah H. N. Turbulent blood flow in the ascending aorta of humans with normal and diseased aortic valves // Circulation Research. - 1976. - Vol. 39, no. 1. - P. 58-65.
- Stokes M. B., Roberts-Thomson R. The role of cardiac imaging in clinical practice //Australian prescriber. - 2017. - Vol. 40, no. 4. - P. 151.
- Takaya H., Masuda S., Naganuma M., Yoshioka I., Takahashi G., Akiyama M., Adachi O., Kumagai K., Sugita S., Saiki Y. Morphometrical and biomechanical analyses of a stentless bioprosthetic valve: an implication to avoid potential primary tissue failure //General Thoracic and Cardiovascular Surgery. - 2018. - Vol. 66, no. 9. - P. 523-528.
- Tasca G., Vismara R., Trinca F., Riva B., Gamba A., Lobiati E. Opening/closing pattern of Trifecta and Freestyle valves versus native aortic valve: Are stentless valves more physiologic than a stented valve? // Journal of Cardiac Surgery. - 2017. - Vol. 32, no. 11. - P. 680-685.
- Toninato R., Salmon J., Susin F.M., Ducci A., Burriesci G. Physiological vortices in the sinuses of Valsalva: an in vitro approach for bio-prosthetic valves // Journal of Biomechanics. - 2016. - Vol. 49, no. 13. -P. 2635-2643.
- Yen J.H., Chen S.F., Chern M.K., Lu P.C. The effect of turbulent viscous shear stress on red blood cell hemolysis // Journal of Artificial Organs. - 2014. - Vol. 17, no. 2. - P. 178-185.


