COVID-19. Этиология, патогенез, диагностика и лечение
Автор: Баклаушев Владимир Павлович, Кулемзин Сергей Викторович, Горчаков Андрей Александрович, Лесняк Виктор Николаевич, Юсубалиева Гаухар Маратовна, Сотникова Анна Геннадиевна
Журнал: Клиническая практика @clinpractice
Рубрика: Срочно в номер
Статья в выпуске: 1 т.11, 2020 года.
Бесплатный доступ
Резюме: COVID-19 (от англ. Coronavirus disease 2019) - новое эпидемическое инфекционное заболевание, характеризующееся сравнительно высокой контагиозностью и вероятностью развития жизнеугрожающих осложнений в виде острого респираторного дистресс-синдрома, острой дыхательной и полиорганной недостаточности. Возбудитель заболевания - оболочечный зоонозный РНК-вирус SARS-CoV-2 - относится к семейству Coronaviridae, роду Betacoronavirus, как и известные ранее вирусы SARS-CoV и MERS-CoV, которые вызывают тяжелый острый респираторный синдром и ближневосточный респираторный синдром соответственно. Эпидемия COVID-19 быстро распространилась по всему миру и в настоящее время охватывает 213 стран, в которых зарегистрировано более 1,6 млн заболевших, из которых на данный момент умерло более 90 000 человек. Постановлением Правительства Российской Федерации SARS-CoV-2 включен в перечень заболеваний, представляющих опасность для окружающих наряду с особо опасными инфекциями. Вирус передается воздушно-капельным, воздушно-пылевым и контактным путями, поэтому для защиты медперсонала необходимо применение индивидуальных защитных костюмов и принадлежностей с защитой дыхательных путей и глаз, проведение дезинфекции рук и поверхностей, как при работе с микроорганизмами I-II группы патогенности...
Коронавирус, этиопатогенез, кт-терапия, мск, nk-клетки
Короткий адрес: https://sciup.org/143170838
IDR: 143170838 | DOI: 10.17816/clinpract26339
COVID-19. Aetiology, pathogenesis, diagnosis and treatment
COVID-19 (Coronavirus disease 2019) is a new epidemic infectious disease characterized by a relatively high contagiousness and a high probability of life-threatening complications such as acute respiratory distress syndrome (ARDS), acute respiratory and multiple organ failure. The causative agent of the disease is the enveloped zoonotic RNA virus known as SARS-CoV-2. Together with the SARS-CoV and MERS-CoV viruses, which cause severe acute respiratory syndrome and the Middle East respiratory syndrome, respectively, it belongs to the Coronaviridae family, the genus Betacoronavirus. The COVID-19 epidemic has spread rapidly around the world and currently hit 213 countries with more than 1.6 million confirmed cases, of which more than 90.000 have died so far. In Russian Federation, SARS-CoV-2 infection is included in the list of diseases that pose a danger to others, along with especially dangerous infections. The virus is transmitted by airborne droplets, airborne dust and contact routes, therefore, to protect medical staff it is necessary to use individual protective suits and accessories, with protection of the respiratory tract and eyes, disinfection of hands and surfaces as when working with the BSL-2 microorganisms...
Текст научной статьи COVID-19. Этиология, патогенез, диагностика и лечение
В настоящее время мир переживает эпидемию нового вирусного заболевания COVID-19 (от англ. Coronavirus Disease 2019), обусловленного обнаруженным в декабре 2019 года новым штаммом коронавирусов SARS-CoV-2 (Severe Acute Respiratory Syndrome, Coronavirus-2) [1]. Первые случаи заболевания были зарегистрированы в китайском г. Ухане провинции Хубей в декабре 2019 г. [2], а уже 11 марта 2020 г. Всемирная организация здраво- охранения официально классифицировала эпидемическую ситуацию как пандемию. По состоянию на 11 апреля 2020 г., 1 610 909 случаев COVID-19 выявлено в 213 странах мира, 99 690 человек скончались в результате этого заболевания [3]. В России на сегодняшний день официально подтверждены более 13 500 случаев COVID-19, из которых 106 закончились летально. Несмотря на карантинные мероприятия, ежедневно регистрируются более 1000 новых случаев, и можно прогнозировать, что
<линическая’2п20 п эакти ка Том 11 №1
этот показатель будет расти в течение ближайших нескольких суток, поскольку пик эпидемии в России еще не пройден. По мнению многих экспертов, фактическое количество случаев COVID-19 во всем мире может быть значительно выше, чем официально подтвержденное, поскольку диагностика методом полимеразной цепной реакции (ПЦР) не проводится повсеместно, валидированные лабораторные тесты на наличие антител к SARS-CoV-2 в России пока недоступны, и значительная доля случаев заболевания остается недиагностирован-ной. Кроме того, как показывает опыт китайского регистра по COVID-19, около 1/3 пациентов с характерной клинической и рентгенологической картиной могут иметь отрицательный результат тестирования на SARS-CoV-2 при заборе материала из верхних дыхательных путей [4].
В связи с эпидемиологической обстановкой ряд медицинских центров города Москвы, в том числе и ФГБУ «ФНКЦ ФМБА России», были перепрофилированы под прием инфицированных пациентов. Специалисты различного профиля вынуждены заниматься диагностикой и лечением пациентов с COVID-19. Министерство здравоохранения Российской Федерации оперативно разработало временные методические рекомендации по COVID-19 (версия 5 от 08.04.2020 [5]). Доступны руководство для врачей, разработанное китайскими специалистами Первой клинической больницы медицинского факультета университета Чжэцзя, которые первыми столкнулись с эпидемией [6], рекомендации Американского торакального общества [7] и ряд других зарубежных пособий. По состоянию на 8 апреля на сайте Clinicaltrials.gov зарегистрировано более 300 клинических испытаний различных способов терапии COVID-19 [8], включая испытания первой вакцины mRNA-1273 против SARS-CoV-2 [9]. В силу стремительного развития ситуации любые методические рекомендации быстро устаревают и нуждаются в доработке.
Цель данной работы — обобщить имеющиеся на сегодняшний день в мире данные по диагностике и лечению этого заболевания и познакомить практикующих врачей с наиболее интересными методами терапии.
ЭТИОЛОГИЯ
Коронавирус SARS-CoV-2 является оболочечным РНК-вирусом, который относится к царству Riboviria , отряду Nidovirales , подотряду Cornido -virineae , семейству Coronaviridae , подсемейству
Orthocoronavirinae , роду Betacoronavirus , подроду Sarbecovirus , виду SARS [1]. К этому же роду относятся вирусы SARS-CoV и MERS-CoV, вызывающие тяжелый острый респираторный синдром (Severe Acute Respiratory Syndrome, SARS; вспышка 2003 года) и ближневосточный респираторный синдром (Middle East Respiratory Syndrome, MERS; вспышка 2013–2015 гг.) соответственно. Референсный геном «китайского» SARS-CoV-2 (изолят Wuhan-Hu-1) полностью секвенирован и хранится онлайн в базе GenBank: MN908947.3 . Степень гомологии геномов SARS-CoV-2 и SARS-CoV составляет 79%.
Все перечисленные выше коронавирусы являются зоонозными, природный резервуар SARS-CoV-2 неизвестен: возможно, им, как и у SARS-CoV, являются летучие мыши [1]. Вирус в большом количестве содержится в их кишечнике и довольно долго сохраняется в фекалиях. Трансмиссия SARS-CoV-2 к человеку произошла, вероятно, через промежуточного хозяина, употребляемого в пищу. Первые случаи заболевания в Ухане в подавляющем большинстве были связаны с посещением рынка морепродуктов Хуанань (Huanan), где, вероятно, и произошла передача вируса от животных к человеку [2, 10]. В отличие от коронавирусов SARS-CoV и MERS-CoV, SARS-CoV-2 характеризуется существенно меньшим уровнем летальности, точное определение которого возможно будет лишь по окончании эпидемии. Вместе с тем динамика развития эпидемии позволяет уже сейчас сделать вывод, что SARS-CoV-2 по сравнению с другими патогенными коронавирусами характеризуется гораздо более высокой контагиозностью и вирулентностью для человека [10].
ПАТОГЕНЕЗ
SARS-CoV-2 включен в перечень заболеваний, представляющих опасность для окружающих, наряду с особо опасными инфекциями (Постановление Правительства РФ от 31 января 2020 г. № 66) [11]. Механизмы передачи инфекции — воздушно-капельный, воздушно-пылевой и контактный. Клетками-мишенями для SARS-CoV-2 являются эпителиоциты дыхательных путей и желудочно-кишечного тракта.
К настоящему моменту описан тропизм SARS-CoV-2 к клеткам человека, экспрессирующим ан-гиотензинпревращающий фермент-2 (angiotensin converting enzyme, ACE2) а также трансмембранный гликопротеин CD147. При этом взаимодействие
SARS-CoV-2 с ACE2 изучено несравнимо лучше, чем связывание вируса с белком CD147. Данные о тропизме SARS-CoV-2 в отношении CD147-пози-тивных клеток пока базируются только на одной работе [12]. При этом возникают вопросы, насколько велика роль этого механизма проникновения вируса в клетку, так как CD147 характеризуются крайне широким паттерном экспрессии в самых разных органах и тканях. Возможным доводом в пользу значимости этого пути проникновения вируса может быть проведенное в Китае клиническое испытание препарата моноклональных антител меплазумаба, блокирующего CD147. По данным исследователей, применение меплазумаба достоверно снизило тяжесть течения заболевания и ускорило элиминацию вируса из организма [13].
Основной мишенью SARS-CoV-2 считаются ACE2-позитивные клетки. Помимо пневмоцитов, ACE2 экспрессируются в некоторых клетках кишечника, почек и печени, соответственно, эти клетки также могут быть мишенями SARS-CoV-2. Попав в организм, SARS-CoV-2 проникает в ACE2-позитивные клетки, где начинает реплицироваться. Необходимо отметить, что нативный SARS-CoV-2 не может проникать в ACE2-позитивные клетки, пока не произойдет расщепление его S-белка при помощи протеазы TMPRSS2 [14]. Учитывая эти «первые шаги» вируса, логично предположить, что различные агенты, направленные на блокирование взаимодействия вируса с белком ACE2, а также нарушающие работу протеазы TMPRSS2, могут иметь как терапевтическое, так и профилактическое действие, что будет подробнее рассмотрено в разделе «Лечение». На основании клинической картины развития COVID-19 у пациентов с тяжелой формой заболевания можно сделать вывод, что наибольшую угрозу для жизни представляет не инфекция как таковая, а следующий за ней цитокиновый шторм [15, 16]. Этот феномен, представляющий собой выброс иммунокомпетентными клетками большого количества цитокинов (преимущественно провоспалительной направленности), наблюдается при ряде инфекционных заболеваний (птичий грипп, SARS, стрептококковая инфекция, хантавирусная инфекция) [15], а также может быть следствием противораковой терапии, например CAR T-клеточной терапии. Полностью причины инициации цитокинового шторма и детальная картина его развития неясны, однако известно, что он характеризуется высокими концентрациями таких цитокинов, как IL-1β, IFN γ, IL6, TNF α и др. В каче- стве компенсаторного механизма повышается также и концентрация иммуносупрессивного цитокина IL10. Важным является вопрос о том, какой из цитокинов стоит выше в каскаде иммунологических реакций и запускает основные процессы цитокино-вого шторма. Блокада именно такого мастер-регу-лятора цитокинового шторма позволит эффективнее предотвращать или купировать это состояние. Анализ цитокинового шторма, вызванного медикаментозной активацией иммунной системы (введение липополисахаридов или антител к CD28), показывает, что одной из первых повышается концентрация TNF α, за которым следует повышение концентраций IL6 и IFN γ [17, 18]. Исследования ци-токинового шторма на мышиных моделях при CAR T-клеточной терапии свидетельствуют, что наибольший вклад в его развитие вносят не лимфоидные, а миелоидные клетки [19, 20]. При этом отсутствует единая точка зрения, является ли ключевым индуктором цитокинового шторма IL6, IL-1β [20] или гранулоцитарно-макрофагальный колониестимулирующий фактор (granulocyte-macrophage colonystimulating factor, GM-CSF) [21].
Изучения цитокинового шторма при SARS привело к обнаружению интересного факта: у модельных мышей, нокаутных по гену Ifnar1 (кодирует рецептор интерферона alpha и beta), экспериментальная инфекция SARS-CoV не вызывала летальности, в то время как все животные контрольной группы погибали. Также после инъекции летальной дозы вируса выживали животные, у которых предварительно были удалены провоспалительные моноциты и макрофаги [22]. Таким образом, по-види-мому, именно цитокиновый шторм, индуцируемый миелоидным звеном посредством интерфероно-вого сигналинга, является причиной летальности при SARS. Цитокиновый шторм при COVID-19 пока исследован не настолько хорошо, однако были предприняты попытки профилирования цитокинов у больных с целью поиска прогностических маркеров тяжести заболевания. Было обнаружено, что повышение IP-10, MCP-3 и IL-1ra достоверно коррелирует с тяжестью течения COVID-19 [23], однако непосредственная роль этих цитокинов в патогенезе цитокинового шторма при COVID-19 неясна. Также было показано, что высокое отношение нейтрофилов к лимфоцитам (NLR) и концентрация антител к SARS-CoV-2 коррелирует с повышенной концентрацией IL2, IL6, IL10 и с тяжестью заболевания [24]. В настоящее время запущено большое количество клинических испытаний различных
<линическая’2п20 п эакти ка Том 11 №1
препаратов, блокирующих провоспалительные цитокины, что будет подробнее рассмотрено в разделе «Лечение».
КЛИНИЧЕСКАЯ КАРТИНА У ВЗРОСЛЫХ
Клиническая картина COVID-19 впервые была описана группой китайских специалистов под руководством C. Huang в журнале Lancet 24 января 2020 г. на выборке из 41 пациента [25]. Основные симптомы заболевания почти не отличались от гриппа и включали лихорадку, непродуктивный кашель и миалгию на фоне лимфопении и признаков воспалительной реакции в крови (повышение С-реактивного белка, IL2, IL7, IP10, MCP1, MIP1A, и TNF α). При этом у всех пациентов по данным компьютерной томографии наблюдалась пневмония, более чем у половины пациентов имело место диспное, и почти в 30% случаев развивалось тяжелое осложнение в виде острого респираторного дистресс-синдрома. Проведенный позже метаанализ результатов наблюдений 46 959 пациентов с COVID-19, опубликованных в 31 статье, позволил более точно описать клиническую картину [26]. Согласно этому метаанализу, клиническая картина COVID-19 складывается из следующих проявлений: лихорадка (87,3%), сухой кашель (58,1%), диспное (38,3%), миалгии или мышечная слабость (35,5%), боль и «заложенность» в грудной клетке (31,2%). Ключевыми признаками COVID-19 на компьютерной томограмме являются двусторонняя полисегментарная пневмония (75,7%) в виде субплевральных и перибронховаскулярных фокусов «матового стекла» (69,9%) в отличие от бактериальных пневмоний, при которых преобладает асимметричная консолидация, а «матовое стекло» выражено существенно меньше. Нуждают- ся в лечении в условиях отделения реанимации 29,3% стационарных пациентов; у 28,8% развивается острый респираторный дистресс-синдром, который в 8,5% случаев приводит к полиорган-ной недостаточности (Multiple Organ Dysfunction Syndrome, MODS) и в 6,8% заканчивается летальным исходом [26]. Как мы уже упоминали, общая летальность заболевания точно будет определена по завершении эпидемии; в настоящее время показатели летальности колеблются от 1,5–1,8% в Германии и Южной Корее до 12,3% в Италии .
По данным метаанализа, средний возраст пациентов, инфицированных SARS-COV-2, составляет 46,62 года, распределение по полу примерно одинаково (55,6% мужчин). Более 1/3 (35,6%) составляют коморбидные пациенты, у которых чаще всего встречаются гипертоническая болезнь (18,3%), сердечно-сосудистые заболевания (11,2%) и сахарный диабет (10,3%) [26].
По тяжести течения выделяют легкую, среднюю, тяжелую и крайне тяжелую формы (табл. 1).
ДИАГНОСТИКА
Согласно рекомендациям Минздрава России, подозрительным на COVID-19 должен считаться любой случай, характеризующийся клиническим проявлением острой респираторной вирусной инфекции, бронхита, пневмонии, острого респираторного дистресс-синдрома или сепсиса в сочетании с неблагоприятным эпидемиологическим анамнезом (посещение в течение последних 14 дней зарубежных стран с неблагоприятной обстановкой по COVID-19 или наличие контакта с человеком, имеющим лабораторно подтвержденный COVID-19 или находящемся на карантине) [ 5 ].
Таблица 1
Клиническая классификация COVID-19 (по данным [5, 6],
|
Клиническая форма |
Легкая |
Средняя |
Тяжелая |
Крайне тяжелая |
|
Описание |
Умеренная клиническая манифестация в виде ОРВИ без рентгенологических признаков пневмонии |
Признаки развернутой ОРВИ с рентгенологически подтвержденной пневмонией без изменения SatO2 |
Умеренная дыхательная недостаточность, ЧДД ≥ 30/мин, SatO2 89–93% |
Тяжелая дыхательная недостаточность, ОРДС, шок, полиорганная недостаточность, SatO2 ≤ 88% |
|
Частота, % |
81 |
14 |
5 |
|
|
Летальность, % |
0 |
2,4 |
49 |
|
Примечание. ОРВИ — острая респираторная вирусная инфекция, ЧДД — частота дыхательных движений, SatO 2 — сатурация (насыщение) артериальной крови кислородом, ОРДС — острый респираторный дистресс-синдром.
Клиническая диагностика COVID-19 заключается в сборе эпидемиологического анамнеза и выявлении клинических симптомов (описаны в разделе «Клиническая картина»).
Лабораторная диагностика
Решающее значение в постановке диагноза COVID-19 имеет определение РНК вируса SARS-CoV-2 в отделяемом слизистых верхних дыхательных путей и других биологических жидкостях пациентов с помощью ПЦР в реальном времени или NGS-секвенирования [5 , 6 , 25 ]. Разработано несколько диагностических ПЦР тест-систем, в т.ч. и российских. Чувствительность и специфичность данных тест-систем оценить затруднительно в связи с отсутствием референсных коллекций образцов. Наш опыт показывает, что в случае отрицательного ПЦР решающее значение в постановке диагноза COVID-19 приобретает КТ грудной клетки, выявляющая специфическую для этого заболевания рентгенологическую картину (см. ниже).
В лабораторных исследованиях важными критериями являются лимфопения (наблюдается у 80% пациентов) [26] и повышение С-реактивного белка, уровень которого положительно коррелирует с объемом поражения легких [27]. Значительное повышение С-реактивного белка указывает на прогрессирующее течение заболевания и возможность присоединения вторичной инфекции и в целом свидетельствует о неблагоприятном прогнозе. Из биохимических показателей, помимо С-реак-тивного белка, необходимо определять прокальцитонин, ферритин, D-димер, высокая концентрация которого также является неблагоприятным прогностическим фактором, а также уровень калия и показатели печеночного и почечного обмена. Дополнительно для прогнозирования острого респираторного дистресс-синдрома и исхода заболевания может быть проведен анализ популяционного состава лимфоцитов, IL4, IL6, IL10, TNF α, INF γ. Выраженная лимфопения в начале болезни также является неблагоприятным прогностическим фактором. При утяжелении состояния количество лимфоцитов периферической крови неуклонно снижается, а уровень IL6 и IL10, наоборот, значительно возрастает, что свидетельствует о возникновении цитокинового шторма с последующим развитием острого респираторного дистресс-син-дрома и мультиорганной недостаточности. Мониторинг уровней IL6 и IL10, таким образом, помогает оценить риск развития летальных осложнений [6], однако, к сожалению, мало применим в реальной клинической практике в условиях эпидемии.
Важное значение в диагностике и определении стадии COVID-19 и прогноза заболевания на этапе сортировки пациентов имеет пульсоксиметрия. Прогрессирующее уменьшение сатурации O2 является крайне неблагоприятным прогностическим фактором, свидетельствующим о развитии острого респираторного дистресс-синдрома и острой дыхательной недостаточности [ 5 , 6 ]. Пациентам с признаками острой дыхательной недостаточности (SрO2 >90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата [ 5 ].
Инструментальная диагностика
Компьютерная томография (КТ) . Решающее значение в инструментальной диагностике COVID-19 (как для выявления пневмонии, так и для мониторинга эффективности терапии) имеет КТ органов грудной клетки. При технической возможности настоятельно рекомендуется проводить КТ высокого разрешения. Рекомендуется проводить исследование в день госпитализации; повторное исследование показано при прогрессирующем течении заболевании и подозрении на развитие осложнений [ 5 , 6 ]. На ранних стадиях пневмонии COVID-19 часто обнаруживаются множественные субплевральные фокусы уплотнения по типу «матового стекла», а также фокусы, расположенные перибронховас-кулярно (рис. 1, А, Б). В некоторых случаях в толще «матового стекла» наблюдаются утолщения междольковых перегородок и междолькового ин-терстиция, визуализируемые как рисунок «булыжной мостовой». В небольшом числе случаев могут обнаруживаться солитарные локальные тени либо очажки, распределенные вокруг бронхов. В случае прогрессирования заболевания внутри «матового стекла» появляются участки консолидации (рис. 1, В–Е), которые в критических случаях, в частности у больных острым респираторным дистресс-синдромом, захватывают большие зоны, преимущественно в базальных и субплевральных областях (рис. 1, Ж, З). По мере выздоровления обычно происходит полное исчезновение симптома «матового стекла», а в местах консолидации может формироваться интерстициальный фиброз.
Бронхоскопия . Согласно клиническим рекомендациям китайских коллег, они достаточно широко применяли гибкую бронхоскопию у пациентов с тя-
<линическая’2п20 п эакти ка Том 11 №1
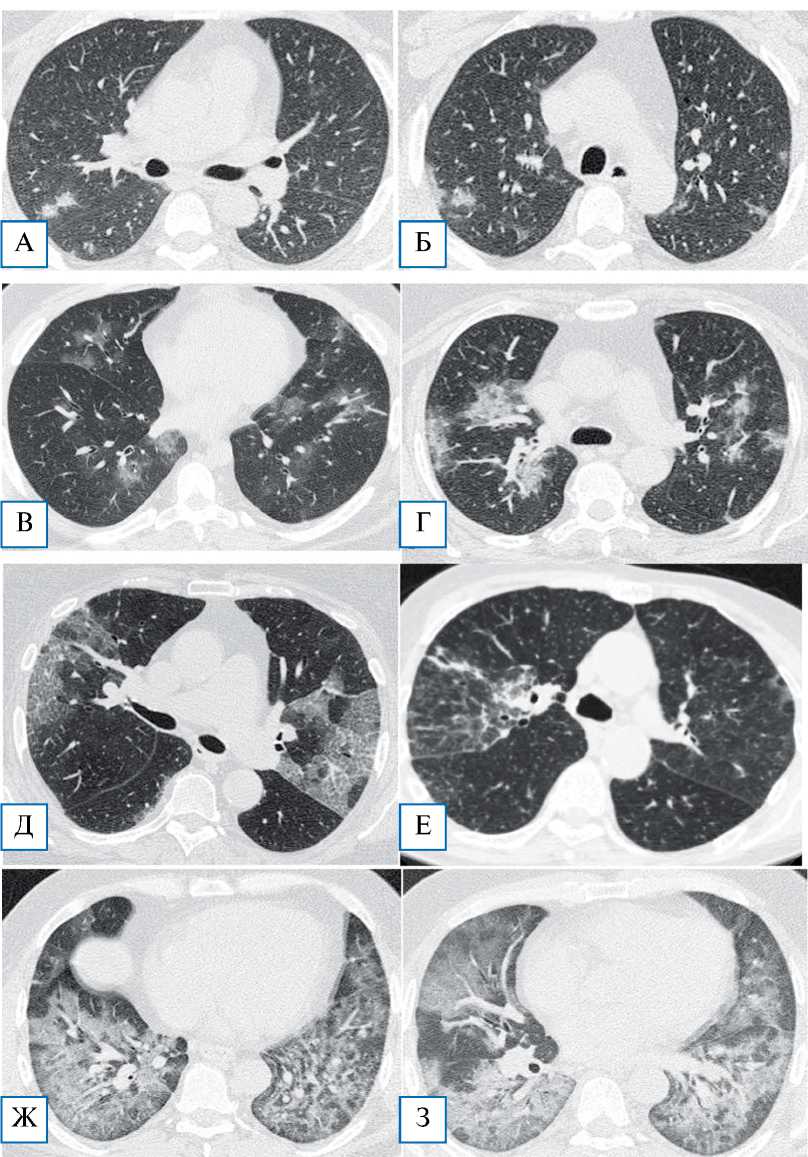
Рис. 1. КТ-диагностика COVID-19
А, Б — начальная стадия заболевания: характерно появление немногочисленных, чаще субплеврально расположенных, небольшого размера лоскутных зон матового стекла; В — перибронховаскулярная локализация участков матового стекла; Г — появление зон консолидации (еще один характерный признак пневмоний, вызванных COVID-19); Д — распространенные двусторонние зоны матового стекла, довольно четко отграниченные от неизмененной легочной ткани, на фоне которых визуализируются ретикулярные изменения по типу утолщенных внутридольковых перегородок: картина напоминает КТ-симптомокомплекс, характерный для легочного альвеолярного протеиноза; Е — встречаются варианты преимущественного утолщения междольковых перегородок в пределах зон матового стекла; Ж, З — на поздних стадиях заболевания наблюдается трансформация всех зон матового стекла в участки консолидации, сливающиеся между собой. Преимущественная локализация изменений — базальные отделы нижних долей легких. КТ-данные из COVID-архива ФНКЦ ФМБА России.
желым COVID-19, находящихся на искусственной вентиляции легких, для забора биоматериала из нижних дыхательных путей с целью верификации возбудителя (по данным [ 6] , материал из нижних дыхательных путей чаще был SARS-CoV-2-поло-жительным, чем материал из верхних дыхательных путей), а также для исследования чувствительности к антибиотикам патогенной флоры. Однако, с точки зрения экспертов Американского торакального общества (The American Thoracic Society, ATS), бронхоскопия должна выполняться только по строгим показаниям, таким как необходимость санации бронхиального дерева, остановка кровотечений и т.д. [ 7 ].
Трансторакальное ультразвуковое исследование для диагностики COVID-19 предлагают использовать G. Soldati и соавт. — группа итальянских исследователей под руководством L. Demi [28 ]; ученые разработали даже проект международного стандарта проведения и интерпретации такого исследования. Безусловно, диагностическая ценность ультразвукового исследования уступает КТ, вместе с тем это исследование может быть проведено у постели больного в инфекционном боксе, что существенно облегчает противоэпидемические мероприятия.
ЛЕЧЕНИЕ
Лекарственная терапия
Лекарственную терапию COVID-19 можно разделить на этиотропную, с которой начинают лечение в попытке минимизировать количество инфицированных клеток и свободного вируса, а также терапию осложнений, прежде всего купирование так называемого цитокинового шторма. Средства терапии в зависимости от этапа заболевания должны в значительной степени отличаться: если стимуляция иммунной системы в начале терапии оправдана, то по мере развития цитокинового шторма она может быть вредной.
Этиотропная терапия. Среди потенциально этиотропныхпрепаратов, применяемых вразличных странах для лечения COVID-19, следует отметить лопинавир + ритонавир, хлорохин, гидроксихлорохин, препараты интерферонов, умифеновир, ремде-сивир, фавипиравир [5]. Первоначально в Китае довольно широко применяли лопинавир/ритонавир [6], поэтому эта комбинация вошла и в российские рекомендации, однако первое рандомизированное исследование не выявило достоверного превосходства лопинавира/ритонавира над стандартной симптоматической терапией при тяжелом течении COVID-19 [29]. Довольно обнадеживающие данные первоначально были получены при применении гидроксихлорохина в качестве этиотропной терапии. Проведенные во Франции клинические испытания гидроксихлорохина и азитромицина на ограниченной выборке пациентов показали, что такое лечение существенно уменьшает вирусную нагрузку [30]. К сожалению, авторы этой работы не сообщили подробностей ни о выраженности побочных эффектов, ни о клинической картине после противовирусной терапии.
Необходимо отметить, что первоначальный энтузиазм в отношении препаратов хлорохина и его производных сменился более взвешенным подходом. Критике со стороны различных исследователей подверглась статья группы профессора D. Raoult [ 31 ], в которой обнаружились нестыковки [32 ]. Клиницисты указывают также на тяжелые побочные эффекты, которые могут значительно усугублять течение COVID-19. В настоящее время в отсутствии данных масштабных клинических испытаний хлорохина и его производных целесообразно тщательно взвешивать пользу и риск от применения этих препаратов. Тем не менее эксперты Американского торакального общества рекомендуют хлорохин и гидроксихлорохин для пациентов с COVID-19 и тяжелой пневмонией, тогда как для остальных возможных препаратов (лопинавир/ ритонавир, ремдесивир, тоцилизумаб) консенсуса в отношении целесообразности их применения пока не достигнуто [ 7] . В качестве этиотропной терапии также предлагается дарунавир/кобици-стат [6 ], однако систематических данных об эффективности этих препаратов в отношении SARS-CoV-2 не получено.
В попытке патогенетического лечения, направленного на нарушение взаимодействия вируса с рецепторами ангиотензина, проводят клинические испытания антагониста ангиотензиновых рецепторов II типа лозартана [ 33 ] и даже рекомбинантного ангиотензинпревращающего фермента-2 [ 34 ] (см. в разделе «Инновационные методы лечения»). Результаты этих исследований пока неизвестны.
Данные о новых препаратах, потенциально активных против SARS-CoV-2, появляются буквально каждый день. В числе самых последних можно отметить препарат ивермектин, о котором в конце марта сообщила группа австралийских исследователей [ 35 ]. Ивермектин — противопаразитарный препарат, одобренный Управлением по санитар-
<линическая’2п20 п эакти ка Том 11 №1
ному надзору за качеством пищевых продуктов и медикаментов США (Food and Drug Administration, FDA), c подтвержденной противовирусной активностью в отношении целого ряда вирусов, включая вирус иммунодефицита человека. Согласно данным исследований in vitro , добавленный в культуру клеток, зараженных SARS-CoV-2, ивермектин в течение 48 ч в 5000 раз снижал уровень вирусной РНК по сравнению с контролем. Следует в ближайшее время ожидать начала клинических испытаний.
Купирование цитокинового шторма. Как мы уже упоминали ранее, ключевой индуктор цитоки-нового шторма при COVID-19 пока неясен, однако можно предполагать, что блокаторы основных провоспалительных цитокинов способны снижать тяжесть течения заболевания. В настоящее время при терапии COVID-19 запущены клинические испытания блокаторов цитокинов или их рецепторов для IL6 (сарилумаб, силтуксимаб, тоцилизумаб) [ 36 – 40 ], IL-1 β (анакинра) [ 39 , 41 ], IFN γ (эмапалумаб) [41 ], TNF α (адалимумаб) [42 ], GM-CSF (намилумаб) [43 ], CCR5 (леронлимаб) [44 ]. Учитывая, что время полувывода тоцилизумаба из организма превышает 7 дней, возможно, целесообразным будет введение этого препарата пациентам еще до начала развития симптомов цитокинового шторма. Обсуждается возможность использования ингибиторов янус-киназ (janus-kinase, JAK), таких как барицити-ниб, федратиниб и руксолитиниб [ 37 , 45 – 50] . Следует отметить, что ингибиторы JAK могут быть противопоказаны при микст-инфекциях, поскольку они драматически снижают иммунореактивность [ 51 ]. В качестве потенциального средства смягчения цитокинового шторма китайские исследователи указывают на мелатонин, ссылаясь на его противовоспалительные свойства [ 52 ].
Нелекарственные и инновационные методы лечения
Плазма реконвалесцентов. Тропность вируса к альвеолярному эпителию, быстрое развитие ци-токинового шторма, вызывающего острый респираторный дистресс-синдром и острую дыхательную недостаточность, отсутствие специфической этиотропной терапии и неэффективность гормональной терапии в борьбе с осложнениями заставляют специалистов искать новые методы лечения и профилактики COVID-19. Одним из таких методов является применение плазмы реконвалесцентов, содержащей высокоаффинные противовирусные антитела. Применение гипериммунной плазмы или сыворотки — хорошо известный метод, применяемый многие десятки лет для лечения особо опасных инфекций. Первыми сообщили об эффективности такой терапии при COVID-19 китайские коллеги. B. Zhang и соавт. [53] ввели аллогенную плазму реконвалесцентов четырем пациентам в критическом состоянии (включая беременную женщину), в результате чего всех четверых удалось спасти. K. Duan и соавт. [54] вводили 10 тяжелым пациентам в титре выше 1:640 плазму реконвалесцентов, содержащую противовирусные антитела, и у всех получили хороший клинический результат, улучшение сатурации O2 в течение 3 сут и снижение концентрации С-реактивного белка. У 7/10 пациентов в данном исследовании перед введением плазмы наблюдалась виремия, которая после терапии SARS-CoV-2 перестала определяться в крови. В аналогичном исследовании C. Shen и соавт. [55] применили у 5 пациентов с острым респираторным дистресс-синдромом плазму реконвалесцентов с титром специфических антител к SARS-CoV-2 (IgG) больше 1:1000. Все пятеро (возраст 36–65 лет, двое мужчин) находились на искусственной вентиляции легких; плазму в объеме 200–250 мл вводили однократно на 10–22-е сут от начала заболевания. У всех пациентов в течение 12 сут после инфузии наблюдались положительная клиническая динамика и регресс виремии. Острый респираторный дистресс-синдром разрешился у 4/5 пациентов в течение 12 сут.
Во всех перечисленных исследованиях каких-либо серьезных побочных эффектов не зафиксировано. Вместе с тем сами авторы отмечают, что необходимо проведение клинических исследований эффективности и безопасности этого метода терапии, которые бы позволили подтвердить безопасность, четко определить показания и оптимизировать режим терапии. Такое исследование в настоящий момент проводится группой итальянских специалистов. На выборке из 49 пациентов применяют однократную инфузию 250–300 мл плазмы реконвалесцентов с высоким титром антител к SARS-CoV-2 [56 ]. Аналогичные исследования проводятся в Клинике Мэйо в США [57 ], в Китае [58 ], Мексике [59 ] и ряде других стран (полный список клинических исследований доступен по ссылке [60 ]). Имеющиеся на сегодняшний день данные позволяют считать этот метод наиболее простым и эффективным средством терапии тяжелых осложнений COVID-19.
Нейтрализующие моноклональные антитела. Опыт терапии других вирусных заболеваний
(вызванных респираторно-синцитиальным вирусом, вирусом Эбола и др.) свидетельствует о высокой эффективности использования препаратов моноклональных антител, нейтрализующих вирус. Этот подход продолжает методологию лечения плазмой реконвалесцентов, однако, если в плазме доля нейтрализующих антител незначительна, то в генно-инженерном препарате она составляет 100%. Кроме того, отсутствуют риски, связанные с переливанием компонентов крови переболевших доноров, что делает терапию более безопасной и не накладывает ограничений на количество препарата. Многие отмечают, что получение такого рекомбинантного нейтрализующего агента в виде антител или другого аффинного белка будет поворотной точкой в терапии COVID-19 [ 61 , 64 ], поэтому усилия большого числа научных лабораторий и биотехнологических компаний направлены на подобные разработки. В качестве альтернативы традиционным моноклональным антителам перспективным выглядит разработка и применение нейтрализующих агентов на основе наноантител. Это однодоменные антитела, обнаруженные у семейства верблюжьих, имеющие в своей структуре только тяжелую цепь [ 6 2]. Однодоменная структура значительно упрощает биотехнологическое производство рекомбинантных белков на их основе; небольшой размер (~15кДа) и другие структурные особенности наноантител могут обеспечивать лучшее проникновение в ткани и узнавание необычных, «скрытых» для классических антител эпитопов [63]. Технология наноантител активно применяется для разработки нейтрализующих препаратов при различных инфекциях, включая зоонозные, в том числе SARS-CoV и MERS-CoV [64, 65]. Было обнаружено, что наноантитела, специфичные в отношении SARS-CoV и MERS-CoV, могут обладать выраженной кросс-нейтрализующей активностью и в отношении SARS-CoV-2, что может существенно ускорить разработку нейтрализующего агента для лечения COVID-19 [64].
Химерный белок ACE2-IgG. В экспериментах in vitro была показана высокая вируснейтрализу-ющая способность химерного белка, состоящего из внеклеточного домена ACE2 и Fc-части IgG1 [66]. ACE2-IgG связывает свободный вирус, блокируя его S-белок и предотвращая проникновение SARS-CoV-2 в клетки. Возможным преимуществом такого химерного белка по сравнению с моноклональными антителами является его устойчивость к возникновению мутантных форм вируса, усколь- зающих от антител. Так как этот терапевтический агент взаимодействует с вирусом тем же участком, что и ACE2 на клетках, вирус не имеет возможности заражать клетки, ускользая от растворимого ACE2-IgG (за исключением смены тропизма, что является маловероятным). К настоящему моменту неизвестно, каковы будут вируснейтрализующие свойства этого агента in vivo.
Клеточная терапия: МСК. Мезенхимальные стволовые клетки (МСК) хорошо известны в регенеративной медицине своим иммуномодулирующим и противовоспалительным действием. В проведенных ранее исследованиях [ 67 ], включая наше собственное [ 68 ], было показано, что внутривенная инфузия аллогенных МСК способствует уменьшению выраженности интерстициального фиброза легких даже при таком тяжелом заболевании, как идиопатический легочный фиброз. Механизм действия МСК обусловлен их миграцией в очаги воспаления и экскрецией экзосом, содержащих противовоспалительные цитокины, микроРНК и факторы роста, обеспечивающие уменьшение интерстициального воспаления [ 69 ], что нашло применение, в том числе, и в лечении острого респираторного дистресс-синдрома [ 70 ]. Таким образом, можно предполагать, что назначение МСК при тяжелой коронавирусной пневмонии может быть мощным профилактическим и лечебным средством, предотвращающим развитие постпневмонического фиброза и хронической дыхательной недостаточности у тяжелых коморбидных пациентов. В новейшем исследовании, проведенном в январе-феврале 2020 г. в госпитале YouAn в Пекине, Z. Leng и соавт. [ 71 ] применили аллогенные МСК у 7 пациентов с COVID-19 в остром периоде лечения тяжелой пневмонии. Наблюдение в течение 14 дней показало отсутствие побочных эффектов. У всех 7 пациентов, из которых у одного было крайне тяжелое состояние, у 4 — тяжелое, у 2 — состояние средней тяжести, в течение 3 дней после инфузии МСК наблюдались регресс симптоматики и улучшение функциональных показателей дыхания. В течение 10 дней все пациенты выздоровели. Лабораторные исследования показали, что после инфузии МСК увеличивается количество лимфоцитов в периферической крови, уменьшается концентрация С-реактивного белка и, что самое интересное, в течение 3–6 дней из кровотока исчезают сверхактивные секретирующие цитокины CXCR3+CD4+ и CXCR3+CD8+ T-клетки, а также CXCR3+ NK-клетки. При этом наблюдается увеличение кон-
Список литературы COVID-19. Этиология, патогенез, диагностика и лечение
- Coronaviridae Study Group of the International Committee on Taxonomy of Viruses. The species Severe acute respiratory syndrome-related coronavirus: classifying 2019-nCoV and naming it SARS-CoV-2. Nat Microbiol. 2020;5(4):536-544. DOI: 10.1038/s41564-020-0695-z
- Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med. 2020;382(8):727-733. DOI: 10.1056/NEJMoa2001017
- Coronavirus disease (COVID-19) Pandemic. Avalable from: https://www.who.int/emergencies/diseases/novel-coronavirus-2019.
- Yang Y, Yang MH, Shen CG, et al. Evaluating the accuracy of different respiratory specimens in the laboratory diagnosis and monitoring the viral shedding of 2019- nCoV infections. medRxiv. 2020; published online Feb 17. DOI: 10.1101/2020.02.11.20021493
- Временные методические рекомендации Минздрава России: Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19), версия 5 (08.04.2020). - М.: Минздрав РФ, 2020. - 122 с.
- Handbook of COVID-19 prevention and treatment. The First Affiliated Hospital, Zhejiang University School of Medicine, 2020. Available from: https://covid-19.alibabacloud.com.
- COVID-19: Interim Guidance on Management Pending Empirical Evidence. From an American Thoracic Society-led International Task Force. Avalable from: https://www.thoracic.org/professionals/clinical-resources/disease-related-resources/covid-19-guidance.pdf.
- Online resource. Avalable from: https://clinicaltrials.gov/ct2/results?cond=COVID-19.
- Safety and Immunogenicity Study of 2019-nCoV Vaccine (mRNA-1273) for Prophylaxis SARS CoV-2 Infection. ClinicalTrials.gov; 2020. Identifier: NCT04283461.
- Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia. N Engl J Med. 2020;382(13):1199-1207.
- DOI: 10.1056/NEJMoa2001316
- Постановление Правительства РФ от 31 января 2020 г. № ٦٦ "О внесении изменения в перечень заболеваний, представляющих опасность для окружающих". Доступно по: https://base.garant.ru/73492109/. Ссылка активна на 20.03.2020.
- Wang K, Chen W, Zhou YS, et al. SARS-CoV-2 invades host cells via a novel route: CD147-spike protein. bioRxiv. 2020.
- DOI: 10.1101/2020.03.14.988345
- Bian H, Zheng ZH, Wei D, et al. Meplazumab treats COVID-19 pneumonia: an open-labelled, concurrent controlled add-on clinical trial. bioRxiv. 2020.
- DOI: 10.1101/2020.03.21.20040691
- Hoffmann M, Kleine-Weber H, Schroeder S, et al. SARS-CoV-2 Cell entry depends on ACE2 and TMPRSS2 and is blocked by a clinically proven protease inhibitor. Cell. 2020.
- DOI: 10.1016/j.cell.2020.02.052
- Tisoncik JR, Korth M, Simmons CP, et al. Into the eye of the cytokine storm. Microbiol Mol Biol Rev. 2012;76(1):16-32.
- DOI: 10.1128/MMBR.05015-11
- Zhang C, Wu Z, Li JW, et al. The cytokine release syndrome (CRS) of severe COVID-19 and Interleukin-6 receptor (IL-6R) antagonist Tocilizumab may be the key to reduce the mortality. Int J Antimicrob Agents. 2020:105954.
- DOI: 10.1016/j.ijantimicag.2020.105954
- Da Silva AM, Kaulbach HC, Chuidian FS, et al. Shock and multiple-organ dysfunction after self-administration of salmonella endotoxin. N Engl J Med. 1993;328:1457-1460.
- DOI: 10.1056/NEJM199305203282005
- Suntharalingam G, Perry MR, Ward S, et al. Cytokine storm in a phase 1 trial of the anti-CD28 monoclonal antibody TGN1412. N Engl J Med. 2006;355:1018-1028.
- DOI: 10.1056/NEJMoa063842
- Singh N, Hofmann TJ, Gershenson Z, et al. Monocyte lineage-derived IL-6 does not affect chimeric antigen receptor T-cell function. Cytotherapy. 2017;19(7):867-880.
- DOI: 10.1016/j.jcyt.2017.04.001
- Giavridis T, van der Stegen SJ, Eyquem J, et al. CAR T cell-induced cytokine release syndrome is mediated by macrophages and abated by IL-1 blockade. Nat Med. 2018;24(6):731-738.
- DOI: 10.1038/s41591-018-0041-7
- Sterner RM, Sakemura R, Cox MJ, et al. GM-CSF inhibition reduces cytokine release syndrome and neuroinflammation but enhances CAR-T cell function in xenografts. Blood. 2019;133(7):697-709.
- DOI: 10.1182/blood-2018-10-881722
- Channappanavar R, Fehr AR, Vijay R, et al. Dysregulated type I interferon and inflammatory monocyte-macrophage responses cause lethal pneumonia in SARS-CoV-infected mice. Cell Host Microbe. 2016;19(2):181-193.
- DOI: 10.1016/j.chom.2016.01.007
- Yang Y, Shen C, Li J, et al. Exuberant elevation of IP-10, MCP-3 and IL-1ra during SARS-CoV-2 infection is associated with disease severity and fatal outcome. medRxiv. 2020.
- DOI: 10.1101/2020.03.02.20029975
- Zhang B, Zhou X, Zhu C, et al. Immune phenotyping based on neutrophil-to-lymphocyte ratio and IgG predicts disease severity and outcome for patients with COVID-19. medRxiv. 2020.
- DOI: 10.1101/2020.03.12.20035048
- Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;15;395(10223):497-506.
- DOI: 10.1016/S0140-6736(20)30183-5
- Cao Y, Liu X, Xiong L, Cai K. Imaging and clinical features of patients with 2019 novel coronavirus SARS-CoV-2: a systematic review and meta-analysis. J Med Virol. 2020.
- DOI: 10.1002/jmv.25822
- Ling W. C-reactive protein levels in the early stage of COVID-19. Med Mal Infect. 2020.
- DOI: 10.1016/j.medmal.2020.03.007
- Soldati G, Smargiassi A, Inchingolo R, et al. Proposal for international standardization of the use of lung ultrasound for COVID-19 patients; a simple, quantitative, reproducible method. J Ultrasound Med. 2020.
- DOI: 10.1002/jum.15285
- Cao B, Wang Y, Wen D, et al. A Trial of lopinavir-ritonavir in adults hospitalized with severe Covid-19. N Engl J Med. 2020.
- DOI: 10.1056/NEJMoa2001282
- Gautret P, Lagier JC, Parola P, et al. Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. Int J Antimicrob Agents. 2020:105949.
- DOI: 10.1016/j.ijantimicag.2020.105949
- Colson P, Rolain JM, Lagier JC, et al. Chloroquine and hydroxychloroquine as available weapons to fight COVID-19. Int J Antimicrob Agents. 2020 Mar 4:105932.
- DOI: 10.1016/j.ijantimicag.2020.105932
- Darren D, Gates S, Morris T. Statistical review of Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial (Version 1.1). Zenodo. 2020.
- DOI: 10.5281/zenodo.3725560
- Study of open label losartan in COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04335123.
- Recombinant human angiotensin-converting enzyme 2 (rhACE2) as a treatment for patients with COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04287686.
- DOI: 10.31525/ct1-nct04287686
- Caly L, Druce JD, Catton MG, et al. The FDA-approved Drug Ivermectin inhibits the replication of SARS-1 CoV-2 in vitro. Antiviral Research. 2020.
- DOI: 10.1016/j.antiviral.2020.104787
- Evaluation of the Efficacy and Safety of Sarilumab in Hospitalized Patients With COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04315298.
- Treatment of Moderate to Severe Coronavirus Disease (COVID-19) in Hospitalized Patients. ClinicalTrials.gov; 2020. Identifier: NCT04321993.
- Evaluation of the Efficacy and Safety of Sarilumab in Hospitalized Patients With COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04315298.
- Treatment of COVID-19 Patients With Anti-interleukin Drugs (COV-AID). ClinicalTrials.gov; 2020. Identifier: NCT04330638.
- A multicenter, randomized controlled trial for the efficacy and safety of tocilizumab in the treatment of new coronavirus pneumonia (COVID-19). Chinese Clinical trial registry: ChiCTR2000029765. ChiCTR; 2020.
- Efficacy and Safety of Emapalumab and Anakinra in Reducing Hyperinflammation and Respiratory Distress in Patients With COVID-19 Infection. ClinicalTrials.gov; 2020. Identifier: NCT04324021.
- A clinical study for the efficacy and safety of Adalimumab Injection in the treatment of patients with severe novel coronavirus pneumonia (COVID-19). Chinese Clinical trial registry: ChiCTR2000030089. ChiCTR; 2020.
- Izana starts compassionate use study of potential Covid-19 drug. Available from: https://www.clinicaltrialsarena.com/news/izana-namilumab-covid-19-study/.
- Novant Health operates a fully integrated healthcare system throughout four states. Available from: https://www.cytodyn.com/newsroom/press-releases/detail/411/novant-health-initiates-phase-2-covid-19-trial-with.
- Mehta Р, McAuley DF, Brown M, et al. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet. 2020.
- DOI: 10.1016/S0140-6736(20)30628-0
- Stebbing J, Phelan A, Griffin I, et al. COVID-19: combining antiviral and anti-inflammatory treatments. Lancet. 2020.
- DOI: 10.1016/S1473-3099(20)30132-8
- Wu D, Yang XO. TH17 responses in cytokine storm of COVID-19: An emerging target of JAK2 inhibitor Fedratinib. J Microbiol, Immunol Infect. 2020.
- DOI: 10.1016/j.jmii.2020.03.005
- Safety and Efficacy of Baricitinib for COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04340232.
- Baricitinib in Symptomatic Patients Infected by COVID-19: an Open-label, Pilot Study. (BARI-COVID). ClinicalTrials.gov; 2020. Identifier: NCT04320277.
- Study of the Efficacy and Safety of Ruxolitinib to Treat COVID-19 Pneumonia. ClinicalTrials.gov; 2020. Identifier: NCT04331665.
- Praveen D, Chowdary PR, Aanandhi MV. Baricitinib - a januase kinase inhibitor - not an ideal option for management of COVID 19. Int J Antimicrob Agents. 2020 Apr 4 [Online ahead of print]
- DOI: 10.1016/j.ijantimicag.2020.105967
- Zhang R, Wang X, Ni L, et al. COVID-19: Melatonin as a potential adjuvant treatment. Life Sci. 2020 Mar 23:117583.
- DOI: 10.1016/j.lfs.2020.117583
- Zhang B, Liu S, Tan T, et al. Treatment with convalescent plasma for critically ill patients with SARS-CoV-2 infection. Chest. 2020. pii: S0012-3692(20)30571-7.
- DOI: 10.1016/j.chest.2020.03.039
- Duan K, Liu B, Li C, et al. Effectiveness of convalescent plasma therapy in severe COVID-19 patients. Proc Natl Acad Sci U S A. 2020 Apr 6. pii: 202004168.
- DOI: 10.1073/pnas.2004168117
- Shen C, Wang Z, Zhao F, et al. Treatment of 5 Critically Ill Patients With COVID-19 With Convalescent Plasma. JAMA. 2020 Mar 27.
- DOI: 10.1001/jama.2020.4783
- Hyperimmune plasma for critical patients with COVID-19 (COV19-PLASMA). ClinicalTrials.gov; 2020. Identifier: NCT04321421.
- Convalescent plasma to limit coronavirus associated complications. ClinicalTrials.gov; 2020. Identifier: NCT04325672.
- Anti-SARS-CoV-2 inactivated convalescent plasma in the treatment of COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04292340.
- DOI: 10.31525/ct1-nct04292340
- Safety in convalescent plasma transfusion to COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04333355.
- Online resource. Available from: https://clinicaltrials.gov/ct2/results?cond=COVID-19%2C++Convalescent+Plasma+&term=&cntry=&state=&city=&dist=.
- Jiang S, Hillyer C, Du L, et al. Neutralizing antibodies against SARS-CoV-2 and other human coronaviruses. Science Society. 2020.
- DOI: 10.1016/j.it.2020.03.007
- Горшкова Е.Н., Василенко Е.А., Тиллиб С.В., Астраханцева И.В. Однодоменные антитела и биоинженерные препараты на их основе: новые возможности для диагностики и терапии // Медицинская иммунология. - 2016. - Т.18. - №6. - С. 505-520.
- DOI: 10.15789/1563-0625-2016-6-505-520
- Krah S, Schröter C, Zielonka S, Empting M, Valldorf B, Kolmar H. Single-domain antibodies for biomedical applications. Immunopharmacol Immunotoxicol. 2016;38(1):21-8.
- Wrapp D, de Vlieger D, Corbett KS, et al. Structural Basis for Potent Neutralization of Betacoronaviruses by Single-domain Camelid Antibodies. medRxiv. 2020.
- DOI: 10.1101/2020.03.26.010165
- Lafaye P, Li T. Use of camel single-domain antibodies for the diagnosis and treatment of zoonotic diseases. Comp Immunol Microbiol Infect Dis. 2018;60:17-22.
- Lei C, Fu W, Qian K, et al. Potent neutralization of 2019 novel coronavirus by recombinant ACE2-Ig. BioRxiv. 2020.
- DOI: 10.1101/2020.02.01.929976
- Toonkel RL, Hare JM, Matthay MA, Glassberg MK. Mesenchymal stem cells and idiopathic pulmonary fibrosis: potential for clinical testing. Am J Respir Crit Care Med. 2013;188(2):133-140.
- DOI: 10.1164/rccm.201207-1204PP
- Averyanov A, Koroleva I, Konoplyannikov M, et al. First-in-human high-cumulative-dose stem cell therapy in idiopathic pulmonary fibrosis with rapid lung function decline. Stem Cells Transl Med. 2020;9(1):6-16.
- DOI: 10.1002/sctm.19-0037
- Bernardo ME, Fibbe WE. Mesenchymal stromal cells: sensors and switchers of inflammation. Cell Stem Cell. 2013;13(4):392-402.
- DOI: 10.1016/j.stem.2013.09.006
- Wilson JG, Liu KD, Zhuo H, et al. Mesenchymal stem (stromal) cells for treatment of ARDS: a phase 1 clinical trial. Lancet Respir Med. 2015;3(1):24-32.
- DOI: 10.1016/S2213-2600(14)70291-7
- Leng Z, Zhu R, Hou W, et al. Transplantation of ACE2- mesenchymal stem cells improves the outcome of patients with COVID-19 pneumonia. Aging Dis. 2020;11(2):216-228.
- DOI: 10.14336/AD.2020.0228
- Stem cell educator therapy treat the viral inflammation caused by Severe Acute Respiratory Syndrome Coronavirus 2. ClinicalTrials.gov; 2020. Identifier: NCT04299152.
- DOI: 10.31525/ct1-nct04299152
- Cell therapy using umbilical cord-derived mesenchymal stromal cells in SARS-CoV-2-related ARDS (STROMA-CoV2). ClinicalTrials.gov; 2020. Identifier: NCT04333368.
- Sorrento to provide manufacturing support to celularity as CYNK-001 NK cell trial for COVID-19 begins enrolling patients [news release]. San Diego, CA.; 2020. Available from: globenewswire.com/news-release/2020/04/02/2010998/0/en/SORRENTO-TO-PROVIDE-MANUFACTURING-SUPPORT-TO-CELULARITY-AS-CYNK-001-NK-CELL-TRIAL-FOR-COVID-19-BEGINS-ENROLLING-PATIENTS.html.
- Xconomy National. Celularity to test natural killer cell therapy for cancer against COVID. Xconomy National website; 2020. Available from: xconomy.com/national/2020/04/02/celularity-to-test-natural-killer-cell-therapy-for-cancer-against-covid/.
- A Phase I/II Study of Universal Off-the-shelf NKG2D-ACE2 CAR-NK Cells for Therapy of COVID-19. ClinicalTrials.gov; 2020. Identifier: NCT04324996.


