Дефицит тестостерона и симптомы нижних мочевых путей у мужчин
Автор: Греков Евгений Александрович, Казаченко А.В., Калинченко С.Ю.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Андрология
Статья в выпуске: 4 т.17, 2024 года.
Бесплатный доступ
Введение. Все эпидемиологические исследования показывают, что при старении у мужчин секреция тестостерона постепенно снижается, а частота симптомов нарушения функций нижних мочевых путей (СНМП) с возрастом увеличивается, что подтверждает важную роль возрастного дефицита тестостерона в патогенезе СНМП у мужчин. Однако работ, посвященных взаимосвязи дефицита тестостерона и СНМП у мужчин, в современной научной литературе явно недостаточно, что и послужило поводом для проведения настоящего исследования.
Симптомы нижних мочевых путей (снмп), ноктурия, тестостерон, дефицит тестостерона (гипогонадизм), патогенетические связи, скрининг
Короткий адрес: https://sciup.org/142243845
IDR: 142243845 | DOI: 10.29188/2222-8543-2024-17-4-100-107
Testosterone deficiency and lower urinary tract symptoms in men
Introduction. All epidemiological studies show that with aging in men, testosterone secretion gradually decreases, while the incidence of LUTS (Lower Urinary Tract Syndrom) increases with age, which also confirms the important role of age-related testosterone deficiency in the pathogenesis of LUTS in men. However, there are clearly not enough works in the modern scientific literature on the relationship between testosterone deficiency and LUTS in men, which was the reason for conducting this study. The purpose of the study is to study the frequency of testosterone deficiency (hypogonadism) in men with LUTS and to identify possible relationships between them. The aim. Study the frequency of testosterone deficiency (hypogonadism) in men with various etiologies of LUTS and to identify possible relationships between them.
Текст научной статьи Дефицит тестостерона и симптомы нижних мочевых путей у мужчин
экспериментальная и клиническая урология № 4 2024
В настоящее время для обозначения многообразных клинических проявлений нарушений функции накопления, удержания и опорожнения мочевого пузыря и уретры широко используется собирательный термин «Симптомы нарушения функции нижних мочевых путей» (CНМП), который первоначально применялся преимущественно для описания нарушений мочеиспускания на фоне доброкачественной гиперплазии предстательной железы (ДГПЖ) [1-3]. Однако в последнее время данный термин приобрел более широкое клиническое,прогностическое и методологическое значение для обозначения любых нарушений мочеиспускания [4, 5]. Заболевания, протекающие с СНМП, занимают значительное место в структуре урологических заболеваний. Так, по данным Н.А. Лопаткина и соавт., до 35% всех урологических больных в той или иной степени страдают СНМП независимо от половой принадлежности [6]. При обследовании 10 000 мужчин и женщин в возрасте 18-70 лет K.S. Coyne и соавт. по-казали,что с возрастом СНМП одинаково часто возникают как у мужчин, так и у женщин [7]. Различной степени выраженности СНМП наблюдаются у 30-50% мужчин в возрасте старше 65 лет, но первые симптомы мочепузырной дисфункции наблюдаются у 10% мужчин старше 40 лет [8, 9]. Согласно доступным метаанализам, в общей популяции мужчин не менее 13-29% имеют умеренные или тяжелые СНМП,частота которых увеличивается с возрастом (от 59-86% – среди мужчин старше 40 лет до 79-100% – у мужчин старше 60 лет) [10, 11].
Независимо от половых признаков, СНМП значительно ухудшают качество жизни пациентов, а по своему негативному влиянию на качество жизни они превосходят, в частности, сахарный диабет 2 типа и артериальную гипертонию [12].
В настоящее время СНМП все чаще рассматриваются как многофакторное состояние и междисциплинарная проблема, с которой сталкиваются врачи самых разных специальностей [13].
Одной из важнейших и уникальных характеристик нижних мочевых путей является их выраженная гормональная зависимость, обусловленная тем, что в нижних отделах урогенитального тракта наблюдается высокая степень экспрессии рецепторов к гормонам, прежде всего,к половым стероидным и к витамину D. При этом тестостероновый сигнальный путь клеточной регуляции нижних отделов мочеполовой системы у мужчин является превалирующим [14-16].
Тестостерон у мужчин обладает доказанными прямыми эффектами в отношении практически всех структур нижних мочевых путей (эндотелия сосудов, нейротелия, мышечных структур и уротелия) [17-19]. Опосредованное влияние тестостерона на нижние мочевые пути обусловлено целым рядом механизмов (регуляция нейронов вегетативной нервной системы, активности клеточных ферментов системы Rho-киназы и фосфодиэстеразы 5 типа). Кроме того, тестостерон активирует эндотелиальную синтазу оксида азота (NO-синтазу) в малом тазу, следовательно, увеличивает концентрацию оксида азота в тканях кровеносных сосудов,что может привести к расширению сосудов таза и облегчению тазовой ишемии.Кровоток в мочевом пузыре часто снижен у пациентов с СНМП,а снижение кровотока в мочевом пузыре и ишемия, вызванные старением,связаны с развитием анатомо– функциональных нарушений в детрузоре [20-22]. Кроме того,в лабораторной модели дефицита тестостерона у самцов крыс Y. Zhang и соавт. выявили быстрое развитие фиброза мочепузырной стенки, что приводит к уменьшению объема и сократимости мочевого пузыря и повышению в нем экспрессии м-РНК проколлагена I – одного из основных маркеров возрастного фиброза [23].
С другой стороны, все эпидемиологические исследования показывают, что при старении у мужчин секреция тестостерона постепенно снижается,а частота СНМП с возрастом при этом увеличивается, что также подтверждает важную роль возрастного дефицита тестостерона в патогенезе СНМП у мужчин [24-27]. M.K. Kim и соавт., обследовав 934 мужчины в возрасте 70 лет с СНМП и ноктурией, установили, что выраженность общих СНМП и симптомов нарушения накопления (по шкале IPSS-QL – International Prostate Symptom Score – Quality of Life) находилась в обратной корреляции с возрастом и плазменным уровнем общего тестостерона,при этом плазменный уровень общего тестостерона у мужчин с 4 и более эпизодами ночного мочеиспускания и тяжелыми дневными СНМП был достоверно самым низким в обследованных группах [28]. Был сделан вывод, что эндогенный тестостерон может иметь потенциально позитивные эффекты на СНМП у мужчин, а выраженная ноктурия является следствием андрогенного дефицита [28]. При обследовании 278 больных (средний возраст 62 года) I.H. Chang и соавт. обнаружили, что уровень свободного тестостерона у них находился в достоверной обратной зависимости от степени выраженности СНМП (шкала IPSS-QL), особенно для симптомов опорожнения [29]. Уровень общего и свободного тестостерона оказался ниже у мужчин с более выраженными СНМП, а уровень С-реактивного белка крови (маркера хронического субклинического воспаления) отрицательно коррелировал с уровнем общего (r = –0,128, p=0,038) и свободного (r = –0,126, p=0,041) тестосте-рона.Авторы сделали вывод,что дефицит тестостерона является важным патогенетическим механизмом, приводящим к СНМП у мужчин [29].
Работ, посвященных взаимосвязи дефицита тестостерона и СНМП у мужчин, в современной отечественной литературе явно недостаточно, что и послужило поводом для проведения настоящего исследования.
Цель исследования – изучить частоту дефицита тестостерона (гипогонадизма) у мужчин с СНМП и выявить между ними возможные взаимосвязи.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включено 120 мужчин с СНМП в возрасте 40-70 лет (средний возраст 56,3±3,2 лет, основная группа) и 30 здоровых мужчин аналогичного возраста (средний возраст 54,4±4,9 года), составивших контрольную группу. Все мужчины основной и контрольной групп были информированы о целях и задачах исследования, и каждый из них заполнил информированное согласие об участии в данном исследовании и использовании его результатов в научных целях.
Критерии включения в исследование:
-
• возраст старше 40 лет;
-
• клинические СНМП легкой и средней степени выраженности,которые подлежат консервативной терапии (суммарный балл по шкале IPSS <19);
-
• объем остаточной мочи <150 мл;
-
• отсутствие в анамнезе перенесенных хирургических операций или травм тазовой области и промежности;
-
• отсутствие в анамнезе острой задержки мочи,в том числе, однократной и/или купированной медикаментозными средствами.
Критерии исключения из исследования:
-
• тяжелые СНМП (суммарный балл по шкале IPSS >20), являющиеся показанием к хирургическому лечению;
-
• наличие «средней доли» предстательной железы;
-
• осложненные СНМП (гематурия,камни мочевого пузыря, стриктура уретры, почечная недостаточ-ность,рецидивирующая инфекция мочевой системы, дивертикулы мочевого пузыря), являющиеся показанием к оперативному лечению;
-
• клиническая картина неврологического заболевания или нейропатии любого генеза;
-
• сахарный диабет;
-
• проводившаяся ранее,чем 6 месяцев назад,те-рапия по поводу СНМП,не принесшая положительных результатов;
-
• прием медикаментов, способных воздействовать на мочевой пузырь и/или предстательную железу менее, чем за 6 месяцев до начала исследования;
-
• прием препаратов тестостерона в течение не менее 6 месяцев до начала исследования;
-
• имеющийся или подозреваемый рак предстательной железы или грудных желез.
Для уточнения характера СНМП применялся валидный международный опросник IPSS-QL [5], для выявления клинических симптомов дефицита тестостерона использовали валидный международный опросник AMS (Aging Male Screening – опросник воз-расных симптомов у мужчин) [30].
После анкетирования выполнялось полное физикальное и урологическое обследование мужчин обеих групп,включая проведение пальцевого ректального исследования (ПРИ) по общепринятым методикам. Всем пациентам основной группы и здоровым мужчинам контрольной группы,вошедшим в исследование, выполнялось гормональное исследование. Определение уровня гормонов в крови проводили в утренней порции венозной крови, полученной у больного натощак из локтевой вены в период с 7.00 до 10.00 утра. Уровень общего тестостерона (Т общ ) в крови определялся методом хроматографической масс-спек-трометрии,а за нижнюю границу нормального референсного значения его уровня принимали показатель 12,1 нмоль/л [31]. Уровень глобулина, связывающего половые гормоны (ГСПС), в крови (норма 12,9–71,2 нмоль/л) определяли на автоматическом хемилюминесцентном анализаторе «Autodelfia» (фирмы Wallac (Финляндия). Уровень свободного тестостерона (Т своб. ) рассчитывали у пациентов с погранично-низким уровнем общего тестостерона крови (8-12,1 нмоль/л) по номограмме Вермюллена [32]. В качестве нормальных значений принимали показатель Т своб. >243 пкмоль/л [31]. Для исключения рака предстательной железы всем больным выполнялось определение в крови уровня общего простатспецифического антигена
(ПСА) при помощи гетерогенного двухступенчатого иммуноферментного анализа с помощью стандартных наборов Enzymun-Test ПСА фирмы «Boehringer Mannheim» (Германия). Во избежание ложноположительного результата определение уровня ПСА крови проводили до начала всех диагностических манипуляций на предстательной железе. За норму общего ПСА принимали показатель в крови <4 нг/мл [31].
Всем пациентам выполнялось трансректальное ультразвуковое исследование (ТРУЗИ) предстательной железы и мочевого пузыря ректальным биплановым датчиком частотой 5,5-7 МГц (ультразвуковой аппарат Ultramark-9) на ультразвуковом комплексе Logiq 500 proseries. Объем предстательной железы (V cm3 ) рассчитывали в автоматическом режиме по формуле Terris– Stamey (V=а*b*с*0,52, где a, b, c – толщина, длина и ширина предстательной железы (см)). За нормальный объем предстательной железы принимали ее объем,не превышающий 20 см3. В ходе стандартного протокола ТРУЗИ при естественном наполнении мочевого пузыря определялся размер предстательной железы, оценивались ее структура и макроскопические особенности.
Полученные в ходе обследования результаты исследований обрабатывали на IBM-PC с помощью систем EXCELL, XP SP2 на базе стандартной программы Statistica for Window v.6.0. Для оценки межгрупповых различий значений признаков, имеющих непрерывное распределение, применялся t-критерий Стьюдента
Анализ зависимости между количественными признаками в исследовании проводили с помощью коэффициента корреляции (r–критерий Пирсона) [33]. Критический уровень достоверности нулевой статистической гипотезы (об отсутствии значимых межгрупповых различий или факторных влияний) принимали равным 0,05 [33].
РЕЗУЛЬТАТЫ
При анкетировании по опроснику AMS клинические симптомы дефицита тестостерона (гипогонадизма) (суммарный балл ≥27) были выявлены у 75/120 (62,5%) больных с СНМП. Распределение гипогонад-ных больных с СНМП по степени тяжести дефицита тестостерона представлено в таблице 1.
Как видно из таблицы 1, у 81,3% больных СНМП выявлен легкий (46,6%) или средней степени тяжести (34,7%) гипогонадизм. Тяжелый дефицит тестостерона (гипогонадизм) установлен у 18,7% пациентов, т.е. практически у каждого пятого больного с СНМП.
При анализе результатов анкетирования пациентов выявлены тенденции к достоверному повышению частоты клинических симптомов гипогонадизма с воз-растом,особенно четко проявляющиеся при сравнении клинических жалоб пациентов в возрасте 40-50 и 60-70 лет ( р <0,05) (табл. 2).
Лабораторный гипогонадизм был подтвержден у 69 из 75 (92,0%) больных СНМП лабораторными
Таблица 1. Распределение больных основной группы по степени выраженности гипогонадизма Table 1. Distribution of patients in the main group according to the severity of hypogonadism
Абсолютное количество Доля в % от общего количества
Степень выраженности гипогонадизма гипогонадных больных с СНМП гипогонадных больных с СНМП
Degree of hypogonadism Absolute number of hypogonadal Proportion in % of the total number patients with LUTS of hypogonadal patients with LUTS
|
Легкий (сумма баллов по шкале AMS 27-36) Mild (AMS score 27-36) 35 |
46,6 |
|
Среднетяжелый (сумма баллов по шкале AMS 37-49) Moderate (sum of points on the AMS scale 37-49) 26 |
34,7 |
|
Тяжелый (сумма баллов по шкале AMS ≥50) Severe (AMS score ≥50) 14 |
18,7 |
|
ВСЕГО TOTAL 75 |
100,0 |
Таблица 2. Частота клинических симптомов гипогонадизма по опроснику AMS у мужчин с СНМП в зависимости от возраста Table 2. Frequency of clinical symptoms of hypogonadism according to the AMS questionnaire in men with LUTS depending on age
Возраст больных Абсолютное число больных с клиническими симптомами гипогонадизма Доля в % от общего числа больных Age of patients Absolute number of patients with clinical symptoms of hypogonadism Share in % of the total number of patients
|
40-50 лет 40-50 years old 20 |
26,7* |
|
50-60 лет 50-60 years old 26 |
34,7 |
|
60-70 лет 29 60-70 years old 29 |
38,6* |
|
ВСЕГО TOTAL 75 |
100,0 |
* различие статистически достоверно при сравнении показателей возрастных групп между собой ( p <0,05)
* the difference is statistically significant when comparing the indicators of age groups with each other ( p <0,05)
исследованиями и положительными результатами анкетирования по опроснику AMS (таб. 3).
Таким образом, согласно полученным данным, клинико-лабораторные критерии дефицита тестостерона (гипогонадизма) выявлены у 69 из 120 (57,5%) больных СНМП.
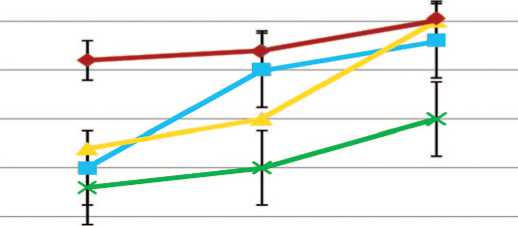
Анализ структуры СНМП показал преимущественное превалирование ирритативных СНМП у ги-погонадных мужчин в возрасте 40-50 лет по сравнению с эугонадными мужчинами того же возраста ( р <0,05). При увеличении возраста до 50-60 лет частота ирритативных СНМП достоверно не отличалась у мужчин как с гипогонадизмом,так и без него, но у гипогонадных мужчин этой возрастной группы выявлялось недостоверное повышение частоты обструктивных СНМП по сравнению с эугонадными пациентами аналогичного возраста ( р >0,1). В возрасте 60-70 лет прогрессирующая обструктивная симптоматика оказалась более выраженной у гипогонадных па-
I---------------------------------------------------------------------1---------------------------------------------------------------------1---------------------------------------------------------
40-50 лет 50-60 лет 60-70 лет
40-50 years old 50-60 years old 60-70 years old
Ирритативная симптоматика (гипогонадные пациенты)
Irritative symptoms (hypogonadal patients)
Ирритативная симптоматика (эугонадные пациенты)
Irritative symptoms (eugonadal patients)
Обструктивная симптоматика (гипогонадные пациенты)
Obstructive symptoms (hypogonadal patients)
Обструктивная симптоматика (эугонадные пациенты)
Obstructive symptoms (eugonadal patients)
Рис. 1. Возрастная структура СНМП у гипогонадных и эугонадных мужчин
Fig. 1. Age structure of LUTS in hypogonadal and eugonadal men циентов с СНМП по сравнению с эугонадными мужчинами (р<0,05) (рис. 1).
В основной группе гипогонадных мужчин с СНМП ноктурия выявлена у 69,2% пациентов, имевших легкие СНМП, и у 62,5% больных с умеренными СНМП. При этом у 44,4% гипогонадных пациентов с легкими СНМП (ДИ 2-4; 2,3±0,9; р <0,05) и у 55,0% гипогонадных пациентов с умеренными СНМП (ДИ 2-5; 3,9±1,2; р <0,05) имела место многократная ноктурия ( р <0,05).
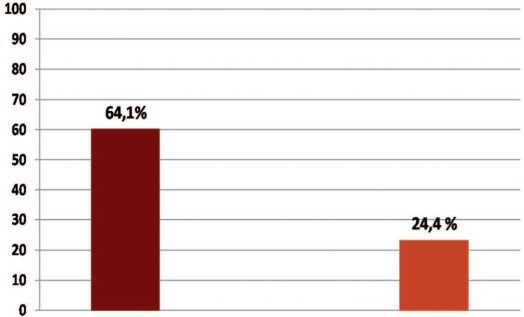
Средняя частота ноктурии у мужчин с СНМП и гипогонадизмом составила 64,1%, при этом многократная ноктурия активно выявлена у 33,3% гипого-надных мужчин с СНМП, т.е. практически у каждого четвертого из них. В свою очередь, у эугонадных мужчин с легкими СНМП однократная ноктурия выявлена только в 21,4% случаев, т.е. достоверно в 3,2 раза реже, чем у гипогонадных мужчин ( р <0,05). Однократная ноктурия также была выявлена у 29,4% эугонадных мужчин с умеренными СНМП, т. е. достоверно в 2,1 раза реже, чем у гипогонадных мужчин ( р <0,05). Во всех наблюдениях с эугонадными мужчинами ноктурия имела характер однократной.
Таким образом, средняя частота ноктурии у эуго-надных мужчин с СНМП составила,по полученным данным, 24,4%, т. е. практически в 2,6 раза меньше, чем у гипогонадных мужчин (64,1%) ( р <0,05) (рис. 2).
Таблица 3. Результаты гормональных исследований у мужчин с СНМП и положительными результатами анкетирования по опроснику AMS
Table 3. Results of hormonal studies in men with LUTS and positive results of the AMS questionnaire
|
Изучаемый параметр The parameter under study |
Доверительный интервал колебаний значений (ДИ) Confidence interval of fluctuations of values (CI) |
Среднее значение (M±m) Average value (M±m) |
p |
|
Общий тестостерон крови (нмоль/л) Total blood testosterone (nmol/L) |
7,8-17,4 |
9,2±2,4 |
<0,05 |
|
ГСПС крови (нмоль/л) Blood GSPS (nmol/l) |
24,3-92,4 |
53,3±8,5 |
<0,1 |
|
Расчетный свободный тестостерон (пкмоль/л) Estimated free testosterone (pmol/L) |
120,0-540,0 |
261,0±21,4 |
<0,05 |
Основная группа гипогонадных мужчин с СНМП (n=45) Main group of hypogonadal men with LUTS (n=45)
Контрольная группа эугонадных мужчин с СНМП (n=45) Control group of eugonadal men with LUTS (n=45)
Рис. 2. Средняя частота ноктурии у мужчин с гипогонадизмом и без него Fig. 2. Average frequency of nocturia in men with and without hypogonadism
При пальцевом ректальном исследовании предстательной железы ее увеличение обнаружено у 57,8% эугонадных и 84,4% гипогонадных мужчин. При этом преимущественно в группе гипогонадных мужчин выявлялись такие симптомы,как нечеткость наружных контуров предстательной железы, отек или пастозность парапростатических тканей, а также симптом постмассажной деформации предстательной железы, которые можно рассматривать как маркеры венозной конгестии и простатостаза (26,7% эугонадных пациентов против 46,7% гипогонадных пациентов; р <0,05) Таким образом, частота конгестивных нарушений предстательной железы, выявляемая в ходе ПРИ, в условиях дефицита тестостерона у мужчин была выше в 1,7 раза по сравнению со здоровыми мужчинами контрольной группы ( р <0,05). Диффузно-очаговые зоны болезненных уплотнений в ткани предстательной железы,подозрительные на наличие хронического воспалительного процесса в ней, выявлены у 37,8% эуго-надных мужчин и 60,5% гипогонадных мужчин ( р <0,05).
В таблице 4 представлены объем предстательной железы,по данным ТРУЗИ и уровень ПСА у эугонад-ных и гипогонадных пациентов.Средний объем предстательной железы у гипогонадных мужчин с СНМП оказался достоверно больше, чем у мужчин с нормальным уровнем тестостерона,и свидетельствовал о наличии более выраженных ультразвуковых признаков простатической пролиферации ( p <0,05).
Показатели общего ПСА крови в группе эугонад-ных мужчин колебались от 0,5 до 2,7 нг/мл, составив в среднем 2,1±0,6 нг/мл. Показатели общего ПСА крови в группе гипогонадных мужчин колебались от 0,4 до 3,4 нг/мл, составив в среднем 2,7±0,4 нг/мл. Достоверных различий между показателями общего ПСА крови в обеих группах сравнения не выявлено ( p >0,1).
ОБСУЖДЕНИЕ
Между средней частотой СНМП и возрастом мужчин основной группы выявлена достоверная положительная связь (n=90; r=+0,241; р<0,0453). Также установлен факт наличия достоверной отрицательной связи между уровнем свободного тестостерона и средним суммарным баллом симптоматики по шкале IPSS-QL у мужчин основной группы (n=90; r=–0,221; р<0,09) и аналогичная достоверная связь между уровнем свободного тестостерона и частотой ноктурии (n=90; r=–0,302; р<0,0345), что позволяет рассматривать уровень свободного тестостерона крови как новый предиктор СНМП/ноктурии у мужчин (р<0,05).
Исследование показало, что у 57,5% больных СНМП при целенаправленном исследовании выявляются клинико-лабораторные приз-наки дефицита тестостерона (гипогонадизма). Более тяжелый гипогонадизм достоверно ассоциировался с более выраженными СНМП/ноктурией ( р <0,05). Кроме того, у гипогонадных пациентов достоверно чаще,чем у здоровых эугонадных мужчин в предстательной железе выявлялись признаки венозной конгестии и хронического латентного воспалительного процесса (в 1,7 раза и 1,6 раза, соответственно; р <0,05) на фоне достоверно большего в среднем на 20,0% объема предстательной железы ( р <0,05).
ЗАКЛЮЧЕНИЕ
Исследование выявило высокую частоту дефицита тестостерона (гипогонадизма) у мужчин с СНМП и ноктурией и предоставило объективные доказательства того,что более тяжелый гипогонадизм ассоциировался с более выраженными СНМП и ноктурией,а также с худшими показателями состояния предстательной железы. Результаты исследования позволяют рассматривать наличие СНМП и ноктурии у мужчин как потенциально новый клинический симптом гипо-гонадизма,для объективного выявления которого целесообразно одновременное применение опросников AMS и IPSS-QL у всех первичных пациентов с СНМП и ноктурией и проведение у них последующего гормонального скрининга.В целом полученные нами результаты согласуются с результатами аналогичных зарубежных исследований. Однако, несмотря на это, приходится констатировать, что в документах
Таблица 4. Сравнительная характеристика ультразвуковых параметров предстательной железы и ПСА у больных СНМП в зависимости от их андрогенного статуса
Table 4. Comparative characteristics of ultrasound parameters of the prostate gland and PSA in patients with LUTS depending on their androgen status
|
Характеристика группы |
Изучаемые параметры Parameters studied |
|
|
Characteristics of the group |
Объем предстательной железы (Vсм3) (ДИ; M±m) Prostate volume (Vcm3) (CI; M±m) |
Уровень общего ПСА крови (нг/мл) (ДИ; M±m) Total PSA level in blood (ng/ml) (CI; M±m) |
|
Эугонадные пациенты с СНМП (n=45) Eugonadal patients with LUTS (n=45) |
16,3-54,7 38,7±2,7* |
0,5-2,7 2,1±0,6 |
|
Гипогонадные пациенты с СНМП (n=45) Hypogonadal patients with LUTS (n=45) |
18,4-70,5 46,6±2,5* |
0,4-3,4 2,7±0,4 |
* различие статистически достоверно при сравнении аналогичных показателей обеих групп между собой ( p <0,05)
* the difference is statistically significant when comparing similar indicators of both groups with each other ( p <0,05)
европейских и российских научных урологических сообществ,регламентирующих тактику ведения пациентов с СНМП,до сих пор нет указаний на необходимость проведения у них диагностических мероприятий, направленных на выявление возможного дефицита тестостерона, а тестостерон-заместитель-ная терапия не рассматривается как потенциальная эффективная фармакотерапевтическая опция.Мы полагаем,что полученные нами данные, как и накапливающиеся в современной урологиче- ской литературе публикации,вполне обосновывают не только целесообразность и необходимость проведения диагностических мероприятий по выявлению клинико-лабораторных признаков дефицита тестостерона (гипогонадизма) у всех первичных пациентов с СНМП/ноктурией независимо от их урологической этиологии,но и создают плацдарм для патогенетического обоснования тестостерон-заместительной терапии СНМП и ноктурии у гипогонадных пациентов с нарушениями мочеиспускания.
ПШАТШ/ШИИШ
Список литературы Дефицит тестостерона и симптомы нижних мочевых путей у мужчин
- Хано М., Малкович С.Б., Вейн А.Дж. Руководство по клинической урологии. ГЭОТАР-Медиа 2006:543. [Hano M., Malkovich S.B., Wayne A.J. Guide to clinical urology. GEOTAR-Media 2006:543. (In Russian)].
- Пушкарь Д.Ю. Комментарии к клиническим рекомендациям. Урология. АБВ-пресс 2020:500. [Pushkar D.Yu. Comments on clinical guidelins. Urologists. ABV-press 2020:500. (In Russian)].
- Gravas S, Cornu JN, Gacci M, et al. EAU Guidelines on management of nonneurogenic male lower urinary tract symptoms (LUTS), incl. benign prostatic obstruction (BPO). European Association of Urology 2016.
- Гаврусев А.А., Рагузин А.А. Симптомы нижних мочевых путей у мужчин. Издательство БГМУ 2017. [Gavrusev A.A., Raguzin A.A. Symptoms of the lower urinary tract in men. Publishing House of BGMU 2017. (In Russian)].
- Gravas S, Cornu JN, Gacci M, et al. EAU Guidelines on management of nonneurogenic male lower urinary tract symptoms (LUTS). European Association of Urology 2019.
- Лопаткин Н.А. Урология. Национальное руководство. ГЭОТАРМедиа 2009:1024. [Lopatkin N.A. Urology. National leadership. GEOTARMedia 2009:1024. (In Russian)].
- Coyne KS, Sexton CC, Bell JA, Thompson CL, Dmochowski R, Bavendam T, et al. The prevalence of lower urinary tract symptoms (LUTS) and overactive bladder (OAB) by racial/ethnic group and age: results from OAB-POLL. Neurourol Urodyn 2013;32(3):230-7. https://doi.org/10.1002/nau.22295.
- Аляев Ю.Г., Григорян В.А., Гаджиева З.К. Расстройства мочеиспускания. М.: Литтера, 2006:208 [Alyaev Yu.G., Grigoryan V.A., Gadzhieva Z.K. Urination disorders. Moscow: Littera, 2006:208 (In Russian)].
- Пушкарь Д.Ю., Бормотин А.В. Дифференцированный подход к лечению симптомов нижних мочевыводящих путей при доброкачественной гиперплазии предстательной железы. Фарматека 2009;16(190):12-22. [Pushkar D.Yu., Bormotin A.V. Differentiated approach to the treatment of lower urinary tract symptoms in benign prostatic hyperplasia. Farmateka = Pharmateka 2009;16(190):12-22. (In Russian)].
- Seftel AD, de la Rosette J, Birt J, Porter V, Zarotsky V, Viktrup L. Coexisting lower urinary tract symptoms and erectile dysfunction: a systematic review of epidemiological data. Int J Clin Pract 2013;67(1):32-45. https://doi.org/10.1111/ijcp.12044.
- Lee SWH, Chan EMC, Lai YK. The global burden of lower urinary tract symptoms suggestive of benign prostatic hyperplasia: A systematic review and metaanalysis. Sci Rep 2017;7(1):7984. https://doi.org/10.1038/s41598-017-06628-8.
- Stewart WF, Herzog R, Wein AJ. The prevalence and impact of overactive bladder in the US: results from the NOBLE program. Neurol Urodyn 2001;4(20):406-8.
- Speakman MJ. Initial choices and final outcomes in lower urinary tract symptoms. Eur Urol 2001;40 Suppl 4:21-30. https://doi.org/10.1159/000049891.
- Тюзиков И.А., Греков Е.А., Апетов С.С., Ворслов Л.О., Калинченко С.Ю. Ноктурия: современные гендерные аспекты эпидемиологии, патогенеза и диагностики. Экспериментальная и клиническая урология 2013;3:113-22. [Tyuzikov I.A., Grekov E.A., Apetov S.S., Vorslov L.O., Kalinchenko S.Yu. Nocturia: modern gender aspects of epidemiology, pathogenesis and diagnostics. Eksperimental'naya i klinicheskaya urologiya = Experimental and clinical urology 2013;3:113-22. (In Russian)].
- Shigehara K, Izumi K, Mizokami A, Namiki M. Testosterone Deficiency and Nocturia: A Review. World J Mens Health 2017;35(1):14-21. https://doi.org/10.5534/wjmh.2017.35.1.14.
- Baas W, Köhler TS. Testosterone replacement therapy and voiding dysfunction. Transl Androl Urol 2016;5(6):890-7. https://doi.org/10.21037/tau.2016.08.11.
- Rohrmann S, Nelson WG, Rifai N, Kanarek N, Basaria S, Tsilidis KK, et al. Serum sex steroid hormones and lower urinary tract symptoms in Third National Health and Nutrition Examination Survey (NHANES III). Urology 2007;69(4):708-13. https://doi.org/10.1016/j.urology.2007.01.011.
- Navarro-Dorado J, Orensanz LM, Recio P, Bustamante S, Benedito S, Martínez AC, et al. Mechanisms involved in testosterone-induced vasodilatation in pig prostatic small arteries. Life Sci 2008;83(15-16):569-73. https://doi.org/10.1016/j.lfs.2008.08.009.
- Аляев Ю.Г., Чалый М.Е., Пронин В.С., Смыкова О.В. Коррекция возрастного андрогенного дефицита и ее влияние на функциональное состояние мужского организма. Андрология и генитальная хирургия 2006;7(2):6-13. [Alyaev Yu.G., Chaly M.E., Pronin V.S., Smykova O.V. Correction of late-onset hypogonadizm and its influence on male organism functioning. Andrologiya i genital'naya khirurgiya = Andrology and genital surgery 2006;7(2):6-13. (In Russian)].
- Mitterberger M, Pallwein L, Gradl J, Frauscher F, Neuwirt H, Leunhartsberger N, et al. Persistent detrusor overactivity after transurethral resection of the prostate is associated with reduced perfusion of the urinary bladder. BJU Int 2007;99(4):831-5. https://doi.org/10.1111/j.1464-410x.2006.06735.x.
- McVary KT. Erectile dysfunction and lower urinary tract symptoms secondary to BPH. Eur Urol 2005;47(6):838-45. https://doi.org/10.1016/j.eururo.2005.02.001
- Azadzoi KM, Tarcan T, Kozlowski R, Krane RJ, Siroky MB. Overactivity and structural changes in the chronically ischemic bladder. J Urol 1999;162(5):1768-78.
- Zhang Y, Chen J, Hu L, Chen Z. Androgen deprivation induces bladder histological abnormalities and dysfunction via TGF-β in orchiectomized mature rats. Tohoku J Exp Med 2012;226(2):121-8. https://doi.org/10.1620/tjem.226.121.
- Тюзиков И.А. Патогенетические механизмы влияния дефицита тестостерона на симптомы нижних мочевых путей у мужчин. Эффективная фармакотерапия 2020;20(16):32-42. [Tyuzikov I.A. Pathogenetic mechanisms of the influence of testosterone deficiency on lower urinary tract symptoms in men. Effektivnaya farmakoterapiya = Effective pharmacotherapy 2020;20(16):32-42. (In Russian)]. https://doi.org/10.33978/2307-3586-2020-16-20-32-42.
- Тюзиков И.А. Симптомы нижних мочевых путей на фоне ДГПЖ и дефицита тестостерона – есть ли связь? Фармакология & Фармакотерапия 2020;1:65-73. [Tyuzikov I.A. Lower urinary tract symptoms against the background of BPH and testosterone deficiency – is there a connection? Farmakologiya & Farmakoterapiya=Pharmacology & Pharmacotherapy 2020;1:65-73. (In Russian)]. https://doi.org/10.46393/2713-2129_2020_1_65.
- Traish AM, Johansen V. Impact of Testosterone Deficiency and Testosterone Therapy on Lower Urinary Tract Symptoms in Men with Metabolic Syndrome. World J Mens Health 2018;36(3):199-222. https://doi.org/10.5534/wjmh.180032.
- Kaufman JM, Vermeulen A. The decline of androgen levels in elderly men and its clinical and therapeutic implications. Endocr Rev 2005;26(6):833-76. https://doi.org/10.1210/er.2004-0013.
- Kim MK, Zhao C, Kim SD, Kim DG, Park JK. Relationship of sex hormones and nocturia in lower urinary tract symptoms induced by benign prostatic hyperplasia. Aging Male 2012;15(2):90-5. https://doi.org/10.3109/13685538.2012.659715.
- Chang IH, Oh SY, Kim SC. A possible relationship between testosterone and lower urinary tract symptoms in men. J Urol 2009;182(1):215-20. https://doi.org/10.1016/j.juro.2009.02.123.
- Wang C, Nieschlag E, Swerdloff R, Behre HM, Hellstrom WJ, Gooren LJ, et al. Investigation, treatment and monitoring of late-onset hypogonadism in males: ISA, ISSAM, EAU, EAA and ASA recommendations. Eur J Endocrinol 2008;159(5):507-14. https://doi.org/10.1530/eje-08-0601.
- Дедов И.И., Мокрышева Н.Г., Мельниченко Г.А., Роживанов Р.В., Камалов А.А., Мкртумян А.М., и соавт. Синдром гипогонадизма у мужчин. Клинические рекомендации. ЭНЦ 2021. [Dedov I.I., Mokrysheva N.G., Melnichenko G.A., Rozhivanov R.V., Kamalov A.A., Mkrtumyan A.M., et al. Hypogonadism syndrome in men. Clinical guidelines. ERC 2021. (In Russian)].
- Vermeulen A, Verdonck L, Kaufman JM. A critical evaluation of simple methods for the estimation of free testosterone in serum. J Clin Endocrinol Metab 1999;84(10):3666-72. https://doi.org/10.1210/jcem.84.10.6079.
- Гланц С. Медико-биологическая статистика. Практика 1998:459. [Glanz S.Medical and biological statistics. Practice 1998:459. (In Russian)].


