"Дети пандемии": здоровье младенцев, рожденных в 2020 году
Автор: Шабунова Александра Анатольевна, Нацун Лейла Натиговна
Журнал: Социальное пространство @socialarea
Рубрика: Социодемографические исследования
Статья в выпуске: 5 т.6, 2020 года.
Бесплатный доступ
Здоровье и выживаемость новорожденных во многом определяют перспективы демографического развития территорий и отражают степень их социально-экономического благополучия. Реализация федеральных и региональных целевых программ и проектов позволила добиться существенных успехов в плане улучшения качества и доступности медицинских услуг для беременных женщин и новорожденных. Одновременно на фоне активизации пронаталистской демографической политики возросла и потребность населения в этих услугах. В исследовании на примере когорты детей, рожденных весной 2020 года на территории Вологодской области, показана взаимосвязь здоровья младенцев и их матерей, проанализированы вопросы доступности и качества медицинских услуг для беременных женщин. Отдельные аспекты рассмотрены в сравнении с данными за 2014 год. Показано, как в период с 1995 по 2020 год в регионе изменился социально-демографический портрет семей с новорожденными детьми. Информационную базу составили данные когортного мониторингового исследования «Изучение условий формирования здорового поколения», проводимого ФГБУН ВолНЦ РАН с 1995 года. Характеристики новой когорты семей, набранной в 2020 году, демонстрируют, с одной стороны, востребованность реализуемых в стране и регионе пронаталистских мер, с другой - указывают на появление и актуализацию новых вызовов для системы здравоохранения. К числу последних относится, прежде всего, потребность в совершенствовании алгоритма ведения сложных многоплодных беременностей, инициированных применением вспомогательных репродуктивных технологий. Показано, что, несмотря на введенные в регионе весной 2020 года карантинные мероприятия, качество медицинской помощи для беременных женщин оставалось высоким. Доступность отдельных параметров оказания медицинской помощи по сравнению с 2014 годом снизилась. Данные исследования свидетельствуют о том, что региональная система оказания акушерско-гинекологической помощи в целом справилась с работой в условиях пандемии, но имеет ряд нерешенных проблем, связанных с дефицитом квалифицированных специалистов и необходимого медицинского оснащения для ведения сложных беременностей.
Репродуктивное здоровье, здоровье новорожденных, когортное исследование, качество и доступность услуг здравоохранения
Короткий адрес: https://sciup.org/147225550
IDR: 147225550 | УДК: 314 | DOI: 10.15838/sa.2020.5.27.1
Children of the pandemic: health of infants born in 2020
Newborns’ health and survival largely determine the prospects for demographic development of territories and reflect the degree of their socio-economic well-being. The implementation of federal and regional targeted programs and projects has made significant progress in improving the quality and accessibility of medical services for pregnant women and newborns. At the same time, the population’s demand has increased against the background of the pro-natalist demographic policy. In the case of cohort of children born in spring of 2020 in the Vologda Oblast, the research shows the relationship between the health of infants and their mothers. The authors analyze the availability and quality of medical services for pregnant women. Some aspects are considered in comparison with the data for 2014. The researchers demonstrate how the socio-demographic profile of families with newborns changed in the region between 1995 and 2020. The information base is data from the cohort monitoring research “Study of conditions for the formation of a healthy generation” that the FSBIS VolRC RAS has conducted since 1995. On the one hand, the characteristics of new cohort of families, recruited in 2020, demonstrate the demand for pro-natalist measures implemented in the country and the region. On the other hand, they indicate the emergence and actualization of new challenges for the healthcare system. The latter include, first of all, the necessity to improve the algorithm for managing complex multiple pregnancies initiated by the use of assisted reproductive technologies. Despite the quarantine measures in the region in spring of 2020, the authors prove that the medical care quality remained high for pregnant women. The availability of certain parameters of medical care has decreased compared to 2014. The research data indicate that the regional system of obstetric and gynecological care has generally coped with the pandemic, but has a number of unresolved problems. They are related to the lack of qualified specialists and the necessary medical equipment to manage complex pregnancies.
Текст научной статьи "Дети пандемии": здоровье младенцев, рожденных в 2020 году
Охрана репродуктивного здоровья, повышение рождаемости, выживаемости новорожденных, расширение возможностей защиты здоровья матери и ребенка остаются наиболее важными направлениями развития российского здравоохранения в условиях суженного воспроизводства населения [1]. В регионах внедряются и реализуются целевые программы и проекты, ориентированные, в том числе, на решение перечисленных задач1. Неблагоприятным фоном текущей демографической ситуации служит сочетание таких явлений, как распространение в популяции женского и мужского бесплодия, высокая доля бесплодных брачных союзов, закрепление однодетности семей в качестве социальной нормы [2], позднее материнство [3]. Особые надежды по восстановлению и расширению репродуктивного потенциала российского населения специалисты связывают с включением вспомогательных репродуктивных технологий (ВРТ) в перечень бесплатных медицинских услуг [4]. Действительно, по данным исследований, популярность этих услуг растет [5]. Согласно информации Российской Ассоциации Репродукции Человека (РАРЧ), в 2018 году было выполнено 145904 цикла ВРТ с собственными ооцитами, благодаря которым наступили 43820 беременностей. 30796 из них завершились родами (1,92% всех рождений в стране). Для сравнения, в 2000 году было проведено 6003 цикла ВРТ (рост в 24 раза), из них 831 завершился родами (рост в 37 раз)2. Однако увеличение объемов использования ВРТ наряду с положительными влечет и отрицательные эффекты [6–8]. Недостаточно проработанным остается алгоритм ведения многоплодных беременностей, частота возникновения которых в результате применения ВРТ существенно выше, чем при естественном зачатии [9]. Помимо этого, наблюдается сочетание факторов риска для здоровья таких рожениц и их детей. Как правило, к ВРТ обращаются женщины поздних репродуктивных возрастов, что само по себе повышает риск осложнений беременности, родов и послеродового периода. Работа со сложными случаями требует от медицинского персонала высокой квалификации и опыта, а также предполагает и определенный уровень укомплектованности штатов медицинских учреждений специалистами, их обеспеченности помещениями и оснащенности необходимым оборудованием.
Не остались без внимания исследователей и актуальные проблемы, связанные с влиянием пандемии COVID-19 на исходы беременностей. В работе K.E. Kinsey (Kinsey et al., 2020) на примере клинического случая рассмотрено, какой биомаркер может указывать на риск внутриутробного кровотечения у беременных с бессимптомным протеканием коронавирусной инфекции [10]. Опубликованы результаты обзорного исследования влияния COVID-19 на выживаемость беременных женщин, исходы беременности, вероятность осложнений родов, риск передачи инфекции от матери новорожденным (Diriba et al., 2020). Проанализированы результаты 39 исследований с участием 1316 женщин. Согласно полученным данным, случаев вертикальной передачи заболевания зарегистрировано не было. Наиболее диагностируемым клиническим симптомом заболевания стала пневмония (71%). Авторами обзора установлено, что беременные женщины, инфицированные COVID-19, подвергаются повышенному риску неблагоприятных акушерских исходов по сравнению с другими роженицами. В рассматриваемой группе наблюдалась более высокая частота кесарева сечения, преждевременных родов, госпитализации в отделение интенсивной терапии, преэклампсии, выкидышей, дистресса плода и перинатальной смерти [11]. На примере Тайваня показана оптимальная схема маршрутизации и оказания медицинской помощи беременным и роженицам, инфицированным COVID-19, обеспечивающая минимизацию риска для женщин, вероятности заболевания новорожденных, членов их семей и медперсонала [12]. Описан алгоритм организации родовспоможения (проведение операции кесарева сечения, местной анестезии) беременным женщинам с тяжелым течением заболевания, вызванного коронавирусной инфекцией, с учетом обеспечения безопасности медицинского персонала [13]. В исследовании заболеваемости детской популяции Московской области COVID-19 было выявлено, что около 73% новорожденных переносят эту болезнь бессимптомно [14]. В то же время наблюдается дефицит достоверных данных о влиянии хода пандемии на качество и доступность медицинских услуг для беременных женщин, рожениц и новорожденных.
В Российской Федерации, согласно официальным данным ЦНИИ эпидемиологии
Роспотребнадзора, численность детей, заболевших COVID-19, за первое полугодие 2020 года достигла 47712 человек. Показано, что дети чаще переносили болезнь в легкой форме (49,9%) или даже бессимптомно (32,3%). Тяжелое течение болезни наблюдалось только у 0,2% детей. Несмотря на то что доля детей среди пациентов, заболевших COVID-19, невелика (8,4%), достоверно установлено, что это заболевание представляет большую опасность для детей первого года жизни. Так, наибольшая доля среднетяжелых и тяжелых форм течения коронавирусной инфекции встречалась у детей в возрасте до 1 года3.
Региональные исследования, фокусирующиеся на комплексном рассмотрении здоровья новорожденных и их матерей, в этих условиях приобретают особую актуальность. С учетом этого была сформулирована цель нашей работы – оценить здоровье детей, рожденных весной 2020 года на территории Вологодской области, во взаимосвязи с важными факторами его формирования: здоровьем матерей, оценкой качества и доступности предоставленной им медицинской помощи. В соответствии с целью поставлены исследовательские задачи:
-
1) выявление социально-демографического портрета семей когорты 2020 года и его сравнение с другими когортами (2014, 2004, 2001, 1998 и 1995 гг.);
-
2) оценка взаимосвязи здоровья новорожденных и их матерей;
-
3) оценка качества и доступности медицинских услуг женской консультации, родильного и послеродового отделений на основе данных социологического исследования.
Материалы и методы исследования
Информационную базу исследования составили материалы когортного мониторингового наблюдения «Изучение условий формирования здорового поколения», проводимого ФГБУН ВолНЦ РАН с 1995 года [15]. В работе основные сопоставления и анализ осуществляются на примере последней из набранных когорт – семей с детьми, рожденными в период с 11 марта по 19 мая 2020 года. По отдельным аспектам приводятся сравнения с данными по другим когортам. Социально-демографический потрет семей, набранных в 2020 году, сопоставлен с данными по всем когортам, ранее принимавшим участие в мониторинговом наблюдении, т. к. условия жизни семей с детьми в регионе в последние десятилетия претерпевали значительные изменения. Данные о доступности и качестве медицинской помощи, а также о здоровье новорожденных новой когорты сопоставлены с данными для когорты 2014 года.
В 2020 году в исследовании приняли участие семьи, проживающие на территории Вологодской области, в которых дети родились весной 2020 года (373 семьи), а также семьи когорт, набранных весной 2014 года (157 семей с детьми в возрасте 6 лет) и 2004 года (49 семей с детьми в возрасте 16 лет). Территориальный охват выборки – семьи, проживающие в городах Вологде, Череповце, Великом Устюге, Соколе, п.г.т. Вожега.
Метод исследования – социологический опрос по формализованной анкете. Анкета для обследования семей с новорожденными детьми включала в себя два раздела: вопросы для матери и вопросы для врачей-гинекологов, неонатологов. Раздел для матери новорожденного объединял следующие блоки: состав семьи, семейное положение, трудовая деятельность и образование родителей, условия труда, оценка уровня социальноэкономического положения семьи, качество питания во время беременности, наличие вредных привычек в семье, планирование семьи, здоровье родителей ребенка (на основе самооценки), оценка женщинами качества оказываемой медицинской помощи в период беременности и подготовки к родам. Раздел для врачей-гинекологов и неонатологов включал в себя краткий акушерский анамнез респондента (в том числе информацию об исходах предыдущих беременностей); особенности медицинского наблюдения беременности (перенесенные заболевания); особенности протекания родов; сведения о новорожденном (пол, вес, рост, оценка состояния по шкале Апгар, наличие отклонений в состоянии здоровья, применение дополнительных методов по оживлению).
Анкетирование родильниц проводилось медицинским персоналом непосредственно в родильных домах и родильных отделениях. Этого удалось достичь благодаря содействию со стороны Департамента здравоохранения и сотрудничеству с медицинским персоналом учреждений. На последующих этапах наблюдения опрос осуществлялся по месту проживания семей с детьми.
Большая часть рождений детей новой когорты пришлась на период действия в регионе ограничительных мероприятий, введенных в связи с угрозой распространения коронавирусной инфекции4. Ограничения были введены с 29 марта (дата официального опубликования соответствующего постановления), их действие с учетом отдельных изменений и дополнений продлилось до 1 июля. Эти обстоятельства привели к смещению сроков набора когорты. Если в предшествующие годы набор проводился в течение 20 дней – с 1 по 21 марта, то в 2020 году он продлился с 11 марта по 19 мая. К растягиванию сроков привело усложнение порядка взаимодействия с роддомами, а также необходимость набрать в когорту такое число участников, которое обеспечит репрезентативность данных для дальнейшего исследования и их сопоставимость с наблюдениями за предыдущими когортами мониторинга. Поскольку в период с 11 по 31 марта (20 дней) родились только 27 детей (7% участников обследования) новой когорты, набор был продолжен до тех пор, пока абсолютное количество участников когорты (379 детей) не стало сопоставимо с численностью когорты, набранной в 2014 году (370 детей). Этот момент мы будем учитывать в ходе
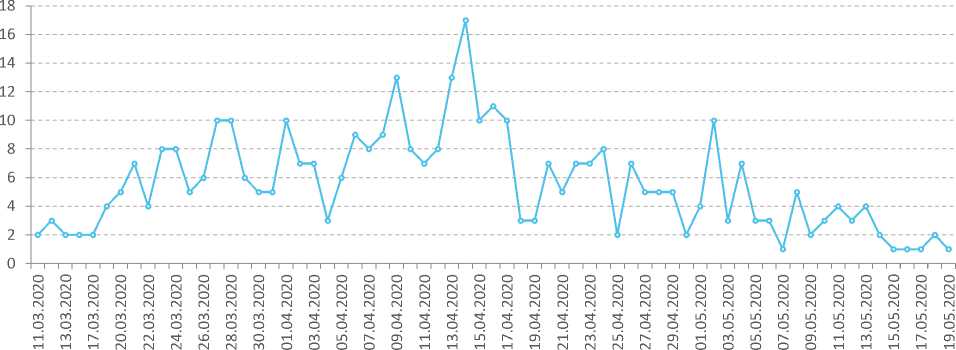
Рис. 1. Динамика рождений детей новой когорты, чел.
последующих этапов мониторингового исследования.
В период с 22 марта по 1 мая родились 78% детей когорты 2020 года (рис. 1). В это время в регионе только начинался эпидемический процесс, связанный с распространением коронавирусной инфекции. Фиксировались невысокие ежедневные приросты численности заболевших. Первые два случая заражений в Вологодской области были зарегистрированы 30 марта 2020 года, а к 19 мая (когда набор нашей когорты завершился) общее число заражений в регионе составило 477 случаев (40,5 заражения на 100000 чел. населения). Число смертельных исходов на ту же дату равнялось трем, выздоровлений – 1965. Несмотря на то что период рождений детей пришелся не на июньский пик заболеваемости COVID-19, считаем допустимым рассматривать на примере данной когорты вопросы организации медицинского обслуживания беременных женщин, рожениц и новорожденных в условиях пандемии, поскольку в регионе в тот момент уже действовал режим ограничений, который мог повлиять на деятельность учреждений здравоохранения.
Социально-демографический портрет семей с детьми, рожденными в 2020 году
Мониторинговое наблюдение дает возможность увидеть изменения социальноэкономических характеристик семей с деть- ми. Анализ обследованных когорт (1995, 1998, 2001, 2004 и 2014 гг.) показал, что за истекшие 25 лет улучшились жилищные условия семей, повысился уровень доходов и образовательный уровень родителей. Положительными моментами стало также увеличение в 1995–2014 гг. доли полных и многодетных семей. Наряду с этим увеличился средний возраст родителей. Особенно заметный скачок показателя произошел в когорте 2014 года относительно когорты 2004 года: средний возраст матери вырос сразу на 7 лет, отца – на 9 лет. В этой же когорте наблюдались наивысшие показатели образованности и медицинской активности беременных женщин. Здоровье новорожденных детей в 2014 году было заметно лучше, чем у детей более ранних когорт [16]. В 2020 году в целом сохранилась тенденция увеличения среднего возраста матерей, тогда как средний возраст отцов был незначительно ниже, чем в когорте 2014 года. Доля матерей, имеющих высшее образование, практически не изменилась. Более чем в два раза относительно когорты 2014 года выросла доля многодетных семей (с 12 до 27%). Существенно ниже стали самооценки уровня дохода: с 23 до 6% уменьшилась доля наиболее обеспеченных семей, что может быть связано с увеличением доли многодетных семей (табл. 1).
Увеличение среднего возраста матери – общероссийская тенденция, которая фикси-
Таблица 1. Социально-демографический портрет семей новорожденных, % от числа опрошенных соответствующих когорт
Наибольшее сходство социально-демографических характеристик и условий жизни наблюдается для когорт 2014 и 2020 гг. р. Учитывая это, проведем их более подробный сравнительный анализ.
В когорте 2020 года преобладали семейные пары, состоящие в официально зарегистрированном браке: от 70% в Череповце до 83% в районах области. Значительной была и доля женщин, проживающих совместно с партнером без регистрации брака: от 14% в Вологде до 19% в Череповце (рис. 2). Этот фактор, вероятно, повлиял на отношение пар к планированию семьи. Среди сожительствующих пар 72% отметили, что планировали беременность, 25% указали, что
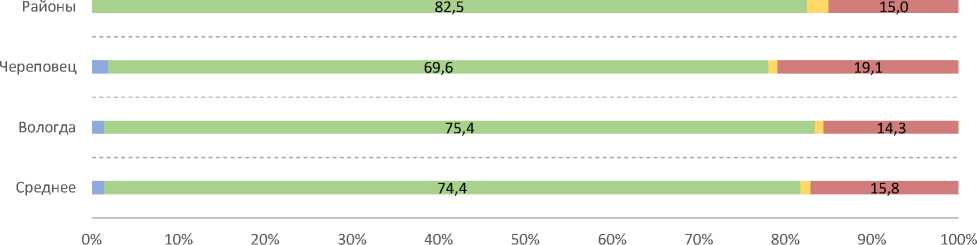
■ Нет ответа
■ Состою в зарегистрированном браке и проживаю совместно с мужем
Состою в зарегистрированном браке и не проживаю совместно с мужем
■ Совместное проживание с отцом ребенка без регистрации брака
Рис. 2. Распределение ответов респондентов на вопрос «Укажите Ваше семейное положение», % от числа опрошенных
Источник здесь и далее (если не указано иное): данные когортного мониторингового исследования «Изучение условий формирования здорового поколения», 2020 год.
беременность была случайной, но ее решили сохранить. Законные супруги более осознанно подошли к планированию семьи: 80% замужних женщин ответили, что ребенок появился в результате совместного решения, принятого до наступления беременности. Случайной назвали беременность только 15% респондентов данной категории.
Для сравнения, в когорте семей с детьми 2014 года рождения в зарегистрированном браке проживали 73% родителей, еще 19% сожительствовали, 5% женщин не были замужем и не проживали с партнером, по 0,5% респондентов не проживали с законным супругом или были в разводе. Большинство (68%) отметили, что появление ребенка стало результатом совместного с партнером решения. Эти данные свидетельствуют о том, что в регионе большинство рождений происходят у семейных пар, состоящих в зарегистрированном браке. Это характеризует ситуацию как благополучную для развития и воспитания подрастающих поколений.
Преобладание среди родителей новорожденных детей супружеских пар характерно и для Вологодской области в целом. В 2018 году доля таких рождений составила 74%, в 2014 году – 73,3%10, это подтверждает репрезентативность данных монито- рингового исследования относительно населения региона.
Большинство детей когорты 2020 года родились у женщин, которые уже имели одного или нескольких старших детей (62%). Доля многодетных семей в когорте составила 20%. Первыми в своих семьях стали 38% детей. Для сравнения, в 2014 году большинство родившихся детей оказались первенцами – 52%, еще 37% имели старшего брата или сестру, доля многодетных семей в когорте была существенно ниже – 12%. Следует отметить, что и средний возраст матери в новой когорте заметно выше, чем в предшествующей: 31 год в 2020 году и 29 лет в 2014 году. Эти данные свидетельствуют, что тенденция реализации отложенных рождений высокой очередности в семьях сохраняется, подтверждая актуальность и востребованность пронаталистских мер, принятых на региональном и федеральном уровнях [17].
Материальное благосостояние семей с новорожденными в 2020 году было несколько хуже по сравнению с когортой 2014 года. Величина среднемесячного дохода в расчете на одного члена семьи равнялась в 2014 году 15759,0 руб., а в 2020 году после приведения в сопоставимые цены 2014 года – 13764,5 руб. (17968,0 руб. в текущих ценах 2020 года).
Таблица 2. Распределение ответов респондентов на вопрос «Пожалуйста, отметьте, какая часть доходов Вашей семьи тратится на …?» (средняя доля от всего дохода семьи), %
|
Статья расходов семейного бюджета |
Семьи, где есть ипотечный кредит |
Семьи без ипотечного кредита |
|
Питание |
36 |
50 |
|
Ипотека, кредит |
27 |
0 |
|
Обязательные выплаты (коммунальные платежи, детский сад) |
16 |
22 |
|
Непродовольственные товары |
12 |
16 |
|
Прочее |
9 |
12 |
|
Среднемесячный доход на одного члена семьи, руб. |
19987 |
16997 |
При этом доля семей, оценивших свои доходы как «достаточные для нормальной жизни» или «достаточные при определенных условиях», составила 48% в 2020 году и 59% в 2014 году. Доля затрат на питание остается наиболее высокой в структуре расходов семей с детьми: 40% в 2020 году и 53% в 2014 году.
Заметные коррективы в структуру семейных расходов вносит наличие долга по ипотечному кредиту. Это обременение есть у 67% семей с новорожденными детьми. В среднем на погашение кредита уходит 27% совокупных доходов семей. При этом используются стратегии экономии средств на обязательных выплатах, приобретении продуктов питания и непродовольственных товаров. В то же время величина среднемесячного душевого дохода в семьях, выплачивающих ипотеку, выше, чем в семьях без ипотечного кредита (почти на 3000 рублей). Это указывает на существование определенного уровня дохода, при котором семьи готовы брать ипотеку (табл. 2).
Учитывая приведенные выше данные, можно говорить о том, что жилищные условия большинства семей с новорожденными детьми можно назвать благоприятными лишь условно, т. к. квартиры, приобретенные ими в ипотеку, на момент опроса оставались собственностью банков. В собственной квартире проживали 41,4% семей когорты 2020 года, тогда как еще 30,9% выплачивали за кварти- ры, в которых проживали, ипотечный кредит. В съемном жилье проживали 12,9% семей. Эти данные указывают на необходимость пролонгирования мер, направленных на поддержку семей с детьми в регионе. Особенно это касается программы «материнский капитал», поскольку большинство семей области в 2019 году (86%), по данным статистики, направили денежные средства этой программы на решение жилищного вопроса11.
Взаимосвязь здоровья новорожденных когорты 2020 г. р. и здоровья их матерей
На предшествующих этапах мониторингового наблюдения были выявлены ключевые факторы здоровья новорожденных. Среди них лидирующую позицию занимают здоровье матери, характер протекания родов, наличие анемии во второй половине беременности [15; 16; 18]. Учитывая, что новая когорта семей имеет наиболее сходные характеристики и условия жизни с когортой 2014 года, именно на их примере мы рассматривали здоровье новорожденных и вопросы доступности и качества медицинской помощи.
В трудах отечественных авторов была показана значимая роль образования матери для здоровья новорожденного. Так, в работе В.М. Андреева обосновано, что образовательные различия матерей выступают фактором дифференциации младенческой смертности [19]. Мы сопоставили уровень образования матерей и здоровье новорож- денных. Анализируемыми переменными выступали наличие или отсутствие у матери высшего образования и наличие у ребенка проблем со здоровьем (табл. 3).
В новой когорте в целом на 2% снизилась доля женщин с высшим образованием по сравнению с когортой 2014 года. Представленное выше распределение свидетельствует, что в отличие от предыдущего среза данных в 2020 году наличие высшего образования у матери не было связано с меньшим риском отклонений в здоровье новорожденного. Вероятно, это обусловлено тем, что средний возраст в группе женщин с высшим образованием составил 32,5 года (в когорте 2014 года – 26,1 года), а среди женщин без высшего образования на 3 года меньше – 29,4 года (в когорте 2014 года – 20,7 года). Учитывая, что беременных женщин в возрасте от 30 лет и старше врачи относят к группе риска [20], можно предположить, что в данном случае фактор здоровья матери оказал на здоровье новорожденных более сильное влияние, чем уровень образования.
Чтобы проверить данное предположение, сопоставим здоровье матерей и их новорожденных детей по признаку наличия его нарушений. О плохом здоровье матерей будем говорить в том случае, если у них имеется одно или несколько хронических заболеваний. О здоровье новорожденных, как и в предыдущем сопоставлении, – на основании ответов врачей о наличии или отсутствии отклонений в здоровье. В 2014 году 80% респондентов отметили, что не имеют хрони- ческих заболеваний. У большинства женщин этой группы родились полностью здоровые дети (86%). Однако и в группе женщин с плохим состоянием здоровья большинство новорожденных не имели нарушений здоровья (83%). В когорте 2020 года рождения доля здоровых матерей была заметно ниже – только 65%. Среди них у 82% женщин родились здоровые дети. У здоровых матерей этот показатель был выше всего лишь на 2 п. п. Если сопоставлять данные по двум когортам, то риск для здоровья новорожденных, связанный с наличием у матери хронических заболеваний, практически не различается (табл. 4).
Помимо наличия у матери хронических и наследственных заболеваний на здоровье новорожденного оказывает влияние течение беременности и родов. В когорте 2020 года среди респондентов имели анемии в первой половине беременности 9,5% женщин, во второй половине – 27,4%. Распространенной проблемой был токсикоз. В первой половине беременности его перенесли 43%, а во второй половине – 55% респондентов. Наиболее распространенными осложнениями родов выступали потребность в кесаревом сечении (29%) и родовая слабость (9,5%). Здоровье и физическое развитие новорожденных оказывались лучше в том случае, когда роды протекали без осложнений. У младенцев, рожденных естественным путем, показатели роста, веса и здоровья по шкале Апгар были лучше, чем у рожденных с применением кесарева сечения (табл. 5).
Таблица 3. Образование матерей и здоровье новорожденных*
|
Высшее образование у матери ребенка |
Когорта 2014 г. р. |
Когорта 2020 г. р. |
||
|
у детей есть нарушения здоровья |
у детей нет нарушений здоровья |
у детей есть нарушения здоровья |
у детей нет нарушений здоровья |
|
|
Есть |
158 (45%)** |
164 (43%) |
||
|
20 (13%)*** |
138 (87%) |
30 (18%) |
134 (82%) |
|
|
Нет |
191 (55%) |
214 (57%) |
||
|
32 (17%) |
159 (83%) |
33 (15%) |
181 (85%) |
|
|
* В когорте 2020 года ответы на вопрос о наличии у ребенка каких-либо отклонений в здоровье есть для 378 детей из 379 участвовавших в опросе; в когорте 2014 года на аналогичный вопрос ответили 349 респондентов из 370. ** Приведено число и доля в выборке респондентов, имеющих или не имеющих высшего образования. *** Приведено число и доля детей, имеющих или не имеющих нарушения здоровья, родившихся у матерей с высшим образованием или без него. |
||||
Таблица 4. Здоровье матерей и новорожденных*
|
Хронические заболевания у матери ребенка |
Когорта 2014 г. р. |
Когорта 2020 г. р. |
||
|
у детей есть нарушения здоровья |
у детей нет нарушений здоровья |
у детей есть нарушения здоровья |
у детей нет нарушений здоровья |
|
|
Есть |
70 (20%)** |
131 (35%) |
||
|
12 (17%)*** |
58 (83%) |
23 (18%) |
108 (82%) |
|
|
Нет |
279 (80%) |
247 (65%) |
||
|
40 (14%) |
239 (86%) |
40 (16%) |
207 (84%) |
|
|
* В когорте 2020 года ответы на вопрос о наличии у ребенка каких-либо отклонений в здоровье есть для 378 детей из 379 участвовавших в опросе; в когорте 2014 года на аналогичный вопрос ответили 349 респондентов из 370. ** Приведено число и доля в выборке респондентов, имеющих или не имеющих высшего образования. *** Приведено число и доля детей, имеющих или не имеющих нарушения здоровья, родившихся у матерей с высшим образованием или без него. |
||||
Таблица 5. Здоровье, вес и рост новорожденных в зависимости от характера родов
|
Показатель |
Естественные роды |
Кесарево сечение |
Роды с осложнениями |
Роды без осложнений |
|
Вес, г |
3426,1 |
3305,2 |
3346,8 |
3429,9 |
|
Рост, см |
52,6 |
51,8 |
52,3 |
52,5 |
|
Оценка по Апгар на 1-й минуте жизни |
8,3 |
8,0 |
8,0 |
8,4 |
|
Оценка по Апгар на 5-й минуте жизни |
9,1 |
9,0 |
9,0 |
9,1 |
Здоровье детей когорты 2020 года рождения в целом было таким же, как здоровье родившихся в 2014 году. Среди детей младшей когорты не имели нарушений при рождении 83%, а в старшей доля здоровых составляла 84%. Сопоставим наиболее распространенные проблемы со здоровьем у новорожденных рассматриваемых когорт (табл. 6).
Как видно из приведенных данных, разнообразие нарушений здоровья выше в когорте детей, рожденных в 2014 году. При этом наиболее распространенными среди них были такие проблемы, как задержка внутриутробного развития (3%), кефалогематомы (2%) и неонатальная желтуха (2%). В когорте детей 2020 года рождения неонатальная желтуха стала наиболее распространенным нарушением здоровья в первые 7 дней жизни (зафиксирована у 5% детей). Также в новой когорте намного чаще встречались недоношенность новорожденных: у 4,5% против 1,6% среди детей когорты 2014 года рождения; пороки и нарушения со стороны сердечно-сосудистой системы, дыхательные расстройства. Реже представлены такие проблемы, как задержка внутриутробного развития, перинатальное поражение центральной нервной системы, синдром церебральной возбудимости, гипогликемия. Такие нарушения, как асфиксия, анемия, гемолитическая болезнь по АВО-системе, гипербилирубинемия, гипоксия, перелом ключицы, встречались одинаково в обеих когортах.
В новой когорте наблюдается более высокая доля детей, зачатых посредством экстракорпорального оплодотворения (ЭКО): 5,5% по сравнению с 1,1% в 2014 году. В связи с ростом популярности данной процедуры среди женщин актуальность приобретает анализ течения беременности, родов и здоровья таких детей в сравнении с новорожденными, зачатыми естественным путем [21]. В когорте 2014 г. р. у четверых детей, зачатых в результате ЭКО, в первую неделю жизни нарушений здоровья выявлено не было. В новой когорте не имели нарушений здоровья при рождении и в первые 7 дней жизни только 62% детей (13 из 21), зачатых путем ЭКО. Среди проблем, которые встречались в
Таблица 6. Распространенность нарушений здоровья у новорожденных*, % от численности соответствующих когорт
Причины такого положения относительно здоровья новорожденных двух рассматриваемых групп могут скрываться в состоянии здоровья и возрасте матерей. Так, в исследовании эстонских авторов (Rahu K. et al., 2019) было показано, что связь между неблагоприятными исходами беременности и родов и использованием ЭКО ослабевает при учете фактора возраста матери [22]. Среди участниц нашего исследования к процедуре ЭКО обратились 17 женщин в возрасте от 29 до 39 лет. Хронические болезни в анамнезе отмечены у 6 женщин, причем у двух респондентов сочетались три диагноза, еще у двух – четыре хронических заболевания. У пяти респондентов присутствовал диагноз «бесплодие», что могло послужить непосредственным поводом для обращения к вспомогательным репродуктивным технологиям. Среди этих женщин одна также указала на проблему бесплодия у отца ребенка. Болезни в период беременности перенесли 14 респондентов из 17. В первой половине беременности анемия отмечалась у одной женщины, токсикоз – у пяти. Во второй половине беременности анемию диагностировали у 9, токсикоз – у одной из женщин. С осложнениями во время родов столкнулись 16 из 17 респондентов. Экстренное кесарево сечение делали матерям двух двоен, у одной из них наблюдалась тяжелая преэклампсия.
Большинство детей появились на свет после применения кесарева сечения (экстренного в 9 случаях из 16), только 5 женщин родили самостоятельно. Среди эко-новорожденных были четыре двойни, что заметно превышает частоту многоплодных родов при естественном зачатии: двойни родились у 24% эко-матерей и только у 1% женщин, не пользовавшихся вспомогательными репродуктивными технологиями (ВРТ). Согласно статистическим данным, двойни составляли всего 1,2% родов в России в 2018 году13. Ученые отмечают, что многоплодие может быть основной причиной более низких показателей физического развития детей (гестационный возраст, вес, длина тела), рожденных с применением ВРТ [23]. В нашем исследовании дети, рожденные в составе двоен, имели более низкие оценки здоровья по шкале Апгар, чем родившиеся при одноплодных родах. На первой минуте средняя оценка для них составляла для вторых детей 7,25 балла, а для первых из двойни – 7,5 балла, на пятой минуте – 8 и 8,25 балла соответственно. Показатели для одноплодных родов достигали на первой минуте 8,2 балла, на пятой минуте – 9 баллов. Учитывая, что многоплодные роды (в том числе рождение в составе двойни) выступают фактором риска для здоровья матери и ее детей [24; 25], ведение беременности, инициированной применением ВРТ, требует особого контроля со стороны медицинского персонала [26; 27].
Распределение новорожденных по полу оказалось следующим: 49,6% (188 человек) составили мальчики, 50,4% (191 человек) – девочки. Средние показатели веса и роста при рождении имели гендерную дифференциацию, мальчики были крупнее и тяжелее девочек: средний вес 3489 г против 3293, средний рост – 53 см против 52. На указанные параметры заметное влияние оказало рождение детей в составе двоен. Из шести двоен две пары составляли братья, две пары – сестры, еще две пары были смешанными (брат и сестра). В пяти из этих ше-
Таблица 7. Параметры физического развития детей, рожденных в составе двоен в 2020 году
Качество и доступность медицинской помощи в оценках женщин
Медицинский фактор играет ведущую роль в сохранении здоровья беременных женщин и новорожденных. Своевременное выявление рисков осложнений беременности и родов напрямую зависит от уровня доступности и качества медицинского наблюдения, лабораторно-диагностических обследований.
Большинство респондентов (93%) в 2020 году своевременно обратились к врачу за подтверждением беременности. В среднем по когорте беременность подтверждалась на сроке 7,23 недели. Только 3% женщин указали, что срок беременности на момент ее подтверждения превышал 12 недель. Среди причин позднего обращения они отметили неосведомленность о факте своей беременности (36%), о необходимости более раннего обращения к врачу (27%), уверенность в том, что более раннее обращение было нецелесообразно (9%), а также низкую доступность акушерско-гинекологической помощи (9%). В целом представленное распределение демонстрирует, что большинство женщин проявили высокую медицинскую активность и готовность выполнять врачебные рекомендации по поводу ведения беременности. Действительно, абсолютное большинство женщин (76%) отметили, что выполняли все плановые мероприятия во время беременности, остальные – часть этих мер. Недисциплинированных женщин, которые не выполнили ни одного планового мероприятия, в когорте выявлено не было. При этом раннее обращение за подтверждением беременности и последовательное выполнение всех плановых мероприятий, как правило, сочетались.
Большинство опрошенных (77%) отметили, что в период беременности наблюдались в женской консультации, доля клиенток частных клиник составила 6%. В частные клиники будущие мамы обращались за платными анализами и прохождением УЗИ-диагностики, тогда как в остальном ведение беременности проводилось в женской консультации. Отмечена существенная территориальная дифференциация по обращаемости в частные клиники. В районных центрах ни один из респондентов не выбрал этот способ ведения беременности, что может быть обусловлено отсутствием подходящих организаций. При этом в Вологде обращение в частную клинику предпочли почти 10% женщин. В Череповце доля существенно ниже – менее 2% участниц обследования (рис. 3).
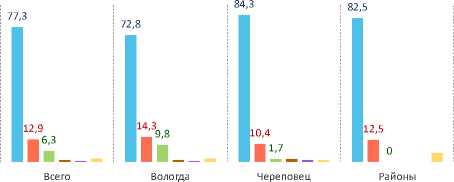
■ В женской консультации
■ В женской консультации, но делала платные анализы и УЗИ-диагностику
В частной медицинской клинике
■ В женской консультации и в частной медицинской клинике
■ Нигде не наблюдалась
Не ответили
Рис. 3. Распределение ответов женщин на вопрос «Укажите, пожалуйста, где Вы наблюдались в период беременности», % от числа опрошенных
Оценки качества медицинского предродового наблюдения выше для частного сектора, чем для государственного. Женщины, которые совмещали ведение беременности в консультации и в частной клинике, высоко оценили качество услуг в последней и, напротив, критически отозвались о качестве услуг в государственном учреждении. Почти все клиентки частных клиник остались довольны качеством обслуживания (96%), тогда как доля одобрительных отзывов о государственных консультациях была заметно ниже (76%; табл. 8).
О высокой доступности медицинской помощи и готовности женщин выполнять рекомендации по ведению беременности свидетельствует показатель охвата респондентов пренатальной диагностикой. Ее прошли 84% женщин, наблюдавшихся исключительно в женской консультации, и 92% клиенток частных медицинских клиник.
Оценивая различные стороны медицинского наблюдения беременности, женщины чаще положительно отзывались относительно возможности своевременной госпитализации, доступности своевременной квалифицированной акушерско-гинекологической помощи, возможности своевременно пройти лабораторно-диагностическое обследование. Наибольшая доля негативных оценок получена относительно обеспечения необходимыми лекарственными препаратами и медицинскими средствами, доступности консульта- ций врачей-специалистов, а также информации по вопросам подготовки к родам (табл. 9).
В наибольшей мере возможность выбора роддома была реализована респондентами, проживающими в областной столице, в наименьшей – жительницами районных центров. Ведущим критерием выбора роддома в Вологде выступал уровень квалификации медицинского персонала (отметили 56% респондентов), в Череповце женщины предпочитали ориентироваться на рекомендации знакомых (42%), а в районах более чем для половины женщин (52%) выбор предопределялся территориальным прикреплением к роддому.
Уровень удовлетворенности опрошенных медицинским сопровождением в роддоме можно назвать высоким. Полностью удовлетворены услугами роддомов 80% женщин, 16% отметили частичную удовлетворенность, только 0,5% остались недовольны.
Несмотря на сложную эпидемиологическую обстановку в регионе весной 2020 года в связи с угрозой распространения коронавирусной инфекции (COVID-19), ни одного случая данного заболевания среди участниц мониторинга выявлено не было. В то же
Таблица 8. Оценка респондентами качества медицинского предродового наблюдения в частных и государственных организациях, % от числа опрошенных соответствующих категорий
|
Оценка качества медицинского предродового наблюдения |
Категория респондентов |
||
|
наблюдались только в консультации |
наблюдались и в консультации, и в частной клинике |
наблюдались в консультации, но делали платные анализы и УЗИ в частной клинике |
|
|
Женская консультация |
|||
|
Хорошее |
76,1 |
0 |
49,0 |
|
Удовлетворительное |
17,4 |
75,0 |
40,8 |
|
Плохое |
1,4 |
25,0 |
4,1 |
|
Очень плохое |
0,3 |
0 |
2,0 |
|
Затруднились ответить |
4,8 |
0 |
4,1 |
|
Частная медицинская клиника |
|||
|
наблюдались в частной медицинской клинике |
наблюдались и в консультации, и в частной клинике |
наблюдались в консультации, но делали платные анализы и УЗИ в частной клинике |
|
|
Хорошее |
95,8 |
100,0 |
30,6 |
|
Удовлетворительное |
0 |
0 |
4,1 |
|
Плохое |
0 |
0 |
0 |
|
Очень плохое |
0 |
0 |
0 |
|
ЗО |
4,2 |
0 |
65,3 |
Таблица 9. Распределение ответов респондентов на вопрос
«Оцените, пожалуйста, степень доступности для Вас нижеперечисленных обстоятельств, связанных с организацией медицинского наблюдения в период настоящей беременности», % от числа опрошенных в 2020 году
Следует отметить ряд изменений в текущей ситуации с доступностью и качеством медицинской помощи для беременных женщин в регионе относительно ситуации шестилетней давности. Первое изменение касается увеличения обращений беременных женщин к услугам частных клиник. В 2014 году в них наблюдались всего 4% участниц мониторинга, что на 2 п. п. меньше, чем в текущей когорте. Второе – снижение оценок, касающихся доступности медицинского сопровождения беременности. Наиболее существенно сократилась доля женщин, высоко оценивших доступность консультаций врачей-специалистов (на 17,7 п. п.), информации по вопросам подготовки к родам (на 17,6 п. п.) и уходу за новорожденным (на 14,3 п. п.). Заметно уменьшилась и доля опрошенных, высоко оценивших возможность прохождения
Таблица 10. Доля женщин, высоко оценивших степень доступности обстоятельств, связанных с организацией медицинского наблюдения в период беременности, % от числа опрошенных в 2014 и 2020 гг.
Третье изменение, по сравнению с ситуацией 2014 года, связано с увеличением на 2 п. п. доли женщин, своевременно обратившихся за подтверждением беременности в женскую консультацию (в 2014 году – 91% участниц обследования). Четвертое изменение заключается в росте показателя, отражающего удовлетворенность качеством предродового наблюдения в женской консультации. Если в 2014 году его оценили как хорошее 60% респондентов, то в 2020 году их доля увеличилась до 66%. В частном секторе качество услуг, по всей видимости, также возросло: доля женщин, высоко его оценивших, в 2020 году составила 96%, что на 10 п. п. выше, чем в 2014 году. По всей видимости, сложные эпидемиологические условия весной 2020 года практически не отразились на качестве медицинских услуг для беременных женщин.
Выводы
Выполненное исследование позволяет утверждать, что в регионе остаются востребованными меры, направленные на стимулирование рождений высоких порядков. По сравнению с ситуацией шестилетней давности среди семей с новорожденными, принявшими участие в мониторинге, заметно выше стала доля многодетных (на 8%). Увеличилась также и доля детей, рожденных благодаря использованию технологии экстракорпорального оплодотворения (ЭКО). Несмотря на то что антропометрические данные и показатели здоровья таких детей уступают показателям, характерным для детей, зачатых естественным путем, эта технология в перспективе будет вносить заметный вклад в восстановление и реализацию репродуктивного потенциала населения региона. В целом увеличение на два года среднего возраста матери в когорте 2020 года по сравнению с когортой 2014 года практически не отразилось на здоровье новорожденных. Распространенность его основных нарушений была сопоставима для обеих когорт.
Удовлетворенность участниц мониторингового исследования качеством и доступностью медицинских услуг в женских консультациях и роддомах в 2020 году была достаточно высокой. Упомянутые ими проблемы с госпитализацией в родильное отделение связаны, в основном, с организацией карантинных мероприятий из-за угрозы распространения COVID-19, однако эти случаи единичны. В целом пандемия и введенные карантинные мероприятия практически не отразились на качестве медицинских услуг для беременных женщин на этапах предродового наблюдения и сопровождения родов. В то же время доступность ряда обстоятельств медицинского сопровождения беременности, по оценкам участниц мониторинга, в 2020 году была ниже, чем в 2014 году. Основными вызовами для системы родовспоможения в регионе на текущий момент выступают совершенствование порядка оказания медицинской помощи при родах с осложнениями, а также ведение многоплодных беременностей и выявление беременных женщин групп риска.
Таким образом, теоретическая новизна выполненного исследования состоит в адаптации методики когортного мониторингового наблюдения здоровья детей к работе в условиях действия карантинных мероприятий, связанных с пандемией COVID-19. Практическая значимость полученных результатов соотносится с возможностью использования данных о здоровье новорожденных и их матерей, о доступности и качестве предоставленных им медицинских услуг для совершенствования региональной политики в интересах указанных категорий населения.
Список литературы "Дети пандемии": здоровье младенцев, рожденных в 2020 году
- Доброхлеб В.Г. Старение населения России: региональный аспект // Вопросы территориального развития. 2018. № 4 (44). DOI: 10.15838/tdi.2018.4.44.4
- Калачикова О.Н., Шабунова А.А. Репродуктивное здоровье и поведенческие факторы его формирования (на материалах социологического исследования в Вологодской области) // Проблемы развития территории. 2016. № 1 (81). С. 115–129.
- Паскарь С.С., Калугина А.С. Современные тенденции позднего материнства // Рос. вестн. акушера-гинеколога. 2018. Т. 18. № 3. С. 9–12. DOI: 10.17116/rosakush20181839-12
- Результативность применения вспомогательных репродуктивных технологий, проведенных в рамках программы обязательного медицинского страхования / С.И. Елгина [и др.] // Мать и дитя в Кузбассе. 2019. № 2 (77). С. 20–23.
- Русанова Н.Е., Гордеева В.Л. Вспомогательные репродуктивные технологии: потребности и регулирование при низкой рождаемости // Народонаселение. 2016. № 3 (73). С. 34–46.
- Исупова О.Г. Вспомогательные репродуктивные технологии: новые возможности // Демографическое обозрение. 2017. Т. 4. № 1. С. 35–64.
- Moreno-Sepulveda J., Checa M.A. Risk of adverse perinatal outcomes after oocyte donation: a systematic review and meta-analysis. Journal of Assisted Reproduction and Genetics, 2019, vol. 36, pp. 2017–2037. DOI: 10.1007/s10815-019-01552-4
- Qin J., Sheng X., Wu D. [et al.]. Adverse obstetric outcomes associated with in vitro fertilization in singleton pregnancies: A prospective cohort study. Reproductive Sciences, 2017, vol. 24, pp. 595–608. DOI: 10.1177/1933719116667229
- Luke B., Brown M.B., Wantman, E. [et al.]. Risk of prematurity and infant morbidity and mortality by maternal fertility status and plurality. Journal of Assisted Reproduction and Genetics, 2019, vol. 36, pp. 121–138. DOI: 10.1007/s10815-018-1333-z
- Kinsey K.E., Ganz E., Khalil S. [et al.]. Intraoperative coagulopathy during cesarean section as an unsuspected initial presentation of COVID-19: a case report. BMC Pregnancy Childbirth, 2020, vol. 20, no. 481. DOI: 10.1186/s12884-020-03140-2
- Diriba K., Awulachew E., Getu E. The effect of coronavirus infection (SARS-CoV-2, MERS-CoV, and SARS-CoV) during pregnancy and the possibility of vertical maternal–fetal transmission: a systematic review and meta-analysis. European Journal of Medical Research, 2020, vol. 25 (39). DOI: 10.1186/s40001-020-00439-w
- Wang S., Zhou X., Lin X. [et al.]. Experience of clinical management for pregnant women and newborns with novel coronavirus pneumonia in Tongji hospital, China. Current Medical Science, 2020, vol. 40, pp. 285–289. DOI: 10.1007/s11596-020-2174-4
- Du Y., Wang L., Wu G. [et al.]. Anesthesia and protection in an emergency cesarean section for pregnant woman infected with a novel coronavirus: case report and literature review. Journal of Anesthesia, 2020, vol. 34, pp. 613–618. DOI: 10.1007/s00540-020-02796-6
- Мескина Е.Р. Предварительный клинико-эпидемиологический анализ первых 1000 случаев COVID-19 у детей в Московской области // Журн. микробиологии, эпидемиологии и иммунобиологии. 2020. № 97 (3). С. 202–215. DOI: https://doi.org/10.36233/0372-9311-2020-97-3-2
- Шабунова А.А., Морев М.В., Кондакова Н.А. Здоровье детей: итоги пятнадцатилетнего мониторинга: монография. Вологда: ИСЭРТ РАН, 2012. 262 с.
- Тихомирова Т.М., Тихомиров Н.П. Оценка результативности программы материнского капитала в регионах России // Федерализм. 2020. № 1 (97). С. 5–26. DOI: 10.21686/2073-1051-2020-1-5-26
- Шабунова А.А. Двадцать лет мониторинга детского здоровья: организация, результаты, выводы // Экономические и социальные перемены: факты, тенденции, прогноз. 2015. № 2 (38). С. 116–128.
- Шабунова А.А., Кондакова Н.А. Условия жизни семей с новорожденными детьми и факторы формирования здоровья в детстве // Социол. исслед. 2017. № 3 (395). С. 106–114.
- Андреев В.М. Неравенство в младенческой смертности среди населения современной России // Вопросы статистики. 2020. № 27 (2). С. 48–62.
- Клинические особенности течения беременности, родов, послеродового периода и состояния новорожденных в разных возрастных группах женщин / И.И. Иванов [и др.] // Тавр. мед.-биол. вестн. 2017. Т. 20. № 2-2. С. 41–45.
- Дикусарова С.Н., Платонова Е.М., Хилобок-Яковенко Е.В. Перинатальные исходы многоплодной беременности после оплодотворения in vitro и при спонтанных беременностях // Перинатология и педиатрия. 2018. № 1 (73). С. 70–73. DOI: 10.15574/PP.2018.73.70
- Rahu K., Allvee K., Karro H. [et al.]. Singleton pregnancies after in vitro fertilization in Estonia: a register-based study of complications and adverse outcomes in relation to the maternal socio-demographic background. BMC Pregnancy Childbirth, 2019, vol. 19, no. 51. DOI: 10.1186/s12884-019-2194-x
- Da Silva S.G., da Silveira M.F., Bertoldi A.D. [et al.]. Maternal and child-health outcomes in pregnancies following Assisted Reproductive Technology (ART): a prospective cohort study. BMC Pregnancy Childbirth, 2020, vol. 20, no. 106. DOI: 10.1186/s12884-020-2755-z
- Перинатальные исходы беременности двойней / Сибагатова Л.Р. [и др.] // Лечение и профилактика. 2019. Т. 9. № 3. С. 5–10.
- Особенности течения беременности, родов и перинатальные исходы у беременных с монохориальной и бихориальной многоплодной беременностью / М.Я. Камилова [и др.] // Вестн. последипломного образования в сфере здравоохранения. 2017. № 1. С. 22–26.
- Предикторы невынашивания при многоплодной беременности / С.В. Баринов [и др.] // Медицинский совет. 2020. № 3. С. 144–150. DOI: 10.21518/2079-701X-2020-3-144-150
- Папышева Е.И., Караганова Е.Я., Бреусенко Л.Е. Проблема многоплодной беременности при лечении бесплодия методами вспомогательных репродуктивных технологий // Акушерство и гинекология. 2019. № 5. С. 137–143. DOI: 10.18565/aig.2019.5.137-143


