Диагностическая ценность компьютерной томографии тазобедренного сустава у детей при врожденном вывихе бедра
Автор: Шевцов В.И., Макушин В.Д., Тепленький М.П., Митина Ю.Л., Нецветов П.В.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2007 года.
Бесплатный доступ
Представлены результаты предоперационного томографического обследования 36 детей с врожденным подвывихом и вывихом бедра. Компьютерная томография позволяет получить четкие объемно-пространственные представления о структурных анатомических нарушениях компонентов тазобедренного сустава и характере их соотношений. Полученная информация расширяет возможности в плане предоперационного проектирования реконструктивного вмешательства у пациентов с врожденным вывихом бедра
Компьютерная томография, врожденный вывих бедра
Короткий адрес: https://sciup.org/142120978
IDR: 142120978
Diagnostic value of the hip computer tomography in children with congenital dislocation of the hip
The results of preoperative tomographic examination of 36 children with congenital subluxation and dislocation of the hip are demonstrated. Computer tomography gives the possibility to get the precise spatial notions of structural anatomic disorders of the hip components and character of their relations. The information obtained extends possibilities of preoperative projecting reconstructive intervention in patients with congenital dislocation of the hip.
Текст научной статьи Диагностическая ценность компьютерной томографии тазобедренного сустава у детей при врожденном вывихе бедра
С целью диагностики тяжести структурных анатомических изменений в тазобедренных суставах используется компьютерная томография (КТ). Она дает возможность получить четкие объемно-пространственные представления о состоянии суставных компонентов и характере их соотношений [7]. Анализ результатов компьютерной томографии включает визуальную и количественную оценку элементов сочленения.
Компьютерная томография с двух- и трехмерной реконструкцией тазобедренного сустава выполнена у 36 пациентов (44 сустава) с врожденным подвывихом и вывихом бедра до лечения. Было обследовано 16 суставов у детей 4–6
лет, 15 суставов у детей 7-11 лет, 13 суставов у детей 12-16 лет. Исследование проводили на компьютерном томографе Somatom AR HP фирмы Siemens. По топограмме определяли границы сканирования. При подвывихе бедра проксимальный уровень соответствовал передневерхней ости подвздошной кости, при вывихе – верхнему полюсу головки бедренной кости. Дистальная граница сканирования располагалась на уровне малого вертела.
Томографическая характеристика вертлужной впадины. Глубину и ориентацию вертлужной впадины во фронтальной плоскости определяли по топограмме (рис 1).
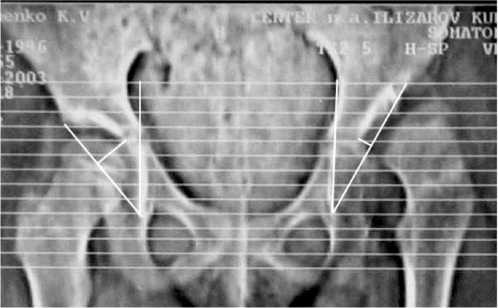
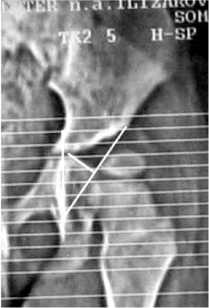
Рис. 1 Определение угла фронтальной иклинации и индекса глубины впадины: а – больная Ч., 7 лет: угол фронтальной инклинации справа 40º, слева 27º; индекс глубины впадины справа – 3,1, слева – 6,8;
б – больная А., 4 лет: угол фронтальной инклинации 36º, индекс глубины впадины справа – 3,6
б
Угол между вертикальной линией и линией, проведенной от «фигуры слезы» касательно к верхненаружному краю впадины, соответствовал вертикальной инклинации впадины. Анализ полученных результатов показал, что в младшей возрастной группе в большинстве наблюдений (14 суставов) величина угла вертикального отклонения впадины составляла 33-36º. Более выраженное снижение этого показателя (23-32º) выявлено только у детей младшего школьного (6 суставов) и старшего школьного (8 суставов) возраста. В четырех суставах у пациентов 47 лет угол вертикальной инклинации приближался к норме (37-40º).
Для оценки объема ацетабулярной ямки определяли индекс фронтальной глубины впадины. На топограмме проводили линию, соединяющую фигуру «слезы» и верхненаружный край впадины, выстраивали перпендикуляр до дна ацетабулярной ямки и вычисляли отношение длин полученных отрезков. Величину индекса 2,5-3,0 рассматривали как показатель достаточной глубины впадины. Увеличение его более 4,0 свидетельствовало о значительном уменьшении объема суставной ямки. Среди детей 3-6 лет в большинстве наблюдений (10 суставов) отмечено умеренное уплощение вертлужной впадины. В четырех случаях объем суставной ямки расценен как достаточный. У пациентов младшего школьного возраста выраженное увеличение индекса фронтальной глубины впадины (более 4,0) выявлено почти в половине наблюдений (7 суставов). В одном случае величина индекса составила 2,8. В старшей возрастной группе суставов с достаточной глубиной впадины не отмечено. В шести наблюдениях зарегистрировано значительное уплощение суставной ямки (более 4,0). У пациентов 12-16 лет при надацетабулярном и подвздошном вывихе бедра увеличение индекса фронтальной глубины впадины более 4,5 рассматривали как одно из показаний для выполнения опорной остеотомии бедренной кости.
Для характеристики положения вертлужной впадины в горизонтальной плоскости определяли угол горизонтальной инклинации впадины (ГИ) (рис. 2).
Согласно данным литературы, увеличение указанного параметра более 20 свидетельствует о неправильной ориентации впадины и недоразвитии переднего края [1, 6].
Среди детей младшего возраста нормальная величина угла ГИ определена в половине случаев. У пациентов в возрасте 7-11 лет избыточный наклон вертлужной впадины кпереди выявлен в девяти наблюдениях. В старшей возрастной группе увеличение показателя горизонтальной инклинации впадины отмечено у большинства пациентов (12 суставов).
При вывихе бедра (23 сустава) удельный вес суставов с избыточным отклонением вертлужной впадины кпереди составил 84 %. Более чем в половине наблюдений подвывиха бедра (12 суставов) выявлена нормальная ориентация впадины в горизонтальной плоскости.
Количественную оценку объема суставной ямки производили путем расчета индекса горизонтальной глубины впадины, который выполняли по сканограмме, соответствующей уровню У-образного хряща (или середине вертлужной впадины в случае его оссификации). Для этого проводили линию, соединяющую передний и задний края впадины, и выстраивали перпендикуляр до дна ацетабулярной ямки (рис. 3). Отношение длин полученных отрезков принималось за индекс глубины вертлужной впадины. Величина показателя менее 2,5 свидетельствовала о достаточном развитии впадины. Увеличение индекса глубины впадины более 3,5 соответствовало резкому уплощению ацетабулярной ямки. Величина индекса 2,53,5 оценивалась в совокупности с углом горизонтальной инклинации впадины. Увеличение угла ГИ более 20º указывает на дефицит переднего отдела суставной ямки. Величина горизонтальной инклинации менее 20º соответствовало недоразвитию заднего края впадины.
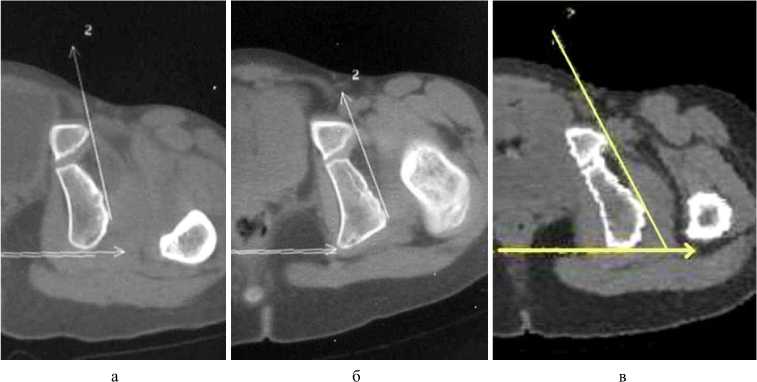
Рис. 2. Определение угла горизонтальной инклинации вертлужной впадины: а – сканограмма больной Б.: величина угла ГИ 12º; б – сканограмма больной Ч: величина угла ГИ 22º; в – сканограмма больной З., величина угла ГИ 28º
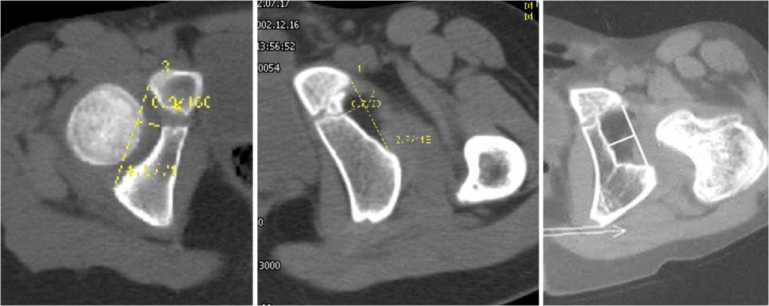
Рис. 3. Определение индекса горизонтальной глубины вертлужной впадины (ИГГВ): а – больная В., ИГГВ 2,9; б – больная З., ИГГВ 4,3; в – больной С., ИГГВ 2,2
а б в
В младшей возрастной группе достаточная глубина суставной ямки выявлена в шести суставах (4 пациента). В одном случае уменьшение глубины впадины до 2,1 сочеталось с увеличением угла ГИ до 26º. Значительное уплощение впадины отмечено в шести наблюдениях (6 суставов). Недоразвитие переднего отдела вертлужной впадины было у одного ребенка. Для больных в возрасте 7-11 лет было характерно выраженное увеличение индекса глубины впадины (8 суставов) и дефицит переднего края (4 сустава). Среди подростков выраженное уплощение впадины выявлено в 43,8 % наблюдений. В трех суставах индекс глубины впадины был меньше 2,5. Из них в двух случаях снижение указанного показателя не свидетельствовало о достаточном объеме ацетабулярной ямки, так как было обусловлено резким уменьшением сагиттального размера впадины (рис. 3, в).
Визуальную оценку характера недоразвития вертлужных впадин производили при изучении трехмерной реконструкции суставов. Анализ полученных данных позволил выделить четыре типа дефицита крыши вертлужной впадины (рис. 4) [5]. I тип – передненаружный дефицит (14 суставов); II тип – верхненаружный дефицит (6 суставов); III тип – задненаружный дефицит (2 сустава); IV тип – глобальный дефицит (22 сустава).
В младшей возрастной группе чаще наблюдался I тип (7 суставов) и II тип (6 суставов) недоразвития крыши. Глобальный дефицит вертлужной впадины выявлен в трех наблюдениях.
У детей 7-11 лет IV тип отмечен в восьми суставах с вывихом бедра. Дефицит задненаружного края впадины отмечен у двух детей, которым ранее произведены оперативные вмешательства в надвертлужной области. В остальных суставах у пациентов данной возрастной группы выявлено недоразвитие передненаружного края ацетабулярной ямки. Среди подростков IV тип крыши впадины определен в четырех суставах при подвывихе и в семи – при вывихе бедра. В двух случаях отмечен дефицит передненаружного отдела крыши впадины.
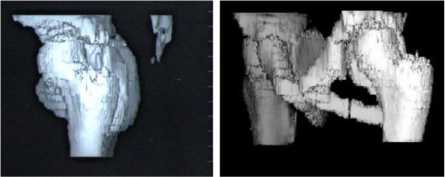
а б
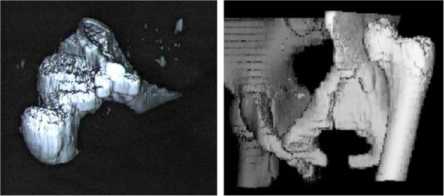
г
Рис. 4. Трехмерная реконструкция тазобедренных суставов: а больной К.: передненаружный дефицит крыши вертлужной впадины (I тип); б – больной В.: верхненаружный дефицит крыши вертлужной впадины (II тип); в больной М.: задненаружный дефицит крыши вертлужной впадины (III тип); г больной З.: глобальный дефицит крыши вертлужной впадины (IV тип)
Томографическая характеристика проксимального отдела бедра. Состояние проксимального отдела бедра оценивали путем определения показателей, характеризующих шеечнодиафизарные и шеечно-эпифизарные соотношения во фронтальной и горизонтальной плоскости [2].
Для измерения шеечно-диафизарного угла и угла Альсберга выполняли двухмерную реконструкцию «Multiplanar reconstruction» в срединной плоскости шейки бедра (рис. 5).
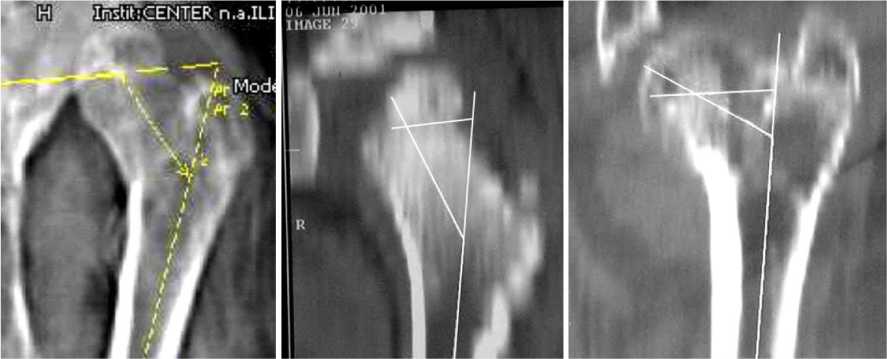
а б в
Рис. 5. Определение шеечно-диафизарного угла, угла Альсберга, фронтального шеечно-эпифизарного индекса: а – больная З.: ШДУ
138º, угол Альсберга 68º; ФЭШИ 70º; б больная А.: ШДУ 146º, угол Альсберга 82º; ФЭШИ 64º; в больная С.: ШДУ 116º, угол Альсберга 86º; ФЭШИ 30º
Анализ полученных результатов показал, что в большинстве наблюдений (13 суставов) у детей дошкольного возраста величина ШДУ превышала 130°. Значительное увеличение шеечнодиафизарного угла (более 140°) наблюдалось при подвывихе и маргинальном вывихе бедра. Среди пациентов 7-11 лет вальгусное отклонение шейки бедренной кости более 130° выявлено в половине случаев. Увеличение ШДУ более 140° отмечено в двух суставах с подвывихом бедра. У больных старшего школьного возраста преобладали суставы с нормальным показателем шеечно-диафизарного угла.
Для определения шеечно-эпифизарных соотношений во фронтальной плоскости производили измерение угла Альсберга. Поскольку величина этого параметра зависит от величины шеечно-диафизарного угла, нами введен показатель ФЭШИ (фронтальный эпифизарношеечный индекс), который определяли по разнице между величиной ШДУ и угла Альсберга. В большинстве наблюдений с вывихом бедра (21 сустав) и 12 случаях подвывиха бедра величина ФЭШИ составляла 65-80º, что свидетельствовало о нормальных шеечно-эпифизарных соотношениях (рис. 5, а). У пяти пациентов с подвывихом и в одном наблюдении маргинального вывиха бедра выявлена значительная субкапитальная вальгизация эпифиза (ФЭШИ<40º) (рис. 5, в). В остальных суставах отмечено умеренное снижение (55-60º) величины эпифизарно-шеечного индекса. Показатель ФЭШИ использовали для определения способа реконструкции проксимального отдела бедра. Уменьшение его ниже 40º рассматривали как показание для выполнения чресшеечной остеотомии бедренной кости.
Определение угла антеверзии (рис. 6) производили путем наложения сканограмм, соответствующих середине шейки и мыщелкам бедра [2, 4].
Согласно полученным данным, более чем в половине наблюдений величина угла антеверзии не превышала 40°. Значительное отклонение шейки бедра кпереди выявлено в основном у детей дошкольного возраста (7 суставов). Умеренная торсионная деформация проксимального отдела бедра (до 30°), отмеченная в семи суставах, была связана с выполненными ранее корригирующими остеотомиями бедренной кости. У двух пациентов старшего школьного возраста выявлена ретроверзия шейки бедра 5-15° (рис. 6, г).
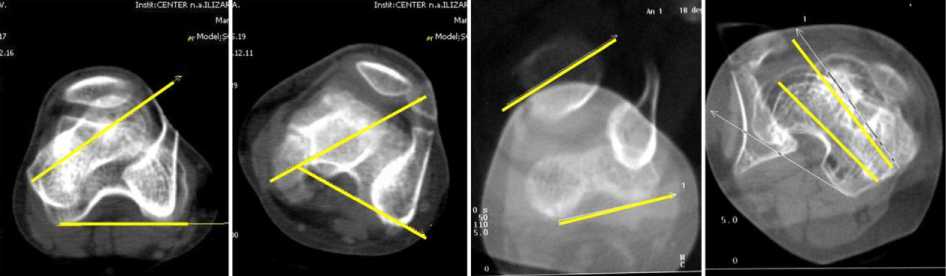
б
г
Рис 6. Определение угла антеверзии шейки бедренной кости: а больная З., угол антеверзии 35º; б – больная В., угол ан- теверзии 56º; в – больная А., угол антеверзии 18º; г – больная С., угол ретроверзии 5º
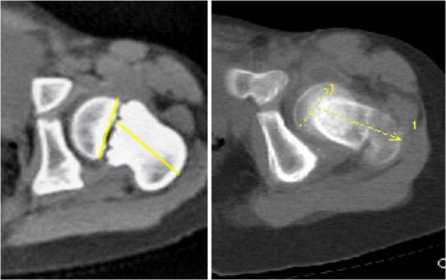
Оценка торсионной деформации проксимального отдела бедра включала определение горизонтального шеечно-эпифизарного индекса, который вычисляли путем измерения угла между поперечной осью эпифиза и осью шейки бедра1 (рис. 7). Для этого по топограмме выбирали уровни, соответствующие середине головки и середине шейки бедренной кости, и накладывали соответствующие сканограммы друг на друга.
б
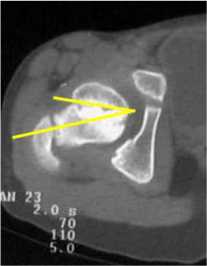
Рис 7. Определение горизонтального эпифизарношеечного индекса: а боль ной С.: ГЭШИ 76º;
б больная В.: ГЭШИ 100º;
в больная Б.: ГЭШИ 165º
в
Результаты исследований ГЭШИ выявили отклонение эпифиза от оси шейки более 15º в 17 случаях, что составило 36,2 % от количества исследованных суставов. Из них в 13 наблюдениях эпифизарно-шеечный индекс был более 105º, что свидетельствовало об отклонении головки кпереди. Указанное смещение было характерно для детей младшего возраста (5 суставов) и подростков (6 суставов). Уменьшение ГЭШИ менее 75º, указывавшее на наклон эпифиза кзади, было отмечено в четырех случаях только среди пациентов школьного возраста. Величину горизонтального эпифизарношеечного индекса учитывали при определении степени коррекции торсионной деформации проксимального отдела бедренной кости.
При наличии избыточной антеверзии и отклонения эпифиза кпереди степень коррекционного разворота определялся как разность между углом антеверзии (УА) проксимального отдела бедра пациента, величиной ГЭШИ и нормальным показателем угла антеверзии. В случае отклонения эпифиза кзади эпифизарно-шеечный индекс прибавлялся к разности между УА больного и нормальным показателем угла антевер-зии. При сочетании ретроверзии шейки и отклонения эпифиза кзади величина коррекции равна сумме указанных углов и нормального угла ан-теверзии. При отклонении эпифиза кпереди ГЭШИ вычитался из суммы угла ретроверзии и нормального показателя УА.
Томографическая характеристика соотношений компонентов тазобедренного сустава. При оценке характера соотношений суставных элементов вычисляли горизонтальный коэффициент «впадина – головка»2 (рис. 8), у пациентов с подвывихом бедра определяли степень покрытия головки крышей вертлужной впадины (СПГВ), измеряли величину дислокации головки бедренной кости, а также смещение ее в сагиттальной и фронтальной плоскостях [3].
б
Рис. 8. Определение коэффициента «головка – впадина»: а – сканограмма левого тазобедренного сустава больной З.: коэффициент «головка – впадина» 1,14; б – сканограмма правого тазобедренного сустава больной Г.: коэффициент «головка – впадина» 0,84
Коэффициент «впадина-головка» рассчитывался путем деления расстояния между передним и задним краем суставной ямки на уровне Y-образного хряща (или середины вертлужной впадины после его оссификации) на величину максимального поперечного размера головки, которые измеряются по соответствующим сканограммам. Величина указанного параметра менее 1,0 указывает на несоответствие размеров головки бедра и объема ацетабулярной ямки. В двух случаях этот показатель был меньше 1,0, что указывало на невозможность погружения головки во впадину.
Для определения показателя СПГВ по топо-грамме выбирали уровни, соответствующие середине головки и верхненаружному краю впадины, и накладывали соответствующие скано-
В.Д. Макушин, Ю.Л. Митина, М.П. Тепленький. «Способ определения величины коррекции деформации проксимального отдела бедра в горизонтальной плоскости по данным КТ» Рац. предложение № 116/2002.
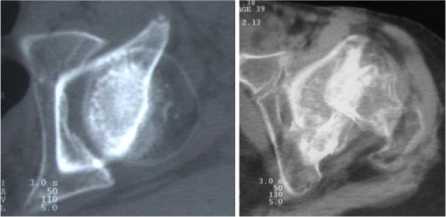
граммы друг на друга. В зависимости от сектора головки, который не покрывался крышей впадины, выделяли передний (1 сустав), наружный (13 суставов) и передненаружный (7 суставов) дефицит покрытия (рис. 9, а, б, в). После этого путем отношения размера части головки бедра, наслаивающейся на крышу впадины, к диаметру головки высчитывали показатель степени по- крытия.
б
Рис. 9. Определение степени покрытия головки крышей впадины: а – больная К.: наружный дефицит покрытия, СПГВ 62 %; больная Б.: передненаружный дефицит покрытия, СПГВ 50 %; больная С.: передний дефицит покрытия, СПГВ 75 %
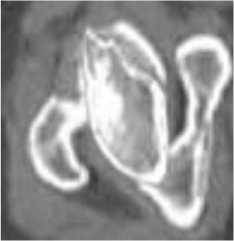
в
Результаты измерений показали, что в 14 суставах СПГВ составляла 60-70 %. Выраженный дефицит покрытия (менее 60 %) диагностирован в четырех наблюдениях. В остальных случаях степень покрытия головки крышей впадины была 75-80 %.
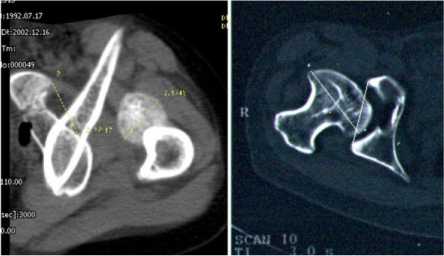
Определение величины смещения головки во всех плоскостях производили для расчета оптимальной траектории ее перемещения3. Для этого на фронтальной сканограмме определяют центр головки бедра (Х), ее диаметр и уровни сканирования, соответствующие центру головки (А) и нижнему краю вертлужной впадины (В). На уровне В находят место предполагаемого расположения головки и ее центра (Х 1 ). Из точки Х опускают перпендикуляр до уровня В. Измеряют расстояние ХХ 1 , АВ, величину угла Х 1 ХХ 2 . Величина угла Х 1 ХХ 2 соответствует установке бедра в тазобедренном суставе во фронтальной плоскости (рис. 10, а).
Выбирают аксиальные сканограммы, соответствующие уровням А и В, и накладывают их друг на друга. Определяют центр головки бедра (Y). Через U-образные хрящи, центр головки Y, пе- редний край впадины проводят три параллельные прямые. Находят место предполагаемого расположения головки после низведения. Центр ее Y1 находится на прямой, проведенной через передний край впадины. В точке Y1 выстраивают перпендикуляр, который пересекает линию, проходящую через Y, в точке Y2. Расстояние Y1Y2 соответствует величине необходимого перемещения головки кпереди (рис. 10, б).

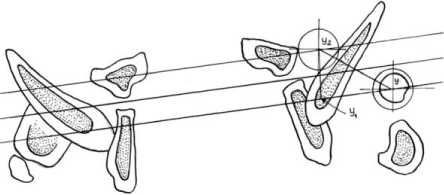
Рис. 10. а – схема определения планируемого перемещения головки бедренной кости во фронтальной плоскости; б – схема определения планируемого перемещения головки бедренной кости в сагиттальной плоскости
Установка бедра в тазобедренном суставе в сагиттальной плоскости соответствует величине угла , которая рассчитывается по формуле: tg Y Y : AB . Величину необходимо го низведения определяют Y Y YY 2 AB 2 . Предложенный способ позволяет оценить характер смещения проксимального отдела бедра относительно тазовой кости, определить величину необходимого низведения бедренной кости, оптимизировать процесс перемещения головки бедра до передненижнего края впадины. Это способствует уменьшению травматизации головки и окружающих сустав мягких тканей, сокращает длительность лечения.
В качестве примера выполнения способа приводим следующее клиническое наблюдение.
Пациентка А., 4 лет. Диагноз: врожденный вывих левого бедра, укорочение левой нижней конечности 4 см, приводяще-сгибательная контрактура левого тазобедренного сустава.
Выполнена компьютерная томография тазобедренных суставов. На фронтальной сканограмме определен центр головки бедра (Х), который соответствует уровню 5 (А). Нижний край вертлужной впадины соответствует уровню 13 (В). На уровне 13 (В) найдено место предполагаемого расположения головки и ее центр (Х2): АВ = 3,8 см, ХХ2 = 2,0 см. Угол Х2ХХ1, соответствующий установке конечности во фронтальной плоскости, равен 29 (рис. 11).
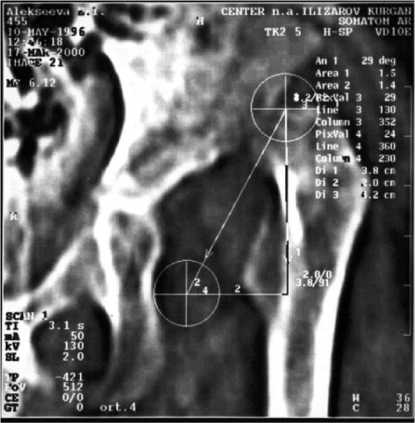
Рис. 11. Определение планируемого перемещения головки бедренной кости во фронтальной плоскости у пациентки А. до лечения
Аксиальные сканограммы (рис. 12, а, б), соответствующие уровню 5 и 14, совмещены (рис. 12, в). Центр головки бедра Y. Определено место предполагаемого расположения головки после низведения и ее центр (Y2). В точке Y2 построен перпендикуляр, который пересекает линию, проходящую через Y, в точке Y1 (рис. 12, в). Расстояние Y 1 Y 2 = 1,6 см, tg = 0,4. Угол , соответствующий установке конечности в сагиттальной плоскости, равен 27 . Величина предполагаемого низведения 4,2 см.
В операционной наложен аппарат Илизарова на тазобедренный сустав. Установка бедра: приведение 29 , разгибание 27 . В заданном положении производилось низведение бедра с темпом 1 мм в сутки в течение 44 дней. После окончания низведения выполнена компьютерная томография. На аксиальной сканограмме, соответствующей нижнему краю вертлужной впадины, визуализируется головка левого бедра, которая находится у передненижнего края вертлужной впадины (рис. 12, г).
Таким образом, дооперационное обследование на компьютерном томографе позволило уточнить степень недоразвития суставных элементов тазобедренного сочленения, оценить характер нарушенных взаимоотношений между головкой бедра и вертлужной впадиной и определить оптимальное проектирование при их реконструкции с применением аппарата Илизарова и пути для их восстановления.
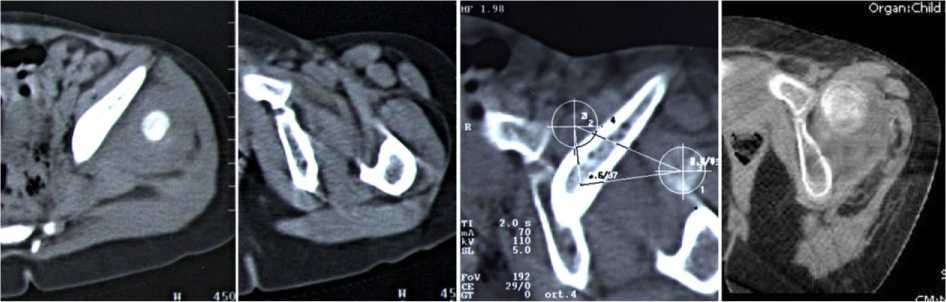
а б в г
Рис. 12. а аксиальная томограмма на уровне головки левого бедра (№ 5) пациентки А. до лечения; б аксиальная томограмма на уровне нижнего края левой вертлужной впадины (№ 13) пациентки А. до лечения; в совмещение сканограмм № 5 и № 13 и определение планируемого перемещения головки бедренной кости в горизонтальной плоскости у пациентки А. до лечения; г аксиальная томограмма на уровне нижнего края левой вертлужной впадины пациентки А. после окончания низведения


