Дифференциальная диагностика форм острой спаечной тонкокишечной непроходимости
Автор: Шаповальянц С.Г., Ларичев С.Е., Бабкова И.В., Тимофеев М.Е., Сафаров А.Н.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 3 (31), 2013 года.
Бесплатный доступ
Для улучшения результатов лечения острой спаечной тонкокишечной непроходимости (ОСТКН) был сформулирован и разработан алгоритм диагностики странгуляционной формы непроходимости, основанный на прогностической оценке рутинных клинических, лабораторных и инструментальных данных, дополненный УЗИ с допплерографией. Проведен анализ и оценены результаты обследования и лечения 125 пациентов с ОСТКН: 30 пациентов со странгуляционной 95 - с обтурационной формой. На основании разработанной прогностической системы были определены 3 прогностические группы больных - с высоким, средним и низким риском развития странгуляции. На основании проведенного исследования эффективность прогностической системы составила 93,6%. Совместное применение системы прогноза и ультразвукового исследования с допплерографией значительно повышает эффективность дифференциальной диагностики формы ОСТКН, обеспечивает своевременное выполнение оперативного вмешательства при странгуляционной непроходимости, позволяет избежать поспешных операций при обтурационной форме ОСТКН.
Спаечная тонкокишечная непроходимость, прогностическая оценка, общие методы диагностики
Короткий адрес: https://sciup.org/142211089
IDR: 142211089 | УДК: 14.01.17
Текст научной статьи Дифференциальная диагностика форм острой спаечной тонкокишечной непроходимости
Острая спаечная тонкокишечная непроходимость (ОСТКН) остается одной из самых актуальных проблем неотложной хирургии. Результаты лечения этой категории больных остаются неудовлетворительными. Послеоперационная летальность при данной патологии достигает 15–20% [1–7]. Многими авторами подчеркивается, что летальность неодинакова при различных формах ОСТКН. Особенно это касается странгуляции с некрозом кишки, длительных сроков от начала заболевания и возраста пациентов [8–12].
Выделение странгуляционной формы ОСТКН имеет важное тактическое значение. Летальность при этой форме непроходимости, по данным разных авторов, составляет от 7 до 25% и в несколько раз превышает аналогичный показатель при обтурационной форме [12–14].
Положение о том, что, заподозрив странгуляционную форму непроходимости, незамедлительно следует принять решение об экстренной операции, декларируется в современных руководствах и рекомендациях по тактике ведения данной категории больных («Национальное руководство по клинической хирургии» под ред. Савельева В.С, Кириенко А.И., 2010). Тем не менее, по коллективному мнению, на практике до 50% случаев странгуляции протекают со «стертой» клинической картиной, что приводит к запоздалому лечению больных [15–17]. Традиционные методы диагностики (лабораторные, рентгенологические, ультразвуковые) в большинстве случаев позволяют лишь диагностировать ОСТКН, без точных указаний на ее форму. Лапароскопия имеет более широкие возможности установить странгуляционной характер непроходимости, но часто сопряжена с возникновением серьезных осложнений [18, 19].
Целью нашего исследования явилось улучшение результатов клинической диагностики наиболее опасной – странгуляционной формы ОСТКН.
Материалы и методы исследования
Исследование проводилось в Научно-образовательном центре абдоминальной хирургии и эндоскопии РНИМУ им. Н.И. Пирогова на базе ГКБ № 31. За период с января 2009 года по декабрь 2011 года в клинике было пролечено 125 больных с ОСТКН. Возраст больных колебался от 16 до 99 лет и в среднем составил 53,8±15,7 лет. Старше 60 лет было 50 (40,0%) пациентов. В исследуемой группе было 80 женщин и 45 мужчин, соотношение их составило 1,8:1.
Для верификации диагноза применялись инструментальные методы – рентгенологическое (119), ультразвуковое исследование с допплерографией (69), эндоскопические (68), в ряде случаев – диагностическая лапароскопия (52).
У 30 (24,0%) пациентов ОСТКН носила странгуляционный характер, а у 95 (76,0%) – обтурационный.
Экстренно оперированы 45 больных. Показанием к операции явилось наличие странгуляции, перитонита или запущенной непроходимости с выраженными метаболическими нарушениями. Остальным 80 пациентам проводили консервативные мероприятия, направленные на разрешение кишечной непроходимости. Срочные оперативные вмешательства в связи с неэффективностью консервативной терапии были выполнены 32 больным.
Результаты исследования
В 2009 году в клинике был разработан и внедрен в клиническую практику алгоритм диагностики, главной задачей которого было определение формы кишечной непроходимости, что позволило оптимизировать тактические подходы к лечению больных с ОСТКН (рис. 1).
В основе алгоритма находились два оригинальных способа диагностики формы ОСТКН:
-
1) прогнозирование формы тонкокишечной непроходимости с использованием рутинных клинических, лабораторных и инструментальных критериев (патент на изобретение А61В17/10 № 22360602 от 10.07.2009);
-
2) методика комплексного ультразвукового исследования с применением дуплексного сканирования с цветовым допплеровским картированием, позволяющая констатировать нарушение кровотока в стенке тонкой кишки (патент на изобретение А61В8/06 №2176480 от 18.05.2000).
Прогностическая система представлена таблицей, состоящей из 10 признаков на основе клинических, лабораторных и инструментальных данных обследования (табл. 1). Каждому из признаков был присвоен прогностический коэффициент (ПК) в соответствии с вероятностью влияния этого признака на эффективность консервативной терапии ОСТКН. Подробное описание методики создания прогностической системы имеется в ранее опубликованных работах клиники [20].
При поступлении каждому больному рассчитывали суммарный прогностический коэффициент и по значению этого коэффициента распределяли в одну из 3-х прогностических групп.
В зависимости от значения суммарного прогностического коэффициента можно было высказаться о форме ОСТКН: при ПК ≤-3 баллов
– вероятность странгуляции низкая; при ПК >–3 ≤3 баллов – умеренная; при ПК более >3 баллов – вероятность странгуляции высокая.
Высокий риск странгуляции был определен у 29 (23,2%) из 125 больных (табл. 2). Прогностический коэффициент в этой группе в среднем составил 8,3±2,4 балла. Следует отметить, что у трети больных (10 пациентов) присутствовали яркие клинические проявления странгуляции. Всем 29 пациентам было выполнено экстренное оперативное вмешательство после кратковременной подготовки на операционном столе. Диагноз странгуляции интраоперационно подтвержден у 23 (79,3%) из 29 больных. Следует подчеркнуть, что у 4 пациентов на операции имел место некроз тонкой кишки, что потребовало ее резекции.
У 6 пациентов во время операции выявлена обтурационная форма ОСТКН. Следует отметить, что у всех 6 больных длительность непроходимости была более 24 часов. На операции были явные признаки нарушения микроциркуляции в резко расширенной тонкой кишке выше препятствия – цианоз, петехиальные кровоизлияния, полнокровие венозных сосудов. Это подтверждает мнение многих авторов о том, при больших сроках от начала заболевания грань между странгуляцией и обтурацией практически исчезает как в морфологическом, так и в клиническом плане, что нередко приводит к диагностическим ошибкам. Летальные исходы отмечены у 2 из 6 больных.
В группе больных с высоким риском странгуляции УЗИ с допплерографией было проведено у 17 пациентов. В 13 случаях показатели внутристеночного кровотока соответствовали странгуляционной форме, тем не менее, странгуляция у дан-
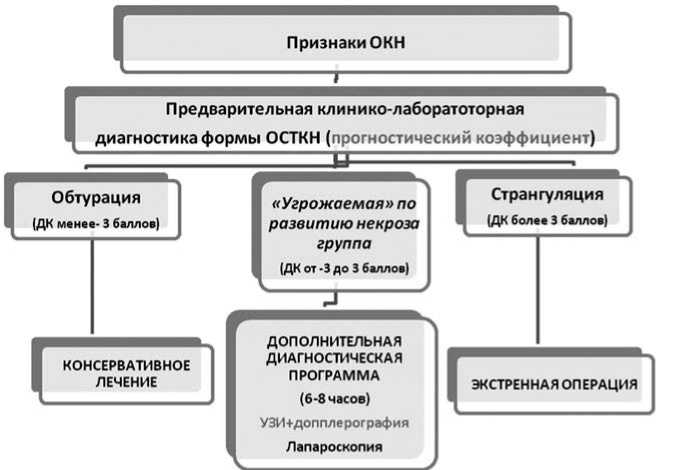
Рис. 1. Алгоритм диагностики формы ОСТКН
Таблица 1
Прогностический коэффициент развития странгуляции
|
Симптом |
Значение |
ПК (балл) |
|
Срок поступления |
< 12 часов |
+1,5 |
|
13 – 24 часов |
–1 |
|
|
>25 часов |
–2 |
|
|
Характер боли |
Схваткообразные |
–2,5 |
|
Постоянные |
+4,5 |
|
|
Интенсивность боли |
Выраженные |
+3,5 |
|
Умеренные |
–1 |
|
|
Локализация боли |
По всему животу |
–1,5 |
|
Локализованные |
+1,5 |
|
|
Мышечное напряжение |
Есть |
+5 |
|
Нет |
0 |
|
|
Количество операций в анамнезе |
0 |
+3.5 |
|
1 |
+1 |
|
|
2 |
–1.5 |
|
|
3 |
–2 |
|
|
–3 |
||
|
Лейкоциты крови |
Менее 5 ∙ 109 л |
–4,5 |
|
От 5 до 7 |
–2,5 |
|
|
От 8 до 10 |
–3 |
|
|
От 11 до 13 |
+1,5 |
|
|
От 14 и выше |
+5 |
|
|
PH крови |
Менее 7,3 |
+3 |
|
От 7,3 до 7,39 |
+1 |
|
|
От 7,4 и выше |
–2 |
|
|
РСО2 крови |
Менее 30 мм рт. ст. |
–6 |
|
От 30 до 43 |
0 |
|
|
+1,5 |
||
|
Диаметр кишки (по рентгенологическим данным) |
До 45 мм |
0 |
|
От 46 до 80 мм |
–1 |
|
|
Более 80 мм |
+8 |
Таблица 2
Результаты прогноза формы ОСТКН
Умеренный риск странгуляции имел место у 43 больных при ПК – 2,3±0,3 балла. У всех больных отсутствовали яркие симптомы странгуляции. Неотложные операции среди данных больных были проведены у 32 (74,4%). В результате повторного расчета ПК через 2 часа у 5 (11,6%) из 43 пациентов отмечено увеличение этого показателя, что заставило склониться в сторону высокого риска странгуляции. При УЗИ с допплерографией у данных больных получены показатели снижения кровотока в сегменте тонкой кишки, свидетельствующие о странгуляции, что было подтверждено во время операции у всех 5 больных. Больные были оперированы своевременно, в течение 4 часов от поступления.
У 11 (25,5%) из 43 пациентов показатели ПК при его перерасчете оставались на прежнем уровне. При УЗИ картина ОСТКН была подтверждена, но по данным допплерографии критического снижения кровотока не отметили. Консервативное лечение непроходимости оказалось безуспешным, и уже через 6,2 ± 3,5 часов пациенты были неотложно оперированы. У всех данных больных на операции имела место выраженная обтурационная непроходимость.
У 27 (62,7%) из 43 пациентов группы умеренного риска странгуляции в ходе консервативного лечения и динамического наблюдения с привлечением перерасчета ПК отмечено его снижение. По данным УЗИ с допплерографией признаков странгуляции выявлено не было, и данным пациентам проводили консервативное лечение. В 16 (59,2%) из 27 случаев в связи с неэффективностью консервативных мероприятий потребовались операции, которые были проведены в среднем через 9,2±2,2 часов от поступления. Интраоперационные данные свидетельствовали об обтурационной форме непроходимости. У остальных 11 (38,3%) пациентов отмечено разрешение кишечной непроходимости.
Низкий риск странгуляции (ПК – 7,5±2,6 баллов) имел место у 53 пациентов. В данной группе только 2 больных (3,7%) были экстренно оперированы в связи с запущенной непроходимостью и положительными симптомами перитонита. На операции была выявлена выраженная обтурационная непроходимость с наличием большого количества выпота в брюшной полости. Данные хирургические вмешательства были выполнены в течение первых 4 часов от поступления после проведения предоперационной подготовки.
У 51 больного были предприняты попытки консервативного разрешения непроходимости. У 23 пациентов консервативные мероприятия по разрешению непроходимости не увенчались успехом, и были выполнены неотложные операции. Время предоперационной подготовки с попыткой консервативного разрешения непроходимости составило
-
11,3±2,1 часа. У 26 пациентов, а это более половины всех пациентов группы, консервативные мероприятия оказались эффективными.
УЗИ с допплерографией в группе больных с низкой вероятностью странгуляции выполнено у 22 пациентов, при этом показатели внутристеночного кровотока в тонкой кишке были характерными для обтурационной формы ОСТКН.
В двух случаях (3,9%) из 51 прогноз не подтвердился. На операции имела место странгуляционная непроходимость с некрозом сегмента кишки. Задержка операции составила 6 и 8 часов соответственно. По данным допплерографии у данных пациентов систолическая скорость в артериях стенки тонкой кишки была незначительно снижена или была нормальная (Vsis > 18±2,3 см/с), в связи с чем ОСТКН расценили как обтурационную и вели консервативно. Среди этих больных в одном случае отмечен один летальный исход.
На основании проведенного исследования эффективность прогностической системы составила 93,6%. Правильный диагноз удалось установить у 117 из 125 больных. Диагностика наиболее опасной странгуляционной формы непроходимости была возможна у 28 (93,3%) из 30 пациентов. Чувствительность, специфичность и точность системы в диагностике странгуляционной ОСТКН оказались достаточно высокими и составили 92,0%, 89,5%, 90,2% соответственно.
Привлечение в диагностический алгоритм УЗИ с допплерографией внутристеночных сосудов тонкой кишки позволило увеличить качество дифференциальной диагностики форм ОСТКН. Основным показанием к исследованию являются клинически спорные и прогностически неоднозначные ситуации, когда необходимо оценить жизнеспособность тонкой кишки и охарактеризовать форму ОСТКН . Это исследование выполнено у 69 из 125 пациентов (табл. 3)
Таблица 3
Результаты УЗИ с допплерографией в диагностике форм ОСТКН
|
Данные допплерографии |
Форма ОСТКН |
Всего |
|
|
Странгуляция |
Обтурация |
||
|
Критическое снижение кровотока (Vsist<10 см/с) |
10 (90,9%) |
2 (3,4%) |
12 |
|
Незначительное снижение или нормальный кровоток (Vsist>10 см/с) |
1 (9,1%) |
56 (96,6%) |
57 |
|
Итого |
11 (100%) |
58 (100%) |
69 |
Критически низкие показатели систолической скорости (Vsist <10 см/с), характерные для странгуляции, имели место у 12 больных. В 10 (83,3%) случаях эти данные подтверждены результатами интраоперационной ревизии. В одном случае имел место некроз кишки.
У остальных 57 пациентов данные комплексного УЗИ с допплерографией соответствовали обтурационной форме ОСТКН (среднее Vsist=14,2±3,4 см/с). Диагноз не совпал лишь у 1 (1,8%) больного, поступившего в тяжелом состоянии через 5 суток от начала заболевания с выраженными метаболическими нарушениями и полиорганной недостаточностью. Следует отметить, что данные прогноза у этого пациента до операции свидетельствовали о низком риске странгуляции (ПК=-6,2 баллов). Однако в связи с выраженным характером непроходимости после предоперационной подготовки больной был экстренно оперирован. Интраоперационно обнаружена странгуляционная непроходимость с некрозом кишки. Послеоперационный период протекал крайне тяжело, прогрессировала полиорганная недостаточность и наступила смерть больного.
В большинстве случаев УЗИ с допплерографией в диагностике странгуляции было эффективным, при этом чувствительность метода составила 90,9%, специфичность – 96,6%, а точность – 95,7%.
Использование алгоритма диагностики формы ОСТКН подтвердило его высокую эффективность и позволило значительно уменьшить количество недиагностированных странгуляций. Совместное применение системы прогноза и ультразвукового исследования с допплерографией значительно повышает эффективность дифференциальной диагностики формы ОСТКН. Это помогло, с одной стороны, избежать задержки оперативного вмешательства при странгуляционной непроходимости, а с другой стороны – не допустить поспешных операций при обтурационной форме ОСТКН.
Эффективность разработанной и применяемой в клинике тактики лечения при таком жизнеугрожающем заболевании, как острая спаечная кишечная непроходимость характеризуется показателями летальности. Общая летальность составила 3,2% (умерло 4 больных из 125). Своевременные операции у больных со странгуляционной непроходимостью позволили улучшить результаты лечения в этой опасной группе больных и снизить летальность до 3,3% (умер один больной из 30).
Выводы
-
1. Созданная и апробированная прогностическая бальная система на основе доступных для получения в ургент-ной хирургической клинике 10 клинико-лабораторных и рентгенологических параметров позволила прогнозировать высокую, умеренную или низкую вероятность странгуляционной формы непроходимости и результаты этого прогноза учитывать при выборе тактики ведения больных.
-
2. В клинически спорных и прогностически неоднозначных ситуациях алгоритм диагностики странгуляции целесообразно дополнять ультразвуковым исследованием с допплерографией внутристеночных сосудов тонкой кишки. Скорость систолического кровотока (Vsis) менее 10 см/с соответствует странгуляционной форме ОСТКН.
-
3. Объективизация прогноза странгуляции на основе балльной системы и использование УЗИ с допплерографией привели к улучшению диагностики этой формы непроходимости с эффективностью в 96,6% и тем самым оптимизировали хирургическую тактику.
Список литературы Дифференциальная диагностика форм острой спаечной тонкокишечной непроходимости
- Кригер А.Г., Андрейцев И.Л., Горский В.А. и др. Диагностика и лечение острой спаечной тонкокишечной непроходимости//Хирургия. 2001. № 7. С. 25-29.
- Багненко С.Ф., Синенченко Г.И., Повзун С.А., Чуприс В.Г., Пелипась Ю.В. Ишемические и реперфузионные повреждения тонкой кишки при странгуляционной кишечной непроходимости//Материалы научно-практической конференции хирургов РФ: «Сложные и нерешенные вопросы диагностики и лечения острого аппендицита, острой кишечной непроходимости и сочетанной травмы». Санкт-Петербург, 2004.
- Лебелев А.Г., Пахомова Г.В., Н.С.Утешев Желудочно-кишечная интубация при острой тонкокишечной непроходимости//Материалы научно-практической конференции хирургов РФ: «Сложные и нерешенные вопросы диагностики и лечения острого аппендицита, острой кишечной непроходимости и сочетанной травмы». Санкт-Петербург, 2004.
- Тотиков В.3., Калицова M.B., Амриллаева В.М. Лечебно-диагностическая программа при острой спаечной обтурационной тонкокишечной непроходимости//Хирургия. 2006. №2. С. 38-43.
- Чернов А.В. Криоденервация тонкой кишки в комплексном лечении острой кишечной непроходимости: Автореф. дис......... к.м.н. Екатеренбург, 2006.
- Lawal O.O., Olayinka O.S., Bankole J.O. Spectrum of causes of intestinal obstruction in adult Nigerian patients//S Afr. J. Surg. 2005. Vol. 43(2). P. 34-36.
- Uludag M., Agkun I., Yetkin G., Kebudi A., Isgor A., Sener A. Factors affecting morbidity and mortality in mechanical intestinal obstruction//Ulus Trauma Derg. 2004. Vol. 10. P. 177-184.
- Белик Б.М. Результаты хирургического лечения больных с острой непроходимостью кишечника//Материалы всероссийского съезда хирургов. Волгоград, 2000. 144 с.
- Майоров М.И. Клинические аспекты острой кишечной непроходимости: Автореф. дис.. д-ра мед. наук. М., 2003. 30 с.
- Bizer L.S., Leibling R.W., Delany H.M., Gliedman M.L. Small bowel obstruction: the role of nonoperative treatment in simple intestinal obstruction and predictive criteria for strangulation obstruction//Surgery. 1981. Vol. 89. P. 4071.
- Hill G.L. The leaking anterior resection and the management of SIRS, MODS and CHAOS//Aust. N.Z. Surg. 2000. Vol. 70. P. 90-94;
- Carmichael J C., Mills Steven Reoperation for Small Bowel Obstruction -How Critical Is the Timing?//Clin. Colon Rectal Surg. 2006. Vol. 19. P. 181-187.
- Ерюхин И.А., Петров В.П., Ханевич М.Д. Кишечная непроходимость. СПб.: Питер, 1999. 448 с.
- Vallicelli C., Coccolini F., Catena F., Ansaloni L., Montori G., Di S. et al. Small bowel emergency surgery: literature's review//World Journal of Emergency Surgery. 2011. Vol. 6. P. 1.
- Fevang B.T., Fevang J., Lie S.A. et al. Long-term prognosis after operation for adhesive small bowel obstruction//Ann. Surg. 2004. Vol. 240. P. 193-201.
- Pain J.A., Collier D.S., Hanka R. Small bowel obstruction: computer-assisted prediction of strangulation at presentation//Br. J. Surg. 1987. Vol. 74(11). P. 981-983.
- Hofstetter S.R. Acute adhesive obstruction of the small intestine//Surg. Gynecol. Obstet. 1981. Vol. 152. P. 141-144.
- Al-Mulhim A.A. Laparoscopic management of acute small bowel obstruction. Experience from a Saudi teaching hospital//Surg. Endosc. 2000. Vol. 14, № 2. P. 157-160.
- Agresta F., Michelet I., Coluci G., Bedin N. Emergency laparoscopy: a community hospital experience//Surg. Endosc. 2000. Vol. 14, № 5. P. 484-487.
- Шаповальянц С.Г., Ларичев С.Е, Житарева И.В., Бабкова И.В., Сафаров А.Н. Современная диагностика странгуляционной формы острой спаечной тонкокишечной непроходимости//Вестник Российского Государственного Медицинского Университета. 2013. №1. С. 24-29.


