Дифференциальная диагностика ретинальной астроцитарной гамартомы с другими новообразованиями сетчатки: клинический случай
Автор: Ольшанская Анна Сергеевна, Шнайдер Наталья Алексеевна, Дмитренко Диана Викторовна, Трунева Ольга Юрьевна, Козина Елена Владимировна, Ланин Сергей Николаевич, Ильенков Станислав Станиславович, Дыхно Юрий Александрович
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Случай из клинической практики
Статья в выпуске: 6 т.16, 2017 года.
Бесплатный доступ
Астроцитарная гамартома сетчатки (факома, астроцитома) - доброкачественная опухоль, представляющая собой разрастание глиальных астроцитов и кровеносных сосудов сенсорной части сетчатки. Впервые поражение глаз при туберозном склерозе (ТС) было описано в 1921 г. офтальмологом J. van der Hoeva. Характерная глиальная опухоль до настоящего времени считается классическим проявлением данного заболевания, но ретинальная астроцитома может наблюдаться и у практически здоровых людей молодого или детского возраста. Представлено клиническое наблюдение пациентки, 19 лет. На основании комплексного обследования с применением дополнительных методов диагностики, были впервые выявлены многочисленные гамартомы сетчатки правого глаза. При обнаружении с помощью офтальмоскопии такого образования на глазном дне необходимо использовать дополнительные методы диагностики для определения формы гамартом (кальцинированная или некальцинированная) и проведения дифференциальной диагностики с другими опухолями сетчатки и хориоидеи, а также для исключения патологических изменений в центральной нервной системе.
Туберозный склероз, болезнь бурневилля - прингла, астроцитарная, гамартома сетчатки, диагностика
Короткий адрес: https://sciup.org/140254008
IDR: 140254008 | УДК: 617.735-006.484.03-06-07 | DOI: 10.21294/1814-4861-2017-16-6-93-99
Differentiation of retinal astrocytic hamartoma from other retinal neoplasms: a case report
Astrocytic retinal hamartoma (phacoma, astrocytoma) is a benign tumor, formed through proliferation of glial astrocytes and blood vessels of the sensory part of the retina. For the first time, eye involvement in tuberous sclerosis (TS) was described by J. van der Hoeva, Dutch ophthalmologist in 1921. A characteristic glial tumor is still considered a classic manifestation of this disease, however, retinal astrocytoma can be observed in practically healthy young people or children. We present the case of a 19-year-old woman diagnosed with multiple retinal hamartomas in the right eye. In addition to ophthalmoscopy, we used the additional diagnostic methods to determine the form of hamartomas (calcined or uncalcined) and differentiate astrocytic retinal hamartoma from other tumors of the retina and choroid as well as to exclude pathological changes in the central nervous system.
Текст научной статьи Дифференциальная диагностика ретинальной астроцитарной гамартомы с другими новообразованиями сетчатки: клинический случай
Туберозный склероз, или болезнь Бурневилля – Прингла, – наследственное нейроокулокожное заболевание с аутосомно-доминантным типом наследования, характеризующееся системным поражением внутренних органов, костей, глаз, кожи, центральной нервной системы, костной ткани. Впервые вовлечение глаз при туберозном склерозе (ТС) было описано в 1921 г. офтальмологом J. van der Hoeva [1]. Все изменения при ТС имеют единую патоморфологическую основу – гамартоз- ную пролиферацию [2, 3]. Заболевание обусловлено мутацией в гене гамартина TSC1, который располагается на длинном плече 9 хромосомы (9q34), и гена туберина TSC2, располагающегося на коротком плече 16 хромосомы. Характерна высокая частота спонтанных мутаций гена в TSC. Мутация в гене TSC2 ведет к более грубому фенотипу с высокой частотой умственной отсталости и судорог, поражением почек и более выраженными ангиофибромами на лице [4]. Наиболее частыми
проявлениями ТС, практически в 100 % случаев, являются кожные изменения в виде аденомы сальных желез, гипо- и гиперпигментированных пятен, фиброзных бляшек, мягких фибром, око-лоногтевых фибром (опухоль Коенэна), депигмен-тированных волос, участков «шагреневой кожи». Реже встречается поражение внутренних органов: рабдомиомы сердца, ангиомиолипомы почек, по-ликистоз почек, почечно-клеточная карцинома, лимфоангиомиоматоз легких, ангиомиолипомы надпочечников, печени, ректальные полипы, что объясняет необходимость мультидисциплинарного подхода к диагностике и диспансерному наблюдению пациентов и членов их семьи [5].
У 50 % больных с ТС выявляют полиморфные глазные симптомы, которые наиболее часто манифестируют в первые 2 года жизни. Глазные симптомы условно разделяют на две группы: ретинальные и неретинальные. Среди ретинальных проявлений наиболее часто встречаются факомы (гамартомы) сетчатки – доброкачественные образования, обычно двухсторонние и часто множественные [6]. Выделяют 3 типа гамартом [7]. По внешнему виду они подразделяются на кальцинированные (симптом «тутовой ягоды») и некальцинированные. Гамартомы сетчатки располагаются поверхностно по отношению к сосудам и могут быть обнаружены, когда эти сосуды кажутся прерванными или часто затемненными, обычно локализованы около или по краю диска зрительного нерва (ДЗН), но могут быть выявлены и на периферии сетчатки. Их размеры варьируются от 0,5 до 4 размера ДЗН. В большинстве случаев гамартомы сетчатки при ТС не вызывают зрительных нарушений и остаются стационарными или медленно прогрессируют в течение многих лет [7]. Среди неретинальных глазных проявлений выявляют ангиофибромы век, субконъюнктивальные узелки, колобомы радужки, хрусталика, цилиарного тела, нарушение пигментации радужки, ресниц, катаракта и многое другое. Следует помнить, что в некоторых случаях ТС проявляется только специфическими офтальмологическими изменениями. Возможно, распространенность офтальмологических проявлений при ТС была бы выше, если бы данные осложнения верифицировались на ранних этапах. Современные методы диагностики позволяют расширить наше понимание офтальмологических проявлений ТС, повышают качество диагностики, помогают выявлять патологические изменения на ранних этапах развития. При обнаружении гамартому сетчатки можно принять за другие новообразования, такие как ретинобластома, меланома хориоидеи, друзы ДЗН или сетчатки, так как при начальных стадиях развития данных образований клиническая картина внешне может быть схожей. Представляем клинический случай пациентки с ТС, у которой при офтальмологическом осмотре ретинальная гамартома сетчатки правого глаза была расценена офтальмологом детской поликлиники как друзы сетчатки, при этом диагноз ТС был установлен ребенку более 9 лет назад.
Клинический случай
Больная А., 19 лет, страдающая ТС, приглашена на консультативный прием к офтальмологу в рамках научно-исследовательской работы «Система мониторинга поражения органа зрения у больных с наследственными нейроокулокожными синдромами» (исследование одобрено заседанием локального этического комитета протокол № 64/2015). Из анамнеза: папулезные высыпания на лице в виде «бабочки» (аденома Прингла) у пациентки дебютировали с 3-го мес жизни с тенденцией к росту по мере взросления ребенка. Впервые ТС был диагностирован в 2007 г. (в возрасте 10 лет), когда впервые развился вторично-генерализованный тонико-клонический приступ. После консультации невролога по месту жительства проведена магнитно-резонансная томография головного мозга, на основании которой визуализированы специфичные для ТС изменения мозга (множественные туберы, кальцинированные и некальцинированные). Девочка консультирована врачом-генетиком – диагноз подтверждён. В 2010 г. девочка впервые проконсультирована неврологом-эпилептологом неврологического центра Университетской клиники (НЦ УК), когда были даны рекомендации мультидисциплинарного наблюдения. Неоднократно пациентка проходила курсы стационарного лечения в неврологическом отделении городской детской больницы в связи с фармакорезистентным течением эпилепсии. При офтальмологическом осмотре в 2014 г. впервые выявлены «миелиновые волокна» сетчатки правого глаза, которые были расценены офтальмологом поликлиники как друзы ДЗН. В 2016 г. в рамках настоящей научной работы пациентка была приглашена к офтальмологу НЦ УК, где впервые на основании комплексного офтальмологического обследования выявлены множественные гамартомы сетчатки правого глаза.
При визуальном осмотре: состояние по соматическому статусу удовлетворительное, сознание ясное, общий фон настроения ровный, негрубое снижение интеллекта, речь фразовая, но с нарушением структуры речи и звукопроизношения. Кожные покровы бледно-розовые, ангиофиброма кожи на лице в виде «бабочки» (аденома Прингла). На коже спины по верхнему краю правой лопатки, передней поверхности правого предплечья, боковой поверхности правого бедра визуализируется более 5 крупных листовидных пятен депигментации молочно-белого цвета, пятна с четкими неровными контурами, вариабельных размеров от 1,0×2,0 до 3,0×6,0 см. Гиперпигментированные пятна на коже правого и левого бедра, на коже спины в области поясницы участки «шагреневой кожи» (мно-
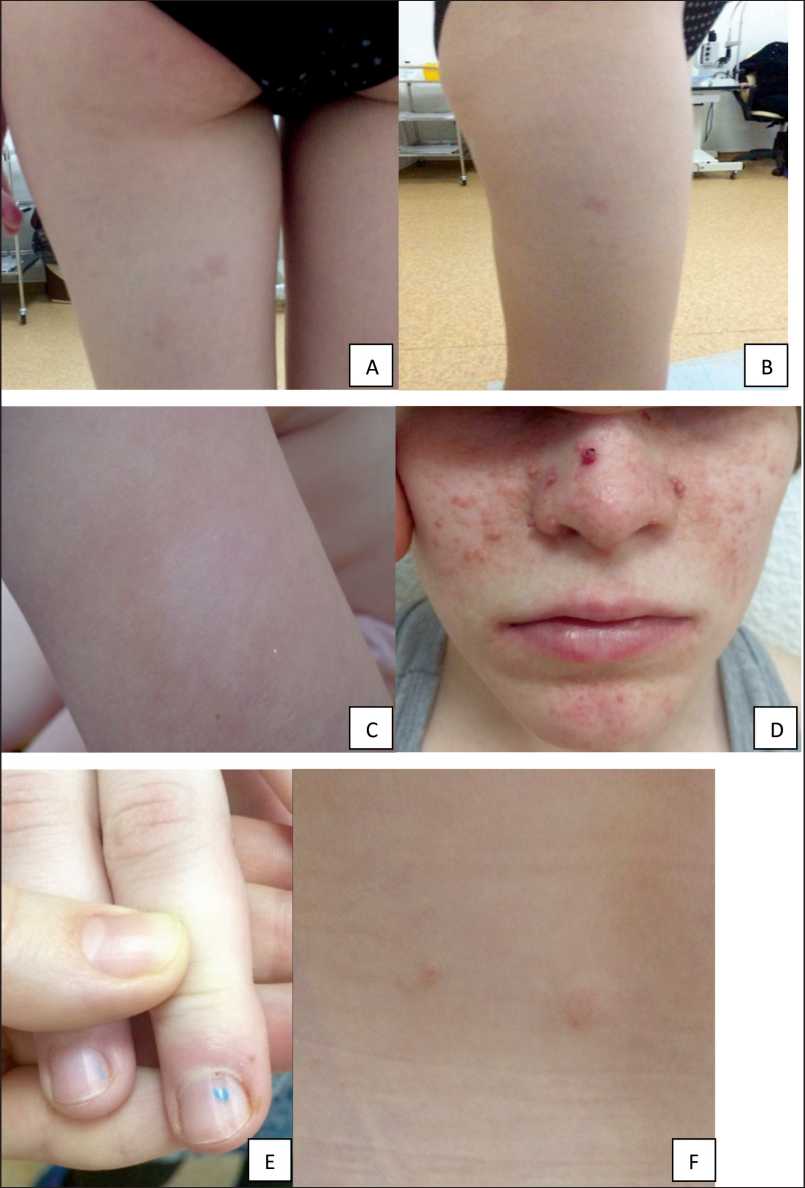
Рис. 1. Поражение кожи и ее придатков у пациентки, 19 лет, с туберозным склерозом: A, B – гиперпигментированные плоские пятна на коже правого и левого бедра, C – гипопигментированные пятна (гипомеланозные макулы) листовидной формы на коже правого предплечья, D – ангиофиброма лица в виде «крыльев бабочки» (аденома Прингла), E – околоногтевая фиброма (опухоль Коенэна) среднего пальца правой руки, F – участок «шагреневой кожи» (множественные мелкие гамартомы) на спине в области поясницы
жественные с тенденцией к слиянию гамартомы кожи), околоногтевая фиброма (опухоль Коэнена) среднего пальца правой руки (рис. 1).
Неврологический статус: в сознании, команды выполняет, контакту доступна. Глазные щели симметричные, движение глазных яблок в полном объеме, фотореакции живые, симметричные, нистагма нет. Носогубные складки – симметричные, язык по средней линии, мягкое небо подвижно, по средней линии. Бульбарных нарушений нет, негрубая диффузная мышечная гипотония. Мышечная сила сохранена. Сухожильные рефлексы с рук живые, без асимметрии, коленные оживлены, без асимметрии сторон. Чувствительность оце- нить сложно из-за нарушения речи и снижения интеллекта у пациентки. Менингеальных знаков и симптомов натяжения нет. Тазовых нарушений нет.
На МРТ головного мозга визуализированы множественные субэпендимарные гамартомы, вдающиеся в просвет боковых желудочков. В лобных, теменных, затылочных и височных долях с обеих сторон, интрасубкортикально и перивен-трикулярно определяются гиперинтенсивные по Т2, во FLAIR-режиме и изогипоинтенсивные по Т1 ВИ участки неправильной формы, с нечеткими контурами, без признаков «масс-эффекта» и перифокальной инфильтративной реакции, раз-
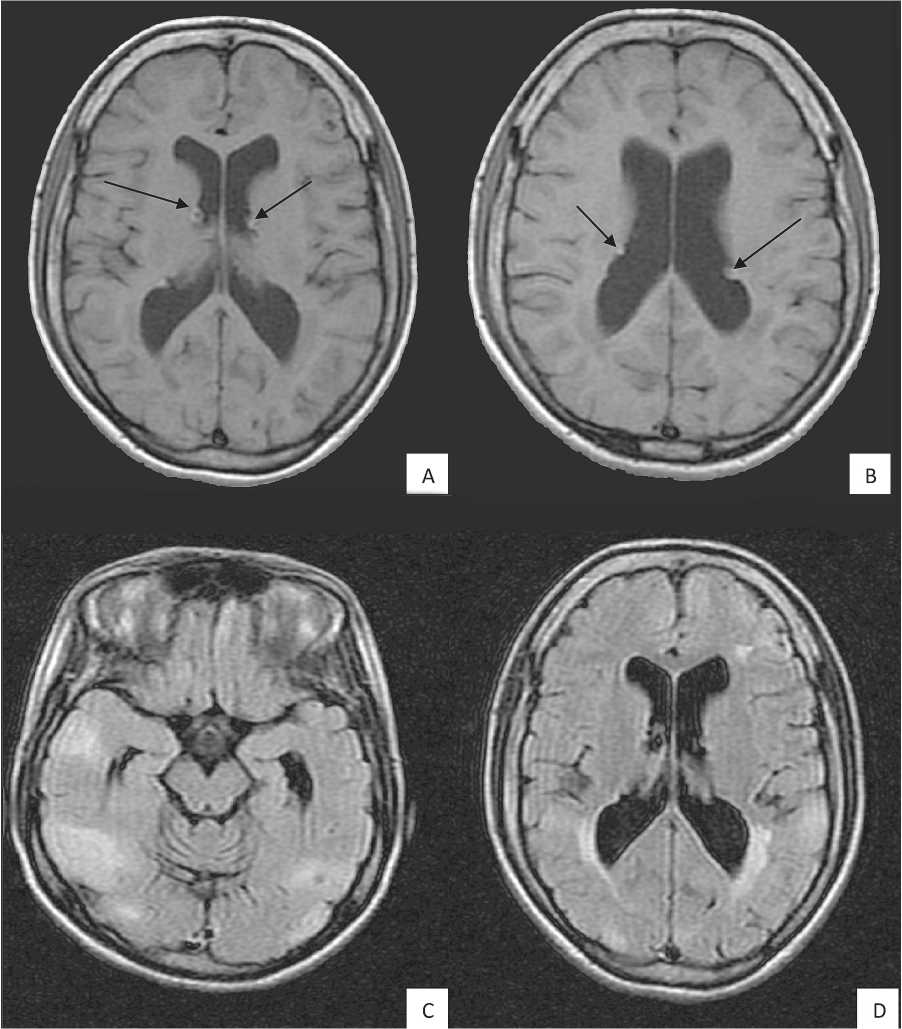
Рис. 2. МРТ головного мозга пациентки, 19 лет, с туберозным склерозом: A, B – субэпендимарные гамартомы. C, D – корковые и подкорковые туберы
мерами от 0,5 см до 2,5 см (корковые и подкорковые туберы). Умеренно выраженная внутренняя заместительная гидроцефалия (рис. 2).
Видеомониторинг электроэнцефалограммы: выраженные общемозговые изменения биоэлектрической активности головного мозга. В состоянии пассивного бодрствования и сна зарегистрирован интреиктальный фокус эпилептиформной активности высокой мощности в лобной доле правого полушария головного мозга с вторичной генерализацией и увеличением мощности в состоянии фазы медленного сна (не менее 60–70 % записи).
Объективно передний отрезок обоих глаз без видимой патологии. Зрачок в центре, медикаментозно расширен до 6,0 мм. Хрусталик, стекловидное тело – прозрачные. Глазное дно правого глаза: ДЗН бледно – розовый, границы четкие, сосудистый пучок в центре. В параоптической вблизи ДЗН с носовой стороны, по меридиану на 2–3 часах отмечается бугристое белое образование (типа «тутовой ягоды»), возвышающееся над поверхностью сетчатки. На крайней периферии по меридиану между 8 и 11 ч условного циферблата очаги диспигментации, с нечеткими краями (возможно, признаки формирования гамартомы сетчатки). Ход и калибр сосудов не изменены. В макулярной области без очагов, по всей окружности сетчат- ки отмечаются точечные очаги диспигментации («пробитые компостером»). Глазное дно левого глаза: ДЗН бледно-розовый, границы четкие, сосудистый пучок в центре. Ход и калибр сосудов не изменен. В макулярной области и по крайней периферии без очагов. По всей окружности сетчатки отмечаются точечные очаги («пробитые компостером») диспигментации (рис. 3).
Дополнительно проведена оптическая когерентная томография, на основании которой были подтверждены и дополнительно выявлены многочисленные гамартомы сетчатки правого глаза I и II типов, которые при офтальмоскопии практически не просматривались (рис. 4).
Клинический диагноз уточнен: туберозный склероз (болезнь Бурневилля – Прингла), спорадический случай непрерывно прогредиентный тип течения, мультисистемный характер поражения с поражением кожи (в виде множественных пятен депигментации на коже туловища и конечностей, участков «шагреневой кожи», ангиофибромы кожи лица), с поражением головного мозга (множественные субэпиндемиальные гамартомы, корковые и подкорковые туберы, симптоматическая полифокальная эпилепсия, поведенческие расстройства и когнитивные нарушения), с поражением органа зрения (точечные многочислен-
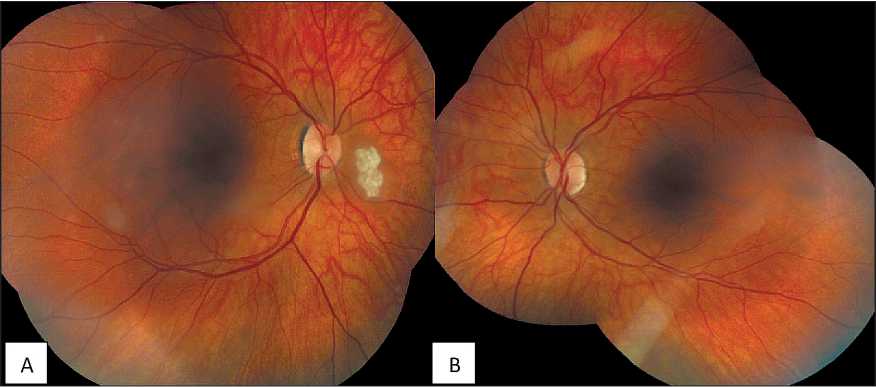
Рис. 3. Характерные для туберозного склероза изменения на глазном дне у пациентки, 19 лет: A – правый глаз; B – левый глаз
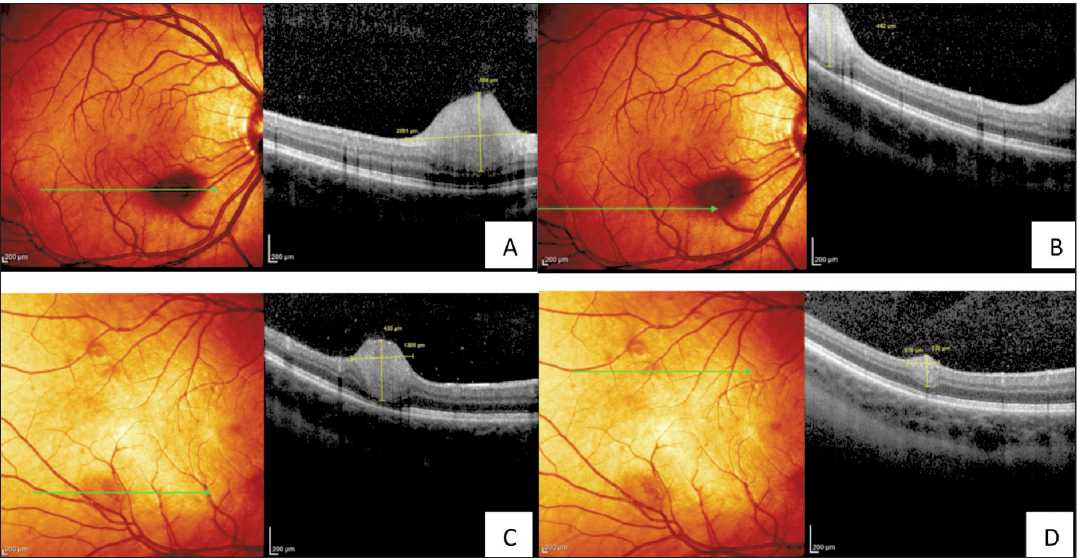
Рис. 4. Оптическая когерентная томография сетчатки правого глаза у пациентки, 19 лет, с туберозным склерозом: A, B, C, D – множественные, вариабельных размеров гамартомы (факомы) сетчатки
ные очаги депигментации пигментного эпителия сетчатки, многочисленные гамартомы сетчатки правого глаза I и II типа). Рекомендовано дообследование с целью исключить патологию со стороны почек, легких и сердца, молекулярно-генетическое обследование, от которого пациентка до настоящего времени воздерживается.
Таким образом, несмотря на то, что возможны изолированные поражения глаз, астроцитарная га- мартома чаще всего является одним из проявлений ТС. Диагностика астроцитарной гамартомы требует поиска неврологических и кожных проявлений заболевания. Важно проводить дифференциальную диагностику гамартом с такими новообразованиями, как ретинобластома и друзы зрительного нерва или сетчатки, имеющие различный прогноз и тактику ведения.
Список литературы Дифференциальная диагностика ретинальной астроцитарной гамартомы с другими новообразованиями сетчатки: клинический случай
- Бровкина А.Ф., Федотова О.Ф., Хиониди Я.Н. Астроцитарная гамартома сетчатки. Российская педиатрическая офтальмольмология. 2008; 2: 19-21.
- Мякошина Е.Б. Астроцитарная гамартома сетчатки: два клинических случая, визуализация с помощью спектральной оптической когерентной томографии. Российская педиатрическая офтальмология. 2013; 1: 23-27.
- Шнайдер Н.А., Максимова Ю.В., Максимов В.Н., Дмитренко Д.В., Шаповалова Е.А. Туберозный склероз (болезнь Бурневилля-Прингла): Учебное пособие для системы последипломного образования врачей. Красноярск: Оперативная полиграфия, 2010. 112.
- Шнайдер Н.А. Туберозный склероз: дефиниция, особенности клинического течения. Международный неврологический журнал. 2010. 2 (32): 5-13.
- Дорофеева М.Ю. Туберозный склероз. М.: Практическая медицина, 2012. 19-29.
- Ольшанская А.С., Шнайдер Н.А., Дмитренко Д.В. Поражение органа зрения у больных с туберозным склерозом (обзор литературы). Русский журнал детской неврологии. 2016; 11 (4): 27-32.
- Ольшанская А.С., Артюхов И.П., Шнайдер Н.А., Дмитренко Д.В., Козина Е.В., Донцева Е.А. Проблемы офтальмологического менеджмента туберозного склероза у женщин. Проблемы женского здоровья. 2016. 11 (4): 5-10.


