Дифференцированная хирургическая тактика при синдроме Мириззи
Автор: Бельков Ж.О., Ысмайылов К.С., Маманов Н.А., Ширинский В.Г.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 4 (32), 2013 года.
Бесплатный доступ
Проанализированы результаты хирургического лечения 139 больных с синдромом Мириззи. В диагностике решающее значение придавалось ультразвуковому исследованию. Авторами предложена классификация синдрома Мириззи, основанная на выделении 4 типов в зависимости от уровня локализации холецистобилиарного свища. Согласно предложенной классификации стандартизирована хирургическая тактика. Послеоперационная летальность составила 2,1 %.
Синдром мириззи, хирургическая тактика, классификация
Короткий адрес: https://sciup.org/142211103
IDR: 142211103 | УДК: 616.366
Текст научной статьи Дифференцированная хирургическая тактика при синдроме Мириззи
Актуальность
По данным научного прогнозирования, регистрируется повсеместный рост заболеваемостью холелитиазом, что объясняется образом жизни и характером питания населения, наследственными, экологическими факторами и др. [1, 4, 7]. Такая стойкая тенденция сохраняется на протяжении последних лет. С увеличением частоты встречаемости желчнокаменной болезни (ЖКБ) возрастает и количество таких ее осложнений, как холедохолитиаз, механическая желтуха, холангит, билиарный панкреатит и др. Среди редких осложнений ЖКБ особое место занимает «синдром Мириззи» (СМ), который развивается при распространении воспалительно-деструктивного процесса с желчного пузыря на желчные протоки, вследствие чего происходит компрессия протоков или формирование холецистобили-арного свища, через который конкременты из желчного пузыря мигрируют в магистральные желчные протоки [3,5].
В структуре осложнений ЖКБ распространенность СМ варьирует в пределах 0,2–5% [1–4]. Трудности топической дооперационной диагностики СМ и технические проблемы реконструктивно-восстановительного этапа операции, тем более у пациентов старших возрастных групп, застав- ляют неоднократно возвращаться к этой проблеме, вынося ее в разряд высокоактуальных проблем билиарной хирургии. Это обусловлено как отсутствием патогномоничных клинико-лабораторных признаков, так и сложностью формирующихся анатомо-физиологических взаимоотношений. Отсутствие возможности своевременно установить диагноз СМ является основной предпосылкой для развития грозных, порой фатальных интраоперационных осложнений, таких как повреждение внепеченочных желчных протоков и развитие в отдаленном периоде их рубцовых стриктур. Частота этих осложнений остается высокой, не имеет заметной тенденции к снижению и составляет, по данным разных авторов, 15,5 и 20,8% соответственно. Послеоперационная летальность достигает 11–14 % [2–4, 7].
Таким образом, очевидна актуальность дальнейшего изучения всех аспектов СМ, поиска и разработки наиболее научно-обоснованной и стандартизированной стратегии лечебно-диагностической тактики, что позволит в целом улучшить результаты лечения этой сложной билиарной патологии.
В данном исследовании были поставлены следующие задачи: 1) проанализировать результативность различных методов операций, выполненных при СМ, и 2) на основании полученной информации предложить оптимальные оперативные вмешательства в зависимости от типа СМ, а также оценить их эффективность.
Материал и методы
Проанализированы результаты обследования и лечения 139 больных с СМ, находившихся в Ошской межобластной объединенной клинической больнице (1998–2013 гг.) и Национальном Госпитале МЗ КР (2009–2013 гг.). Возраст больных колебался от 25 до 87 лет. Среди 139 больных преобладали лица женского пола – 103 (74,1%) больных, а мужчин было 36 (25,9%). Из всех обсуждаемых больных преобладали пациенты пожилого – 58 (41,7%), и старческого возраста – 68 (48,9%).
Согласно классификации McSherry (1982), больных с синдромом Мириззи I типа было 65 (46,7%), II типа – 74 (53,3%). Хронический калькулезный холецистит был установлен у 104 (74,8%) больных, острый калькулезный холецистит – у 35 (25,2%), в том числе острый катаральный холецистит имел место у 17 больных, флегмонозный – у 8, гангренозный – у 7, эмпиема желчного пузыря – у 2 и водянка желчного пузыря – у 1. Холедохолитиаз диагностирован у 80 (57,5%) больных. Большинство больных (90 или 64,7%) были госпитализированы с синдромом механической желтухи, из которых у 33 (23,7%) желтуха сопровождалась острым холангитом.
Сопутствующая соматическая патология была выявлена у 84 (60,4%) больных. Тяжесть состояния больных при поступлении оценивалась по системе ASA. При этом к классу II отнесены 64 (76,2%) больных, к классу III – 17 (20,2%), к классу IV – 3 (3,6%). У всех больных проведен анализ жалоб, анамнеза заболевания и перенесенных ранее вмешательств на желчных протоках, данных физикального обследования, лабораторных методов исследования: гемограмма, общий анализ мочи, биохимический анализ крови, коагулограмма.
Для диагностики синдрома Мириззи мы рутинно применяли ультразвуковое исследование (УЗИ). Данный метод проводился на ультразвуковых сканнерах «Voluson 530D», «Aloka SSD 725» с применением конвексных датчиков с частотой излучения 3,0 МГц, 3,5 МГц и 5 МГц, работающих в реальном масштабе времени и серой шкалой сканирования.
Результаты и обсуждение
Все исследуемые больные обратились в стационар на разных этапах развития ЖКБ. У 11 (7,9%) больных острый приступ заболевания отмечен впервые, преимущественно при I типе синдрома Мириззи. Периодически повторяющиеся приступы отмечены чаще у больных со II типом данного синдрома (83 больных, 59,7%). Желтуха, наблюдавшаяся у 90 (64,7%) пациентов, у 74 (53,2%) имела транзиторный характер и только у 16 (11,5%) носила стойкий характер. Нами обнаружено, что для развития I типа синдрома Ми- риззи характерен затяжной острый приступ, а длительное течение хронического калькулезного холецистита с периодическими обострениями чаще регистрируется при II типе синдрома.
Инструментальным методом диагностики «первой линии» было УЗИ, которое имело не только скрининговое значение, но и оказывалось необходимым и достаточным для синдромальной диагностики. УЗИ выполнялось по методикам осмотра, основанным на интерпретации общепринятых ультразвуковых критериев исследуемой патологии – визуализации как достоверных, так и косвенных признаков. При оценке эхограмм патогномоничными для синдрома Мириззи считали наличие следующих сонографических критериев: сморщенный (склероатрофический) и «отключенный» желчный пузырь, заполненный одним или множеством камней; фиксированный в области шейки или пузырного протока конкремент; расширение внутри-печеночных протоков и общего печеночного протока в сочетании с нерасширенным холедохом; отсутствие локации стенки желчного пузыря в области прилегания к гепатико-холедоху. При I типе синдрома Мириззи желчный пузырь может быть увеличен, напряжен и иметь признаки острого воспаления (рис. 1). При II типе желчный пузырь в основном деформирован, склерозирован, полость его отсутствует, или заполнена конкрементами (рис. 2).
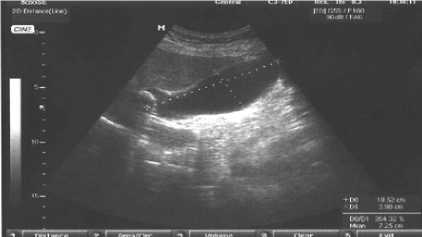
Рис. 1. Ультразвуковая сканограмма. Синдром Мириззи, I тип. Блок пузырного протока конкрементом; пузырная гипертензия
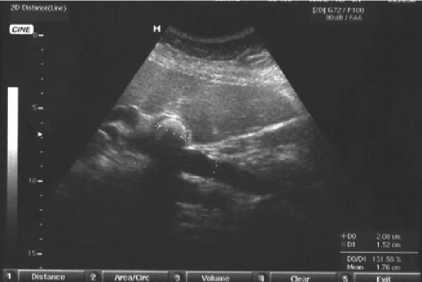
Рис. 2. Ультразвуковая сканограмма. Синдром Мириззи, II тип. Сморщенный желчный пузырь содержит крупный конкремент, имеется расширение гепатикохоледоха до 15 мм
На дооперационном этапе синдром Мириззи был установлен у 106 (76,2%) больных. Мы считаем, что детальный анализ клинических проявлений ЖКБ и ее осложнений (длительный анамнез калькулезного холецистита, частые приступы желчных колик, билиарная гипертензия с тран-зиторной тенденцией, высокие показатели фракций билирубина и трансаминаз) в комбинации с вышеуказанными сонографическими критериями вполне достоверно могут свидетельствовать о наличии синдрома Мириззи в каждом конкретном случае.
Мы являемся сторонниками открытых оперативных вмешательств. Лапароскопическое лечение было предпринято всего лишь у 8 (5,7%) больных. Из них лапароскопическую холецистэктомию удалось выполнить у 3 больных с I типом синдромом Мириззи. В остальных 5 случаях мы были вынуждены прекратить лапароскопическое вмешательство и продолжить операцию открытым путем. Причинами конверсии явились наличие холецисто-холедохеального свища (II тип) в одном случае и обнаружение плотного инфильтрата в области шейки желчного пузыря по типу «пузырь-наездник» (I тип) у 4 больных.
С 1998 года в хирургическом лечении синдрома Мириз-зи нами были применены различные варианты оперативной коррекции данной патологии, что позволило в последние годы четко отработать тактику лечения в зависимости от типа синдрома. В процессе стандартизации хирургической тактики при синдроме Мириззи возникла необходимость пересмотра существующих классификаций с учетом уровня локализации холецистобилиарного свища, т.к. в классификациях A. Csendes, C.K. McSherry, T. Nagakawa и их различных модификациях не представлена уровневая локализация свища, а также возможность расположение его в области конфлюенса. В нашей практике мы в 4 наблюдениях сталкивались со сложными формами II типа синдрома Мириззи, когда холецистобилиарный свищ локализовался в области конфлюенса с полным разрушением передней его стенки. К сожалению, в доступной литературе мы не встретили описания подобных сложных случаев синдрома Мириззи и, соответственно, способов их хирургической коррекции. В этой связи нами предлагается классификация синдрома Мириззи, основанная на локализации холецисто-билиарной фистулы на разных уровнях внепеченочных желчных протоков:
-
• Тип 1 – свищ отсутствует; имеется компрессия общего желчного или печеночного протока конкрементом, фиксированным в шейке желчного пузыря или пузырном протоке (в наших наблюдениях – 65 больных, или 46,7%);
-
• Тип 2 – холецистохоледохеальный: локализация хо-лецистобилиарного свища дистальнее впадения пузырного протока в холедох (24 больных, или 17,2%);
-
• Тип 3 – протоковый: локализация холецисто-билиарного свища на уровне пузырного протока с его раз-
- рушением; имеется широкое сообщение желчного пузыря с холедохом (38 больных, или 27,3%);
-
• Тип 4 – конфлюенсный: локализация холецисто-билиарного свища на уровне гепатикохоледоха и конфлю-енса (12 больных, или 8,6%).
Представленная классификация, на наш взгляд, структурно проста и практична в выборе тактико-технических решений при синдроме Мириззи. Согласно вышеизложенному, хирургическое лечение синдрома Мириззи представлено в таблице 1.
Анализируя представленные в таблице данные, можно констатировать, что при типе I синдрома Мириззи выполнялась холецистэктомия (в т.ч. лапароскопически – у 3 больных), из них в 31 (47,7%) случае она комбинировалась с наружным дренированием холедоха, в 10 (15,4%) – внутренним дренированием, а в 24 (36,9%) – завершена без дренирования.
При II типе СМ, т.е. при наличии холецисто-холедохеального свища, у 11 (45,8%) больных была произведена пластика дефекта холедоха оставленным лоскутом стенки желчного пузыря. В остальных наблюдениях проводились наружное дренирование холедоха через свищ (6 больных) и холедоходуоденостомия по Юрашу– Виноградову (7 больных).
При III типе СМ холецистэктомия сопровождалась наружным дренированием в 20 (52,6%) наблюдениях, в 17 (44,7%) – формированием холедоходуоденоанастомоза по Юрашу–Виноградову, и в 1 (2,6%) – пластикой дефекта холедоха лоскутом желчного пузыря.
При IV типе СМ холецистэктомия завершалась наружным дренированием протоков (41,6%), пластикой дефекта лоскутом желчного пузыря с наружным дренированием (8,3%), гепатикоеюностомией по Ру (33,3%) или холецисто-бигепатикоеюностомией на отключенной по Ру петле тощей кишки (16,6%).
В 117 (84,1%) случаях холецистэктомия была выполнена по способу Прибрама (холецистэктомия кускованием или «на пальце» с мукоклазией слизистой). Это подчеркивает мнение о том, что хирургическая операция при синдроме Мириззи сложна, и упоминается как «капкан в хирургии желчных протоков». При данном синдроме анатомия желчных протоков весьма искажена, желчный пузырь сморщен, фиброзно изменен, с плотным инфильтратом в области треугольника Кало. Способ Прибрама позволяет избежать повреждений желчных протоков и с минимальным риском завершить операцию. В 71 (51%) случае операции были комбинированы с холедохолитотомией.
У оперированных больных отмечены следующие осложнения: нагноение раны (11), формирование подпеченочного абсцесса (2). Подпеченочные абсцессы были ликвидированы чрескожным дренированием под контролем УЗИ. Повторно оперирована одна больная, у которой через 2 года развился
Таблица 1
Варианты хирургических операций в зависимости от типа синдрома Мириззи
|
№ |
Виды операций |
Типы синдрома Мириззи (согласно предложенной классификации) |
|||
|
I |
II |
III |
IV |
||
|
1 |
Лапароскопическая холецистэктомия |
3 |
|||
|
2 |
Субтотальная холецистэктомия с прошиванием шейки желчного пузыря |
2 |
|||
|
3 |
Холецистэктомия без дренирования протоков |
19 |
|||
|
4 |
Холецистэктомия, наружное дренирование холедоха |
12 |
3 |
6 |
1 |
|
5 |
Холецистэктомия, холедохолитотомия, наружное дренирование холедоха |
19 |
3 |
14 |
1 |
|
6 |
Холецистэктомия, холедохолитотомия, холедоходуоденостомия по Юрашу– Виноградову |
6 |
6 |
14 |
|
|
7 |
Холецистэктомия, холедоходуоденосто-мия по Юрашу–Виноградову |
4 |
2 |
||
|
8 |
Субтотальная холецистэктомия, холедо-холитотомия, пластика дефекта холедоха стенкой желчного пузыря без дренирования протоков |
1 |
|||
|
9 |
Холецистэктомия, холедоходуоденосто-мия по Юрашу–Виноградову, наружное дренирование холедоха |
1 |
|||
|
10 |
Субтотальная холецистэктомия, пластика дефекта холедоха стенкой желчного пузыря, наружное дренирование холедоха |
6 |
|||
|
11 |
Субтотальная холецистэктомия, холедо-холитотомия, пластика дефекта холедоха стенкой желчного пузыря, наружное дренирование холедоха |
3 |
1 |
||
|
12 |
Субтотальная холецистэктомия, холедо-холитотомия, пластика дефекта холедоха стенкой желчного пузыря, холедоходуо-деностомия по Юрашу–Виноградову |
2 |
|||
|
13 |
Холецистэктомия, наружное дренирование холедоха, холедоходуоденостомия по Юрашу-виноградову |
1 |
|||
|
14 |
Холецистэктомия, гепатикоеюностомия по Ру |
1 |
|||
|
15 |
Холецистэктомия, холедохолитотомия, гепатикоеюностомия по Ру |
2 |
|||
|
16 |
Субтотальная холецистэктомия, холеци-стобигепатикоеюностомия по Ру |
2 |
|||
|
17 |
Холецистэктомия, наружное дренирование гепатикохоледоха/долевых печеночных протоков |
3 |
|||
|
18 |
Холецистэктомия, холедохолитотомия, гепатикоеюностомия по Ру, наружное дренирование холедоха |
1 |
|||
|
Всего (n = 139) |
65 |
24 |
38 |
12 |
|
внутрипеченочный холелитиаз со стриктурой холе-цистобигепатикоеюноанастомоза. Была произведена операция разобщение холецистобигепатикоеюноа-настомоза, рассечение правого печеночного протока, литотомия и формирование бигепатикоеюноана-стомоза по Ру. Летальность составила 2,1% (умерло 3 больных). Причинами летального исхода явились острая кардиореспираторная недостаточность с отеком легкого (1 пациент) и билиарный цирроз печени с печеночной недостаточностью (2 больных).
Выводы
Таким образом, СМ является тяжелым осложнением ЖКБ, требующим индивидуального подхода в лечебной тактике в связи с разнообразием его морфологической структуры. Предложенная классификация СМ не претендует на всеобъемлющую роль, однако, позволяет стандартизировать хирургическую тактику и явилась востребованной практически. При I типе СМ операцией выбора является холецистэктомия, завершенная наружным дренированием холедоха или без него. При II и III типе оптимальна субтотальная холецистэктомия с пластикой дефекта холедоха лоскутом желчного пузыря, с холе-доходуоденостомией или наружным дренированием холедоха через свищ. Различия оперативной тактики в этих двух типах заключаются в преимущественном выполнении при II типе пластики дефекта холедоха, а при III типе – наружном дренировании холедоха через свищ и формировании холедоходуоденоана-стомоза. При IV типе СМ операции должны завершаться наложением высоких билиодигестивных анастомозов по Ру (холецистобигепатикоеюно- и гепатикоеюностомии). Изложенная стандартизированная хирургическая тактика, согласно типам синдрома Мириззи, обеспечивает удовлетворительные результаты лечения с минимальными значениями послеоперационных осложнений и летальности.
Список литературы Дифференцированная хирургическая тактика при синдроме Мириззи
- Гальперин Э.И., Ахаладзе Г.Г., Котовский А.Е. и др. Синдром Мириззи: особенности диагностики и лечения // Материалы XIII Международного конгресса хирурговгепатологов России и стран СНГ // Анналы хирургический гепатологии. 2006. Т.11, № 3. С. 7-10.
- Греясов В.И., Перфильев В.В., Шепкин С.П. и др. Диагностика и хирургическая тактика при синдроме Мирицци//Хирургия. 2008. № 11. С. 31-34.
- Савельев B.C., Ревякин В.И. Синдром Мириззи (диагностика и лечение). М.: Медицина, 2003. С. 112.
- Al-Alkeely M.H., Alam M.K., Bismar H.A. et al. Mirizzi syndrome: ten years experience from a teaching hospital in Riyadh//World J. Surg. 2005. Vol. 29, № 12. P. 1687-1692.
- Beltran M.A., Csendes A., Cruces K.S. The Relationship of Mirizzi Syndrome and Cholecystoenteric Fistula: Validation of a Modified Classification//http://www.captura.uchile.cl/bitstream/handle/2250/6715/Beltran_Marcelo_A.pdf?sequence=1.
- McSherry C., Ferstenberg H., Virshup M. The Mirizzii syndrome: suggested classifications and surgical therapy//Surg. Gastroent. 1982. №1. P. 219-225.
- Waisberg J., Corona A., De Abreu I.W. et al. Benign obstruction ofthe common hepatic duct (Mirizzi syndrome): diagnosis and operative management//Arq. Gastroenterol. 2005. Vol. 42, № 1. Р. 13-18. Сведения об авторах


