Динамика показателей внутривенного глюкозотолерантного теста у подростков с ожирением на фоне терапии метформином
Автор: Матюшева Наталья Борисовна, Саприна Татьяна Владимировна, Ворожцова Ирина Николаевна, Горбатенко Елена Викентьевна, Сивкова Оксана Сергеевна
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 2 т.30, 2015 года.
Бесплатный доступ
В нашей стране реальная распространенность ранних нарушений углеводного обмена во всех возрастных диапазонах изучена недостаточно. Проведено открытое наблюдательное исследование, в которое включено 58 подростков (28 девушек, 30 юношей) с ожирением 1-4-й степени. Оценка механизмов ранних нарушений углеводного обмена у подростков с ожирением проводилась на основании результатов перорального (ПГТТ) и внутривенного (ВГТТ) глюкозотолерантного тестов, также оценивалась динамика показателей на фоне проводимой терапии метформином. Согласно полученным результатам, ранними маркерами нарушений углеводного обмена по данным ВГТТ, являлись: высокий уровень гликемии на 3-й мин теста, уменьшение скорости снижения гликемии и высокий постпрандиальный уровень гликемии в сравнении с подростками контрольной группы. Терапия метформином в течение 6 мес. у подростков с ожирением и нарушением толерантности к глюкозе (НТГ) привела к увеличению индекса инсулинорезистентности НОМА за счет снижения уровня гликемии и увеличения концентрации инсулина натощак, что может свидетельствовать о восстановлении секреторной функции ß-клетки поджелудочной железы. Данные ВГТТ в сравнении с ПГТТ позволяют дифференцировать нарушения углеводного обмена на ранних стадиях, выделять ведущий механизм (снижение секреции инсулина или нарушение темпов периферической утилизации глюкозы), а также выделять пациентов с ожирением в группы высокого риска развития сахарного диабета II типа (СД 2). Тем не менее необходимы дополнительные исследования по изучению эффективности применения различных доз метформина, а также подбора оптимальной продолжительности терапии метформином у подростков с ожирением и НТГ.
Ожирение, нарушение углеводного обмена, инсулинорезистентность, внутривенный глюкозотолерантный тест, гипергликемия
Короткий адрес: https://sciup.org/14920017
IDR: 14920017 | УДК: 616-056.257-053.6-085.272.3:612.122.1:616.153.45-072.5
Dynamics of intravenous glucose tolerance test parameters in obese adolescents after metformin therapy
In our country, the real prevalence of early stages of carbohydrate metabolism disorders across all age groups was studied not enough. We conducted an open observational study that comprised 58 adolescents (28 females and 30 males) with obesity of 1-4 th degrees. The evaluation of early carbohydrate metabolism disorders in adolescents was based on the results of oral (OGTT) and intravenous glucose tolerance (IVGTT) tests; dynamic changes in parameters were estimated in the presence of metformin therapy. Early markers of carbohydrate metabolism disorders were high level of glycemia at the third minute of IVGTT, slow decline in blood glucose, and high postprandial level of glycemia. Six-month metformin therapy in obese adolescents with impaired glucose tolerance resulted in an increase in the index of insulin resistance HOMA due to a decrease in the level of glycemia and an increase in the fasting insulin concentration suggesting recovery of the secretory function of ß-cells. Data of IVGTT compared with OGTT enabled to differentiate carbohydrate metabolism disorders at early stages, to identify a primary mechanism (reduction of insulin secretion or impaired peripheral glucose utilization rate), and to assign patients with obesity to groups of high risk for type II diabetes mellitus. Further studies are required for more careful identification of optimal dose and duration of metformin therapy.
Текст научной статьи Динамика показателей внутривенного глюкозотолерантного теста у подростков с ожирением на фоне терапии метформином
На сегодняшний день ожирение представляет собой актуальную проблему для всего мира, что связано с его прогрессивным распространением. Многие проблемы здоровья, связанные с ожирением, которые, как раньше считалось, относятся только к взрослым, в настоящее время все чаще наблюдаются и у детей: артериальная гипертензия, СД 2, неалкогольная жировая болезнь печени, поликистозное изменение яичников и затрудненное дыхание во сне, метаболический синдром [19]. У 25% детей с ожирением выявляется НТГ, еще у 4% – не диагностированный СД 2 [9, 13]. По данным Государственного регистра СД, на 01.01.2013 г. в России зарегистрировано 394 ребенка и 332 подростка с СД 2 [3].
В настоящее время все больше внимания уделяется исследованию ранних нарушений углеводного обмена у детей и подростков, к которым относятся: нарушение толерантности к углеводам и нарушение гликемии натощак (НГН), а также их сочетание. Данные нарушения объединяют под общим термином “предиабет”, что подчеркивает их неблагоприятный прогноз [2, 19]. В нашей стране реальная распространенность ранних нарушений углеводного обмена во всех возрастных диапазонах изучена недостаточно.
Для диагностики ранних этапов НТГ необходимо своевременно выделять детей и подростков в группы риска на основании генеалогических и клинических данных [8]. В патогенезе развития этих нарушений играют роль как инсулинорезистентность, так и нарушение функции β-клеток поджелудочной железы [11, 16]. Кроме того, прогрессивное снижение функции β-клетки способствует ухудшению толерантности к глюкозе. Степень выражен- ности этих нарушений при НГН и НТГ различна. СД 2 – это заключительный этап в прогрессировании этих нарушений, характеризующийся увеличением инсулиноре-зистентности и снижением секреции инсулина [6, 19]. Характер изменений, лежащих в основе прогрессирования глюкозной интолерантности у детей и подростков, изучен недостаточно. Изучение патофизиологических особенностей ранних нарушений углеводного обмена у детей и подростков будет способствовать выделению групп риска и разработке методов их коррекции. В настоящее время метформин – это единственный пероральный сахароснижающий препарат, одобренный для использования у подростков. В России, Европе и США он разрешен к использованию в педиатрической практике, начиная с 10-летнего возраста, максимальная доза составляет 2000 мг/сут [5, 10]. Однако не существует однозначных рекомендаций относительно времени начала терапии, ее продолжительности, оценки эффективности, алгоритма подбора дозы метформина у пациентов детского возраста.
Цель: исследовать механизмы ранних нарушений толерантности к глюкозе у подростков с ожирением по данным внутривенного глюкозотолерантного теста и оценить влияние терапии метформином на выявленные нарушения.
Материал и методы
Проведено открытое наблюдательное проспективное исследование, в которое включено 58 подростков (28 девушек, 30 юношей). Средний возраст обследуемых составил 14,0 (14,0–16,0) лет. Критериями включения в иссле- дование являлись: пациенты с конституционально-экзогенным ожирением и метаболическим синдромом (МС, по классификации IDF 2007 г.) в возрасте от 12 до 18 лет мужского и женского пола. Согласно консенсусу IDF 2007 г., диагноз МС выставляется при обязательном наличии у пациента абдоминального ожирения и двух из четырех обязательных компонентов. Из группы с экзогенно-конституциональным ожирением выделено 11 (19,0%) человек с МС.
Критерии исключения: больные с ожирением эндокринного генеза и генетической патологией, пациенты с СД 1 и 2-го типа, пациенты, получающие заместительную гормональную терапию, с острыми и хроническими гепатитами. Группу контроля составили 30 практически здоровых подростков, сопоставимых по полу и возрасту.
Всем пациентам было проведено комплексное клиническое обследование, включающее: сбор жалоб, данных анамнеза жизни и заболевания, объективное обследование, измерение окружности талии (ОТ), бедер (ОБ) с расчетом их отношения (ОТ/ОБ) и индекса массы тела (ИМТ) по центильным таблицам Т. Cole [12], SDS ИМТ [20]. Лабораторные данные: уровень общего холестерина (ОХ), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП), липопротеидов высокой плотности (ЛПВП), индекс атерогенности, трансаминаз (АСТ, АЛТ), лептин (Diagnostics Biochem Canada Inc.), С-пептид (референсный интервал 0,78–1,89 нг/мл), антитела к глутаматдекарбоксилазе (IsletestТМ-GAD, “BIOMERICA”), антитела к поверхностному антигену β -клеток (IsletestТМ-ICA, “BIOMERICA”). Исследовался иммунореактивный инсулин (ИРИ) иммуноферментным методом (Mercodia Iso-Insulin ELISA, референсный диапазон 5–25 ммоль/л). Степень инсулинорезистентности (ИР) определяли по индексам HOMAR, Caro, Quicki.
ПГГТ проводился по стандартной методике [2]. Внутривенный тест толерантности (ВГТТ) проводился следующим образом: внутривенно вводился 25%-й раствор глюкозы из расчета 0,5 г/кг веса, струйно, но не более 35 г с последующим забором венозной крови на 0, 3, 5, 10, 20, 30, 45, 60, 90, 120-й мин для определения глюкозы. На 0, 3 и 5-й мин определялся уровень инсулина с целью выявления нарушений первой фазы выброса инсулина. Использовался метод анализа результатов ВТТГ, который позволяет определить скорость элиминации глюкозы из крови (К-индекс) и индекс продукции глюкозы печенью (H-индекс) с помощью компьютерной программы, вычисляющей параметры Н и К, с авторского сайта по адресу
Подросткам с выявленными по результатам ПГТТ (n=10) – НГН, НТГ и их сочетание – и ВГТТ нарушениями углеводного обмена (n=10) была проведена терапия метформином, принимаемым однократно в дозе 850 мг после ужина (Глюкофаж, Никомед) продолжительностью 6 мес. В течение недели после отмены метформина подросткам этой группы проводилось ретестирование нарушений углеводного обмена с помощью ВГТТ и оценка динамики концентрации инсулина и гликемии на 0, 3 и 5-й мин ВГТТ.
Статистическую обработку данных проводили с помощью пакета SPSS 11.5. Для проверки нормальности рас- пределения величин показателей использовали критерий Колмогорова–Смирнова. Данные представлены в виде медианы (Me) и межквартильного размаха (Q1-Q3), при соблюдении закона нормального распределения признаков – в виде средней и стандартного отклонения (М±SD). Проверка достоверности различий до и после проведенного курса терапии проводилась по непараметрическому критерию Вилкоксона для зависимых выборок. Различия считались достоверными при уровне значимости р<0,05.
Результаты и обсуждение
У подростков основной группы ИМТ составил 35,1 (31,3–38,2) кг/м2, SDS ИМТ = 3,05 (2,74–3,53). Средний возраст начала набора массы тела – 7,0 (4,0–9,0) лет, стаж заболевания – 8,0 (6,0–10,0) лет.
Стратификация пациентов по степени ожирения проводилась согласно классификации В.А. Петерковой, О.В. Васюковой (2013) по SDS ИМТ. Согласно этой классификации, 5 человек имели избыточный вес, 58 человек – ожирение. В группе пациентов с ожирением распределение по степени ожирения было следующим образом: 1-я степень – 11 (19%) человек, 2-я степень – 18 (31%), 3-я степень – 21 (36,2%) человек, 4-я степень – 8 (13,8%) человек.
Принадлежность к группе риска развития МС в подростковом возрасте оценивалась по критериям последнего консенсуса Международной диабетической федерации (IDF) 2007 г. [5], наиболее частым из которых было абдоминальное ожирение (91%), артериальная гипертензия (29%), дислипидемия (17%), НТГ и НГН (19%) [7].
Считается, что абдоминальный тип ожирения говорит об ИР и гиперинсулинемии (ГИ). По результатам проведенного исследования, абдоминальное ожирение (ОТ>90 перцентили) наблюдалось у 53 (93%) пациентов, из них ИР подтверждена расчетными показателями у 17 (68%) обследуемых. У 32% подростков с высокими показателями индексов ИР не имелось абдоминальной формы ожирения.
По результатам лабораторного обследования липидного спектра, было выявлено увеличение уровня общего холестерина (13%), ТГ (16,7%), ЛПНП, индекса атероген-ности и уменьшение уровня ЛПВП с увеличением степени ожирения (табл. 1), что соответствует литературным данным [4].
Продолжается научная дискуссия по поводу диагностического уровня индексов ИР у детей и подростков. В литературных источниках предлагаются различные диагностические значения HOMAR: >3,16 [17], >3,2 [1], >3,43 [15]. В нашей работе мы использовали значение индекса HOMAR>3,4 согласно последним отечественным рекомендациям [2]. По анализу показателей индексов инсулино-резистентности отмечалось увеличение значений индекса HOMAR у 75% подростков с ожирением и снижение индекса Caro у 83,3% подростков с ожирением.
Анализ инсулинорезистентности по степени ожирения показал, что у подростков с ожирением 1 и 4-й степени регистрировались самые высокие ее показатели (табл. 1). А с увеличением степени ожирения отмечалось снижение показателей HOMA и увеличение Caro (2 и 3-я степени ожирения). Изменение индексов HOMA и Caro происходило за счет динамического снижения уровней базальной инсулинемии и С-пептида в сыворотке крови (табл. 1, рис. 1).
Динамика изменений концентраций инсулина, С-пеп-тида и рассчитанных на их основе индексов чувствительности к инсулину свидетельствуют о снижении эндогенной секреции инсулина у подростков с увеличением степени ожирения, что характерно для выраженных нарушений углеводного обмена, и характеризуют стадию предиабета. Таким образом, на сегодняшний день мы имеем патоморфоз нарушений углеводной интолерантности у подростков с ожирением, когда в возрастной группе до
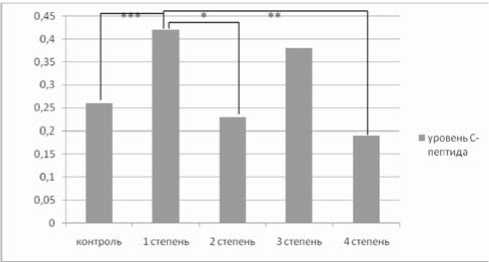
Рис. 1. Концентрация C-пептида в сыворотке крови у подростков с различной степенью ожирения (*р12=0,006, **р14=0,019, ***pК1=0,002)
Таблица 1
Характеристика биохимических, гормональных показателей и индексов чувствительности к инсулину у подростков с различной степенью ожирения
|
Показатели |
Контроль |
1-я степень |
2-я степень |
3-я степень |
4-я степень |
р |
|
ОХС |
4,1 (3,4–4,4) |
4,1 (3,6–4,45) |
4,0 (3,7–4,5) |
4,3 (3,75–4,9) |
3,9 (3,65–4,0) |
χ 2= 3,012 р=0,556 |
|
ТГ |
0,67 (0,6–0,9) |
0,99 (0,69–2,0) |
1,1 (0,92–1,3) |
1,27 (0,91–1,58) |
1,04 (0,94–1,35) |
χ 2=17,418 p=0,002 р25=0,004 р35=0,000 р45=0,005 |
|
ЛПВП |
0,67 (0,6–0,9) |
0,99 (0,69–2,0) |
1,1 (0,92–1,3) |
1,27 (0,91–1,58) |
1,04 (0,94–1,35) |
χ 2=17,418 p=0,002 р25=0,004 р35=0,000 р45=0,005 |
|
ЛПНП |
1,7 (1,56–2,03) |
1,9 (1,66–2,53) |
2,1 (1,8–2,45) |
2,16 (1,75–3,0) |
1,93 (1,43–2,13) |
χ 2=10,434 p=0,034 р25=0,016 р35=0,009 |
|
Индекс атерогенности |
1,15 (1,0–1,26) |
1,89 (1,54–2,22) |
1,85 (1,42–2,39) |
1,93 (1,45–2,85) |
1,61 (1,27–1,97) |
χ 2=30,192 p=0,000 р15=0,002 р25=0,000 р35=0,000 р45=0,019 |
|
HOMA R |
0,69 (0,16–1,12) |
7,14 (2,39–11,17) |
6,07 (0,23–10,67) |
3,99 (2,34–8,8) |
6,83 (0,92–11,57) |
χ 2=10,23 p=0,037 р15=0,038 р25=0,042 р35=0,017 |
|
Caro |
0,8 (0,59–6,47) |
0,22 (0,07–1,31) |
0,18 (0,09–2,06) |
0,23 (0,12–1,18) |
0,14(0,13–1,82) |
χ 2=9,349 p=0,053 |
|
Quicki |
0,84 (0,71–1,77) |
0,47 (0,42–0,72) |
0,47 (0,42–1,39) |
0,51 (0,44–0,64) |
0,46 (0,41–0,76) |
χ 2=10,23 p=0,037 р15=0,038 р25=0,042 р35=0,017 |
|
Гликемия, ммоль/л |
4,84 (3,7–5,5) |
4,67 (4,27–5,14) |
5,03 (4,6–5,35) |
4,84 (4,36–5,65) |
5,48 (4,6–6,14) |
χ 2= 4,051 р=0,399 |
|
ИРИ, 0 мин |
6,55 (2,6–33,0) |
55,7 (16,36–66,3) |
32,7 (12,44–50,41) |
49,0 (33,3–65,0) |
18,38 (3,2–47,2) |
χ 2=11,166 p=0,025 р15=0,027 р25=0,048 р35=0,007 |
18 лет уже имеются патофизиологические сдвиги (сочетание инсулинорезистентности и снижения эндогенной секреции инсулина), характерные для развития СД 2.
По результатам ПГТТ, у 7 (11%) подростков с ожирением диагностировано НГН, у 4 (7%) пациентов – НТГ. Согласно данным ВГТТ, выделяют пациентов с умеренными нарушениями углеводного обмена и выраженными нарушениями углеводного обмена (по выраженности коэффициентов k и Н) [14]. В ходе теста исследовался уровень инсулина на 0, 3 и 5-й мин (табл. 2).
В проведенном нами исследовании, по результатам ВГТТ, у 10 (19%) человек выявлены умеренные нарушения углеводного обмена, подростков с выраженными нарушениями углеводного обмена выявлено не было (рис. 2).
Интерес представляет сопоставимость результатов ВГТТ и ПГТТ. У пациентов с умеренными нарушениями углеводного обмена, по данным ВГТТ, согласно результатам ПГТТ, регистрировались: у 3 (30%) – НГН, у 2 (20%) – сочетание НТГ+НТГ, у 5 (50%) пациентов нарушений по
ПГТТ выявлено не было. У 5 человек, имеющих НТГ и НГН и их сочетание, по данным ПГТТ и ВГТТ, нарушений выявлено не было.
Препаратом первого выбора в лечении нарушений углеводного обмена у подростков является метформин. Метформин снижает инсулинорезистентность, замедляет постпрандиальную абсорбцию глюкозы и увеличивает секрецию инсулина на фоне нарастающего его дефицита, снижает уровень HbA1c без риска гипогликемий, снижается или стабилизируется масса тела, нормализуется липидный обмен (снижение ЛПНП и ТГЦ). Из всех сахароснижающих препаратов для лечения СД 2 у детей и подростков в настоящее время одобрены только метформин и инсулин [18].
Анализ изучаемых показателей после проведенного курса терапии метформином показал, что имеет место тенденция к увеличению инсулинемии во всех контрольных точках теста, и вследствие этого увеличение значений индексов инсулинорезистентности (табл. 3).
Данные изменения могут говорить о восстановлении
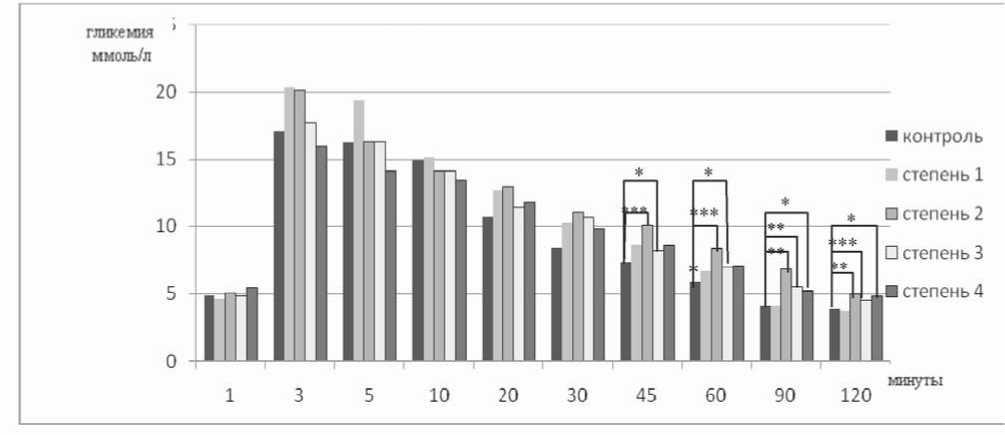
Рис. 2. Кинетика гликемии в ходе ВГТТ у подростков с различной степенью ожирения и в контрольной группе (*р<0,05, **р<0,01, ***p<0,001)
Таблица 2
Концентрация инсулина сыворотки крови на 0, 3 и 5-й мин внутривенного глюкозотолерантного теста у подростков с различной степенью ожирения
Примечание: p – уровень статистической значимости различий между группами (1–4), * – p<0,05 в сравнении с контрольной группой.
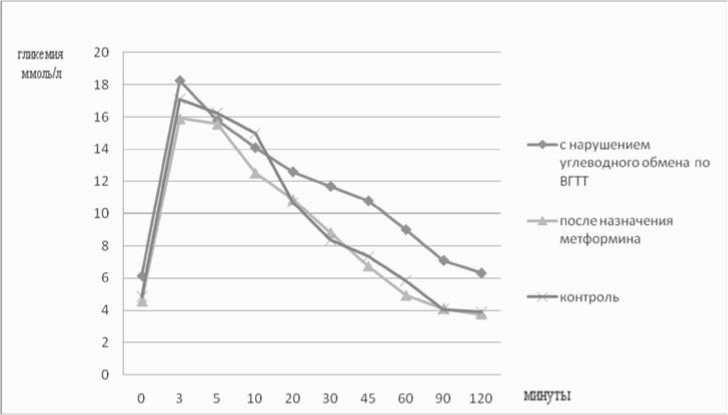
Рис. 3. Динамика параметров ВГТТ у подростков с ожирением на фоне проводимой терапии метформином в течение 6 мес.
ниями углеводного обмена до назначения метформина SDS ИМТ составлял 3,03 (2,55–3,72), после проведенного лечения SDS ИМТ составил 3,07 (2,52–3,81; p=0,44), то есть практически не изменился. Возможно, что отсутствие выраженной динамики показателя индекса Н (подавление глюконеогенеза) на фоне терапии метформином связано с усилением физиологической пубертатной инсулино-резистентности у подростков основной группы и недостаточной дозой метформина.
Выводы
Таблица 3
Динамика клинико-гормональных показателей у подростков основной группы на фоне проводимой терапии метформином (Me(Q1-Q3))
Показатели До назначения метформина После назначения р
|
Вес (кг) |
103,75 (100,0–111,0) |
110,0 (101,6–120,0) |
|
Рост (см) |
175,5 (170–177) |
177 (170–180) |
|
ИМТ (кг/м2) |
35,7 (30,9–39,8) |
36,25 (32,0–40,0) |
|
SDS ИМТ |
3,03 (2,55–3,72) |
3,07 (2,52–3,81) |
|
ОТ (см) |
108 (100–117) |
108,5 (105–118) |
|
ОБ (см) |
119,5 (115–122,5) |
119 (112–126) |
|
ИРИ, 0 мин |
58,15 (37,29–74,8) |
56,95 (26,55–66) |
|
ИРИ, 3 мин |
72,13 (50,23–124,85) |
142,5 (103,85–170,9) |
|
ИРИ, 5 мин |
87,99 (63,9–98,09) |
101,05 (94,14–112,85) |
|
HOMA R |
4,2 (0,95–6,67) |
9,85 (1,04–14,72) |
|
Caro |
0,2 (0,16–2,09) |
0,09 (0,07–1,19) |
|
Quicki |
0,5 (0,5–0,8) |
0,43 (0,4–0,7) |
|
Индекс Н |
4,3 (3,4–4,8) |
3,5 (1,9–3,9) |
|
Индекс k |
2,7 (2,0–3,9) |
2,6 (2,4–3,2) |
|
PN |
–0,008 (–0,014–0,005) |
–0,007 (–0,014–0,007) |
секреторной функции β -клетки на фоне терапии метформином у подростков с ожирением и нарушением толерантности к глюкозе (рис. 3).
При анализе данных ВГТТ у пациентов после назначения метформина выявлена тенденция к снижению значения индекса Н (продукция глюкозы печенью, р=0,2), что, возможно, связано с недостаточной дозой метформина для подавления глюконеогенеза у подростков с выраженным ожирением. Однако индекс k (скорость утилизации глюкозы из крови) не изменился (р=0,6). На фоне проводимой терапии у подростков основной группы произошла значимая прибавка в росте (p=0,03) и статистически незначимая – в массе тела (p=0,09), ИМТ (p=0,4), ОТ (p=0,44). В группе с выявленными наруше-
W=–29, p=0,08 W=–15, p=0,03 W=–13, p=0,44 W=–13, p=0,44 W=–9, p=0,44 W=–1, p=0,95 W=–5, p=0,6 W=–6, p=0,10 W=–9, p=0,273 W=–9, p=0,345 W=–9, p=0,249 W=–9, p=0,249 W=14, p=0,237
W=–6, p=0,674 W=8, p=0,499
Сопоставление результатов ВГТТ до и после лечения позволяет сделать следующие выводы:
-
1. Ранними маркерами нарушений углеводного обмена у подростков с ожирением, по данным проведенного ВГТТ, являются: высокий уровень гликемии на 3-й мин теста, уменьшение скорости снижения глюкозы и высокий постпранди-альный уровень гликемии.
-
2. Данные ВГТТ в сравнении с ПГТТ позволяют дифференцировать нарушения углеводного обмена на ранних стадиях и выделять ведущий механизм (снижение секреции инсулина или нарушение темпов периферической утилизации глюкозы), а также стратифицировать подростков с ожирением в группы высокого риска развития СД 2.
-
3. Благоприятные эффекты терапии метформином у подростков с ожирением и нарушениями углеводного обмена проявились в отсутствии нарастания абдоминального ожирения, нормализации показателей ВГТТ, увеличении уровня инсулинемии на 3 и 5-й мин ВГТТ, что характеризует улучшение показателей секреторной функции β -клетки.
-
4. Необходимо дальнейшее изучение данной проблемы для выделения ведущих механизмов нарушений углеводного обмена и определения показаний и режима применения метформина у подростков с ожирением и НТГ.
Список литературы Динамика показателей внутривенного глюкозотолерантного теста у подростков с ожирением на фоне терапии метформином
- Витебская А.В., Васюкова О.В. Диагностика инсулинорезистентности у детей и подростков//Проблемы эндокринологии. -2006. -№ 52 (6). -С. 39-41.
- Дедов И.И., Шестакова М.В. Алгоритмы специализированной медицинской помощи больным сахарным диабетом -М., 2013. -120 с.
- Дедов И.И., Шестакова М.В. Результаты реализации подпрограммы “Сахарный диабет” федеральной целевой программы “Предупреждение и борьба с социально значимыми заболеваниями 2007-2012 годы”. -М., 2012.
- Дианов О.А., Гнусаев С.Ф., Иванов Д.А. и др. Нарушения функционального состояния сердечно-сосудистой системы и метаболизма у детей с ожирением//Педиатрия. -2007. -Т. 86, № 3. -С. 32-34.
- Кураева Т.Л. Терапия сахарного диабета 2 типа у детей и подростков: метформин как первый препарат выбора//Вопросы современной педиатрии. -2012. -Т. 11, № 1. -С. 162-166.
- Миняйлова Н.Н., Сундукова Е.Л., Ровда Ю.И. Гиперлептинемия и ее клинико-метаболические ассоциации при синдроме инсулинорезистентности у детей и подростков//Педиатрия. -2009. -Т. 88, № 6. -С. 6-13.
- Рахимова Г.Н., Азимова Ш.Ш. Оценка частоты метаболического синдрома среди детей и подростков с ожирением согласно новым критериям международной диабетической ассоциации//Педиатрия. -2009. -Т. 88, № 6. -С. 14-17.
- Сорвачева Т.Н., Петеркова В.А., Титова Л.Н. и др. Ожирение у подростков//Лечащий врач. -2006. -№ 4. -С. 50-54.
- American Association of Clinical Endocrinologists. 2002. Finding and recommendations from the AACE conference on insulin resistance syndrome . -URL: http://www.aace.cjm/pub/(дата обращения 23 декабря 2014 г.).
- Atabek M.E., Pirgon O.B.H. Use of metformin in obese adolescents with hyperinsulinemia: a 6-month, randomized, double-blind, placebo-controlled clinical trial//J. Pediatr. Endocrinol. Metab. -2008. -Vol. 21(4). -P. 339-348.
- Bergman R.N., Finegood D.T., Kahn S.E. The evolution of betacell dysfunction and insulin resistance in type 2 diabetes//Eur. J. Clin. Invest. -2002. -Vol. 32 (Suppl. 3). -P. 35-45.
- Cole T.J., Bellizzi M.C., Flegal K.M. et al. Establishing a standard definition for child overweight and obesity worldwide: international survey//BMJ. -2000. -Vol. 320. -P. 1-6.
- Drake A.J., Smith A., Betts P.R. Type II diabetes in obese white children//Arch. Dis. Child. -2002. -Vol. 86. -P. 207-208.
- Dreval A.V. European Congres of Endocrinology, ECE 2005: Abstract Book, 3-7 September 2005, Goteborg, Sweden. -Goteborg, 2005. -P 74.
- Garcia Cuartero B., Garcia Lacalle C., Jimenez Lobo C. et al. The HOMA and QUICKi indexes, and insulin and C-peptide levels in healthy children. Cut off points to identify metabolic syndrome in healthy children//An. Pediatr. (Barc). -2007. -Vol. 66(5). -P. 481-490.
- Kahn S.E. The relative contributions of insulin resistance and beta-cell dysfunction to the pathophysiology of type 2 diabetes//Diabetologia. -2003. -Vol. 46. -P. 3-19.
- Mehmet Keskin et al. Homeostasis model assessment is more reliable than the fasting glucose/insulin ratio and quantitative insulin sensitivity check index for assessing insulin resistance among obese children and adolescents//Pediatrics. -April, 2005. -Vol. 115. -P 500-503.
- Pinhas-Hamiel O., Zeitler P. Clinical Presentation and treatment of type 2 diabetes in children//Pediatric Diabetes. -2007. -Vol. 8 (Suppl. 9). -P. 16-27.
- Sinaiko A.R., Steinberger J., Moran A. et al. Relation of body mass index and insulin resistance to cardiovascular risk factors, inflammatory factors and oxidative stress during adolescence//Circulation. -2005. -Vol. 111. -P. 1985-1991.


