Динамика рентгенографических показателей вертлужной впадины при лечении подростков с диспластическим коксартрозом
Автор: Макушин Вадим Дмитриевич, Тепленький Михаил Павлович, Парфенов Эдуард Михайлович, Раловец Нина Эдуардовна
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2012 года.
Бесплатный доступ
Изучены данные рентгенографического обследования 18 подростков с диспластическим коксартрозом, которым про- изведена реориентирующая остеотомия таза. В анализируемой группе пациентов оперативное вмешательство способ- ствовало частичному ремоделированию вертлужной впадины, которое проявилось в основном в изменении формы и ориентации ее свода и, в меньшей степени, в виде ее углубления. Формирование свода впадины происходило в тече- ние первых 8-9 месяцев после операции, а увеличение глубины отмечалось через 6-12 месяцев после снятия аппарата. Характер изменения рентгенографических показателей показал, что у пациентов изученной группы реконструктив- ное вмешательство на тазобедренном суставе способствовало замедлению прогрессирования коксартроза.
Диспластический коксартроз, реориентирующая остеотомия таза, рентгенография
Короткий адрес: https://sciup.org/142121514
IDR: 142121514
Dynamics of radiographic acetabular values in treatment of adolescents with dysplastic coxarthrosis
The data of radiographic examination of 18 adolescents with dysplastic coxarthrosis undergone reorienting pelvic osteotomy have been studied. The surgical intervention in the adolescent group analyzed contributed to partial acetabular remodeling, which mainly manifested itself in the change of acetabular vault shape and orientation and, to a lesser extent, as acetabular deepening. Acetabular vault formation occurred within the first 8-9 months after surgery, and the increase of deepening was observed 6-12 months after the fixator removal. The character of radiographic value change has demonstrated that the reconstructive intervention in the hip of the patients of the group studied contributes to coxarthrosis progress slowdown.
Текст научной статьи Динамика рентгенографических показателей вертлужной впадины при лечении подростков с диспластическим коксартрозом
Ведущими причинами развития деформирую -щего артроза у подростков являются деформация и патологическая ориентация суставных компо-нентов, которые способствуют нарушению суставных соотношений и ухудшают биомеханические условия функционирования сочленения в целом [4]. Один из путей ортопедической реабилитации пациентов с указанной патологией — применение суставсберегающих реконструктивных вмешательств, целью которых является устранение или максимально возможная компенсация механических причин развития остеоартроза [10]. В настоящее время наибольшей популярностью пользуются реориентирующие остеотомии тазовой кости, кото -рые позволяют компенсировать дефицит покрытия головки путем изменения пространственного положения ацетабулярного фрагмента [5]. Известно, что в условиях недостаточной центрации развитие проксимального отдела бедра и вертлужной впадины происходит не пропорционально. Поэтому восстановление соотношений в сочленении должно сопровождаться постепенной адаптацией суставных поверхностей с взаимной компенсацией [6]. В противном случае оперативное вмешательство может привести к декомпенсации сустава и быстрому прогрессированию дегенеративно-дистрофических изменений [9, 19]. Некоторые специалисты отмечают, что у подростков процессы адаптационной перестройки протекают сложнее в связи с ухудшением пластичности костей и снижением их способности к ремоделированию [8, 15, 19]. По данным других авторов, адекватная транспозиция вертлужной впадины не только обеспечивает покрытие головки суставным хрящом, но и создает условия для доразвития взаимной адаптации суставных элементов, в основном вертлужной впадины, что является одной из причин замедления прогрессирования коксартроза [1, 2]. В РНЦ «ВТО» для ле -чения подростков с диспластическим коксартро-зом используется технология тройной остеотомии таза, предусматривающая использование аппарата Илизарова [3].
Цель исследования — на основании данных рентгенографии оценить влияние реориентирующей остеотомии таза, выполненной с помощью аппарата Илизарова, на состояние вертлужной впадины у пациентов старшего школьного возраста с диспластическим коксартрозом.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Проанализированы результаты рентгенологического обследования 18 пациентов с диспластическим кокс-артрозом. В 10 случаях отмечено поражение правого сустава, в восьми — левого. Средний возраст больных при выполнении оперативного вмешательства был 15 ± 2,1 года (от 12 до 18 лет). При лечении пациентов использована технология, предполагавшая закрытое восстановление соотношений в сочленении и их стабилизацию с помощью реориентирующей остеотомии таза. В 11 случаях дополнительно произведено вмешательство на бедренном компоненте сустава.
Критерии включения пациентов в анализируемую группу: выполнение реконструктивного вмешательства (реориентирующей остеотомии) на тазовом компоненте сустава с применением аппарата Илизарова, срок наблюдения не менее трех лет, отсутствие рентгенологических признаков декомпенсации тазобедренного сустава (сужение суставной щели меньше 3 мм, асептический некроз головки бедра) в течение первых трех месяцев после снятия аппарата.
Анализировали рентгенограммы, выполненные в передне-задней проекции до лечения, после снятия аппарата, через 6, 12 и 36 месяцев после завершения лечения в аппарате. Определяли ориентацию, глубину, форму свода вертлужной впадины, а также структурное состояние надвертлужной области. Для оценки пространственного положения впадины измеряли угол ее вертикального отклонения по Lance (угол между линией, касательной к входу во впадину, и перпендикуляром к линии, проведенной через фигуры «слезы», N ≥ 40º) и угол ацетабулярной антеверсии (УАА) по Ozcelik (угол между линией, соединяющей фигуру «слезы» и верхненаружный край впадины, и линией, соединяющей наружный край зоны субхондрального склероза и нижне-наружный край acetabulum; N = 15-20°) [13]. Глубину впадины определяли по величине угла Idelberger-Frank (AIF, N42–48º) [16] и коэффициенту глубины впадины (КГВ) по Murray (отношение длины перпендикуляра, проведенного из центра впадины к линии, касательной к входу во впадину, к длине отрезка, соединяющего фигуру «слезы» с верхненаружным краем впадины (D / W×1000); N ≥ 250) [12]. Для характеристики свода впадины измеряли угол наклона опорной поверхности крыши по Tonnis [7, 16] (угол между горизонтальной линией и линией, параллельной поверхности нагружения крыши впадины, N< 10°), определяли показатель PED (расстояние между верхним полюсом свода и наружным краем впадины; N ≥ 15 мм) [11]. Качественная оценка состояния надвертлужной области включала определение инклинации поверхности нагружения впадины (верхнелатеральная, горизонтальная и верхнемедиальная) [7], выявление участков кистовидной перестройки и измерение ширины зоны субхондрального склероза в верхненаружном крае крыши. Все измерения произведены исследователем М. П. Тепленьким.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Как показали результаты дооперационного рентгенографического обследования, у всех пациентов отмечено нарушение суставных соотношений в виде латерального и проксимального смещения головки бедра: средняя величина угла Виберга была 0,8±0,4° (0-8°); степень латерального покрытия головки составила 0,5 ± 0,05 (0,4–0,68), показатель краниального смещения головки — 14 ± 2,8 мм (4-28 мм). В степени выраженности дегенеративных изменений в сочленении в соответствии с критериями Tonnis суставы распределены следующим образом: 0 ст. — 4 сустава, I ст. — 11 суставов, II ст. — 3 сустава.
Величина угла вертикального отклонения впадины в среднем составила 32± 1,1° (18-43°), угла анте-версии впадины — 21 ± 2,6º. В семи наблюдениях угол антеверсии соответствовал норме (19,4 ± 0,3º). В трех случаях отмечено его умеренное снижение (13 ± 0,7º). У остальных пациентов на стороне поражения зарегистрировано увеличение ацетабулярной антеверсии (25 ± 0,8º), которое в половине суставов превышало 25º, т. е. соответствовало тяжелой степени патологического отклонения вертлужной впадины [17].
В большинстве наблюдений отмечено значительное уплощение суставной ямки. Коэффициент глубины вертлужной впадины был 162 ± 6,8 (100–230), угол Idelberger-Frank — 62±0,4° (49-72°). В 16 суставах опорная поверхность впадины имела верхнелатеральную инклинацию. Средний показатель угла Tonnis был 39 ± 2,7º (28–62º), средняя величина показателя PED — 2,4 ± 0,9 мм (0–11 мм). В девяти суставах отмечены структурные изменения в надацетабулярной области, которые в большинстве случаев
(8 суставов) проявлялись в виде единичных мелких кист. Значительное (более 5 мм) расширение зоны субхондрального склероза выявлено в восьми наблюдениях. В четырех случаях ширина ее была меньше 3 мм.
В результате оперативного вмешательства во всех суставах были восстановлены и стабилизированы соотношения. Через три года после снятия аппарата средняя величина угла Виберга была 30± 1,6° (24-38°); показатель латерального покрытия головки бедра увеличился до 0,98 ± 0,02 (0,86–1,0). В большинстве суставов отмечено обратное прерывание линии Шентона, величина которого составила (-6,5) ± 1,8 мм (-16–0 мм).
В таблице 1 представлена динамика показателей, характеризующих пространственное положение вертлужной впадины после выполнения оперативного вмешательства.
Согласно данным таблицы 1, показатель угла вертикального отклонения впадины в результате оперативного вмешательства увеличился на 78 % и в течение последующего срока практически не менялся. В срок три года величина угла Lance во всех суставах соответствовала норме.
Характер изменения угла ацетабулярной антеверсии зависел от его исходной величины. В группе пациентов с исходной избыточной антеверсией (n = 8) отмечено постепенное снижение среднего показателя, которое было статистически достоверным через три года после снятия аппарата. В указанный срок в двух суставах величина УАА соответствовала норме, в остальных случаях степень избыточного отклонения впадины была умеренной. У больных с нормальным показателем угла антеверсии
(n=7) после операции отмечено его постепенное незначительное повышение, которое было статистически не достоверным. Через три года в трех суставах отмечено умеренное повышение ацетабулярной антеверсии. В группе больных с недостаточным (менее 15°) отклонением впадины кпереди (n = 3) в результате оперативного вмешательства средний показатель угла антеверсии увеличился на 39 %. Его последующая динамика характеризовалась незначительным, статистически не значимым увеличением. В срок три года во всех суставах угол ацетабулярной антеверсии соответствовал норме.
Анализ полученных результатов показал у данной категории пациентов достоверное изменение параметров, определяющих пространственное положение впадины, которое регистрировалось, в основном, при снятии аппарата и было обусловлено интраоперационной транспозицией ацетабулярного фрагмента. Следует отметить, что задачей операции является не обеспечение правильной пространственной ориентации вертлужной впадины, а восстановление и стабилизация суставных соотношений. При этом угол вертикального отклонения впадины, как правило, нормализуется или увеличивается, а УАА может изменяться разнонаправленно. Это объясняется особенностями реориентации впадины в условиях применения чрескостного остеосинтеза: технология не предусматривает ротацию впадины в горизонтальной плоскости, а предполагает ее раздельный разворот в сагиттальной и фронтальной плоскостях, характер и величина которого определяется установкой конечности, обеспечивающей центрированное положение головки во впадине. При передне-наружном дефиците крыши, который наблюдается при увеличении угла антеверсии, центрация достигается сгибанием и отведением конечности. Поэтому транспозиция впадины обязательно включает ее наклон кпереди, что сопровождается уменьшением угла антеверсиии [15]. У пациентов с нормальным или уменьшенным углом АА преобладает наружный дефицит крыши, который требует преимущественного ацетабулярного наклона кнаружи. Поскольку форма вертлужной впадины отличается спиральным скручиванием и постепенным увеличением ан-теверсии в дистальном направлении [14], ее латеральная транспозиция будет приводить к возрастанию УАА.
В таблице 2 представлена динамика показателей, характеризующих глубину и форму вертлужной впадины после выполнения оперативного вмешательства.
Как видно из данных таблицы 2, средняя величина коэффициента глубины впадины возросла после ее транспозиции в послеоперационном периоде на 8,9 %. При снятии аппарата только в одном суставе он соответствовал норме. Последующая динамика показателя характеризовалась его постепенным увеличением, которое за первые шесть месяцев составило 11,8 %. В указанный срок КГВ соответствовал норме в пяти наблюдениях. Более выраженное (15 %) возрастание коэффициента глубины впадины зафиксировано в течение последующих 6 месяцев реабилитационного периода. Число суставов с нормальной величиной этого показателя увеличилось до девяти. В срок 3 года средняя величина индекса приблизилась к нижней границе нормы. Следует отметить, что только в 10 суставах показатель глубины впадины превышал эту границу.
Более выраженное (14,3 %) снижение среднего показателя Idelberger-Frank зарегистрировано в послеоперационном периоде. При снятии аппарата отмечено только два сустава с нормальным показателем AIF. Постепенное уменьшение угла Idelberger-Frank, отмеченное в течение последующих 12 месяцев, было статистически не значимым и составило 9,4 %. Однако через шесть месяцев после
Таблица 1
Динамика угла Lance и угла ацетабулярной антеверсии у 18 пациентов после оперативного лечения
|
Рентгенометрические показатели |
Число наблюдений |
Срок наблюдения |
||||
|
до лечения |
после снятия аппарата |
6 мес. после снятия аппарата |
12 мес. после снятия аппарата |
36 мес. после снятия аппарата |
||
|
угол Lance (в º) |
n = 18 |
32 ± 1,1 |
57,5 ± 0,8; P < 0,001* |
57,5 ± 0,7; P > 0,05** |
57 ± 0,9; P > 0,05** |
57 ± 1,1; P > 0,05** |
|
угол ацетабулярной антеверсии (в º) |
n = 8 |
25 ± 0,82 |
24 ± 0,6; P > 0,05* |
24 ± 0,7; P > 0,05* |
24 ± 0,7; P > 0,05* |
22,8 ± 0,3; P < 0,05* |
|
n = 7 |
19 ± 0,4 |
21 ± 1,6; P>0,05* |
21 ± 1,6; P > 0,05* |
22 ± 0,9; P < 0,05* |
22 ± 0,9; P > 0,05* |
|
|
n = 3 |
13 ± 0,7 |
18 ± 0,9; P < 0,01* |
17 ± 1,8; P > 0,05** |
18 ± 1,2; P > 0,05** |
19 ± 0,6; P > 0,05** |
|
Обозначения: * — относительно исходного показателя; ** — относительно показателя после снятия аппарата.
Таблица 2
Динамика коэффициента глубины впадины, угла Idelberger-Frank, угла Tonnis, показателя PED у 18 пациентов после оперативного лечения
|
Рентгенометрические показатели |
Срок наблюдения |
||||
|
до лечения |
после снятия аппарата |
6 мес. после снятия аппарата |
12 мес. после снятия аппарата |
36 мес. после снятия аппарата |
|
|
КГВ |
162 ± 10,8 |
181 ± 16,4; P > 0,05٭ |
203 ± 15,6; P < 0,05٭ |
233 ± 10; P < 0,01٭ |
249 ± 12,05; P < 0,01٭ |
|
AIF (вº) |
62 ± 0,4 |
53 ± 1,3; P < 0,01٭ |
50 ± 1,1; P > 0,05٭٭ |
48 ± 1,6; P < 0,05٭٭ |
47 ± 2; P > 0,05٭٭٭ |
|
угол Tonnis (вº) |
39 ± 2,7 |
11 ± 2,6; P < 0,001٭ |
8 ± 2,2; P > 0,05٭٭ |
8 ± 1,5; P > 0,05٭٭ |
8 ± 1,4; P > 0,05٭٭ |
|
PED (в мм) |
2,4 ± 0,9 |
11 ± 2,2; P < 0,001٭ |
13 ± 2,3; P > 0,05٭٭ |
16 ± 2; P > 0,05٭٭ |
16 ± 1,2; P < 0,05٭٭ |
Обозначения: * — относительно исходного показателя; ** — относительно показателя после снятия аппарата, *** — относительно предыдущего показателя.
снятия аппарата в восьми наблюдениях показатель AIF соответствовал норме. В дальнейшем средняя величина угла Idelberger-Frank и количество суставов с показателем AIF, соответствующим норме, существенно не менялись.
Анализ динамики угла наклона нагружаемой поверхности крыши показал, что в результате транспозиции впадины средний показатель уменьшился на 72 % и при снятии аппарата незначительно превышал верхнюю границу нормы. В 10 суставах зарегистрирована нормальная величина угла Tonnis. В течение последующего периода отмечалось его постепенное снижение, более выраженное в первые шесть месяцев. Изменение показателя было статистически недостоверным. Однако через шесть месяцев после снятия аппарата количество суставов с нормальным показателем угла наклона нагружаемой поверхности крыши увеличилось до 14. В срок три года лишь в трех суставах величина угла Тонниса на 2-3 градуса превышала верхнюю границу нормы.
Значительное увеличение среднего показателя PED (346 %) отмечено в послеоперационном периоде. При снятии аппарата в четырех суставах величина его превышала 15 мм. В течение первого года после снятия аппарата динамика указанного индекса характеризовалось постепенным его увеличением, которое составило 47 %, однако было статистически не достоверным. Через 12 месяцев в девяти суставах показатель PED превышал нижнюю границу нормы. В последующем средняя величина индекса практически не менялась.
Динамика изменения формы верхне-наружного края впадины отражена на рисунке 1. Как видно на представленной диаграмме, в послеоперационном периоде число суставов с верхнелатеральной инкли-нацией уменьшилось вдвое. В течение последующих 12 месяцев наблюдалось постепенное сокращение количества суставов с патологической ориентацией крыши впадины, удельный вес которых снизился до 11,1 %. Через три года во всех наблюдениях отмечена правильная инклинация опорной поверхности крыши.
Анализ полученных данных показал, что транспозиция вертлужной впадины способствовала улучшению рентгенологических параметров, в основном характеризующих форму и ориентацию свода. Послеоперационное увеличение глубины ацетабулярной ямки было выражено в меньшей степени. Характер изменения указанных показателей в период после снятия аппарата позволяет говорить о частичном доразвитии вертлужной впадины. Более выраженное в течение первых шести месяцев улучшение рентгенологических параметров, характеризующих свод впадины, обусловлено постепенным восстановлением пассивной и активной подвижности в сочленении в указанный период. Значительное увеличение индекса глубины впадины в течение последующих шести месяцев, по-видимому, связано с осевой нагрузкой на оперированную конечность, которая разрешается этим пациентам через 6-8 месяцев после снятия аппарата.
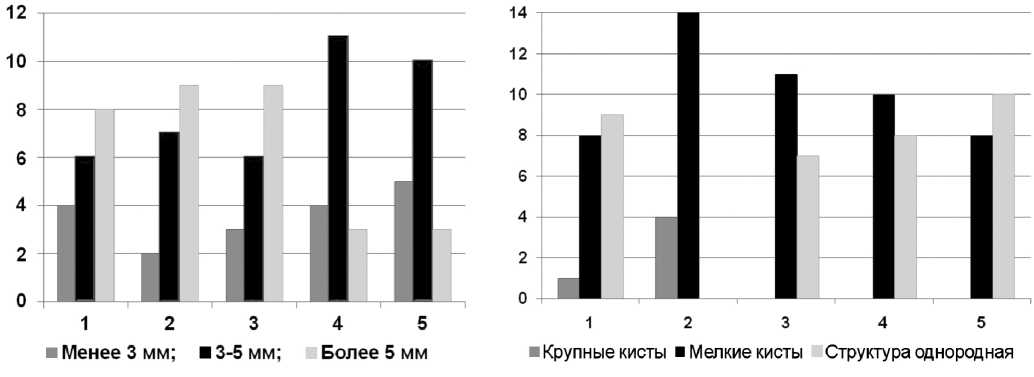
Согласно данным диаграммы (рис. 2, а), период лечения в аппарате характеризовался увеличением числа суставов с умеренным (3-5 мм) и выраженным (более 5 мм) расширением зоны субхон-
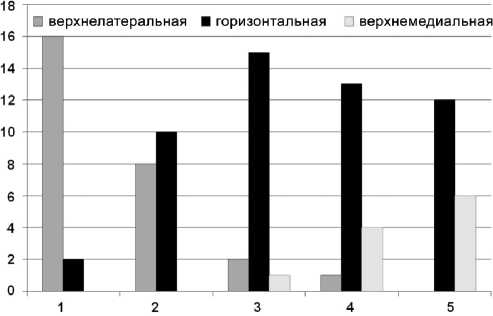
Рис. 1. Распределение суставов по характеру инклинации опорной поверхности крыши впадины у 18 пациентов в различные сроки после лечения. Обозначения: 1 — до лечения; 2 — при снятии аппарата; 3 — 6 месяцев после снятия аппарата; 4 — 12 месяцев после снятия аппарата; 5 — 36 месяцев после снятия аппарата дрального склероза, удельный вес которых при снятии аппарата был соответственно 38,9 % и 50 %. Последующий реабилитационный период сопровождался постепенным увеличением количества суставов, в которых ширина субхондрального склероза не превышала 5 мм. В срок 3 года удельный вес суставов с выраженным субхондральным склерозом сократился до 16,5 %.
Как видно на диаграмме (рис. 2, б), до лечения у половины пациентов надвертлужная область имела однородную структур. В остальных случаях отмечались преимущественно умеренно выраженные структурные нарушения, удельный вес которых был 44 %. Послеоперационный период характеризовался увеличением числа суставов с патологической перестройкой надацетабулярной зоны в виде мелких и крупных кист, удельный вес которых составил соответственно 78 % и 22 %. При снятии аппарата не выявлено суставов с однородной структурой надвертлужной области. В течение последующего периода наблюдения отмечено постепенное уменьшение числа пациентов со структурными нарушениями исследуемой зоны. В срок 3 года удельный вес суставов с однородной структурой надвертлужной области возрос до 56 %.
Особенностью технологии, использованной при лечении пациентов анализируемой группы, была продолжительная (2,5 месяца) фиксация тазобедренного сустава и остеотомированных костных фрагментов аппаратом Илизарова, предусматривающая обязательное введение спиц в надвертлужную зону. Указанные обстоятельства являлись причиной прогрессирования дистрофических изменений в надацетабулярной области, которые, как видно на рисунке 2, отмечались во время лечения в аппарате. Данные нарушения имели обратимый характер и, согласно представленным диаграммам, постепенно регрессировали в течение первых шести месяцев после демонтажа аппарата. Согласно данным диаграмм 2 а и 2 б, в сравнении с исходным уровнем через три года после снятия аппарата число суставов с нормальной шириной зоны субхондрального склероза и однородной структурой надвертлужной зоны увеличилось, что дает основание говорить об определенном регрессе артрозных изменений.
Таким образом, анализ полученных результатов показал, что в анализируемой группе пациентов реориентирующая остеотомия таза, обеспечивающая адекватное покрытие головки бедра, восстановление и стабилизацию суставных соотношений, способство- вала частичному ремоделированию вертлужной впадины, которое проявилось, в основном, в изменении формы и ориентации ее свода и, в меньшей степени, в виде ее углубления, а также обеспечила условия для замедления прогрессирования коксартроза.
а б
Рис. 2. Распределение суставов у 18 пациентов с диспластическим коксартрозом: а — по ширине зоны субхондрального склероза; б — в зависимости от структурного состояния надвертлужной области. Обозначения: 1 — до лечения; 2 — при снятии аппарата; 3 – 6 месяцев после снятия аппарата; 4 — 12 месяцев после снятия аппарата; 5 — 36 месяцев после снятия аппарата


