Дисфункции щитовидной железы, индуцированные приемом амиодарона, у детей
Автор: Балыкова Лариса Александровна, Самошкина Елена Семновна, Ивянский Станислав Александрович, Акашкина Екатерина Юрьевна, Максимова Елена Юрьевна, Чекнайкина Наталья Викторовна, Моторкина Анна Сергеевна
Журнал: Инженерные технологии и системы @vestnik-mrsu
Рубрика: Педиатрия
Статья в выпуске: 3, 2017 года.
Бесплатный доступ
Введение. На протяжении ряда лет продолжает оставаться актуальной тема выбора эффективной и безопасной антиаритмической терапии у детей и подростков. Сложность выбора терапевтической тактики во многом обусловлена не только разнообразием механизмов формирования аритмий, но и широтой побочных эффектов препаратов. Материалы и методы. Проанализировано состояние тиреоидной системы у 45 детей (20 девочек, 25 мальчиков), страдающих нарушениями ритма на фоне или в течении года после окончания лечения амиодароном. Средний возраст обследуемых составил 8,26 ± 0,9 лет. Всем детям проводилось комплексное клинико-инструмен-тальное обследование, включавшее оценку гормонального профиля (тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ), антитела к тиреоперокисидазе и тиреоглобулину (АТ к ТПО и ТГ)), ультразвуковое исследование (УЗИ) щитовидной железы, стандартную электрокардиографию покоя (ЭКГ) и холтеровское мониторирование (ХМ) до начала, через 3, 6 и 12 мес. терапии. Результаты исследования. Установлено, что назначение амиодарона сопровождалось изменением уровня тиреодиных гормонов, но в большинстве случаев в пределах нормальных значений. Тиреопатии (чаще субклинические) были диагностированы у 3 пациентов. В 4,4 % случаев выявлен гипотиреоз; в 2,2 % - гиреотоксикоз. Обсуждение и заключения. Было показано, что прием препарата приводил к изме-ниям размеров щитовидной железы, однако достаточно редко сопровождался нарушением ее функции.
Амиодарон, гипотиреоз, тиреотоксикоз, дети, дисфункция щитовидной железы
Короткий адрес: https://sciup.org/14720263
IDR: 14720263 | УДК: 616.441-053.2 | DOI: 10.15507/0236-2910.027.201703.382-396
Amiodarone-induced secondary thyroid dysfunctions in children
Introduction. The choice of effective and safe antiarrhytmic therapy for children and adolescents is relevant issue for public health. The difficulty in choising therpeutic tactics is caused by the variety of formation of arrhythmias and the side effects of drugs. Materials and Methods. The condition of thyroid system in 45 children (20 girls, 25 boys) suffering from disturbances of a rhythm within a year after the end of treatment by Ami-odaronum is analyzed. The average age of the surveyed patients was 8,26 ± 0,9 years. A comprehensive examination including an assessment of a hormonal profile (a thyroxin (T4), triodothyronine (T3), thyrotrophic hormone (TTG), antibodies to a thyroid peroxidase and a thyreoglobulin (AT to TPO and TG)), ultrasound examination (US) of a thyroid gland, a standard electrocardiography at rest (ECG) and the Holter monitoring (HM) before, in 3, 6 and 12 months of therapy was conducted. Results. It has been established that prescription of Amiodarone was followed by changes in the level the thyroid's hormones, but in most cases within normal values. Thyroido-pathya (subclinical are more often) were diagnosed for three patients. In 4.4 % of cases the hypothyroid and in 2.2 % of cases the thyrotoxicosis were detected. Discussion and Conclusions. It was shown that reception of medicine resulted in changes the sizes of a thyroid gland, but rarely followed by violations of functions.
Текст научной статьи Дисфункции щитовидной железы, индуцированные приемом амиодарона, у детей
Нарушения ритма сердца продолжают оставаться одной из наиболее актуальных проблем детской кардиологии. Это объясняется многообразием клинических форм аритмий, отсутствием единого понимания механизмов их возникновения и, следовательно, общепринятых методов лечения [1–3]. Ранний дебют заболевания (вследствие генетически обусловленных причин), склонность к хроническому прогрессирующему течению и нередкое развитие жизнеугрожаемых осложнений диктуют необходимость разработки максимально эффективных и безопасных для педиатрических пациентов методов лечения, которые, несмотря на сходство многих подходов, отличаются от постулатов, принятых в терапевтической практике [4–6].
Одним из антиаритмических препаратов, наиболее востребованных в детской кардиологии, является амиодарон, который зарекомендовал себя препаратом первой линии для лечения различных вариантов острых и хронических тахиаритмий как у детей, так и у взрослых ввиду высокой эффективности и умеренно выраженных побочных реакций [4–8]. Большинство из них (фотосенсибилизация, изменение цвета кожи, повышение активности трансаминаз, периферические нейропатии, мышечная слабость, тремор, атаксия, нарушения зрения, интерстициальные пневмонии, тромбофлебиты) обратимы и исчезают при уменьшении дозы или после отмены препарата [9–10]. Реальную клиническую проблему представляют амиодарон-индуцированные изменения тиреоидной системы (обусловленные в основном содержанием в препарате органического йода, оказывающего выраженное влияние на баланс тиреоидных гормонов), которые, по данным разных авторов, выявляются у 14–45 % больных [11–13]. Причем, учитывая длительный период полувыведения амиодарона и его активного метаболита – дизэтиламиодарона (от 2 нед. до 3 мес.), побочные эффекты могут развиться в отдаленные сроки после лечения [14].
Амиодарон уменьшает конверсию тироксина в трийодтиронин путем подавления активности 5-дейодина-зы [15]. Амиодарон и его активный метаболит ДЭА вследствие схожести строения с молекулой трийодтиронина нарушают транспорт тиреоидных гормонов через плазматическую мембрану и связывание с рецепторами, причем действие ДЭА зависит от его концентрации в различных тканях: при низкой концентрации он выступает как агонист трийодтиронина, при высоких – как антагонист [16]. Кроме вышеописанных эффектов, амиодарон и особенно его метаболит ДЭА оказывают цитотоксическое действие на щитовидную железу, вызывая лизис тирео-цитов, а также нетиреоидной ткани, усиливаемый содержанием йода в молекуле [17–18].
Обзор литературы
Вопрос о влиянии амиодарона на течение аутоиммунных процессов в щитовидной железе является дискуссионным [19]. Выделяют следующие клинические формы тиреопатий, ассоциированных с приемом амиодарона: амиодарон-индуцированный гипотиреоз и амиодарон-индуцированный ти- реотоксикоз. Поступление йода, содержащегося в амиодароне, вызывает подавление образования гормонов щитовидной железы (эффект Wolff-Chaikoff) и развитие гипотиреоза [20] с типичными клиническими проявлениями. Частота зоба у пациентов с амиодарон-инду-цированным гипотиреозом составляет около 20 % при отсутствии дефицита йода в регионе [21–22].
Однако большую клиническую значимость, безусловно, имеет амиодарон-индуцированный тиреотоксикоз [23]. Выделяют 2 типа заболевания [24]:
-
1. Амиодарон-ассоциированный тиреотоксикоз I типа, который, как правило, развивается у лиц с исходной патологией щитовидной железы. Йод, высвобождаемый из препарата (при средней дозе амиодарона ежедневно высвобождается количество йода, превышающее суточную потребность в данном микроэлементе в десятки-сотни раз) приводит к повышению синтеза тиреоидных гормонов в существующих зонах автономии в железе.
-
2. Амиодарон-ассоциированный тиреотоксикоз II типа, описанный у пациентов без предшествующих/сопут-ствующих заболеваний щитовидной железы и связанный с развитием деструктивных процессов в железе с выходом ранее синтезированных гормонов в кровоток, под действием самого амиодарона, а не только йода.
Вопрос о влиянии амиодарона на щитовидную железу у детей в медицинской литературе обсуждается крайне редко, несмотря на довольно длительный опыт применения данного антиа-ритмика в детской кардиологии.
Цель исследования – оценка состояния щитовидной железы и вероятности развития вторичных тиреопатий на фоне лечения амиодароном у детей.
Материалы и методы
Исследование было проведено на базе ГБУЗ РМ «Детская республиканская клиническая больница» (г. Саранск) с одобрения Локального этиче- ского комитета при ФГБОУ ВО «МГУ им. Н. П. Огарёва» за период с 2015 по 2017 гг. Было получено информированное согласие пациентов и/или их родителей. Проанализирован тиреоидный статус 45 детей (20 девочек, 25 мальчиков; средний возраст – 8,26 ± 0,9 лет) с нарушениями ритма сердца, на фоне или в течение 1 года после окончания лечения амиодароном. Препарат назначали в нагрузочной дозе 10–15 (детям раннего возраста – до 20) мг/кг/сут. в 3 приема в течение 5–10 дней с последующим снижением дозы и переходом на поддерживающую – 5–7 мг/кг/сут. в 2 приема 5 дней в неделю.
Критерии включения в исследование: возраст от 1 до 18 лет, наличие нарушений ритма сердца, требующих антиаритмической терапии амиодароном, продолжительность лечения амиодароном не менее 3 недель. Критерии невключения: клинически значимая патология щитовидной железы, требующая лечения тироксином или тирео-статиками до назначения амиодарона, нежелание родителей и/или детей выполнять процедуры исследования, прием дополнительно антиаритмических средств, сердечных гликозидов, противосудорожных и других препаратов, влияющих на кинетику амиодарона.
Из исследования исключались пациенты с клинически значимыми побочными эффектами (нарушениями АВ проводимости, дисфункцией синусового узла, нарушением функции печени, неврологическими и другими расстройствами), вынудившими прекратить дальнейшую терапию амиодароном. Всем детям проводилось комплексное клинико-инструментальное обследование, включавшее оценку гормонального профиля (свободный тироксин (Т4св), общий трийодти-ронин (Т3), тиреотропный гормон (ТТГ), антитела к тиреоперокисидазе и тиреоглобулину (АТ к ТПО и ТГ)), ультразвуковое исследование (УЗИ) щитовидной железы, стандартную электрокардиографию покоя (ЭКГ) и холтеровское мониторирование (ХМ) до начала, через 3, 6 и 12 мес. терапии.
Наиболее часто показанием к назначению амиодарона в исследуемой группе пациентов была желудочковая экстрасистолия высоких градаций по Lown (46,7 %), реже – частая поли-топная, полиморфная, а также парная и групповая наджелудочковая экстрасистолия (11,1 %), WPW синдром с нарушением ритма типа пароксизмальной наджелудочковой тахикардии (6,7 %), непароксизмальная наджелудочковая тахикардия (20 %), трепетание/ фибрилляция предсердий (6,7 %) и желудочковая тахикардия (8,8 %). У каждого третьего ребенка нарушения ритма приводили к развитию дисфункции миокарда, потребовавшей назначения антиаритмической терапии.
Статистическая обработка результатов проводилась общепринятыми методами вариационной статистики (оценивали средние значения и ошибку средней, количественные величины сравнивали с помощью t-критерия Стьюдента для зависимых и независимых выборок, качественные показатели – с помощью критерия χ2). Вероятность различий полученных результатов определяли на уровне p < 0,05.
Результаты исследования
Средняя длительность приема амиодарона составила 7,4 ± 2,72 месяцев, средняя суточная доза в период поддерживающей терапии варьировалась от 150 до 337,5 мг (в среднем – 283 ± 27,3 мг). Эффективность антиаритми-ка достигала 57–83 % в зависимости от варианта аритмии. К 3 мес. лечение амиодароном продолжили 37 детей, к 6 мес. – 30 детей, а к 1 году – 14 из 45 (31,1 %). Препарат был отменен либо по причине достижения полного анти-аритмического эффекта (33,3 %), либо вследствие неэффективности (20 %), либо пациентом (родителями) самостоятельно (11,1 %), либо вследствие развития побочных эффектов (4,4 %).
При анализе уровня ТТГ в среднем по группе в процессе терапии амиодароном было выявлено снижение на
0,5 мкМЕ/мл от исходного уровня к 3 мес. (p < 0,001) и на 0,68 мкМЕ/мл – к 6 мес. терапии (p < 0,001).
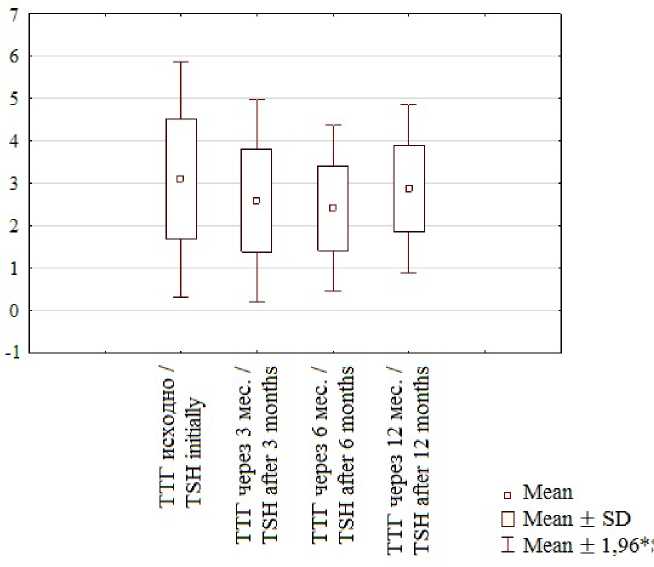
Р и с. 1. Уровень ТТГ на разных сроках лечения F i g. 1 TTG level on different terms of treatment
К концу года содержание ТТГ мало отличалось от исходного уровня. Важно, что к этому времени терапию продолжили лишь 11 пациентов. Однако несмотря на то, что у основной массы больных происходило снижение содержания ТТГ, у 7 детей (15,6 %) на 3–6 мес. лечения отмечено повышение уровня гормона относительно исходных значений, причем у 3 – значительное (на 2,3–3,1 мкМЕ/мл).Следует отметить, что концентрация ТТГ превышала пределы референсных значений у 2 детей и была на нижней границе нормы у 1 ребенка.
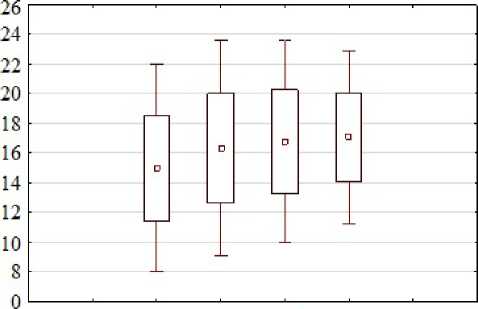
В процессе исследования уровня свободного тироксина было выявле- 386
но повышение показателя в общей группе на 1,33 пмоль/л через 3 мес. (р = 0,013), 1,8 пмоль/л через 6 мес. (р = 0,002) и на 2,1 пмоль/л – к 1 году (p = 0,06), но только у 1 пациента содержание гормона на фоне лечения амиодароном выходило за пределы референсных значений (рис. 1).
У 8 детей (17,7 %), при индивидуальном анализе, напротив, отмечено снижение этого показателя в течение наблюдения (у 2 – значительное), что может свидетельствовать о снижении сывороточного депо тиреоидных гормонов и вероятном нарушении реакции на стрессовые факторы в виде нарушения механизма отрицательной обратной связи (рис. 2).
co
о К I
s
I
и
dJ
OJ
в
ti
dJ
3 ю
1 s
й
8 и
V и
8 у
У и
-
□ Mean
-
□ Mean ± SD
I Mean ± L96*SD
Р и с. 2. Уровень свободного тироксина в процессе лечения
F i g. 2 . Level of a free thyroxin in the course of treatment
При анализе уровня общего трийод-тиронина (Т3) выявлено незначительное снижение показателя в общей группе на 0,08–0,10 нмоль/л (p > 0,05) в течение года от начала лечения амиодароном. У 4 детей отмечено повышение этого показателя, но только у одного – существенное. При исследовании динамики свободного Т3 в процессе терапии амиодароном в среднем по группе было отмечено повышение его уровня на 0,18 нмоль/л к 3 мес., на 0,21 нмоль/л – к 6 мес. и 0,2 нмоль/л – к 1 году наблюдения (p < 0,05), хотя все изменения происходили в рамках допустимых колебаний. У 4 детей было выявлено некоторое снижение этого показателя относительно исходных значений в пределах возрастной нормы в первые полгода от начала терапии амиодароном. Незначительно снижение (пограничный уровень) общего Т3 и/или свободного Т4 в сочетании с повышением содержания ТТГ у 2 детей говорит о развитии у них гипотиреоза. Напротив, повышение концентрации тиреоидных гормонов у 1 ребенка дало основание заподозрить у него ами-одарон-индуцированную гиперфункцию щитовидной железы (рис. 3).
Поскольку амиодароновая тире-опатия может выступать в качестве триггера аутоиммунного тиреоидита, нами были проанализированы показатели, характеризующие аутоиммунные процессы в щитовидной железе. Так, в процессе наблюдения было отмечено повышение уровня АТ к ТГ в среднем по группе на 0,12 ЕД/мл, в пределах референсных значений. При анализе уровня АТ к ТПО в целом по группе было выявлено их снижение на 0,36 ЕД/мл; у 3 детей отмечено повышение, у 1 ребенка данный показатель был несколько выше нормальных значений (с параллельным повышением уровня Т3
и Т4), что дало основание заподозрить у ребенка тиреотоксикоз II типа.
При изучении влияния длительности приема и дозы амиодарона на уро- вень гормонов тиреоидной системы и антител к структурным элементам щитовидной железы корреляционных связей не выявлено.
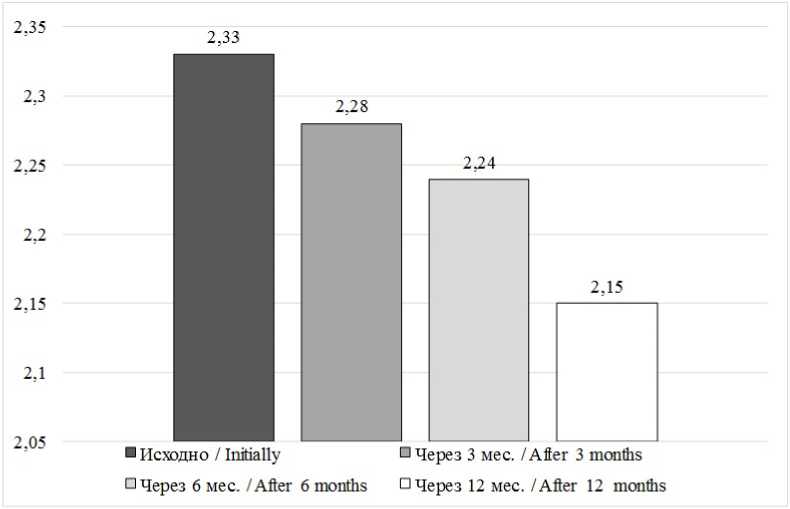
Р и с. 3. Уровень общего Т3 в процессе лечения
F i g. 3. Level of the general T3 in the course of treatment
По данным УЗИ щитовидной железы в обследуемой группе установлено, что спустя год от начала терапии у 83,3 % детей объем щитовидной железы увеличился на 1,33 мл (р = 0,04), а у 16,7 % детей отмечалось его снижение. При этом средние размеры щитовидной железы на фоне и после лечения амиодароном превышали верхнюю границу нормы на 22,5 %.
Таким образом, несмотря на индивидуальные колебания уровня гормонов и увеличение объема щитовидной железы у большинства пациентов, принявших участие в исследовании, клинически значимые тиреопатии развились у 3 из 45 детей: у 2 детей (4,4 %) – гипотиреоз; у 1 – аутоиммунный тиреотоксикоз (2,2 %).
Обсуждение и заключения
Синтезированный как потенциальное антиангинальное средство, амиодарон в настоящее время является одним из самых эффективных и востребованных антиаритмиков, в т. ч. в педиатрии. В современном мире при необходимости назначения антиарит-мической терапии свой выбор в пользу амиодарона делают 24,1 % врачей в США, 34,5 % – в Европе и 73,8 % – в Латинской Америке. В отличие от других антиаритмических препаратов, реальную проблему при использовании амиодарона представляют не кардиальные, а экстракардиальные побочные явления, в частности тирео-патии [26].
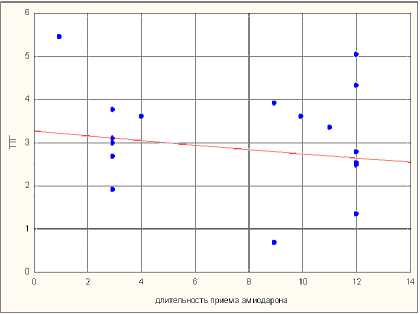
p = 0,206 А
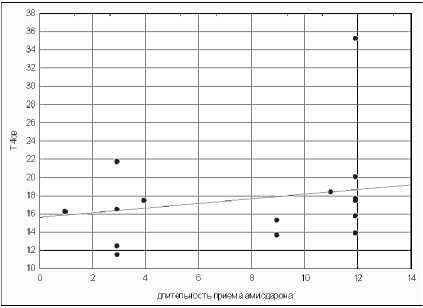
p = 0,224 В
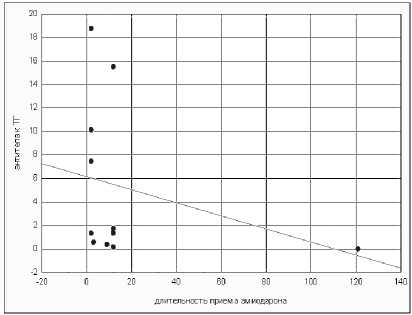
p = 0,228
С
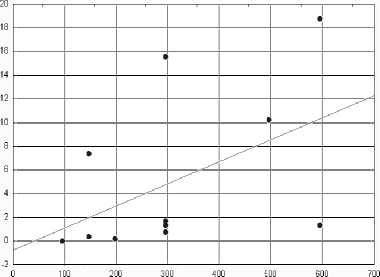
Р и с. 4. Корреляционные связи между длительностью приема амиодарона и уровнем ТТГ (А), уровнем Т4св (B) и уровнем антител к ТГ (C)
F i g. 4. Correlations between duration an amiodaron intake and the TTG (A) level, the T4sv level (B) and level of antibodies to TG (C)
Pediatrics
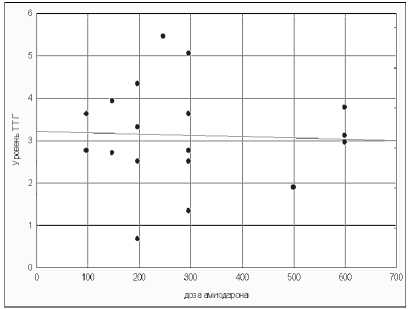
р = -0,035 А
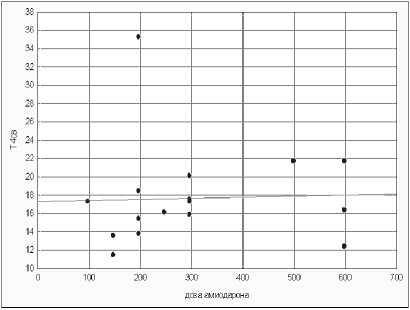
р = -0,263 В
р = -0,247
С
Р и с. 5. Корреляционные связи между дозой амиодарона и уровнем ТТГ (А), уровнем Т4св (Б) и уровнем антител к ТГ (В)
F i g. 5. Correlations between a dose of an amiodaron and the TTG (A) level, the T4sv level (B) and level of antibodies to TG (C) 390
При достаточной концентрации в организме за счет содержания йода амиодарон действует как конкурентный ингибитор трийодтиронина, способствуя, как правило, в первые 18 мес. лечения развитию гипотиреоза [4–6.]. Частота встречаемости последнего зависит от географического региона, распространенности дефицита йода в популяции, особенностей выборки пациентов и других факторов. Так, частота амиодарон-индуцированно-го гипотиреоза составляет около 6 % в странах, характеризующихся низким потреблением йода, и около 18 % – при его достаточном потреблении [2]. Риск развития гипотиреоза выше у пожилых людей и женщин, что, вероятно, связано с более высокой распространеннно-стью заболеваний щитовидной железы в этих выборках пациентов [14].
В нашем небольшом исследовании гипотиреоз, индуцированный приемом амиодарона, был диагностирован у 2 девочек (причем у одной – субклинический с пограничным уровнем тиреоидных гормонов), что составило 4,4 % и согласуется с данными научной литературы о невысокой распространенности данного осложнения в регионах, эндемичных по йододефициту [19]. Увеличение объема щитовидной железы на фоне приема амиодарона («зобогенный эффект») у большинства детей не сопровождалось изменением уровня гормонов и не требовало коррекции терапии.
Частота индуцированного амиодароном тиреотоксикоза составляет 2–20 %, причем он может развиться в любые сроки после начала лечения и даже после прекращения антиаритмической терапии. В отличие от гипотиреоза, он чаще встречается при дефиците йода в популяции (в частности, в Центральной Европе) [2–8]. В нашей работе амиодарон-индуцированный субклини-
MORDOVIA UNIVERSITY BULLETIN ческий тиреотоксикоз (снижение содержания ТТГ и пограничные значения Т4 без глазных симптомов и тахикардии) был выявлен у одного ребенка после прекращения терапии (2,2 %) и сочетался с повышением уровня антитиреоидных антител.
У части пациентов избыток йода, высвобождаемый из амиодарона (до 6 мг свободного йода ежедневно), а также прямой цитотоксический эффект препарата может приводить к индукции или манифестации аутоиммунных изменений в щитовидной железе, хотя у большинства лиц, получающих амиодарон, не отмечается увеличение частоты встречаемости тиреоидных антител [27]. В нашей работе повышенные уровни АТ к ТПО были выявлены у 1 ребенка с пограничным уровнем Т4. По мнению L. Tomisti и соавт., наличие антитиреоидных антител не исключает амиодарон-индуцированного тиреотоксикоза II типа и требует комплексного подхода к диагностике [28].
В ходе исследования не было выявлено взаимосвязи между дозой, длительностью приема амиодарона и вероятностью развития тиреопатий, что в целом подтверждает факт достаточно высокой толерантности к тиреотокси-ческому действию амиодарона в детском возрасте.
Таким образом, сделаем следующие основные выводы.
-
1. У большинства детей, получающих лечение амиодароном, обнаруживается увеличение размеров щитовидной железы, в 6,6 % сочетающееся с нарушением ее функции по типу как гипо- так и гипертиреоза, чаще субклинического характера.
-
2. Вероятность развития амиода-рон-индуцированных тиреопатий у детей не зависит от дозы и длительности приема антиаритмика.
Поступила 28.06.2017; принята к публикации 24.04.2017; опубликована онлайн 29.09.2017
Все авторы прочитали и одобрили окончательный вариант рукописи.
Submitted 28.06.2017; revised 24.07.2017; published online 29.09.2017
All authors have read and approved the final version of the manuscript.
Список литературы Дисфункции щитовидной железы, индуцированные приемом амиодарона, у детей
- The clinical value of regular thyroid function tests during amiodarone treatment/S. Benjamens //Eur. J. Endocrinol. 2017. Vol. 177, no. 1. P. 9-14 DOI: 10.1530/EJE-17-0018
- Zosin I, Balas M. Amiodarone-induced thyroid dysfunction in an iodine-replete area: epidemiological and clinical data//Endokrynol. Pol. 2012. Vol. 63, no. 1. P. 2-9. URL: https://www.ncbi.nlm.nih.gov/pubmed/22378090
- Amiodarone and the thyroid/A. Hybel-Jarobcka //Endokrynol. Pol. 2015. Vol. 66, no. 2. P. 176-186 DOI: 10.5603/EP.2015.0025
- Danzi S., Klein I. Amiodarone-induced thyroid dysfunction//J. Intensive Care Med. 2015. Vol. 30, no. 4. P. 179-185 DOI: 10.1177/0885066613503278
- Dysfunction of the thyroid gland during amiodarone therapy: a study of297 cases/A. Czarnywojtek //The Clin. Risk. Manag. 2016. Vol. 12. P. 505-513 DOI: 10.2147/TCRM.S96606
- Amiodarone and the thyroid function/T. Jukic //Lijec Vjesn. 2015. Vol. 137, no. 5-6. P. 181-188. URL: https://www.ncbi.nlm.nih.gov/pubmed/26380478
- Incidence, clinical course, and risk factors of amiodarone-induced thyroid dysfunction in Japanese adults with congenital heart disease/D. Takeuchi //Circ. J. 2015. Vol. 79, no. 8. P. 1828-1834 DOI: 10.1253/circj.CJ-15-0042
- Barvalia U., Amlani B., Pathak R. Amiodarone-induced thyrotoxic thyroiditis: a diagnostic and therapeutic challenge//Case Rep. Med. 2014 DOI: 10.1155/2014/231651
- Балыкова Л. А., Назарова И. С., Тишина А. Н. Лечение аритмий сердца у детей//Практическая медицина. -Казань.-2011. Т. 5, № 53. С. 30-37.
- Examining the safety of amiodarone/P. Santangeli //Expert. Opin. Drug. Saf. 2012. Vol. 11. P. 191-214. URL: https://www.ncbi.nlm.nih.gov/pubmed/22324910
- Cellular and molecular basis of deiodinase-regulated thyroid hormone signaling/B. Gereben //Endocr. Rev. 2008. Vol. 29. P. 898-938. URL: https://www.ncbi.nlm.nih.gov/pubmed/?term=Ge reben+B%2C+Zavacki+AM%2C+Ribich+S+et+al.+Cellular+and+molecular+basis+of+deiodinase-regul ated+thyroid+hormone+signaling.+Endocr+Rev+2008%3B+29%3A+898-938
- Desethylamiodarone antagonizes the effect of thyroid hormone at the molecular level/F. Bogazzi //Eur. J. Endocrinol. 2001. Vol. 145. P. 59-64. URL: https://www.ncbi.nlm.nih.gov/pubmed/11415853
- Eskes S. A., Wiersinga W. M. Amiodaron eand thyroid//Best Pract. Res. Clin. Endocrinol. Metab. 2009. Vol. 23. P. 735-751. URL: https://www.ncbi.nlm.nih.gov/pubmed/19942150
- Incidence and pattern of thyroid dysfunction in patients on chronic amiodarone therapy: experience at a Tertiary Care Centre in Oman/H. Farhan //Cardiovascular Medicine Journal. 2013. Vol. 7. P. 122-126. URL: https://www.ncbi.nlm.nih.gov/pubmed/?term=Farhan+H.%2C+A.+Albulushi%2C+A.+T aqi%2C+A.+Al-Hashim%2C+K.+Al-Saidi%2C+K.+Al-Rasadi%2C+A.+Al-Mazroui+and+I.+Al-Zakwani
- Piccini J. P., Berger J. S., O'Connor C. M. Amiodarone for the prevention of sudden cardiac death: a meta-analysis of randomized controlled trials//Eur. Heart. J. 2009. Vol. 30, no. 10. P. 1245-1253. https://www.ncbi.nlm.nih.gov/pubmed/?term=Piccini+JP%2C+Berger+JS%2C+O%27Connor+CM
- Amiodarone versus lidocaine for pediatric cardiac arrest due to ventricular arrhythmias: a systematic review/M. E. McBride //Pediatr. Crit. Care Med. 2017. Vol. 18, no. 2. P. 183-189. URL: https://www.ncbi.nlm.nih.gov/
- El-Shmaa N. S., El-Amrousy D., Feky W. The efficacy of pre-emptive dexmedetomidine versus amiodarone in preventing postoperative junctional ectopic tachycardia in pediatric cardiac surgery//Ann. Card. Anaesth. 2016. Vol. 19, no. 4. P. 614-620 DOI: 10.4103/0971-9784.191564
- Kakavand B., Di Sessa T. G. Unusual amiodarone toxicity in a child//J. Pediatr. Pharmacol. Ther. 2008. Vol. 13, no. 2. P. 93-95 DOI: 10.5863/1551-6776-13.2.93
- Amiodarone iodine-induced hypothyroidism: risk factors and follow-up in 28 cases/E. Martino //Clin. Endocrinol. (Oxf). 1987. Vol. 26, no. 2. P. 227-37. URL: https://www.ncbi.nlm.nih.gov/pubmed/3665117
- Moffett B. S., Salvin J. W., Kim J. J. Pediatric cardiac intensive care society 2014 consensus statement: pharmacotherapies in cardiac critical care antiarrhythmics//Pediatr. Crit. Care Med. 2016. Vol. 17, no. 3. Suppl 1. P. 49-58 DOI: 10.1097/PCC.0000000000000620
- 2015 ACC/AHA/HRS guideline for the management of adult patients with supraventricular tachycardia: a report of the american college of cardiology/american heart association task force on clinical practice guidelines and the Heart Rhythm Society/R. L. Page //Circulation. 2016. Vol. 133, no. 14. P. 506-574 DOI: 10.1161/CIR.0000000000000311
- 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: the task force for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death of the European Society of Cardiology (ESC)/S. G. Priori //Eur. Heart. J. 2015. Vol. 36, no. 41. P. 2793-2867. URL: https://www.ncbi.nlm.nih.gov/pubmed/26318695
- Макаров Л. M. Фармакотерапия нарушений ритма сердца у детей//Лечащий врач (The Practitioner). 2000. № 10. С. 48-51. https://www.lvrach.ru/2000/10/4526400
- Mazzanti A. L., Maragna R., Priori S. G. Genetic causes of sudden cardiac death in the young//Curr. Opin. Cardiol. 2017 DOI: 10.1097/HCO.0000000000000391
- Cardenas G. A., Cabral J. M., Leslie C. A. Amiodarone-induced thyrotoxicosis: diagnostic and therapeutic strategies//Clev. Clin. J. Med. 2003. Vol. 70. P. 624-631. URL: https://www.ncbi.nlm.nih.gov/pubmed/?term=Cardenas+GA%2C+Cabral+J+M%2C+Leslie+C+A
- Голицын С. П. Амиодарон десятилетия спустя//Терапевтический архив. 2011. Т. 83, № 8. С. 25-33. URL: http://www.fesmu.ru/elib/Article.aspx?id=245466
- Determinants and outcome of amiodarone-associated thyroid dysfunction/S. Ahmed //Clin. Endocrinol. (Oxf). 2011. Vol. 75, no. 3. P. 388-394 DOI: 10.1111/j.1365-2265.2011.04087.x
- The presence of anti-thyroglobulin (TgAb) and/or anti-thyroperoxidase antibodies (TPOAb) does not exclude the diagnosis of type 2 amiodarone-induced thyrotoxicosis/L. Tomisti //J. Endocrinol. Investigation. 2016. Vol. 39, no. 5. P. 585-591 DOI: 10.1007/s40618-015-0426-0


