Дисфункция руки и ее восстановление в остром периоде лакунарного ишемического инсульта
Автор: Семенова Т.Н., Григорьева В.Н., Новосадова О.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Нервные болезни
Статья в выпуске: 1 т.16, 2020 года.
Бесплатный доступ
Цель: установить частоту встречаемости нарушений функции руки и оценить динамику ее восстановления у больных с лакунарным ишемическим инсультом (ЛИ). Материал и методы. Обследовано 137 пациентов в остром периоде ЛИ. Всем пациентам проводился клинико-неврологический осмотр с количественной оценкой силы, чувствительности, координации, праксиса и функции руки по данным применения Action Research Arm Test и 9-Hole Peg Test. Результаты. Дисфункция руки выявлена у 79% пациентов с ЛИ. Наиболее выраженные нарушения наблюдались при чисто моторном и сенсомоторном вариантах ЛИ. В первые две недели после развития ЛИ существенное улучшение, включая полное восстановление функции верхней конечности, наблюдалось у 79% пациентов и было сопряжено с исходной тяжестью нарушений. Полное восстановление мануальных возможностей статистически значимо чаще наблюдалось при синдроме «дизартрия - неловкая рука», чем при других вариантах ЛИ. Заключение. Функция руки нарушается у большинства пациентов с острым лакунарным инсультом, и темпы ее восстановления зависят от исходной тяжести нарушений и клинического варианта лакунарного инсульта. Полученные данные могут быть использованы при разработке индивидуальных программ реабилитации данной категории больных.
Нарушение функции руки, восстановление функции руки, лакунарный инсульт, «дизартрия — неловкая рука»
Короткий адрес: https://sciup.org/149135538
IDR: 149135538 | УДК: 616.831-005.4
Hand dysfunction and its recovery in the acute period of lacunar ischemic stroke
Objective: to establish the frequency of occurrence of impaired hand function and evaluate the dynamics of its recovery in patients with lacunar ischemic stroke (LS). Material and Methods. 137 patients with acute LS were examined. All patients underwent clinical and neurological examination with a quantitative assessment of strength, sensitivity, coordination, praxis and hand function according to the use of Action Research Arm Test and 9-Hole Peg Test. Results. Hand dysfunction was revealed in 79% of patients with LS. The most pronounced disorders were observed with purely motor and sensorimotor variants of LS. In the first two weeks after the development of LS, a significant improvement, including complete restoration of upper limb function, was observed in 79% of patients and was associated with the initial severity of disorders. «Dysarthria - clumsy hand» syndrome more often than other variants of LS was characterized by a complete recovery of manual capacity. Conclusion. Hand function is impaired in most patients with acute lacunar stroke. The rate of its recovery depends on the initial severity of hand dysfunction and the lacunar stroke clinical variant. The obtained data can be used in the development of individual rehabilitation programs for this category of patients
Текст научной статьи Дисфункция руки и ее восстановление в остром периоде лакунарного ишемического инсульта
1Введение. Нарушения функции руки возникают у 50-80% пациентов с инсультом [1, 2] и у 40-68% из них сохраняются в восстановительном периоде [3]. Дисфункция верхней конечности приводит к ограничению повседневной активности и может значимо снижать качество жизни больных [1, 2, 4].
Значительную долю всех ишемических инсультов составляет его лакунарный подтип (13-43%) [5-7]. Сведения о распространенности мануальной дисфункции и характере восстановления функции руки у пациентов с лакунарным инсультом (ЛИ) малочисленны и противоречивы [2, 8]. Однако такого рода информация важна для разработки реабилитационных программ и постановки индивидуальных реабилитационных целей при восстановительном лечении больных с ЛИ.
Цель: установить частоту встречаемости нарушений функции руки и оценить динамику ее восста-
новления у пациентов в остром периоде лакунарного инсульта.
Материал и методы. Обследовано 137 пациентов с острым ЛИ (79 мужчин, 58 женщин в возрасте от 35 до 80 лет), поступивших за год в сосудистый центр.
Критериями включения в исследование являлись: возраст от 18 до 80 лет; впервые развившийся ЛИ; острый период заболевания. Критериями исключения служили: коморбидная соматическая и/или психическая патология в стадии декомпенсации; выраженные когнитивные нарушения, делающие невозможным понимание инструкций.
Диагноз ЛИ базировался на результатах магнитно-резонансной томографии головного мозга (режимы DWI, FLAIR) и устанавливался в случае выявления очага острой ишемии диаметром менее 15 мм в белом веществе полушарий, базальных ганглиях или стволе мозга.
Всем пациентам проводился клинико-неврологический осмотр, инструментальное и лабораторное обследование в соответствии со стандартами оказания помощи больным с острым ишемическим ин- сультом. Наряду с этим, для количественной оценки мышечной силы руки использовалась 6-балльная Скандинавская шкала инсульта (Scandinavian Stroke Scale, SStSc). Чувствительность оценивалась по вербальной реакции на укол и прикосновение (для поверхностной чувствительности) и на изменение положения в суставах руки (для мышечно-суставного чувства) по пятибалльной шкале. Координация движений рук определялась по результатам применения пальценосовой пробы, праксис — по методикам, предложенным А. Р. Лурия [8].
Для оценки функции верхней конечности применялся Тест двигательной активности руки (Action Research Arm Test, ARAT); суммарный результат может составлять от 0 до 57 баллов; чем выше балл, тем лучше функциональные возможности руки. Суммарная оценка 55–57 баллов соответствует сохранной функции верхней конечности [10].
Поскольку ARAT малочувствителен к нарушениям функции руки легкой степени выраженности, то для их диагностики всем больным с оценкой по ARAT 55 баллов и более, в соответствии с рекомендациями E. Ekstrand и соавт. (2016), дополнительно проводился Тест с девятью колышками (9 Hole Peg Test, 9HPT) [11]. Нарушение функции руки по 9HPT определялось в том случае, если время выполнения задания превышало более чем на два стандартных отклонения нормативные значения, разработанные с учетом пола и возраста для доминантной и недоминантной руки [12].
Критерием для диагностики дисфункции руки являлась оценка по ARAT менее 55 баллов [10] и/или время выполнения задания по 9НРТ, превышающее нормативное значение [12]. Резко выраженная степень нарушения функции верхней конечности диагностировалась при оценке ARAT, равной 10 баллам и менее; выраженная и умеренная степени нарушения — при оценках ARAT, равных 11–21 и 22–42 баллам соответственно. Легкая степень дисфункции руки определялась либо при оценке ARAT, составлявшей 43–54 балла [10], либо при оценке ARAT, составлявшей 55–57 баллов, и времени выполнения больным теста 9НРТ, превышавшем соответствующее нормативное значение более чем на два стандартных отклонения [12, 13].
Оценка функции руки с использованием перечисленных методик проводилась дважды: на 3–5-е сутки (Т1) и на 14–15-е (Т2) сутки после развития ЛИ.
Существенное улучшение функции руки за период Т1-Т2 диагностировалось либо при увеличении суммарной оценки по ARAT на 6 и более баллов [14], либо при полном восстановлении функции верхней конечности к моменту Т2, о чем свидетельствовало достижение оценки ARAT значения в 55 и более баллов и нормализация времени выполнения 9НРТ.
Клинические варианты ЛИ диагностировались в соответствии с критериями, предложенными C. M. Fisher (1991) и A. Airbox (2009) [5, 15]. Наряду с этим, у больных с изолированной кинестетической апраксией в руке, возникшей остро после развития лакунарного инсульта, устанавливался «апрактический» вариант ЛИ.
В настоящее время апраксия перестала считаться признаком поражения только корковых отделов головного мозга, поскольку может развиваться и при поражении базальных ядер [16]. Поэтому выделение «апрактического» варианта не противоречит критериям диагностики ЛИ.
Статистический анализ данных проводился с использованием статистического пакета прикладных программ IBM SPSS Statistics v. 23 (IBM Corporation).
Количественные показатели оценивались на предмет соответствия нормальному распределению с использованием критерия Шапиро — Уилка.
Для данных, которые имели нормальное распределение, определялись средние арифметические значения и стандартные отклонения (M±SD). При сравнении средних величин в нормально распределенных совокупностях рассчитывался t-критерий Стьюдента. Номинальные данные обобщались путем вычисления доли наблюдений (в процентах) конкретной категории больных в оцениваемой выборке.
Анализ различия частот признаков в независимых группах производился с вычислением точного критерия Фишера (F-критерий). Структура сопряженности двух качественных признаков (категориальных переменных) изучалась при помощи таблиц сопряженности с вычислением критерия Пирсона Хи-квадрат; критическим уровнем значимости при проверке статистических гипотез принималось значение p<0,05.
Результаты. Дисфункция руки в начале острого периода ЛИ выявлена у 108 из 137 (79%) пациентов (средний возраст 64,7±10,8 года), при этом более чем у половины (66 из 108) из них она имела легкую степень выраженности (рис. 1). Нарушение функции руки наблюдалось при следующих клинических вариантах ЛИ: чисто сенсорный ЛИ; чисто моторный ЛИ; сенсомоторный ЛИ; «атактический гемипарез»; синдром «дизартрия — неловкая рука»; синдром «контралатеральный гемипарез и ипсилатеральная гемиатаксия»; синдром «контралатеральная гемиги-пестезия и ипсилатеральная гемиатаксия»; «апрактический» ЛИ.
Остро развившаяся кинестетическая апраксия диагностирована у 4 пациентов с ЛИ, который локализовался либо в базальных ядрах слева (у 2 больных), либо в подкорковом белом веществе левой теменной доли (у 2 больных).
При сенсомоторном ЛИ, синдроме «дизартрия — неловкая рука» и «апрактическом» ЛИ нарушение функции верхней конечности обнаруживалось во всех (100%) случаях. Степень выраженности дисфункции руки статистически значимо различалась у пациентов с различными вариантами ЛИ (Хи-квадрат=48,0; р=0,003). Попарное сравнение вариантов ЛИ показало, что у пациентов с моторным и сенсомоторным вариантами ЛИ функциональные нарушения в верхней конечности были существенно тяжелее, чем у пациентов с атактическим гемипарезом и с синдромом «дизартрия — не-
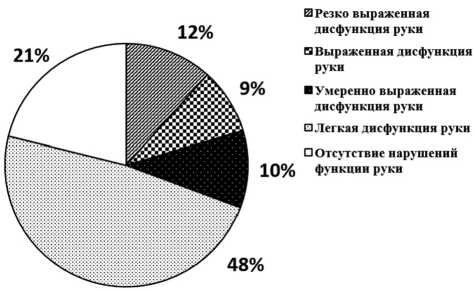
Рис. 1. Выраженность дисфункции руки в остром периоде лакунарного инсульта на момент Т1
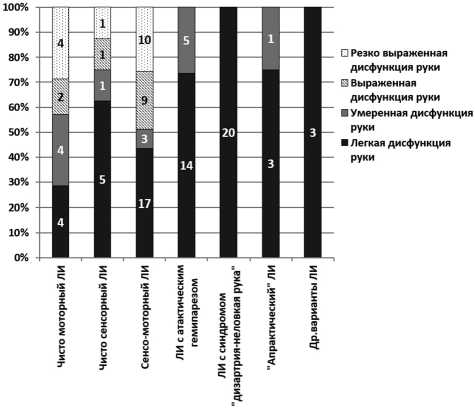
Рис. 2. Выраженность дисфункции руки при различных вариантах лакунарного инсульта в остром периоде заболевания на момент Т1
ловкая рука» (F-критерий=0,003; F-критерий=0,002; F-критерий=0,000; F-критерий=0,000). Резко выраженная и выраженная дисфункция руки встречалась только при трех клинических вариантах ЛИ: чисто моторном (6 из 14 пациентов), чисто сенсорном (1 из 8 пациентов) и сенсомоторном (10 из 49 пациентов) ЛИ (рис. 2).
На момент Т2, т. е. во второй половине острого периода ЛИ, нарушение функции верхней конечности выявлено у 55,5% больных. Существенное улучшение возможностей руки к моменту Т2 отмечалось у 86 из 108 (79,6%) человек, из них полное восстановление функции наблюдалось у 32 пациентов.
Статистически значимых различий по полу и возрасту между больными с существенным и несущественным улучшением функции руки не было (Хи квадрат=0,2, p=0,640; t-критерий Стьюдента=0,10, р=0,922). С фактом существенного/несущественного восстановления функции верхней конечности оказалась сопряжена тяжесть исходного нарушения функции (Хи квадрат=10,0, p=0,019), при этом полное восстановление функциональных возможностей руки чаще отмечалось при исходно легкой степени нарушений (Хи квадрат=25,7, p=0,000). Несущественное улучшение у пациентов с умеренной или выраженной дисфункцией руки диагностировалось в 4% (1 из 26) случаев, в то время как у больных с резко выраженной дисфункцией руки — в 43,8% (7 из 16) случаев, т. е. статистически значимо реже (F-критерий=0,003).
Полное восстановление функции верхней конечности статистически чаще наблюдалось у больных с синдромом «дизартрия — неловкая рука» (13 из 20 пациентов), чем при таких вариантах, как чисто моторный ЛИ (2 из 14 человек, F-критерий=0,005), сенсомоторный ЛИ (8 из 39 человек, F-критерий=0,001), ЛИ с атактическим гемипарезом (5 из 19 человек, F-критерий=0,025).
Обсуждение. Нарушения функции руки являются одной из ведущих причин инвалидизации больных с острым нарушением мозгового кровообращения [2, 4]. Существенную долю (13-42%) в структуре ишемического инсульта составляет ЛИ [5–7], что опреде- ляется высокой распространенностью приводящих к нему микроангиопатий [7].
Лакунарный инсульт, несмотря на небольшой объем вызываемого им повреждения головного мозга, способен приводить к тяжелому неврологическому дефициту [4, 17], однако распространенность и динамика нарушений функции руки при ЛИ изучены мало.
В нашем исследовании дисфункция верхней конечности выявлена почти у 80% больных в начале острого периода ЛИ, что согласуется с результатами H. Nakayama et al. (1994) [1]. В то же время этот показатель существенно выше того (48%), который приводится в работе H. C. Persson et al. (2012) [2]. Данный факт можно объяснить тем, что обследование проводилось нами в самом начале острого периода ЛИ, при максимальной выраженности неврологических нарушений у больных.
В нашей работе установлено, что, наряду с парезом, атаксией и сенсорным дефицитом, причиной функциональных нарушений в верхней конечности у пациентов с ЛИ может быть кинестетическая апраксия. У пациентов с нарушением праксиса очаг острой ишемии локализовался в базальных ядрах либо в подкорковом белом веществе. Выделение «апрактического» варианта не противоречит концепции ЛИ, так как в последние два десятилетия было доказано, что апраксия может развиваться и при поражении подкорковых структур (т. е. области локализации ЛИ), роль которых в обеспечении праксиса еще изучается [16]. G. Potter, F. Doubal, C. Jackson et al. (2010) показали, что до 20% ЛИ манифестируют развитием таких клинических синдромов, которые ранее объяснялись поражением только корковых отделов головного мозга [18].
Наиболее выраженная дисфункция руки отмечалась при моторном и сенсомоторном ЛИ. Это можно объяснить тем, что ведущим неврологическим синдромом при данных вариантах ЛИ является парез. Известно, что значительное снижение мышечной силы в большей степени влияет на функциональные возможности верхней конечности, чем атаксия и сенсорный дефицит [1, 19].
Во второй половине острого периода ЛИ почти у 80% пациентов с дисфункцией руки отмечалось существенное улучшение, в том числе у 29,6% больных — полное функциональное восстановление. Эти данные согласуются с результатами других исследователей, отметивших восстановление неврологического дефицита более чем у трети больных в остром периоде ЛИ [20].
Пол и возраст не влияли на степень восстановления функции верхней конечности при ЛИ, что коррелирует с позицией других авторов, согласно которой демографические факторы не имеют прогностической ценности в определении динамики восстановления нарушенной функции руки у пациентов с инсультом [19].
Тот факт, что существенное улучшение у наблюдавшихся нами больных чаще отмечалось при исходно более легкой степени дисфункции руки, отражает общую закономерность, согласно которой успешность восстановления обратно пропорциональна исходной тяжести повреждения [3].
Результаты нашей работы свидетельствуют о том, что из всех клинических вариантов ЛИ наиболее бла- гоприятный прогноз для восстановления функции верхней конечности имеет синдром «дизартрия — неловкая рука». Данный вывод подтверждает точку зрения A. Arboix et al. (2003), полагающих, что данный синдром является предиктором полного функционального восстановления у пациентов с ишемическим инсультом [8].
Заключение. Дисфункция руки в начале острого периода ЛИ выявляется у 79% больных и встречается при большинстве клинических вариантов ЛИ. Наряду с парезом, атаксией и сенсорным дефицитом, причиной функциональных нарушений в верхней конечности может быть кинестетическая апраксия.
Наиболее выраженные нарушения наблюдаются при чисто моторном и сенсомоторном вариантах ЛИ.
В первые две недели после развития ЛИ существенное улучшение нарушенной функции верхней конечности отмечается почти у 80% пациентов и чаще встречается при исходно более легкой степени ее дисфункции. При резко выраженном нарушении функции руки существенное улучшение диагностируется лишь у половины больных.
На протяжении первых двух недель острого периода ЛИ у 29% пациентов наблюдается полный регресс функциональных нарушений в верхней конечности. Синдром «дизартрия — неловкая рука» является значимым прогностическим фактором полного восстановления мануальных возможностей у пациентов с острым ЛИ.
Наибольшее внимание в процессе реабилитации следует уделять пациентам с чисто моторным и сенсомоторным вариантами ЛИ, которые исходно имеют более тяжелую степень нарушения функции верхней конечности и менее благоприятный прогноз для ее восстановления.
Список литературы Дисфункция руки и ее восстановление в остром периоде лакунарного ишемического инсульта
- Nakayama H, Jorgensen HS, Raaschou HO, et al. Recovery of upper extremity function in stroke patients: the Copenhagen Stroke Study. Arch Phys Med Rehabil 1994; 75 (4): 394-8. DOI: 10.1016/0003-9993 (94) 90161-9.
- Persson HC, Parziali M, Danielsson A, et al. Outcome and upper extremity function within 72 hours after first occasion of stroke in an unselected population at a stroke unit: a part of the SALGOT study. BMC Neurol 2012; 12: 162. URL: http://www.biomedcentral.com/1471-2377/12/162. DOI: 10.1186/1471-2377-12-162
- Kong KH, Lee J. Temporal recovery and predictors of upper limb dexterity in the first year of stroke: A prospective study of patients admitted to a rehabilitation centre. NeuroRehabilitation 2013; 32: 345-50. DOI: 10.3233/NRE-130854.
- Murphy MA, Resteghini C, Feys P, et al. An overview of systematic reviews on upper extremity outcome measures after stroke. BMC Neurol 2015; 15: 29. DOI: 10.1186/s12883-015-0292-6.
- Arboix A, Marti-Vilalta JL. Lacunar stroke. Expert Rev Neurother 2009; 9 (2): 179-96. DOI: 10.1586/14737175.9.2.179.
- Tsai C-F, Thomas B, Sudlow CLM. Epidemiology of stroke and its subtypes in Chinese vs white populations: a systematic review. Neurology 2013; 81 (3): 264-72. DOI: 10.1212/WNL. 0b013e31829bfde3.
- Shi Y, Wardlaw JM. Update on cerebral small vessel disease: a dynamic whole-brain disease. Stroke and Vascular Neurology 2016; 1: e000035. DOI: 10.1136/svn-2016-000035.
- Arboix A, Garcia-Eroles L, Comes E, et al. Predicting spontaneous early neurological recovery after acute ischemic stroke. Eur J Neurol 2003; 10 (4): 429-35. DOI: 10.1046/j. 14681331.2003.00630. x.
- Luriya AR. Fundamentals of neuropsychology. Moscow: MSU, 1973; 376 р. Russian (Лурия А. Р. Основы нейропсихологии. M.: Изд-во Мос. ун-та, 1973; 376 c.).
- Hoonhorst MH, Nijland RH, Berg JS, et al. How Do Fugl-Meyer Arm Motor Scores Relate to Dexterity According to the Action Research Arm Test at 6 Months Poststroke? Archives of Physical Medicine and Rehabilitation 2015; 96 (10): 1845-9. DOI: 10.1016/j. apmr. 2015.06.009.
- Ekstrand E, Lexell J, Brogardh C. Test-retest reliability and convergent validity of three manual dexterity measures in persons with chronic stroke. PM&R 2016; 8 (10): 935-43. DOI: 10.1016/j. pmrj. 2016.02.014.
- Grice KO, Vogel KA, Le V, et al. Adult norms for a commercially available Nine Hole Peg Test for finger dexterity. Am J Occup Ther 2010; 57 (5): 570-3. DOI: 10.5014/ajot. 57.5.570.
- Feys P, Lamers I, Francis G, et al. The Nine-Hole Peg Test as a manual dexterity performance measure for multiple sclerosis. Mult Scler 2017; 23: 711-20. DOI:10.1177/1352458517690824.
- Van der Lee JH, De Groot, Beckerman H, et al. The intra- and interrater reliability of the action research arm test: a practical test of upper extremity function in patients with stroke. Arch Phys Med Rehabil 2002; 82 (1): 14-9. DOI: 10.1053/apmr. 2001.18668.
- Fisher CM. Lacunar infarcts: A review. Cerebrovasc Dis 1991; 1: 311-20. DOI:10.1159/000108861.
- Park JE. Apraxia: review and update. J Clin Neurol 2017; 13 (4): 317-24. DOI: 10.3988/jcn. 2017.13.4.317.
- Steinke W, Ley SC. Lacunar stroke is the major cause of progressive motor deficits stroke. Stroke 2002; 33 (6): 1510-6. DOI: 10.1161/01. str. 0000016326.78014. fe.
- Potter G, Doubal F, Jackson C, et al. Associations of clinical stroke misclassification ('clinical-imaging dissociation') in acute ischemic stroke. Cerebrovasc Dis 2010; 29 (4): 395-402. DOI: 10.1159/000286342.
- Koh CL, Pan SL, Jeng JS, et al. Predicting recovery of voluntary upper extremity movement in subacute stroke patients with severe upper extremity paresis. PLoS One 2015; 10 (5): e0126857. DOI: 10.1371/journal. pone. 0126857.
- Rothrock JF, Clark WM, Lyden PD. Spontaneous early improvement following ischemic stroke. Stroke 1995; 26 (8): 1358-60. DOI: 10.1161/01. str. 26.8.1358.


