Донозологические критерии риска развития бруксизма у лиц молодого возраста
Автор: Агеева Ю.В., Клаучек С.В., Шарановская О.В., Шемонаев В.И.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Стоматология
Статья в выпуске: 4 т.15, 2019 года.
Бесплатный доступ
Цель: оценить стоматологический статус студентов для выявления начальных факторов риска развития парафункциональной активности жевательных мышц и бруксизма. Материал и методы. Стоматологическое обследование проведено у 445 студентов в возрасте 18-25 лет. Согласно принятым критериям включения и исключения 240 обследованных человек были разделены на 2 группы: первая группа состояла из субъектов без выявленных функциональных нарушений зубочелюстной системы (53 человека); вторая группа - с выявленными функциональными нарушениями зубочелюстной системы (187 человек). Результаты. Частота выявленных случаев бруксизма составила 56%. Гипертонус жевательных мышц зарегистрирована в 80,4% случаев. Заключение. На основании оценки стоматологического статуса студентов у 43,3% обследованных имеются донозологические признаки парафункциональной активности жевательных мышц и функциональных нарушений в зубочелюстной системе, что позволяет отнести их к группе риска развития бруксизма
Бруксизм, здоровье студентов, парафункции жевательных мышц
Короткий адрес: https://sciup.org/149135475
IDR: 149135475 | УДК: 616.742.7-009.24
Prenosological risk criteria for the development of bruxism in young adults
The purpose of this study is to assess the dental status of university students to identify the initial risk factors for the development of parafunctional activity of masticatory muscles and bruxism. Material and Methods. Dental examination was conducted in 445 students aged 18 to 25 years. According to the accepted inclusion and exclusion criteria 240 examined person were divided into 2 groups: the first group comprised subjects without revealed functional disorders of the masticatory system (53 persons); the second one -with revealed functional disorders of the masticatory system and damaged dental hard tissues (187 persons). Results. The frequency of detected bruxism cases composed 56%. Hypertony of masticatory muscles is registered in 80.4% cases. Conclusion. Based on the assessment of the students dental status, 43.3% of the examined have prenosological signs of parafunctional activity of the masticatory muscles and functional disorders in the masticatory system, which makes them a risk group for developing bruxism.
Текст научной статьи Донозологические критерии риска развития бруксизма у лиц молодого возраста
ции здравоохранения (ВОЗ), на третье место, после кариеса и заболеваний пародонта, выходят мышечно-суставные дисфункции височно-нижнечелюстного сустава (ВНЧС) [1]. Лечение пациентов с подобными состояниями становятся серьезной социально-экономической проблемой. Так, в США и Германии расходы на лечение дисфункций ВНЧС уступают лишь затратам на борьбу со злокачественными новообразованиями полости рта. Важно проводить профилактику развития дисфункциональных состояний путем своевременной диагностики еще на начальных стадиях [2].
Многие исследователи относят парафункиональ-ную активность жевательных мышц к предикторам дисфункций ВНЧС [3]. В настоящее время под парафункциями жевательных мышц подразумевают нарушения функциональной деятельности комплекса жевательного аппарата, которые проявляются в виде повышения или понижения тонуса жевательных мышц и сопровождаются стискиванием или скрежетанием зубов, а также самопроизвольными движениями нижней челюсти, не связанными с естественными физиологическими актами — жеванием, глотанием, речью [4]. Одним из наиболее разрушительных видов парафункциональной активности жевательных мышц зубочелюстной системы считается бруксизм. Развитие и прогрессирование такого состояния приводит в первую очередь к аутодеструкции твердых тканей зубов, а затем пародонта и ВНЧС [5, 6].
В настоящее время причины развития бруксиз-ма до конца не изучены. Однако принято считать, что психосоциальные факторы, в частности тревога и стресс, являются одними из приоритетных пусковых механизмов развития бруксизма. В частности, R. Slavicek (2004) рассматривает бруксизм как «выпускной клапан стресса», функцию управления стрессом, необходимую для психологической разрядки [7].
Число людей, испытывающих нервное перенапряжение, пограничные расстройства психики, тревожно-депрессивные состояния, неуклонно увеличивается.
Это в полной мере относится к студенческой молодежи. С поступлением в высшее учебное заведение привычный ритм и уклад жизни большинства молодых людей резко меняются, что может быть связано с переменой места проживания, изменением режима дня, питания, возросшей учебной нагрузкой, необходимостью налаживания отношений в новом коллективе. Кроме того, специфика возраста и организации учебного процесса предъявляют повышенные требования практически ко всем органам и системам человека. Отмечено, что за время обучения наблюдается снижение числа здоровых студентов, при этом чаще других растет заболеваемость нервной и пищеварительной систем [8].
По мнению ряда зарубежных исследователей, 41,8% всех случаев обращения за медицинской помощью в связи с бруксизмом приходится на возраст до 29 лет [9, 10]. Исследования, проведенные А. С. Щербаковым, Т. В. Шульковой, С. Б. Ивановой (2011), выявили частоту встречаемости бруксизма среди лиц молодого возраста — 18,9% [5].
Авторы считают, что появление первых признаков нарушения деятельности жевательных мышц в 20% случаев приходится на старшие классы школы и 1–2-й курсы обучения в вузе, что, скорее всего, связано с возрастанием психологической нагрузки в этот период [6, 11]. Именно в этом возрасте брук-сизм, как правило, наиболее часто начинает прогрессировать и впоследствии приводит, при отсутствии своевременной диагностики и адекватного лечения, к образованию абфракционных дефектов зубов, рецессиям десны, повышенному стиранию зубов, дисфункции ВНЧС.
Часто в молодом возрасте нарушения в функционировании организма протекают скрыто для самого пациента. Это связано как с наличием мощных адаптационных ресурсов, так и с отношением молодого человека к подобным состояниям. Заболевание диа- гностируется на поздних стадиях, когда уже имеется полный симптомокомплекс клинических проявлений разрушения зубочелюстно-лицевой системы.
Основываясь на изложенном, следует полагать, что разработка протокола обследования лиц молодого возраста с определением донозологических критериев развития бруксизма является актуальной.
Материал и методы. Проведено клинико-физиологическое стоматологическое обследование 445 студентов в возрасте 18–25 лет. Все они предоставили добровольное информированное согласие на участие в исследовании. Протокол исследования одобрен Этическим комитетом ВолгГМУ.
Критериями включения в группы исследования являлись: отсутствие тяжелых острых и хронических соматических заболеваний; физиологическая окклюзия (допускалось наличие скученности передних зубов на верхней и/или нижней челюстях).
Критериями исключения стали: диагностированные аномалии окклюзии в различных плоскостях; наличие дефектов зубных рядов любой протяженности на верхней и нижней челюстях, а также острых и хронических заболеваний слизистой оболочки полости рта и воспалительно-дистрофических заболеваний пародонта средней и тяжелой степени; наличие зубных протезов и ортодонтических аппаратов.
На первом этапе, на основании избранных критериев исключения и включения в исследование, по различным причинам были исключены 205 человек. Оставшиеся 240 обследованных (72 мужчины, 168 женщин) были разделены на 2 группы:
1-я группа: без выявленных функциональных нарушений ЗЧС (53 человека, из которых 13 мужчин, 40 женщин) — группа сравнения;
2-я группа: с выявленными функциональными нарушениями ЗЧС и поражением твердых тканей зубов (187 человек, из которых 59 мужчин и 128 женщин) — основная группа.
При этом большинство обследованных в возрасте 18–25 лет (18–44 года — лица молодого возраста, по ВОЗ-2012) вошли в группу с выявленными функциональными нарушениями ЗЧС.
Клиническое стоматологическое обследование проводили с помощью специально разработанной «Карты общеклинического и стоматологического обследований» (рационализаторское предложение №12, ВолгГМУ), которая включала: сбор жалоб, анамнез, внешний осмотр, пальпацию жевательных мышц и ВНЧС, а также осмотр полости рта с заполнением зубной формулы. Проводили опрос обследуемых в отдельном кабинете для лучшего контакта с пациентом. При сборе анамнеза особое внимание уделяли образу жизни больного, условиям деятельности, наличию наследственных факторов, присутствию физических и психических травм с целью выявления возможных причин возникновения патологии ЗЧС. В случае отсутствия жалоб со стороны самого обследуемого, но при наличии характерной клинической картины бруксизма, выявленной при стоматологическом осмотре, опирались на мнение родственников со слов обследуемых. При наличии жалоб на дискомфорт в области ВНЧС, щелканье при открывании рта, чувство усталости в жевательных мышцах уточняли сроки возникновения данных явлений, выясняли их характер (постоянный или временный), длительность напряжения в мышцах. Выясняли частоту обращения за стоматологической помощью по поводу выпадения пломб, сколов зубов и эстетических реставраций.
Особое внимание обращали на наличие у пациента других парафункциональных привычек (прикусыва-ние щек, губ, языка, онихофагия). Выясняли вредные привычки, связанные с непроизвольными движениями (подергивание ногой, похрустывание костяшками пальцев). Отмечали также заболевания, связанные с нарушением осанки, такие как сколиоз и плоскостопие.
При внешнем осмотре для общей характеристики опорно-двигательного аппарата оценивали походку, осанку индивидуума. Особое внимание уделяли осмотру челюстно-лицевой области. Оценивалась симметрия лица, его конфигурация и пропорциональность, соотношение его отделов, состояние кожных покровов, состояние красной каймы губ и углов рта, наличие гипертрофии жевательных мышц.
Внеротовое обследование состояло из пальпации лимфатических узлов, околоушных желез. Оценивался статус ВНЧС: снаружи со стороны кожных покровов, впереди козелка уха и со стороны наружных слуховых проходов для определения положения головок нижней челюсти в суставных ямках в покое и во время функции. Для оценки состояния жевательных мышц проводили их пальпацию по общепринятой методике. Отмечали степень напряжения мышц, их гипертрофию, наличие болезненных точек.
Внутриротовое обследование включало обследование зубов и зубных рядов (с записью зубной формулы). Определяли степень подвижности зубов, состояние коронок зубов: наличие аномалии зубов и окклюзии зубных рядов, наличие и расположение кариозных полостей и пломб твердых тканей зубов, наличие некариозных поражений (сколы и трещины зубов, фасетки стирания, наличие абфракционных дефектов зубов); рецессии десны, дефектов зубных рядов, характера и количества зубных отложений, а также заболеваний пародонта. Обращали внимание на вид прикуса. Проводили окклюзографию в положении привычной окклюзии с помощью артикуляционной бумаги на предмет функциональности окклюзионных контактов. Оценивали состояние слизистой оболочки губ, уздечек губ и языка, глубины преддверия полости рта, слизистой оболочки полости рта, особенно состояние слизистой оболочки щек по линии смыкания зубов и наличие отпечатков зубов на боковых поверхностях языка.
При оценке стоматологического статуса также определяли:
— интенсивность кариеса зубов (индекс КПз: количество кариозных полостей «К» и пломбированных «П» зубов «з») у каждого обследованного (Виноградова Т. Ф., 1978) [12];
— У-ИГР — упрощенный индекс гигиены полости рта для количественной и качественной оценки гигиенического состояния полости рта (Greene, Vermillion, 1964) [12];
— состояние тканей пародонта оценивали на основании индекса гингивита PMA (папиллярно-маргинально-альвеолярный индекс) в модификации Parma C. (1960) [12].
Статистический анализ проводился поэтапно с помощью программного пакета Statistica 6.0. Вычислялась средняя арифметическая величина (М) и стандартная ошибка средней арифметической (m). Проверка достоверности различий осуществлялась по критерию Стьюдента (t). В качестве пограничного уровня статистической значимости принимали значение р≤0,05.
Результаты. Результаты оценки стоматологического статуса. У обследованных группы сравнения данные внешнего осмотра, внеротового и внутри-ротового обследования соответствовали состоянию нормы: лицо в пределах физиологической асимметрии, открывание рта свободное, безболезненное, сохранена целостность зубных рядов, прикус физиологический, отсутствие нарушений со стороны ВНЧС.
Высота нижней трети лица была сохранена у всех обследованных основной группы и группы сравнения. По данным окклюзографии, проведенной в обеих группах, выявлено в большинстве случаев наличие равномерных и функциональных окклюзионных контактов.
Результаты проведенного исследования показали, что большинство обследованных лиц основной группы жалоб со стороны зубочелюстной системы не предъявляли, лишь в результате стоматологического обследования у них выявлено наличие патологических признаков. Исследуемые критерии, характеризующие предрасполагающие факторы развития и признаки парафункциональной активности, представлены на диаграмме (рисунок).
Частота выявленных случаев бруксизма у обследованных составила 56%. По результатам опроса, стискивание зубов отметили 30,2% обследуемых, дневное скрежетание зубами 8,6%, о ночном скрежетании зубами (по мнению родственников и близких) сообщили 16,7% опрошенных. Интересен тот факт, что в результате опроса 65,2% участников исследования также назвали у себя другие вредные привычки, связанные с непроизвольными движениями, такие как подергивание ногой, похрустывание костяшками пальцев, постукивание по столу, щелканье ручкой. При уточнении возможных причин возникновения подобных парафункциональных привычек примерно половина обследуемых (51,1%) указала на чрезмерное психоэмоциональное напряжение, связанное с учебой или работой во внеучебное время, 54,2% связали это с испытанным стрессом, 42,4% отметили у себя наличие астенизации в последнее время. Среди других возможных этиологических факторов развития парафункций жевательных мышц можно выделить прием стимулирующих (алкоголь, кофеин, энергетические напитки) и психотропных (нейролептики, седативные) препаратов, на что указали 12,3 и 6,1% анкетируемых соответственно; патологическое (свыше 15 минут) жевание жевательной резинки (выявлено у 16,7%), а также сочетание нескольких факторов. Таким образом, более половины опрошенных определяющую роль отдавали психоэ-моциональнму перенапряжению и стрессу. К косвенным проявлениям парафункциональной активности мышц можно отнести также наличие головных болей, которые отметили 36,9% опрошенных.
В основной группе при внешнем осмотре у большинства обследованных лицо в пределах физиологической асимметрии. Гипертрофия жевательных мышц отмечалась у 10,6% обследованных. Нарушение функциональной деятельности жевательных мышц чаще всего сочеталось с нарушениями опорно-двигательного аппарата. Так, выявленным в анамнезе сколиозом и/или плоскостопием страдали 49,6% обследуемых основной группы. Патологическая симптоматика со стороны ВНЧС проявлялась в виде шумов (хруста, крепитации и щелчков) у 29,8%; девиации у 21 %; прерывистой работы головок нижней челюсти у 9,1%. При пальпаторной оценке состояния жевательных мышц гипертонус определялся у 80,4% обследуемых, причем из них 26,9% сами отмечали напряжение в жевательных мышцах или их усталость.
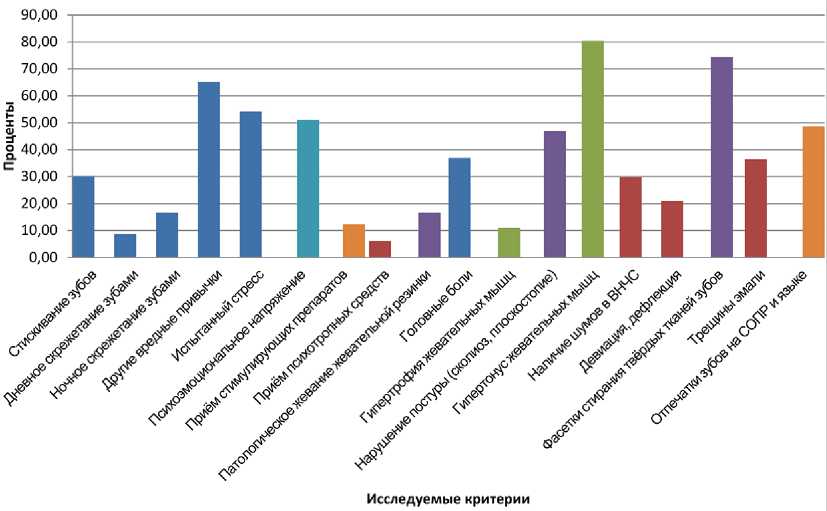
Исследуемые критерии, указывающие на наличие парафункциональной активности, %
При осмотре полости рта в первую очередь обращали внимание на характерные клинические проявления бруксизма. У лиц основной группы фасетки стирания были выявлены у 74,3%, причем число их варьировалось от 2 до 14 у отдельных лиц. Участки повышенного стирания чаще ограничивались пределами эмали, лишь иногда распространяясь на дентин, что повлекло болезненную реакцию при зондировании. Наиболее часто фасетки стирания выявлялись на клыках и резцах верхней и нижней челюстей, реже — на первых и вторых премолярах при преобладании групповой направляющей функции. Трещины эмали наблюдались у 36,4%. Сколы зубов диагностированы у 13,6% обследованных. Гиперэстезию твердых тканей зубов отметили 28,9%. Скученное положение передних зубов отмечено у 43% осмотренных, чаще на нижней челюсти.
При осмотре слизистой оболочки полости рта у 59,8% выявлены участки травматического повреждения, локализующиеся на красной кайме и слизистой губ, углов рта и щек. У 48,7% обследованных на боковых поверхностях языка и слизистой оболочке щек по линии смыкания зубов имелись отпечатки зубов, что также является характерным признаком бруксизма.
Показатели стоматологического здоровья студентов в исследуемых группах представлены в таблице.
Показатели стоматологического здоровья в исследуемых группах (М±m)
|
Критерии |
Основная группа (n=187) |
Группа сравнения (n=53) |
|
Индекс КПз, зубы |
8,7±0,9 |
3,8±0,7* |
|
У-ИГР, баллы |
1,91±0,8 |
1,12±0,7* |
|
PMA, % |
33,3±2,1 |
21,4±3,2 |
Примечание : индекс КПз — интенсивность кариеса зубов; У-ИГР — упрощенный индекс гигиены полости рта; PMA — индекс гингивита; *– различие между группами статистически значимы (p≤0,05).
В процессе сбора данных о стоматологическом статусе студентов установлено, что среднее значе- ние индекса КПз в основной группе равно 8,7±0,9 (85,9%), что соответствует высокой степени интенсивности поражения твердых тканей зубов кариесом. В группе сравнения этот показатель составил 3,8±0,7 (71,0%), что соответствует средней степени интенсивности поражения твердых тканей зубов кариесом.
Анализ упрощенного индекса гигиены полости рта (У-ИГР) показал, что студенты основной группы имеют неудовлетворительный уровень гигиены: 1,91±0,80, а обследованные группы сравнения средний: 1,12±0,71.
При подсчете результатов папиллярно-маргинально-альвеолярного индекса (PMA), который позволяет оценить степень протяженности и тяжести гингивита у студентов, оказалось, что среднее значение индекса PMA в основной группе равнялось 33,3±2,1%, что свидетельствует о средней степени выраженности распространенности и интенсивности патологического процесса, тогда как в группе сравнения данный индекс составил 21,4±3,2%, что показывает ограниченную распространенность патологического процесса.
Обсуждение. По мнению ряда авторов, в структуре стоматологических заболеваний бруксизм занимает третье место после кариеса и болезней пародонта (Гайдарова Т. А., 2003) [13]. В оценке клинической картины бруксизма большинство исследователей едины во мнении, что ему присущ целый комплекс симптомов, к которым, в частности, относят стискивание и скрежетание зубами, боли в жевательных мышцах и ВНЧС, отпечатки зубов на слизистой оболочке языка и щек, повреждения твердых тканей зубов (Шулькова Т. В., 2011; Brocard D., 2009) [5, 7]. Однако данные по поводу этиологии и патогенеза разноречивые и не дают полной и четкой картины возникновения и развития этого состояния.
Оценивая данные проведенного исследования, мы предприняли попытку систематизировать донозо-логические критерии риска развития бруксизма, объединив их в следующие группы: «общие» (вредные привычки, личностные особенности, головные боли, постура), «внеротовые» (нарушение функции жева- тельных мышц и ВНЧС) и «внутриротовые» (нарушение состояния твердых тканей зубов и пародонта).
Анализ полученных результатов исследования и экстраполяция присущего фундаментальной медицине принципа «стадийности патологического процесса» дали нам основание прийти к выводу, что бруксизм можно рассматривать как патологическое состояние, которое развивается поэтапно.
Первыми признаками, манифестирующими начало развития этого процесса, можно считать функциональные нарушения ЗЧС. К ним относится нарушение функции жевательных мышц, которое может проявляться напряжением собственно жевательных, височных, медиальных и латеральных крыловидных мышц, чувством дискомфорта, скованности и усталости в жевательных мышцах во время приема пищи, а также возникновением боли в местах их прикрепления. Следует отметить, что парафункциональ-ное состояние мышц можно выявить клинически методом пальпации. В этом случае кроме гипертонуса мышц может определяться боль при пальпации жевательных и височных мышц, и в особенности латеральной крыловидной мышцы, которая в силу своих анатомо-функциональных особенностей является наиболее чувствительной мышцей при развитии дисфункциональных состояний ЗЧС. Еще одним клиническим проявлением парафункциональной активности мышц является их определяемая гипертрофия, особенно это относится к собственно жевательным и височным мышцам. Таким образом, результаты, полученные нами в ходе исследования, не противоречат литературным данным [1, 5, 10].
Проявление «внутриротовых» признаков бруксиз-ма, по нашему мнению, является следующей стадией развития этого состояния. К ним относятся в первую очередь отпечатки зубов на боковых поверхностях языка и слизистой оболочке щек по линии смыкания зубов-антагонистов. Впоследствии дополнять клиническую картину могут изменения со стороны твердых тканей зубов, а именно фасетки повышенного стирания, трещины и сколы эмали, абфракционные дефекты; а также изменения в пародонте, например рецессия краевой десны.
Другим важным выводом нашего исследования является тот факт, что, отталкиваясь от положения о «стадийности» развития бруксизма, во второй группе (основной группе) обследованных студентов вуза в возрасте от 18 до 25 лет можно выделить две подгруппы. Первую подгруппу составят лица с выявленными функциональными нарушениями ЗЧС, но не имеющие выраженных «внутриротовых» признаков. Во вторую подгруппу войдут лица с выявленными функциональными нарушениями ЗЧС в сочетании с поражением твердых тканей зубов и пародонта. Такое деление позволит в дальнейшем проводить профилактику развития бруксизма специфично для каждой группы.
Заключение. Резюмируя полученные данные клинической картины и анамнеза, можно сделать вывод о неоднородности данной группы, так как у большей части обследуемых, а именно у 56,7%, выявлены наряду с функциональными еще и морфологические нарушения, что характерно для сформировавшейся клинической картины бруксизма. Тем не менее зубочелюстная система у лиц молодого возраста находится в компенсированном состоянии, о чем свидетельствует стирание твердых тканей зубов в пределах эмали и отсутствие заболеваний пародонта средней и тяжелой степеней. Остальные
43,3%, у которых отмечены только функциональные нарушения (например, гипертонус жевательных мышц), еще не проявившиеся морфологически в полости рта, представляют собой группу риска развития у них в дальнейшем бруксизма.
Список литературы Донозологические критерии риска развития бруксизма у лиц молодого возраста
- Konnov VV, Pichugina EN, Popko ES, et al. Мusculoarticular dysfunction and its links with occlusive disorders. Modern problems of science and education 2015; (6): 131. Russian (Коннов В. В., Пичугина Е. Н., Попко Е. С. и др. Мышечно-суставная дисфункция и ее взаимосвязь с окклюзионными нарушениями. Современные проблемы науки и образования 2015; (6): 131).
- Mikhal’chenko DV, Mihal’chenko AV, Korneeva NM. Problems of motivation of the students for the prevention of dental diseases. Fundamental research 2014; (7-1): 129–32. Russian (Михальченко Д. В., Михальченко А. В., Корнеева Н. М. Проблемы мотивации студентов к профилактике стоматологических заболеваний. Фундаментальные исследования 2014; (7-1): 129–32).
- Leont’eva EYu. Prevalence of dental diseases among Rostov State Medical University students and need of dentistry. Medical Herald of the South of Russia 2012; (3): 44–7. Russian (Леонтьева Е. Ю. Распространенность стоматологических заболеваний у студентов Ростовского медицинского университета и потребность в их лечении. Медицинский вестник юга России 2012; (3): 44–7).
- Proskuryakova LA, Burnysheva TV. The evaluation of morbidity, physical health of students and the formation of selfprotecting behavior. Problems of social hygiene, healthcare and history of medicine 2012; (3): 15–7. Russian (Проскурякова Л. А., Бурнышева Т. В. Оценка заболеваемости, физического здоровья студентов и формирование самосохранительного поведения. Проблемы социальной гигиены, здравоохранения и истории медицины 2012; (3): 15–7).
- Shherbakov AS, Shul’kova TV, Ivanova SB. Bruxism diagnostics and treatment peculiarities of occlusal disturbances in young people. Stomatology 2011; (1): 58–61. (Щербаков А. С., Шулькова Т. В., Иванова С. Б. Диагностика бруксизма и особенности лечения окклюзионных нарушений при этой патологии у лиц молодого возраста. Стоматология 2011; (1): 58–61).
- Sharanovskaya OV, Ageeva YuV. Ocenka jemocional’’no-povedencheskih lichnostnyh osobennostej pacientov, stradajushih bruksizmom. V sbornike: Stomatologija: nauka i praktika, perspektivy razvitija. Materialy Jubilejnoj nauchno-prakticheskoj konferencii, posvjashhennoj 55‑letiju stomatologicheskogo fakul’teta VolgGMU. Volgograd, 2017; p. 344–6. Russian (Шарановская О. В., Агеева Ю. В. Оценка эмоционально-поведенческих личностных особенностей пациентов, страдающих бруксизмом. В сб.: Стоматология: наука и практика, перспективы развития: Материалы Юбилейной научно-практической конференции, посвященной 55‑летию стоматологического факультета ВолгГМУ. Волгоград, 2017; c. 344–6).
- Brocard D, Laluque J, Knellesen K. Bruxism. Moscow: Azbuka, 2009; 89 p. Russian (Брокар Д., Лалюк Ж., Кнеллесен К. Бруксизм. М.: Азбука, 2009; 89 с.).
- Aleksandrov AA, Zhulev EN, Troshin VD. Study of peculiarities of emotional intelligence in the case of patients having parafunctions of mastication muscles. Medical Almanac 2015; (4): 184–5. Russian (Александров А. А., Жулев Е. Н., Трошин В. Д. Изучение особенностей эмоционального интеллекта у больных с парафункциями жевательных мышц. Медицинский альманах 2015; (4): 184–5).
- Lavigne GJ, Khoury S, Abe S, et al. Bruxism physiopathology: what do we learn from sleep studies? J Oral Rehabil 2008; (35): 476–94.
- Manfredini D, Lobbezoo F. Role of psychosocial factors in the etiology of bruxism. J Orofac Pain 2009; (23): 153–66.
- Shemonaev VI, Mashkov AV, Maloletkova AA, et al. Evaluation of the functional state of the masticatory element in dental system according to gnatodinamometric data and electromyography of individuals aged 18–35 with intact dental arches and orthognathic bite. Science Journal of Volgograd State University: Natural sciences 2014; (4): 17–23. Russian (Шемонаев В. И., Машков А. В., Малолеткова А. А. и др. Оценка функционального состояния жевательного звена зубочелюстной системы по данным гнатодинамометрии и электромиографии у лиц 18–35 лет с полными зубными рядами при ортогнатическом прикусе. Вестник Волгоградского государственного университета: Естественные науки 2014; (4): 17–23).
- Golub’ AA, Chemikosova TS, Zaripova NR. Otsenka sostoyaniya polosti rta u studentov I–V kursov vuzov g. Ufy. In: Materialy vserossiyskoy nauchno-prakticheskoy konferentsii «Aktual’nye voprosy stomatologii». Ufa, 2009; p. 58–60. Russian (Голубь А. А., Чемикосова Т. С., Зарипова Н. Р. Оценка состояния полости рта у студентов I–V курсов вузов г. Уфы. В сб.: Материалы Всероссийской научно-практической конференции «Актуальные вопросы стоматологии». Уфа, 2009; c. 58– 60).
- Gaidarova TA. Bruxism is the illness of a stress. Siberian Medical Journal (Irkutsk) 2003; (41-6): 60–2. Russian (Гайдарова Т. А. Бруксизм — болезнь стресса. Сибирский медицинский журнал (Иркутск) 2003; (41-6): 60–2).


