Дренирование послеоперационных ран в хирургии позвоночника
Автор: Губин Александр Вадимович, Прудникова Оксана Германовна, Бурцев Александр Владимирович, Хомченков Максим Викторович, Котельников Александр Олегович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2017 года.
Бесплатный доступ
Введение. Единой точки зрения о применении дренажей и показаниях к их использованию в хирургии позвоночника нет (Waly F. et al., 2015). Основным дискуссионным моментом для применения дренажей в хирургии позвоночника является снижение и профилактика инфекционных осложнений. В то же время хирурги считают, что использование дренажей увеличивает послеоперационную заболеваемость: инфекционные осложнения, анемию, показания к гемотрансфузии (Sangrasi A.K.et al., 2008, Choi H.S. et al., 2016). Материалы и методы. Исследование проведено у 150 пациентов с хирургическими вмешательствами на позвоночнике из заднего оперативного доступа. По инвазивности операций больных разделили на группы. Первая группа - 29 человек с грыжами поясничных межпозвонковых дисков. Вторая группа - 85 пациентов с дегенеративно-дистрофическими заболеваниями и посттравматическими деформациями поясничного отдела позвоночника на одном-трех позвоночно-двигательных сегментах. Третья группа - 37 больных с многоуровневыми деформациями позвоночника. В 1 группе ввиду малоинвазивного характера оперативного вмешательства дренирование послеоперационных ран не применялось. Больные 2 и 3 групп были разделены на подгруппы с использованием и без использования активного дренажа. Для анализа использовались параметры: возраст пациентов, вес, продолжительность операции, величина кровопотери, длина и глубина раны, продолжительность дренирования раны, количество раневого отделяемого, количество пункций ран и объема пунктата, продолжительность пребывания в стационаре после операции, наличие сопутствующих заболеваний (артериальная гипертензия, сахарный диабет, ожирение и другие хронические заболевания в стадии ремиссии), наличие инфекционных осложнений в послеоперационном периоде (поверхностное или глубокое воспаление), проведение гемотрансфузии, неврологические осложнения вследствие эпидуральной гематомы. Использовали метод вариационной статистики: вычисление средней арифметической (М) и ее ошибки (± m), коэффициент корреляции r-Пирсона с оценкой по шкале Челдока, для оценки достоверности различия средних использовали t-критерий Стьюдента с определением показателя статистической достоверности. Результаты и обсуждение. Большинство исследований, проводимых для оценки эффективности использования дренажей, показывает отсутствие различий в заживлении раны, инфекционных осложнениях и эпидуральных гематомах при вмешательствах на позвоночнике. Различные по объему, продолжительности, технике и инструментальным аспектам вмешательства определяют разные требования к дренированию ран. Дискотомиии и одно-трехуровневые декомпрессивно-стабилизирующие операции поясничного отдела позвоночника не требуют дренирования ран. Заключение. Результаты лечения и частота осложнений не зависят от наличия дренажа операционной раны. При многоуровневых стабилизирующих операциях на грудном и поясничном отделах позвоночника с вариантами вертебротомий дренирование раны повышает частоту гемотрансфузий в послеоперационном периоде и увеличивает срок госпитализации.
Дренаж, послеоперационная рана, дренирование, инфекционные осложнения, кровопотеря, гемотрансфузии, эпидуральная гематома
Короткий адрес: https://sciup.org/142121959
IDR: 142121959 | УДК: 616.711-089.168.1-06-002-022-089.48:616.831.959-003.215 | DOI: 10.18019/1028-4427-2017-23-2-180-186
Role of postoperative wound drains in spinal surgery
Introduction There is no unified opinion on the use of drains and their indication in spinal surgery. The main discussion focuses on the issue of infection rate reduction and its prophylaxis. It is believed that drains increase postoperative morbidity: infectious complications, anemia, and indications to blood transfusion. Material and methods One hundred and fifty patients that underwent surgical interventions on the spine from the posterior surgical approach were included into this study. According to surgical invasiveness, patients were divided in groups. Group 1 was 29 persons with lumbar disc hernias. Group 2 were 85 patients with degenerative dystrophic diseases and posttraumatic deformities of the lumbar spine in one to three spine motor segments. Group 3 were 37 patients that had multilevel spinal deformities. Drains were not used in group 1 due to low invasiveness of the operation. Patients of groups 2 and 3 were divided into subgroups in which active drains were used or not used. Parameters for analysis were age, weight, duration of surgery, blood loss, length and deepness of wounds, duration of draining, amount of wound discharge, number of wound punctures and punctuate volume, duration of inpatient stay, associated diseases (arterial hypertension, diabetes, obesity and other chronic diseases in the remission stage), presence of infection complications in the postoperative period (superficial or deep), conduction of blood transfusion, neurologic deficits due to epidural hematoma. Method of variation statistics was used: calculation of mean (M) and its error (± m), r-Pierson correlation coefficient according to Chaddock scale; significance of statistical difference was assessed with Student’s t-test. Results and discussion Most studies that assess the efficiency of using drains show no difference in wound healing, infectious complication rates and epidural hematomas in spinal surgery. Different requirements are defined to wound drains according to volume, duration, techniques and instrumentation used in surgery. Discotomies and interventions of decompression stabilization at one to three levels do not require wound drains. Conclusion Treatment results and complication rate do not depend upon surgical wound drains. Draining used in multilevel stabilization operations on the thoracic and lumbar spine with the variants of vertebrotomies increases the frequency of hemotransfusion in the postoperative period and inpatient stay.
Текст научной статьи Дренирование послеоперационных ран в хирургии позвоночника
Оперативные вмешательства на позвоночнике имеют ряд специфических отличий: глубина раны при доступе, массив мышц спины, продолжительность операций, кровотечение, применение различных фиксаторов. Перед хирургом всегда стоит дилемма: дренировать рану или нет.
Скопление крови и раневого отделяемого в полости послеоперационной раны может служить причиной эпидуральной гематомы, создает риск инфицирования и мионекроза, препятствует заживлению раны и способствует вторичному фиброзу [1, 2]. Организация гематомы с формированием фиброза как мышц, так и эпидурального пространства, по мнению некоторых авторов, является причиной послеоперационных болевых синдромов [3, 4].
Основным дискуссионным моментом для применения дренажей в хирургии позвоночника является снижение и профилактика инфекционных осложнений. Эффективность использования дренажей для этой цели, особенно при инструментальной фиксации позвоночника, является спорным [5, 6]. Дренирующие трубки могут вызывать местные воспалительные реакции в месте установки и являются входными воротами для инфекции. Многие хирурги считают, что использование дренажей увеличивает послеоперационную заболеваемость: инфекционные осложнения, анемию, показания к гемотрансфузии [7, 8].
Единой точки зрения о применении дренажей и показаниях к их использованию в хирургии позвоночника нет [9]. Большинство авторов приходит к заключению, что применение дренажей не влияет на течение послеоперационного периода [2, 5, 7, 10].
Цель исследования . Провести анализ результатов лечения пациентов при заднем оперативном доступе на позвоночнике с применением и без применения дренирования послеоперационных ран с различным объемом оперативных вмешательств и инструментальной фиксации.
Дизайн исследования . Проспективное когортное рандомизированное исследование.
МАТЕРИАЛЫ И МЕТОДЫ
Представляем результаты лечения 150 пациентов, по инвазивности операций которые были разделены на три группы. Первая группа – 29 человек с грыжами поясничных межпозвонковых дисков. Хирургическое лечение больных заключалось в малоинвазивном тубулярном удалении грыжи диска. Вторая группа – 85 пациентов с дегенеративно-дистрофическими заболеваниями и посттравматическими деформациями поясничного отдела позвоночника на одном-трех позвоночно-двигательных сегментах. Оперативная техника включала декомпрессивно-стаблилизирующие операции с применением транспедикулярной фиксации и PLIF. Третья группа – 37 больных с многоуровневыми деформациями позвоночника. При вмешательстве выполнялись варианты вертебротомий и протяженная фиксация грудного и поясничного отделов позвоночника. Все операции выполнялись с соблюдением правил асептики и антисептики в операционной, на фоне превентивной антибактериальной терапии (цефазолин) и профилактики тромбоэмболии (эноксапарин натрия).
В группе пациентов с грыжами межпозвонковых дисков ввиду малоинвазивного характера оперативного вмешательства дренирование послеоперационных ран не применялось. Больные 2 и 3 групп были разделены на подгруппы с использованием и без использования активного дренажа. Гемостаз в ходе операции осуществлялся электрокоагуляцией и местными гемостатическими средствами. Дренажи устанавливались по окончании операции. Дренажная система включала две трубки, установленные паравертебрально, выведенные накожно через дополнительный разрез, фиксирован- ные к коже и соединенные с активным аспиратором. Контроль состояния и заживления послеоперационной раны осуществляли во время смены повязок ежедневно на протяжении 3 дней, затем 1 раз в 2 дня до выписки из стационара. При скоплении отделяемого с наличием флюктуации в ране проводили ее пункцию с эвакуацией содержимого. Пациенты с интраоперационной непреднамеренной дуротомией из исследования исключены.
Для анализа использовались следующие параметры: возраст пациентов, вес, продолжительность операции, величина кровопотери, длина и глубина раны, продолжительность дренирования раны, количество раневого отделяемого, количество пункций ран и объема пун-ктата, продолжительность пребывания в стационаре после операции, наличие сопутствующих заболеваний (артериальная гипертензия, сахарный диабет, ожирение и другие хронические заболевания в стадии ремиссии), наличие инфекционных осложнений в послеоперационном периоде (поверхностное или глубокое воспаление), проведение гемотрансфузии, неврологические осложнения вследствие эпидуральной гематомы.
Использовали метод вариационной статистики: вычисление средней арифметической (М) и ее ошибки (± m), коэффициент корреляции r-Пирсона с оценкой по шкале Челдока, для оценки достоверности различия средних использовали t-критерий Стьюдента с определением показателя статистической достоверности.
Общая характеристика больных представлена в таблице 1.
Общие параметры оперативных вмешательств представлены в таблице 2.
Таблица 1
Общая характеристика больных
|
1 группа |
2 группа |
3 группа |
|||
|
грыжи дисков (n = 29) |
одно-трехуровневые вмешательства с фиксацией (n = 85) |
многоуровневые вмешательства с фиксацией (n = 36) |
|||
|
с дренажом (n = 41) |
без дренажа (n = 44) |
с дренажом (n = 20) |
без дренажа (n = 16) |
||
|
Возраст, лет |
43,7 ± 9,2 |
53,3 ± 9,0* |
52,7 ± 8,5* |
37,8 ± 14,1* |
34,3 ± 15,5* |
|
Мужчины : женщины |
17 : 12 |
20 : 21 |
28 : 16 |
3 : 17 |
6 : 11 |
|
Вес, кг |
79,2 ± 11,8 |
90,4 ± 15,6* |
81,7 ± 12,1* |
61,9 ± 9,9* |
62,0 ± 7,8* |
|
Артериальная гипертензия, % |
37,9 |
51,2 |
65,9 |
20 |
6,25 |
|
Сахарный диабет, % |
3,4 |
9,7 |
4,5 |
5 |
6,25 |
|
Ожирение, % |
3,4 |
7,3 |
11,3 |
0 |
0 |
|
Другие хронические заболевания, % |
17,2 |
26,8 |
15,9 |
15 |
18,75 |
* – достоверность отличия подгрупп (с дренажом и без дренажа) по критерию различия t (Стъюдента), р < 0,05.
Таблица 2
Общие параметры оперативных вмешательств
|
1 группа |
2 группа |
3 группа |
|||
|
грыжи дисков (n = 29) |
одно-трехуровневые вмешательства с фиксацией (n = 85) |
многоуровневые вмешательства с фиксацией (n = 36) |
|||
|
с дренажом (n = 41) |
без дренажа (n = 44) |
с дренажом (n = 20) |
без дренажа (n = 16) |
||
|
Продолжительность операции, мин. |
61,8 ± 17,7 |
118,0 ± 31,7* |
92,1 ± 24,3* |
165,2 ± 33,0* |
176,8 ± 43,6* |
|
Величина интраоперационной кровопотери, мл |
54,8 ± 31,7 |
201,2 ± 82,6* |
179,3 ± 102,2* |
367,5 ± 158,0* |
393,7 ± 172,0* |
|
Длина раны, мм |
39,4 ± 9,7 |
107,9 ± 24,8* |
90,6 ± 22,6* |
286,2 ± 76,9* |
262,2 ± 64,0* |
|
Глубина раны, мм |
45,1 ± 8,4 |
65,2 ± 12,1* |
60,9 ± 9,3* |
52,5 ± 9,5* |
55,9 ± 15,2* |
|
Пребывание в стационаре после операции, дн. |
9,6 ± 2,2 |
9,1 ± 1,5* |
9,7 ± 1,9* |
13,45 ± 4,8* |
12,8 ± 2,3* |
* – достоверность отличия подгрупп (с дренажом и без дренажа) по критерию различия t (Стъюдента), р < 0,05.
Следует отметить, что пребывание больных 1 группы в стационаре после операции регламентировано медико-экономическими стандартами и не отражает со- стояние заживления раны. Пациенты 2 и 3 группы выписывались из стационара по мере заживления послеоперационной раны и стабилизации общего состояния.
РЕЗУЛЬТАТЫ
Учитывая, что пациентам 1 группы не проводилось дренирование ран, провести сравнительный анализ невозможно. Средний фактический срок заживления ран составил 3,3 ± 0,7 дня. Заживление ран наступило первичным натяжением. Пунктирование ран и ревизионные вмешательства не проводились. Инфекционных осложнений не выявлено. Неврологических осложнений по поводу эпидуральной гематомы также не диагностировано.
Во 2 группе при сравнительном анализе результатов лечения пациентов при использовании дренажа и без дренирования достоверных отличий не выявлено (табл. 3).
Неврологические осложнения вследствие эпидуральной гематомы отсутствовали как у пациентов с дренированием раны, так и без дренажа.
Инфекционные осложнения в виде поверхностного воспаления с расхождением краев послеоперационной раны диагностированы после выписки из стационара у 1 больного (2,4 %) с дренажом и 1 пациента (2,2 %) без дренажа. На фоне консервативного лечения вос- паление купировалось, заживление раны под струпом. Глубокого воспаления не выявлено.
Суммарная учитываемая кровопотеря оказалась значительно меньше (на 62 %) у больных без дренирования раны. Суммарная кровопотеря имела очень слабую корреляционную связь как с длительностью пребывания, так и артериальной гипертензией у пациентов при наличии дренажа и без него. Другие сопутствующие заболевания (сахарный диабет, ожирение и др.) не влияли на продолжительность пребывания в стационаре.
У пациентов с наличием дренажа площадь операционной раны (мм2) слабо коррелировала с весом (r = 0,3) и суммарным объемом кровопотери (r = 0,3) и не отразилась на сроках пребывания в стационаре после операции (r = -0,3) (рис. 1).
При отсутствии дренажа также не выявлена корреляция между площадью операционной раны и весом больного (r = -0,1), а также суммарным объемом кровопотери (r = 0,1), но определялась умеренная корреляционная связь со сроками пребывания в стационаре после операции (r = 0,4) (рис. 2).
Таблица 3
Оцениваемые параметры лечения 2 группы больных
|
2 группа: одно-трехуровневые вмешательства с фиксацией (n = 85) |
||
|
с дренажом (n = 41) |
без дренажа (n = 44) |
|
|
Продолжительность операции, мин. |
118,0 ± 31,7* |
92,1 ± 24,3* |
|
Величина интраоперационной кровопотери, мл |
201,2 ± 82,6* |
179,3 ± 102,2* |
|
Площадь операционной раны, мм2 |
6984,1 ± 1642,7* |
5491 ± 1347,9* |
|
Срок дренирования, дн. |
2,2 ± 0,3 |
– |
|
Объем отделяемого по дренажам, мл |
336,5 ± 90,7 |
– |
|
Пункция раны, % больных |
– |
15,9 |
|
Объем пунктата, мл |
– |
157,1 ± 82,1 |
|
Суммарная учитываемая кровопотеря, мл |
537,8 ± 131,2* |
204,3 ± 126,7* |
|
Поверхностное воспаление, % |
2,4 |
2,2 |
|
Глубокое воспаление, % |
– |
– |
|
Неврологические осложнения вследствие эпидуральной гематомы, % |
– |
– |
|
Гемотрансфузия, % |
– |
– |
|
Пребывание в стационаре после операции, дн. |
9,1 ± 1,5* |
9,7 ± 1,9* |
* – достоверность отличия подгрупп по критерию различия t (Стъюдента), р < 0,05.
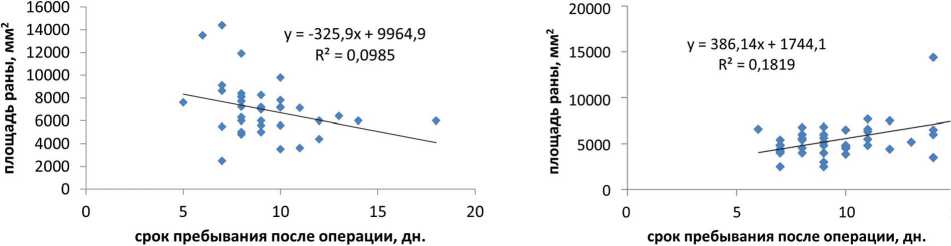
Рис. 1. Линия регрессии площади операционной раны и длительности пребывания больных с дренажом (2 группа)
Рис. 2. Линия регрессии площади операционной раны и длительности пребывания больных без дренажа (2 группа)
В 3 группе при сравнительном анализе результатов лечения пациентов при использовании дренажа и без дренирования инфекционных и неврологических осложнений не наблюдалось (табл. 4).
Суммарная учитываемая кровопотеря в этой группе у пациентов с дренажами оказалась на 31 % больше, чем у больных без дренажей. Но даже дренирование в течение 3 дней не исключило после удаления дренажей пунктирование раны и эвакуацию геморрагического отделяемого в 30 % случаев. Показанием для пункции являлось скопление отделяемого в полости раны с явлениями подкожной флюктуации. У больных без дренажей аспирационная пункция операционной раны выполнялась в 87,5 % случаев. Гемотрансфузии при дренировании осуществлялись по показаниям на фоне постгеморрагической анемии у 30 % больных, без дренирования – у 6,25 % пациентов.
Корреляция между суммарной величиной кровопотери и длительностью пребывания в стационаре после операции у больных с дренажом оказалась значительно выше (r = 0,7), чем у пациентов без дренажей (r = 0,3) (рис. 3).
В этой группе больных величина кровопотери также не коррелировала с артериальной гипертензией. Не определялось и значимой корреляции между длительностью пребывания в стационаре и сопутствующими заболеваниями. Зависимость между площадью операционной раны и суммарной величиной кровопотери у пациентов с дренажом и без дренажа имела слабую силу (r = 0,4 и r = 0,1 соответственно). Умеренная корреляционная связь выявлена между площадью операционной раны и длительностью пребывания в стационаре после операции у пациентов с дренажами (r = 0,7) и низкая (r = 0,2) – у больных без дренажей (рис. 4, 5).
Таблица 4
Оцениваемые параметры лечения 3 группы больных
|
3 группа: многоуровневые вмешательства с фиксацией (n = 36) |
||
|
с дренажом (n = 20) |
без дренажа (n = 16) |
|
|
Продолжительность операции, мин. |
165,2 ± 33,0* |
176,8 ± 43,6* |
|
Величина интраоперационной кровопотери, мл |
367,5 ± 158,0* |
393,7 ± 172,0* |
|
Площадь операционной раны, мм2 |
15045 ± 5165,2* |
15746,8 ± 7043,7* |
|
Срок дренирования, дн. |
2,5 ± 0,5 |
– |
|
Объем отделяемого по дренажам, мл |
485 ± 139,5 |
– |
|
Пункция раны, % больных |
30* |
87,5* |
|
Объем пунктата, мл |
281,6 ± 110,4* |
285,7 ± 111,4* |
|
Суммарная учитываемая кровопотеря, мл |
937,0 ± 319,7* |
643,7 ± 248,5* |
|
Поверхностное воспаление, % |
– |
– |
|
Глубокое воспаление, % |
– |
– |
|
Неврологические осложнения вследствие эпидуральной гематомы, % |
– |
– |
|
Гемотрансфузия, % |
30* |
6,25* |
|
Пребывание в стационаре после операции, дн. |
13,45 ± 4,8* |
12,8 ± 2,3* |
* – достоверность отличия подгрупп по критерию различия t (Стъюдента), р < 0,05.
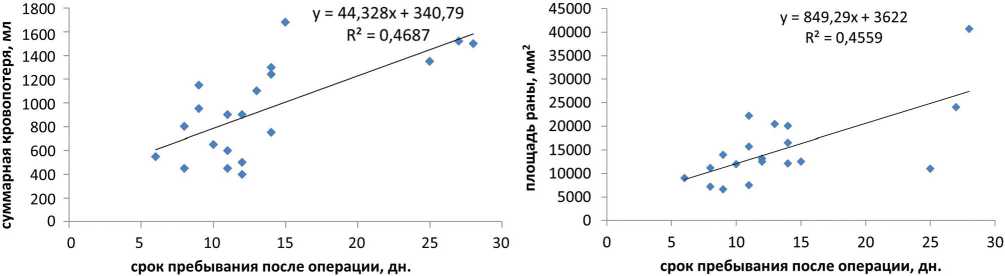
Рис. 3. Линия регрессии суммарной кровопотери и длительности пребывания больных при дренировании раны (3 группа)
Рис. 4. Линия регрессии площади операционной раны и длительности пребывания больных с дренажами (3 группа)
I 50000 5 40000
л 30000
? 20000 О
С 10000
о
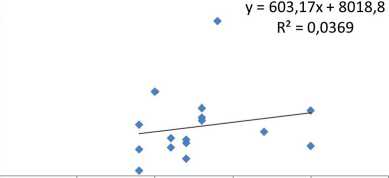
Рис. 5. Линия регрессии площади операционной раны и длительности пребывания больных без дренажей (3 группа)
0 5 10 15 20 25
срок пребывания после операции, дн.
ОБСУЖДЕНИЕ
Основной целью использования дренажей в хирургии позвоночника является эвакуация послеоперационной гематомы и профилактика связанных с ее наличием осложнений. Дискуссионными моментами при этом являются сроки заживления раны, инфекционные осложнения, симптоматические эпидуральные гематомы и гемотрасфузии в послеоперационном периоде.
Waly F. et al. (2015) в систематическом обзоре, включающем пять исследований по оценке использования дренажей в хирургии дегенеративных заболеваний поясничного отдела позвоночника, пришли к заключению, что нет никакой разницы в частоте инфекционных осложнений и послеоперационных гематом у больных с дренированием ран и без. Однако небольшие размеры опубликованных выборок, отсутствие данных о других сопутствующих и отягощающих факторах могли повлиять на результаты исследований [9].
В опубликованном мета-анализе Liu Y., Li Y., Miao J. (2016) с данными рандомизированных и нерандомизированных контролируемых испытаний не было обнаружено значительной разницы между группами с дренажами и без дренажей относительно частоты инфекционных осложнений, симптоматической эпидуральной гематомы и гемотрансфузий. Инфекционные осложнения встречались в 1,68 % случаев с использованием дренажей и в 1,32 % – в группах без дренажа [11].
При проведении МРТ в послеоперационном периоде отмечен значительно меньший объем гематом в зоне вмешательств при наличии дренажей [3], однако в других исследованиях отмечено большее количество геморрагического отделяемого на повязках, свидетельствующее о самостоятельной эвакуации гематом при их наличии [4, 5, 12]. В некоторых работах показано, что дренаж не увеличивает кровопотерю в послеоперационном периоде, и тем самым не повышается количество гемотрансфузий [10–12].
Частота симптоматических эпидуральных гематом, которые могут привести к неврологическим нарушениям (двигательный дефицит, сенсорные нарушения, дисфункция тазовых органов), составляет 0,1–2,9 % и в ряде случаев требует оперативного лечения [2, 7, 13]. При стандартных дискэктомиях частота осложнения составляет 0 %, при поясничной ламинэктомии и спондилодезе – 0,45–0,67 %, при декомпрессии грудного отдела – 4,46 % [14]. В нашем исследовании ни в одной группе больных симптоматической эпидуральной гематомы не диагностировано.
Сравнительный анализ Blank J., Flynn J.M., Bronson W., Ellman P. (2003) при задней инструмен- тальной фиксации у пациентов 11–18 лет с идиопатическим сколиозом показал, что использование дренажей может снизить процент раневых осложнений без существенного увеличения потребности в гемотрансфузии. В группе с дренированием раны чаще проводилось переливание крови (без статистической достоверности). При этом в группе без дренажей опорожнение гематомы в 58 % случаев происходило через рану, что ухудшало ее заживление, и у троих из 12 пациентов при этом выявлено поверхностное воспаление [12].
Результаты мультицентрового ретроспективного исследования Diab M. et al. (2012) свидетельствуют об отсутствии различий в частоте инфекционных и неврологических осложнений, а также длительности госпитализации пациентов 13–18 лет с многоуровневой задней инструментальной фиксацией при идиопатическом сколиозе. Но частота гемотрасфузий у больных с дренажом составила 43 % против 22 % без дренирования [15].
По данным Walid M.S. et al. (2012), частота гемотрансфузий при задних вмешательствах на поясничном отделе позвоночника составила 23,9 % случаев при дренировании раны и 6,8 % – при отсутствии дренажа [10]. В обобщенном резюме Waly F. et al. (2015) приведены данные, что гемотрансфузии при данных вмешательствах осуществлялись при дренировании у 28,8 % больных, а без дренирования – у 11,4 % пациентов [9].
В представляемом нами исследовании у взрослых пациентов с многоуровневой фиксаций грудного и поясничного отделов позвоночника по поводу деформаций позвоночника статистически достоверно (p < 0,05) выявлена в 5 раз большая частота гемотрансфузий у пациентов с дренированием раны. Суммарная учитываемая кровопотеря у пациентов с дренажами оказалась на 31 % больше, чем у больных без дренажей. В этой группе больных послеоперационный уход за раной требовал эвакуации раневого отделяемого шприцом как у больных без дренажа, так и с дренажом (после его удаления) с целью профилактики опорожнения гематомы через края раны с последующим их расхождением и длительным заживлением.
В группе больных с одно-трехуровневыми вмешательствами и стабилизацией поясничного отдела позвоночника гемотрансфузии не проводились как у больных с дренажом, так и без. Суммарная учитываемая кровопотеря оказалась значительно меньше (на 62 %) у больных без дренирования раны.
По данным литературы, частота инфекционных осложнений в хирургии позвоночника составляет 0,7–6 % случаев с увеличением их числа при использовании фиксирующих устройств [3, 10 16]. Эффективность использования дренажей для профилактики инфекционных осложнений при инструментальной фиксации позвоночника является спорной [5, 6]. Отрицательным аспектом при использовании дренажа является наличие входных ворот в месте установки дренажной трубки и наличие дополнительного инородного тела в операционной ране, сообщающегося с внешней средой.
При сравнительном анализе двух групп больных после поясничной дискэктомии, по данным Choi H.S. et al. (2016), установлено, что дренирование ран не увеличивает количество инфекционных осложнений [7].
В публикуемом исследовании инфекционные осложнения в виде поверхностного или глубокого воспаления послеоперационных ран отмечались у пациентов с одно-трехуровневыми декомпрессивно-стабилизирующими вмешательствами на поясничном отделе позвоночника при дренировании в 2,46 случаев, без дренажа – в 2,2 %.
Сопутствующие заболевания (сахарный диабет, ожирение, другие хронические заболевания) не оказали влияния на течение послеоперационного периода. Ни площадь операционной раны, ни артериальная гипертензия не коррелировали с объемом кровопотери в обеих группах больных.
Выписка больных из стационара проводилась по мере стабилизации общего состояния, регресса неврологических проявлений заболевания и заживления послеоперационной раны. В группе больных с многоуровневой фиксацией позвоночника при наличии дренажа достоверно увеличилась длительность пребывания в стационаре после операции. Эта категория пациентов характеризовалась большей суммарной кровопотерей и им чаще проводились гемотрансфузии, что требовало большего периода времени для стабилизации состояния и объясняет увеличение продолжительности их госпитализации.
В группе пациентов с одно-трехуровневыми деком-прессивно-стабилизирующими вмешательствами на поясничном отделе позвоночника без дренирования раны определялась умеренная корреляционная связь размеров операционной раны со сроками пребывания в стационаре после операции.
В представляемой нами группе больных с дискэктомией дренирование ран не проводилось в связи с малоинвазивным характером вмешательства, малыми размерами операционных ран и незначительной кровопотерей. Симптоматических эпидуральных гематом, инфекционных осложнений у этих пациентов не выявлено, гемотрансфузии не проводились.
ЗАКЛЮЧЕНИЕ
Дискэктомии и одно-трехуровневые декомпрессив-но-стабилизирующие операции на поясничном отделе позвоночника не требуют дренирования ран. Результаты лечения и частота осложнений не зависит от наличия дренажа операционной раны.
При многоуровневых стабилизирующих операциях на грудном и поясничном отделах позвоночника с вариантами вертебротомий дренирование раны повышает частоту гемотрансфузий в послеоперационном периоде и увеличивает срок госпитализации. Эти вмешательства в большинстве случаев сопровождаются скоплением геморрагического отделяемого в полости раны даже после удаления дренажей. Для предотвращения опорожнения гематомы через края раны с последующим отсроченным ее заживлением рекомендуем проводить эвакуацию раневого отделяемого шприцом. Показанием для этой манипуляции является визуализируемое скопление отделяемого в полости раны с напряжением мягких тканей и флюктуацией.
Выбор тактики ведения операционной раны и установки дренажа всегда остается за хирургом и определяется его теоретической подготовкой и практикой.
Список литературы Дренирование послеоперационных ран в хирургии позвоночника
- Postoperative infections of the lumbar spine: presentation and management/D.S. Meredith, C.K. Kepler, R.C. Huang, B.D. Brause, O. Boachie-Adjei//Int. Orthop. 2012. Vol. 36, no. 2. P. 439-444 DOI: 10.1007/s00264-011-1427-z
- Analysis of the risk factors for the development of post-operative spinal epidural haematoma/J.N. Awad, K.M. Kebaish, J. Donigan, D.B. Cohen, J.P. Kostuik//J. Bone Joint Surg. Br. 2005. Vol. 87, no. 9. P. 1248-1252.
- Mirzai H., Eminoglu M., Orguc S. Are drains useful for lumbar disc surgery? A prospective, randomized clinical study//J. Spinal Disord. Tech. 2006. Vol. 19, no. 3. P. 171-177.
- The role of closed-suction drainage in preventing epidural fibrosis and its correlation with a new grading system of epidural fibrosis on the basis of MRI/O. Sen, O. Kizilkilic, M.V. Aydin, O. Yalcin, B. Erdogan, M. Cekinmez, H. Caner, N. Altinors//Eur. Spine J. 2005. Vol. 14, no. 4. P. 409-414.
- Brown M.D., Brookfield K.F. A randomized study of closed wound suction drainage for extensive lumbar Spine surgery//Spine. 2004. Vol. 29, no. 10. P. 1066-1068.
- Surgical site infection prevention and control: an emerging paradigm/American Academy of Orthopaedic Surgeons Patient Safety Committee, R.P. Evans//J. Bone Joint Surg. Am. 2009. Vol. 91, no. Suppl. 6. P. 2-9 DOI: 10.2106/JBJS.I.00549
- Is Surgical Drain Useful for Lumbar Disc Surgery?/H.S. Choi, S.G. Lee, W.K. Kim, S. Son, T.S. Jeong//Korean J. Spine. 2016. Vol. 13, no. 1. P. 20-23 DOI: 10.14245/kjs.2016.13.1.20
- Surgical site infection rate and associated risk factors in elective general surgery at a public sector medical university in Pakistan/A.K. Sangrasi, A.A. Leghari, A. Memon, A.K. Talpur, G.A. Qureshi, J.M. Memon//Int. Wound J. 2008. Vol. 5, no. 1. P. 74-78 DOI: 10.1111/j.1742-481X.2007.00365.x
- The Outcome of Using Closed Suction Wound Drains in Patients Undergoing Lumbar Spine Surgery: A Systematic Review/F. Waly, M.M. Alzahrani, F.H. Abduljabbar, T. Landry, J. Ouellet, K. Moran, J.R. Dettori//Global Spine J. 2015. Vol. 5, no. 6. P. 479-485 DOI: 10.1055/s-0035-1566288
- The role of drains in lumbar spine fusion/M.S. Walid, M. Abbara, A. Tolaymat, J.R. Davis, K.D. Waits, J.S. Robinson 3rd, J.S. Robinson Jr.//World Neurosurg. 2012. Vol. 77, no. 3-4. P. 564-568 DOI: 10.1016/j.wneu.2011.05.058
- Liu Y., Li Y., Miao J. Wound drains in posterior spinal surgery: a meta-analysis//J. Orthop. Surg. Res. 2016. Vol. 11. P. 16 DOI: 10.1186/s13018-016-0351-8
- The use of postoperative subcutaneous closed suction drainage after posterior spinal fusion in adolescents with idiopathic scoliosis/J. Blank, J.M. Flynn, W. Bronson, P. Ellman, S.G. Pill, J.E. Lou, J.P. Dormans, D.S. Drummond, M.L. Ecker//J. Spinal Disord. Tech. 2003. Vol. 16, no. 6. P. 508-512.
- Prospective study of postoperative lumbar epidural hematoma: incidence and risk factors/M.J. Sokolowski, T.A. Garvey, J. Perl 2nd, M.S. Sokolowski, W. Cho, A.A. Mehbod, D.C. Dykes, E.E. Transfeldt//Spine. 2008. Vol. 33, no. 1. P. 108-113 DOI: 10.1097/BRS.0b013e31815e39af
- Incidence of postoperative symptomatic epidural hematoma in spinal decompression surgery/H. Aono, T. Ohwada, N. Hosono, H. Tobimatsu, K. Ariga, T. Fuji, M. Iwasaki//J. Neurosurg. Spine. 2011. Vol. 15, no. 2. P.202-205 DOI: 10.3171/2011.3.SPINE10716
- Use and outcomes of wound drain in spinal fusion for adolescent idiopathic scoliosis/M. Diab, M. Smucny, J.P. Dormans, M.A. Erickson, K. Ibrahim, L.G. Lenke, D.J. Sucato, J.O. Sanders//Spine. 2012. Vol. 37, no. 11. P. 966-973 DOI: 10.1097/BRS.0b013e31823bbf0b
- O'Toole J.E., Eichholz K.M., Fessler R.G. Surgical site infection rates after minimally invasive spinal surgery//J. Neurosurg. Spine. 2009. Vol. 11, no. 4. P. 471-476 DOI: 10.3171/2009.5.SPINE08633


