Факторы риска развития тромбоэмболических осложнений у пациентов, нуждающихся в плановом эндопротезировании тазобедренного или коленного сустава
Автор: Тихилов Рашид Муртузалиевич, Божкова Светлана Анатольевна, Несенюк Евгения Леонидовна, Ярмилко Анатолий Васильевич, Стоянов Александр Вячеславович, Сементковский Анатолий Владимирович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2011 года.
Бесплатный доступ
Большинство пациентов, поступающих для эндопротезирования тазобедренного или коленного сустава, имеют от 1 до 3 дополнительных факторов риска развития венозных тромбозов и эмболий. Наиболее частыми факторами являются возраст (старше 40 лет), ожирение, хронические неспецифические заболевания легких, варикозная болезнь нижних конечностей. Рутинное применение антикоагулянтной профилактики тромбоэмболических осложнений в сочетании с регионарными методами анестезии является безопасным и позволяет существенно снизить летальность от тромбоэмболии легочной артерии (0,007 %) после плановой замены тазобедренного или коленного сустава.
Тромбоэмбоэмболические осложнения, эндопротезирование суставов, факторы риска, тромбо-профилактика
Короткий адрес: https://sciup.org/142121417
IDR: 142121417 | УДК: 616.728.2/.3-77:616-005.6/.7
Текст научной статьи Факторы риска развития тромбоэмболических осложнений у пациентов, нуждающихся в плановом эндопротезировании тазобедренного или коленного сустава
Тромбоз глубоких вен (ТГВ) нижних конечностей и связанная с ним тромбоэмболия легочной артерии (ТЭЛА) до настоящего времени представляют серьезную проблему современного здравоохранения. Эпидемиологические данные показывают, что заболеваемость венозным тромбоэмбо-лизмом, стандартизированная по возрасту и полу, составляет от 71 до 117 случаев на 100 000 [15].
В травматологии и ортопедии именно ТЭЛА является одной из наиболее частых причин летальных исходов больных, и ее частота после эндопротезирования крупных суставов может достигать 5 %. Учитывая отсутствие специфической симптоматики и сложности диагностики ТЭЛА, первым проявлением этого грозного осложнения может стать внезапная смерть пациента. Этим обусловлено то особое внимание, которое уделяется профилактике венозных тромбозов и ТЭЛА у ортопедических пациентов [10].
Мета-анализ результатов зарубежных клинических исследований за 1980-2002 годы показал, что по данным венографии частота развития ТГВ у пациентов, перенесших тотальное эндопротезирование тазобедренного сустава (ЭПТБС) без проведения профилактики антикоагулянтами, достигает 60 %, а после эндопротезирования коленного сустава (ЭПКС) – 85 % [12].
Основной задачей профилактики ТГВ является предупреждение фатальных ТЭЛА, частота которых составляет в среднем от 0,1 до 2 % [11]. Однако организация и проведение скрининга, направленного на выявление ТГВ, всех госпитализированных пациентов является крайне затратным и неэффективным с точки зрения предупреждения клинически значимых ТЭЛА [14]. В связи с этим, наиболее оптимальным подходом является первичная профилактика развития ТГВ. Впервые использование тромбопрофилактики было рекомендовано для пациентов травматолого-ортопедического профиля в 1986 году [10]. В многочисленных зарубежных клинических исследованиях убедительно показано, что первичная рутинная профилактика развития венозных тромбозов и эмболий (ВТЭ) высоко эффективна и позволяет существенно снизить частоту ТГВ и ТЭЛА [5, 8, 12]. При этом ряд авторов отмечают, что у пациентов, которым выполняется эндопротезирование тазобедренного или коленного сустава, помимо высокого риска развития ВТЭ, связанного с самим оперативным вмешательством, имеются дополнительные факторы риска со стороны самого пациента, такие как ожирение (ИМТ > 30 кг/м²), ВТЭ в анамнезе [15], возраст ≥ 75 лет, невозможность самостоятельно передвигаться до выписки из стационара [6]. Около трети больных с патологией крупных суставов имеют нарушения венозной гемодинамики в виде низкого тонуса магистральных венозных сосудов [4]. По-видимому, именно наличие дополнительных факторов риска развития тромбоэмболических осложнений является причиной того, что даже проведение адекватной профилактики не позволяет полностью предупредить развитие летальных ТЭЛА. По данным C.M. Samama с соавторами [6], в исследовании, включающем 1080 пациентов, летальность от ТЭЛА после проведения эндопротезирования тазобедренного и коленного сустава составила 0,9 %, несмотря на проведение тромбопрофилактики инъекционными антикоагулянтами в 99,9 % случаев.
В настоящее время опубликованы результаты проведения международного регистра ENDORSE, в котором участвовали и Российские пациенты [3]. Одной из задач этого международ- ного регистра являлась оценка частоты выявления факторов риска ВТЭ среди хирургических и терапевтических категорий стационарных пациентов. В Российском регистре ENDORSE у 52 % хирургических больных был выявлен риск ВТЭ. Анализ частоты факторов риска ВТЭ, существующий у данной группы пациентов, показал, что наиболее часто выявлялись хроническая сердечная недостаточность (15,8 %), варикозная болезнь вен нижних конечностей (ВБВНК) (8,1 %), хронические неспецифические заболевания легких (ХНЗЛ) (5,6 %), ожирение II-III (4,9 %), ВТЭ в анамнезе (0,3 %) и длительная иммобилизация (0,3 %). Более детальный анализ результатов данного исследования показал, что в Российский регистр ENDORSE вошли только 26 пациентов после эндопротезирования тазобедренного и 1 пациент после эндопротезирования коленного сустава [3]. Таким образом, в связи с крайне малым количеством наблюдений, вошедших в регистр ENDORSE после больших ортопедических операций, полученные результаты нельзя экстраполировать на данную группу пациентов.
Цель настоящей работы оценить частоту встречаемости дополнительных факторов риска развития ВТЭ у пациентов, поступающих для эндопротезирования тазобедренного или коленного сустава и оценить эффективность проводимой им профилактики ТЭЛА.
МАТЕРИАЛ И МЕТОДЫ
В исследовании приняли участие 4 травматолога-ортопеда, которые в течение 2009 года оценивали риск развития венозных тромбозов и эмболий у больных, поступающих для планового эндопротезирования тазобедренного или коленного сустава, и определяли алгоритм профилактики на основе «Протокола профилактики ТЭЛА», утвержденного в РНИИТО им. Р.Р. Вредена. Для каждого пациента проводилась:
регистрация факторов риска развития ВТЭ: наличие в анамнезе ВТЭ и/или инфаркта миокарда, ВТЭ у родственников, онкопатология, хронические неспецифические заболевания легких (ХНЗЛ), сахарный диабет, варикозная болезнь вен нижних конечностей (ВБВНК), ожирение, предполагаемая иммобилизация более 3 суток;
стратификация риска в соответствии с Отраслевым стандартом [1];
выбор алгоритма профилактики ВТЭ.
В исследование вошло 398 пациентов из четырех отделений института (11, 13, 14, 19), которым в плановом порядке выполнено эндопротезирование тазобедренного (86 %) или коленного сустава (14 %), из них 124 мужчины и 275 женщин, средний возраст составил 57,1±11 лет (от 18 до 87 лет). Нозологическая структура исследуемой группы представлена в таблице 1. Первичное эндопротезирование было выполнено 361 пациенту: тазобедренного сустава – в 86,1 %, коленного – в 13,9 % случаев. Ревизионное вмешательство выполнялось 38 больным: в 91,7 % случаев на тазобедренном, в 8,3 % на коленном суставе. Продолжительность первичной артропластики составила 93,7±29,5 мин., ревизионного вмешательства 139,3±43,1 мин.
Таблица 1
Спектр нозологических форм в исследуемой группе
|
Причина эндопротезирования |
Количество пациентов, n |
|
Коксартроз диспластический |
227 |
|
Гонартроз первичный |
48 |
|
Асептический некроз головки бедренной кости |
34 |
|
Нестабильность компонентов эндопротеза ТБС |
29 |
|
Ложный сустав бедренной кости |
18 |
|
Коксартроз посттравматический |
17 |
|
Ревматоидный артрит с преимущественным поражением тазобедренного сустава |
7 |
Продолжение таблицы 1
|
Причина эндопротезирования |
Количество пациентов, n |
|
Состояние после установки артикулирующего спейсера |
5 |
|
Перипротезный перелом бедренной кости |
3 |
|
Ревматоидный артрит с преимущественным поражением коленного сустава |
3 |
|
Анкилозирующий артрит тазобедренного сустава |
2 |
|
Перелом шейки бедренной кости |
2 |
|
Врожденный вывих головки бедренной кости |
1 |
|
Рецидивирующий вывих головки эндопротеза ТБС |
1 |
|
Подагрический артрит коленного сустава |
1 |
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Исследование факторов риска при поступлении в стационар у пациентов, нуждающихся в эндопротезировании тазобедренного или коленного сустава, показало, что у 45,7 % пациентов установлены дополнительные факторы риска развития ВТЭ. Как видно из таблицы 2, наиболее часто встречающимися факторами были ожирение, ХНЗЛ и ВБВНК.
Таблица 2
Распределение факторов риска развития ВТЭ у пациентов, нуждающихся в эндопротезировании тазобедренного или коленного сустава
|
Фактор риска |
Число случаев, n |
Частота % |
|
ВТЭ у родственников |
Нет |
0 % |
|
ВТЭ в анамнезе |
2 |
0,9 % |
|
Онкопатология |
2 |
0,9 % |
|
Предполагаемая иммобилизация более 3 сут. |
2 |
0,9 % |
|
Инфаркт миокарда в анамнезе |
5 |
2,3 % |
|
Сахарный диабет |
6 |
2,8 % |
|
Варикозная болезнь вен нижних конечностей |
41 |
19,1 % |
|
Хронические неспецифические заболевания легких |
42 |
19,8 % |
|
Ожирение |
108 |
50,5 % |
|
Итого |
213 |
100 % |
Ожирением страдало около трети пациентов, нуждающихся в эндопротезировании тазобедренного или коленного сустава – индекс массы тела (ИМТ) 30 кг/м² и более установлен у 27,1 % пациентов, вошедших в исследуемую группу. Обращает на себя внимание, что только у 27 пациентов из 85 с ожирением I степени (ИМТ 30-35 кг/м²) данный фактор был учтен лечащим врачом при осмотре, в то время как ожирение II и III степени было отмечено у всех пациентов с ИМТ более 35 кг/м² (табл. 3).
Таблица 3
Результаты анализа регистрации фактора риска – ожирение у пациентов, нуждающихся в эндопротезировании тазобедренного или коленного сустава
|
Степень ожирения |
Установлено при осмотре |
Установлено при расчете ИМТ |
|
I ст. (ИМТ 30-35 кг/м²) |
27 |
85 |
|
II ст. (ИМТ 36-40 кг/м²) |
16 |
16 |
|
III ст. (ИМТ 41 кг/м² и более) |
7 |
7 |
|
ИТОГО: |
50 |
108 |
Примечание: ИМТ – индекс массы тела.
Наличие одного фактора риска установлено у 138 пациентов, двух и более факторов – у 42. В связи с тем, что с возрастом увеличивается риск развития ВТЭ, был проведен анализ возрастной структуры исследуемой группы пациентов на основе градаций, представленных в Российских клинических рекомендациях по диагностике, лечению и профилактике венозных тромбоэмболических осложнений [2]. Как видно из таблицы 4, только 9,5 % пациентов были моложе 40 лет, остальные – только по возрасту относятся к группе высокого и очень высокого риска развития ВТЭ. Таким образом, 90,5 % пациентов на момент госпитализации имели дополнительный фактор риска развития тромботических осложнений – возраст более 40 лет.
Таблица 4
Распределение пациентов по возрасту
|
Возраст |
Количество пациентов, n |
|
< 40 лет |
38 (9,5 %) |
|
40-60 лет |
199 (50 %) |
|
61-75 лет |
124 (31,1 %) |
|
> 75 лет |
37 (9,4 %) |
|
Итого: |
398 (100 %) |
Возраст и вес пациентов необходимо учитывать и для обеспечения безопасности применения антикоагулянтов. Так, для дальтепарина и энок-сапарина рекомендуют корректировать суточные дозы при массе пациентов ниже 40 кг и выше 120 кг, а дозу надропарина необходимо исходно рассчитывать с учетом веса пациента [2]. Кроме того, в настоящее время появились данные о различной степени кумулирования низкомолекулярных гепаринов. В обзоре литературы P. Schmida с соавторами [13] показано, что дальтепарин возможно применять в течение 10 суток в профилактических дозах у пациентов даже с выраженной ХПН (клиренс креатинина > 30 мл/мин) без опасности кумуляции, при использовании энок-сапарина рекомендовано снижение дозы, однако при этом отмечается повышение частоты тромбоэмболических осложнений. Единичные исследования по надропарину показали, что данный препарат кумулирует даже при умеренной степени ХПН. Следовательно, у больных c тяжелой ХПН, а также у пациентов старшей возрастной группы (>75 лет), у которых, как правило, суще- ственно снижена выделительная функция почек, необходимо для проведения профилактики ВТЭ выбирать дальтепарин или использовать сниженные дозы эноксапарина.
При сопоставлении полученных данных с результатами Российского регистра ENDORSE (по пациентам, госпитализированным в хирургические стационары) [3] выявлен ряд различий в частоте встречаемости дополнительных факторов риска развития ВТЭ (рис. 1): пациенты с выраженной патологией крупных суставов (тазобедренного и/или коленного) чаще имеют ВТЭ в анамнезе, страдают ожирением, ХНЗЛ, ВБВНК, сахарным диабетом, реже – онкопатологией.
ВТЭ в анамнезе
ENDORSE сахарный
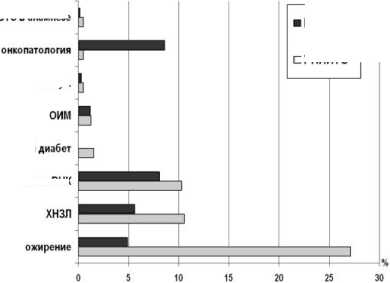
Рис. 1. Частота дополнительных факторов риска ВТЭ у пациентов РНИИТО им. Р.Р. Вредена, нуждающихся в эндопротезировании тазобедренного или коленного сустава, по сравнению с хирургическими больными Российского реестра ENDORSE [4]
иммобилизация >3 сут.
варикозная болезнь ВМК
□ РНИИТО
Все пациенты, которым планировалось эндопротезирование крупных суставов, были отнесены к группе высокого риска развития ВТЭ. Эластическая компрессия нижних конечностей (использование лечебного трикотажа) была рекомендована в 52,6 % случаев. Всем пациентам назначались ранняя активизация (кроме 2 пациентов после билатерального ЭПТБС) и прямые антикоагулянты:
дальтепарин натрия 2500 МЕ подкожно до операции, далее по 5000 МЕ подкожно 1 раз в сутки – в 69,6 % случаев;
надропарин кальция по 2850 МЕ (0,3 мл) подкожно до операции и первые 3 суток, далее по 5 700 (0,6 мл) подкожно 1 раз в сутки (или 2850 МЕ 2 раза в сутки) – в 19,6 % случаев;
эноксапарин натрия 2 000 МЕ (0,2 мг) подкожно за 12 ч до операции, затем 4 000 МЕ (0,4 мг) подкожно 1 раз в сутки – в 9,2 % случаев.
В шести случаях были назначены низкие дозы низкомолекулярных гепаринов (НМГ): в трех – дальтепарин по 2500 МЕ/сут., в трех – надропарин по 2750 МЕ/сут. (0,3 мл). Масса тела у данных пациентов была менее 60 кг, в том числе у троих был установлен дефицит массы тела (ИМТ 19 кг/м² и менее). Средняя продолжительность гепаринопрофилактики соста- вила 10,5±0,9 суток (от 6 до 29 суток). Причиной продолжительности гепаринопрофилактики менее 10 суток являлась ранняя выписка пациентов. Продление профилактики непрямыми антикоагулянтами было рекомендовано всем пациентам, в одном случае при непереносимости варфарина курс НМГ был продолжен в течение всего периода госпитализации (16 сут.) и было рекомендовано дальнейшее применение НМГ в течение 3 недель. Осложнений антикоагулянтной терапии (геморрагических, гепарин-индуцированной тромбоцитопении) в исследуемой группе пациентов в послеоперационном периоде зарегистрировано не было.
В настоящее время сочетание регионарной анестезии с назначением низкомолекулярных гепаринов (НМГ) является одним из наиболее эффективных способов профилактики ВТЭ. Риск развития спинальной гематомы при использовании НМГ оценивают как 1:150 000 после эпидуральной анестезии и 1:220 000 после спинальной анестезии [9]. В связи с этим большинству пациентов проводили хирургические вмешательства под нейроаксиальной анестезией. Распределение пациентов по виду анестезиологического пособия представлено в таблице 5. Осложнений при установке или удалении спинального или эпидурального катетера выявлено не было.
Таблица 5 Распределение пациентов по виду анестезиологического пособия при эндопротезировании тазобедренного или коленного сустава
|
Вид анестезии |
Количество пациентов, n |
|
Спинномозговая |
312 |
|
Спинномозговая + эпидуральная |
53 |
|
Эндотрахеальный наркоз |
29 |
|
Эндотрахеальный наркоз + эпидуральная |
11 |
|
Спинномозговая + внутривенная |
2 |
|
Эпидуральная + внутривенная |
1 |
За время госпитализации развитие симптоматических ТГВ не выявлено. В одном случае у пациентки 83 лет после эндопротезирования левого тазобедренного сустава в послеоперационном периоде развилась ТЭЛА мелких ветвей легочной артерии. Проводилась антикоагулянтная терапия лечебными дозами НМГ. Летальный исход наступил на 29-е сутки после операции от острой сердечной недостаточности на фоне прогрессирующей полиорганной недостаточности. Таким образом, в проведенном исследовании летальность составила 0,2 %. В целом, в РНИИТО им. Р.Р. Вредена в 2009 году было выполнено 2738 операций по замене тазобедренного или коленного сустава, при этом летальность от ТЭЛА составила 0,007 % (2 случая).
ВЫВОДЫ
Обобщая вышеизложенное, можно сделать следующие выводы:
-
1. По данным литературы, при отсутствии антикоагулянтной профилактики тромбозы глубоких вен после обширных ортопедических операций развиваются в среднем у 40-60 % пациентов, в ряде случаев приводя к развитию летальных ТЭЛА (0,1-2 %).
-
2. Большинство больных, поступающих для больших ортопедических операций, имеют от 1 до 3 дополнительных факторов риска развития ВТЭ, которые необходимо учитывать при выборе прямого антикоагулянта для профилактики.
-
3. Наиболее часто встречающимися дополнительными факторами риска развития ВТЭ были возраст более 40 лет, ожирение, хронические неспецифические заболевания легких и варикозное расширение вен нижних конечностей.
-
4. Выявлены различия в частоте встречаемости дополнительных факторов риска ВТЭ по сравнению с данными Российского регистра ENDORSE [3]: пациенты с выраженной патологией крупных суставов (тазобедренного и/или коленного) чаще имеют ВТЭ в анамнезе, страдают ожирением, ХНЗЛ, варикозной болезнью нижних конечностей, сахарным диабетом, реже – онкопатологией.
-
5. Применение стандартного протокола профилактики тромбоэмболических осложнений в стационаре не может полностью исключить развитие ТГВ и ТЭЛА, однако его рутинное использование в сочетании с регионарными методами анестезии существенно снижает частоту ВТЭ и тем самым уменьшает смертность от ТЭЛА после планового эндопротезирования тазобедренного или коленного сустава.


