Факторы риска венозной тромбоэмболии у пациентов с имплантированными электрокардиостимуляторами в амбулаторной кардиологической практике
Автор: Бабуев Никита Сергеевич
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 2 т.31, 2016 года.
Бесплатный доступ
Представлены данные по частоте встречаемости, значимости факторов риска венозного тромбоза в качестве предикторов развития тромбоэмболии сосудов легких у пациентов с имплантированными электрокардиостимуляторами (ЭКС).
Электрокардиостимуляция, тромбоз глубоких вен, тромбоэмболия сосудов легких
Короткий адрес: https://sciup.org/14920123
IDR: 14920123 | УДК: 616.12-008.318-089:
Risk factors for venous thromboembolism in patients with cardiac pacemakers in the outpatient cardiology practice
The aricle presents data on incidence and significance of risk factors for venous trombosis as predictors of pulmonary thromboembolism in patients with cardiac pacemakers.
Текст научной статьи Факторы риска венозной тромбоэмболии у пациентов с имплантированными электрокардиостимуляторами в амбулаторной кардиологической практике
По данным последних крупных эпидемиологических исследований, ежегодная встречаемость венозной тромбоэмболии в различных популяциях составляет 104–183 случая на 100 тыс. чел. в год, а ее наиболее распространенных проявлений, тромбоза глубоких вен и легочной тромбоэмболии (ТЭЛА) – 45–117 и 29–78 на 100 тыс. чел. в год соответственно [1].
С учетом современных позиций в отношении патофизиологии тромбоэмболической болезни ее отдельные проявления рассматриваются как звенья единого процесса [2–4]. Острый венозный тромбоз часто осложняется развитием острой ТЭЛА, а в случае сохранения субстрата эмболии в отдаленном периоде формируется хроническая постэмболическая легочная гипертензия (ХПЭЛГ), которая в итоге приводит к развитию тяжелой правожелудочковой сердечной недостаточности. С другой стороны, у отдельных групп пациентов, например, с имплантированными устройствами, к общепринятым факторам риска венозной тромбоэмболии присоединяются факторы, приводящие к местному тромбозу в местах расположения электродов таких устройств, то есть связанные с их характеристиками [5, 6, 7]. В нашем исследовании была проанализирована когорта пациентов с имплантированными стимуляторами, чтобы подтвердить или опровергнуть положение о неблагоприятном влиянии факта наличия инородного устройства на прогноз, связанный с возникновением тромбоэмболических осложнений. В мировой литературе встречается по-прежнему мало работ, посвященных эмболическим осложнениям постоянной кардиостимуляции на репрезентативных выборках.
Описываются в основном единичные случаи или серии случаев, наблюдаемых в короткий период времени, приходящийся на период госпитализации. Данных по амбулаторному ведению таких пациентов представлено еще меньше. Это может быть связано с тем, что только в последнее десятилетие начали появляться новые рекомендации и диагностические алгоритмы по лечению ТЭЛА и ХПЭЛГ, а аспекты течения хронической рецидивирующей ТЭЛА только изучаются. Накопление новых знаний по данной проблеме по-прежнему является актуальным направлением медицинской науки. Выявление значимых факторов риска на примере пациентов с яркими клиническими проявлениями и неблагоприятным прогнозом может позволить в дальнейшем разработать эффективную стратегию их лечения и оказывать своевременную помощь менее тяжелым пациентам до развития фатальных осложнений.
Цель исследования: выявить факторы риска венозного тромбоза у пациентов с имплантированными ЭКС в амбулаторной практике и оценить влияние наиболее значимых факторов риска на развитие осложнения венозного тромбоза – ТЭЛА.
Материал и методы
В исследовании было проанализировано 280 амбулаторных карт пациентов с имплантированными ЭКС, наблюдавшихся в поликлиническом отделении НИИ кардиологии в период 2008–2013 гг., а также данные выписок их госпитализаций в различные медицинские учреждения г. Томска за аналогичный период. Используя данные мировой литературы и рекомендации, мы исследо- вали общепринятые факторы риска венозного тромбоза и ТЭЛА, не связанные с травмой или хирургическим вмешательством, их взаимосвязь и влияние на развитие ТЭЛА в период до и после имплантации ЭКС. У 63 пациентов наблюдались тромбоэмболические осложнения, из них у 24 пациентов – в течение 1 года после имплантации ЭКС, рецидивирующий характер ТЭЛА был выявлен в 39 случаях до и после имплантации ЭКС. Диагноз ТЭЛА был подтвержден в большинстве случаев по результатам перфузионной сцинтиграфии легких с учетом рентгенологической картины. Тромбоз глубоких вен подтверждался с помощью данных ультразвуковой допплерографии вен нижних и верхних конечностей. Средний возраст пациентов на момент последнего посещения составил 72±11 лет, в половом соотношении преобладали женщины: 67% женщин против 33% мужчин. До 90% пациентов было представлено лицами нетрудоспособного возраста, из них было 31% пенсионеров и 58,8% инвалидов различных категорий с тяжелыми сопутствующими хроническими заболеваниями различных органов и систем. Следует отметить, что в большинстве случаев пероральная антикоагулянтная терапия преимущественно с помощью варфарина проводилась пациентам только после острого эпизода тромбоэмболии согласно принятым в рекомендациях срокам, при рецидивирующем характере тромбоэмболии антикоагулянт назначался в низком проценте случаев. Назначение новых пероральных антикоагулянтов (НПОАК) по показаниям проводилось в единичных случаях при неудовлетворительном контроле международного нормализованного отношения (МНО). Более того, у 76 пациентов с различными формами фибрилляции предсердий в качестве дополнительной патологии и высоким риском тромбоэмболий по шкале CHA2DS2-VASc приблизительно в 20% случаев антикоагулянт не назначался, несмотря на низкий риск кровотечений по шкале HAS-BLED. Статистический анализ данных проводился с помощью программного обеспечения IBM SPSS STATISTICS ver. 20, представление данных – с помощью программного обеспечения MS Excel 2007. Использовались алгоритмы описательной статистики, таблица сопряженности для расчета ч2 Пирсона и отношения шансов (ОШ), логистический регрессионный анализ.
Результаты
Частота встречаемости выявленных факторов риска венозного тромбоза, не связанных с травмой или хирургическим вмешательством, представлена по нозологиям на рисунке 1. Наиболее распространенными факторами стали: хроническая сердечная недостаточность (ХСН) III– IV ФК по NYHA, варикозная болезнь вен нижних конечностей, хронические обструктивные заболевания легких, сопровождающиеся развитием гипоксемии и дыхательной недостаточности, а также предшествующий анамнез ТЭЛА. Менее частыми выявленными факторами риска в амбулаторной кардиологической практике стали: перенесенное острое нарушение мозгового кровообращения (ОНМК) по типу ишемического инсульта с сохраняющимся гемипарезом, ревматическая болезнь сердца с поражением клапанного аппарата, аутоиммунные заболева-
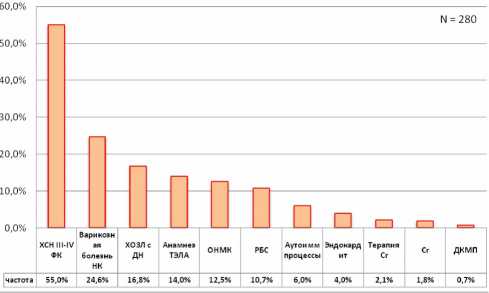
Рис. 1. Частота встречаемости факторов риска ВТЭ у пациентов с ЭКС (2008–2013 гг.)
Рис. 2. ИМТ пациентов
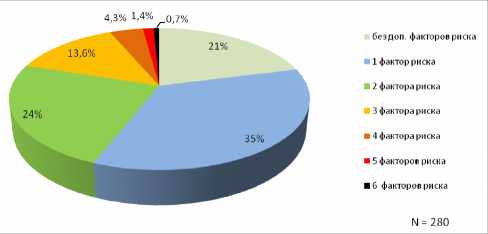
Рис. 3. Комбинации факторов риска ВТЭ ния, представленные аутоиммунным тиреоидитом, инфекционный эндокардит, дилатационная кардиомиопатия, активные формы рака и специфическая терапия по поводу злокачественных новообразований. В исследование не вошли такие факторы риска, как применение оральных контрацептивов или заместительная гормональная терапия, поскольку большинство исследуемых пациенток находились в периоде постменопаузы, а также наследственные нарушения гемостаза, поскольку их выявление требует особого подхода и организации исследования. В отношении предрасполагающих факторов риска венозного тромбоза нами дополнительно учиты-
Таблица
Значимость факторов риска в отношении развития ТЭЛА
Следует отметить, что выявленные факторы риска в большинстве случаев представлены не изолированно друг от друга, а в различных комбинациях, что отображено на рисунке 3.
Мы проанализировали значимость каждого фактора риска в отношении развития осложнения венозного тромбоза – ТЭЛА, каждый случай развития которой у отдельного пациента принимался за неблагоприятный исход. Результаты расчетов представлены в таблице.
Наиболее значимыми факторами, влияющими на прогноз, стали: предшествующий анамнез ТЭЛА (p<0,001), хронические обструктивные заболевания легких, сопровождающиеся развитием дыхательной недостаточности (p=0,004), варикозная болезнь вен нижних конечностей (p=0,01) и ХСН III–IV ФК по NYHA (p=0,03). В отношении предрасполагающих факторов риска для курения ОШ составило 0,48 при уровне значимости p=0,175, а для пациентов с ожирением ОШ – 1,69 при уровне значимости p=0,067. В предварительно рассчитанной прогностической модели на основе логистического регрессионного анализа с учетом совокупности всех факторов выявленные взаимосвязи сохраняются. Однако модель требует дальнейшей доработки и углубленного анализа.
Обсуждение
Данные, полученные в нашем исследовании, согласуются с общепринятыми факторами риска венозных тромбозов и легочной тромбоэмболии, представленными в американских, европейских и национальных рекомендациях по лечению тромбозов глубоких вен, ТЭЛА и ХПЭЛГ [8–11]. Однако исследований, посвященных взаимосвязи факторов риска венозных тромбозов с развитием ТЭЛА и ХПЭЛГ у пациентов с имплантированными ЭКС, по- прежнему недостаточно для того, чтобы сделать определенные выводы для этой когорты пациентов. Существующая позиция пока не предполагает проведения длительной антикоагулянтной терапии на основании одной лишь только имплантации устройства в отсутствии веских факторов риска или развившихся осложнений. По данным нашего исследования, наиболее сильная связь в отношении развития неблагоприятного исхода прослеживалась между такими факторами, как предшествующий анамнез ТЭЛА, варикозная болезнь вен нижних конечностей, обструктивные заболевания легких с развитием дыхательной недостаточности и ХСН III–IV ФК по NYHA.
Выводы
ТЭЛА в амбулаторной практике представляет собой опасное осложнение, которое может приводить к внезапной смерти или формированию ХПЭЛГ и хронической правожелудочковой недостаточности при рецидивирующем характере течения. Особенно опасными являются вовремя недиагностированные формы ТЭЛА, которые приводят к необратимым последствиям. Создание прогностических моделей на основе известных факторов риска существенно улучшит качество диагностики данной патологии и позволит предотвратить неблагоприятные исходы путем своевременного назначения специфической терапии. Однако рамки нашего исследования пока ограничены небольшой выборкой пациентов. В дальнейшем мы планируем расширить выборку пациентов и продолжить изучение факторов риска венозных тромбозов, включая факторы, связанные непосредственно с имплантацией различных устройств.
Список литературы Факторы риска венозной тромбоэмболии у пациентов с имплантированными электрокардиостимуляторами в амбулаторной кардиологической практике
- Heit J.A. Epidemiology of venous thromboembolism//Nat. Rev. Cardiol. J. -2015. -Vol. 12(8). -P. 464-474.
- Fanikos J., Piazza G., Zayaruzny M., Goldhaber S.Z. Long-term complications of medical patients with hospital-acquired venous thromboembolism//Thromb. Haemost. -2009. -Vol. 102(4). -P. 688-693.
- Bonderman D., Skoro-Sajer N., Jakowitsch J. et al. Predictors of outcome in chronic thromboembolic pulmonary hypertension//Circulation. -2007. -Vol. 115(16). -P. 2153-2158.
- Delcroix M., Vonk Noordegraaf A., Fadel E. et al. Vascular and right ventricular remodeling in chronic thromboembolic pulmonary hypertension//Eur. Respir. J. -2013. -Vol. 41(1). -P. 224-232.
- Rozmus G., Daubert J.P., Huang D.T. et al. Venous thrombosis and stenosis after implantation of pacemakers and deыbrillators//Interv. Card. Electrophysiol. J. -2005. -Vol. 13(1). -P. 9-19.
- Van Rooden C.J., Molhoek S.G., Rosendaal F.R. et al. Incidence and risk factors of early venous thrombosis associated with permanent pacemaker leads//Interv. Card. Electrophysiol. J. -2004. -Vol. 15(11). -P. 1263-1264.
- Dumanta E., Camus C., Victoa F. et al. Suspected pacemaker or deыbrillator transvenous lead infection//Eur. Heart J. -2003. -Vol. 24, No. 19. -P. 56-64.
- American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care//Circulation. -2005. -Vol. 112. -P. 1-203.
- Kearon C., Kahn S.R., Agnelli G. et al. Antithrombotic therapy for venous thromboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th ed)//Chest. -2008. -Vol. 133. -P. 454-545.
- Torbicki A., Perrier A., Konstantinides S. et al. Guidelines on the diagnosis and management of acute pulmonary embolism: the Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC)//Eur. Heart J. -2014. -Vol. 35. -P. 3033-3080.
- Чазова И.Е., Мартынюк Т.В., Авдеев С.Н. и др. Клинические рекомендации по диагностике и лечению легочной гипертензии//Евразийский кардиологич. журнал. -2014. -№ 4. -С. 2-24.


