Фиброаденома молочной железы - социально-значимая хирургическая проблема
Автор: Королева Н.И., Школьник Л.Д., Фомин В.С.
Журнал: Хирургическая практика @spractice
Рубрика: Современное состояние проблемы: обзоры, лекции
Статья в выпуске: 2, 2015 года.
Бесплатный доступ
Диагноз «Фиброаденома молочной железы» подразумевает наличие доброкачественного процесса. Так по каким причинам в большинстве случаев фиброаденомы подлежат хирургическому удалению? Какова вероятность перехода фиброаденомы в саркому молочной железы и чем эта вероятность определяется? В данной статье обозначены основные обзорные аспекты изучаемой темы и отражены факторы, имеющие первостепенное значение при принятии решений о тактике ведения целевой группы пациенток с фиброаденомой молочной железы.
Фиброаденома молочной железы, новообразование, хирургическое вмешательство
Короткий адрес: https://sciup.org/142211628
IDR: 142211628 | УДК: 616-006.03;
Текст научной статьи Фиброаденома молочной железы - социально-значимая хирургическая проблема
Фиброаденома – это доброкачественная органоспецифическая опухоль молочной железы железистого происхождения. Пальпаторно фиброаденома (ФА) определяется как безболезненное, легко смещаемое объемное образование плотной консистенции, округлой или овальной формы, чаще локализующееся в верхненаружных квадрантах молочных желез. Средние размеры ФА обычно варьируют от 0,2 до 0,7 мм и не превышают 3 см в диаметре. Опухоль имеет гладкую поверхность («катается как сыр в масле»), ровные, волнистые или крупнобугристые контуры, которые четко ограничены и не спаяны с окружающими тканями. Кожные покровы пораженной молочной железы не изменены. Симптом Кенига положительный, т.е. опухолевый узел четко прощупывается при прижатии молочной железы ладонью к грудной клетке.
Согласно данным различных источников литературы, ФА диагностируется у 10% женского населения и дебютирует в различные возрастные интервалы, но чаще – в периоды репродуктивной активности (в среднем с 16 до 40 лет).
Основным этиологическим фактором ФА является гормональный дисбаланс, а именно гиперэстрогенемия с одновременным снижением уровня прогестерона. Т.е. наибольший риск развития или усиленного роста ФА возникает во время гормональных перестроек организма (половое созревание, беременность, лактация, предменопаузальный и менопаузальный периоды, сопровождающиеся заместительной гормональной терапией, опухоли щитовидной железы, патологические процессы в печени и пр.). По причине гормональной инициации роста ФА трактуется также как одна из форм узловых дисгор-мональных пролифератов.
При микроскопическом исследовании ФА обычно представляет собой узел волокнистой структуры с четкими границами, на срезе серо-белого цвета.
Морфологически ФА состоит из двух видов тканей: фиброзная (соединительная) и эпителиальная. В зависимости от соотношения этих тканей ФА классифицируют на 4 типа: перикана-ликулярные , интраканаликулярные , смешанные и филлоидные ( листовидные ) фиброаденомы. Периканаликулярная ФА формируется из соединительной ткани, разрастающейся вокруг протока молочной железы. Интраканикулярная ФА морфологически представлена также соединительной тканью, но интегрирующей в просвет протоков. Риск малигнизации (озлока-чествления, перехода в саркому молочной железы) у ФА I - III типов отсутствует в отличие от IV типа - листовидной ФА.
Листовидная ФА молочной железы – это фиброэпителиальная опухоль, развивающаяся из внутрипротоковой фиброаденомы. Патогномоничным признаком данного типа ФА является внутреннее сетчатое строение тканевого узла, напоминающее по структуре лист, а также быстрый рост опухолевого образования. Это как бы промежуточная форма между саркомой и фиброаденомой. По причине перечисленных особенностей, а, главное, повышенного риска малигнизации, листовидные ФА требуют немедленного оперативного вмешательства.
Важной особенностью длительно существующих ФА является склонность их стромы к обызвествлению, что необходимо принимать во внимание при проведении дифференциальной диагностики между доброкачественным новообразованием
(ДНО) и злокачественным процессом в молочных железах. Также необходимо отметить, что ФА может иметь множественный характер и рецидивирующее течение. Кроме того, известны клинические случаи обратного развития ФА. Обычно это небольших размеров опухоли, подвергшиеся длительной консервативной терапии [1,2].
Фиброаденома и саркома молочной железы
Известно, что малигнизации подвергаются 1–3% ФА. Как было сказано ранее, ФА манифестирует у примерно 10% женского населения.
Принимая во внимание выше обозначенные цифры и с целью определения частоты встречаемости ФА и саркомы молочной железы (как следствие отсутствия терапии ФА), был проведен анализ данных сайта Федеральной государственной статистики за 2014 год, в результате которого были получены показатели эпидемиологической распространенности данных нозологий у женщин России и Москвы в возрасте от 15 до 79 лет (включительно).
Согласно статистическим данным, в России в 2014 г. зарегистрировано 62386680 женщин в возрасте от 15 до 79 лет (включительно). А, значит, при своевременном и адекватно проведенном диагностическом поиске ФА молочной железы должна быть выявлена более, чем у 6 млн. россиянок (что и составляет вышеуказанные 10% от 62386680 человек) [3].
При этом в случае отсутствия своевременного лечения, озлокачествление ФА с последующим переходом в саркому молочной железы произойдет у 1-3 %, т.е. у порядка 187 000 россиянок. Эту цифру можно сопоставить с общей численностью населения таких городов, как Петропавловск-Камчатский, Норильск, Сызрань и пр.
В Москве в 2014 г. зарегистрировано около 4399050 женщин в возрасте от 15 до 79 лет (включительно). При профессионально выполненных диагностических мероприятиях (рис. 1)
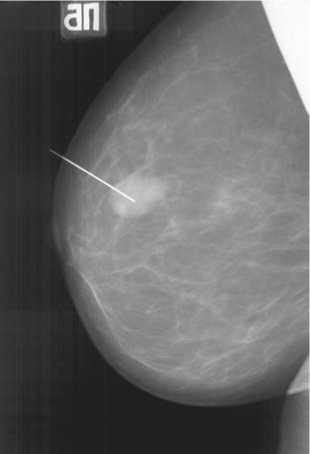
Рис. 1. Маммограмма в боковой проекции правой молочной железы, фиброаденома
ФА молочной железы должна быть диагностирована почти у 440 тысяч москвичек (что также составляет вышеуказанные 10% от 4399050), а малигнизация произойдет у 1-3% (рис. 2), т.е. у 13 200 москвичек [3].
Почему диагноз «Фиброаденома молочной железы» – это практически всегда абсолютное медицинское показание для оперативного вмешательства?
Этот аспект определяют факторы, диктующие необходимость хирургического удаления ФА:
-
1. «Опасная» локализация ФА: верхненаружные квадранты – это частая область манифестации рака молочных желез.
-
2. Быстрый рост опухоли, а именно увеличение в размерах объемного образования в два раза в течение 3–4 месяцев.
-
3. Большие размеры опухоли, деформирующие окружающие ткани молочной железы.
-
4. Подозрение на наличие атипичных клеток в опухолевой массе.
-
5. Беременность – как гормональный дисбаланс, инициирующий рост опухолевой ткани. Увеличенная в размерах ФА механически сдавливает млечные протоки, что затрудняет лактацию и способствует развитию патологических процессов в молочной железе (например, лактостаза или мастита).
-
6. Немаловажные финансовые расходы, ассоциированные с терапией заболеваний молочных желез. Согласно результатам фармакоэкономического анализа российского стандарта оказания медицинской помощи, затраты на лечение рака молочной железы в 2011 г. в среднем соответствовали 1147236 руб. (а именно: 138680 руб. при I–II стадиях, 1379980 руб. при III стадии и 1923050 руб. и при IV стадии РМЖ) [4]. А издержки, сопровождающие хирургическое удаление ФА на сегодняшний день, составляют порядка 47000 руб.
Таким образом, 1100236 руб. – это экономия денежных средств среднестатистической пациентки, вовремя обратившейся за медицинской помощью по поводу наличия у нее ФА молочной железы (для сравнения: это 79 прожиточных минимумов трудоспособного населения г. Москвы в квартале 2014 г.) [5].
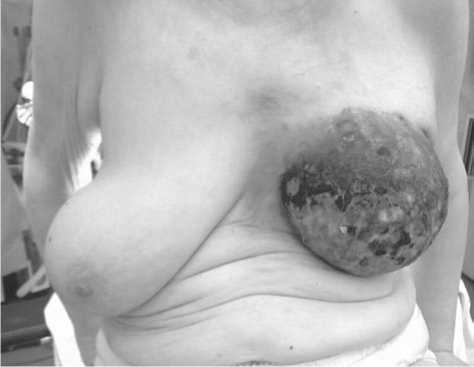
Рис. 2. Рак левой молочной железы Т4N2M1 IV стадии
Безусловно, теоретическая необходимость хирургического лечения пациенток с диагнозом «Фиброаденома молочной железы» должна быть отражена в результатах ежедневной практической деятельности профильных специалистов, постоянно занимающихся специализированной терапией, а также наблюдением в динамике такой когорты больных.
Рассмотрим реально существующую картину по данному вопросу на примере отделения онкохирургии ГБУЗ ГКБ №5 ДЗМ, рассчитанного на 40 коек. В данном медицинском учреждении проводится комплекс лечебно-диагностических мероприятий по поводу ДНО молочных желез (узловой мастопатии, внутрипротоковой папилломы, фиброаденомы, листовидной опухоли, кисты, липомы, липогранулемы, гинекомастии, ке-ратопапилломы, добавочных долей, хронического мастита) и рака молочной железы [6].
Алгоритм диагностических действий при наличии опухолевого образования в молочной железе (в том числе, непальпируе-мой формы) в условиях реальной клинической практики.
-
1. Консультация онколога – маммолога.
-
2. УЗИ молочных желез и региональных лимфатических узлов.
-
3. Маммография (прицельная и дополнительные рентгенограммы интересующей зоны в прямой, боковой, либо косой проекциях).
-
4. Ультрасонография (как вспомогательный высокоинформативный метод с применением звуковых волн высокой частоты, выполняется при отсутствии четкой визуализации объема на маммограммах).
-
5. Пункционная биопсия (диагностическая пункция под рентген и УЗ – контролем, выполняемая с целью верификации диагноза и определения распространенности опухолевого процесса).
-
6. Предоперационная маркировка опухолевой ткани.
-
7. Аксилография (в рамках дообследования).
-
8. Секторография (контрольный снимок удаленного препарата в послеоперационном периоде) [6,7].
В табл. 1 отражено количество выявленных путем диагностического поиска двух форм ФА: непальпируемой (НФ) и пальпируемой (ПФ) в условиях отделения онкохирургии за период с 2010 по 2014 гг. [6].
Таблица 1
Количество пальпируемых и непальпируемых форм ФА, выявленных в условиях отделения онкохирургии с 2010 по 2014 гг.
|
Год |
Пальпируемая форма (ед.) |
Непальпируемая форма (ед.) |
Доля НФ от ПФ (%) |
|
2010 |
233 |
217 |
93,1 |
|
2011 |
130 |
110 |
84,6 |
|
2012 |
149 |
138 |
92,6 |
|
2013 |
200 |
134 |
67 |
|
2014 |
197 |
133 |
67,5 |
Как видно из табл. 1, непальпируемые формы ФА встречаются стабильно реже, чем пальпируемые. Так, в 2010 г. НФ было выявлено на 6,9%, в 2011 г. – на 15,4%, в 2012 г. – на 7,4%, в 2013 г. – на 33% и в 2014 г. – на 32,5% меньше, чем ПФ.
Объем хирургического вмешательства, выполняемого по поводу ФА молочной железы, определяется двумя типами операций:
-
1. Энуклеация – вылущивание (enucleo – вынимать ядро, очищать от скорлупы). Применяется при отсутствии подозрений на наличие злокачественного процесса. При этом дефект тканей молочной железы (как осложнение операции) минимален или отсутствует вообще.
-
2. Секторальная резекция – удаление опухолевого образования вместе с окружающими тканями молочной железы с последующим косметическим дефектом различной степени выраженности.
-
В табл. 2 продемонстрированы количественные показатели хирургически удаленных ДНО молочных желез (в том числе и ФА) в отделении онкохирургии с 2012 по 2014 гг. [6].
Таблица 2
Количество прооперированных пациенток с доброкачественными образованиями молочных желез (в т.ч. с фиброаденомами) в условиях отделения онкохирургии с 2012 по 2014 гг.
|
Год |
Прооперировано с: |
|
|
ДНО |
из них ФА |
|
|
2012 |
1502 |
287 (19,1%) |
|
2013 |
1502 |
334 (22,2%) |
|
2014 |
1523 |
330 (21,6%) |
Из табл. 2 следует, что в 2012 г. было прооперировано 1502 пациентки с ДНО молочных желез, 287 (19,1%) из которых имели диагноз «Пальпируемая форма / непальпируемая форма фиброаденомы». В 2013 г. также было прооперировано 1502 пациенток с ДНО молочных желез, из которых ФА были установлены у 334 (22,2%), в 2014 г. из 1523 прооперированных пациенток с ДНО молочных желез ФА составили 330 (21,6%).
Итак, продемонстрированные информационные данные свидетельствуют о том, что ФА молочной железы в большинстве своем является патологией, требующей хирургического вмешательства, что и иллюстрирует медицинская деятельность лечебных учреждений.
Резюмируя, следует констатировать наличие на сегодня двух важных проблем: низкой информированности населения о последствиях пассивности при тактике невмешательства и отсутствие должного уровня онконастороженности у врачей по поводу очаговых новообразований молочных желез.
Таким образом, совокупность адекватного комплайнса пациент-врач и решительных действий медицинской общест- венности (как то повсеместное внедрение имеющихся скрининговых программ в рамках тщательного диагностического поиска, например) с обязательным векторным направлением деятельности современных хирургов в сторону профилактики онкологических патологий, является залогом успешного предотвращения злокачественных новообразований молочных желез, а, значит, увеличения продолжительности и улучшения качества жизни женской популяции населения страны.
-
1. Менлажиева Ю. Фиброаденома молочной железы // Бюллетень медицинских интернет-конференций. 2011. №1. Т. 1.
-
2. Интернет-ресурс http://meduniver.com/Medical/Xirurgia/828.html
-
3. Интернет-ресурс Федеральной государственной статистики http://www.gks.ru/
-
4. Ягудина Р. И., Куликов А. Ю., Аринина Е. Е. Фармакоэкономика в онкологии. М., 2011.
-
7. Постановление Правительства от 02.12.2014 г. № 7130. ПП и Закон г. Москвы от 15.05. 2002 г. № 23 «О прожиточном минимуме в городе Москве».
-
6. Отчеты онкохирургического отделения городской клинической больницы № 5. М., 2010 – 2014.
-
7. Корженкова Г.П. Лучевые методы диагностики заболеваний молочной железы, роль МРТ // Большая конференция. М., 2014.
Дата направления статьи в редакцию: 26.10.2014
BREAST FIBROADENOMA – А SOCIALLY SIGNIFICANT SURGICAL PROBLEM
N. I. KOROLEVA1, L. D. SHKOLNIK2,3, V. S. FOMIN3
-
3Evdokimov Moscow State Medical Stomatological University, Moscow, Russian Federation
Список литературы Фиброаденома молочной железы - социально-значимая хирургическая проблема
- Менлажиева Ю. Фиброаденома молочной железы//Бюллетень медицинских интернет-конференций. 2011. №1. Т. 1.
- Интернет-ресурс http://meduniver.com/Medical/Xirurgia/828.html
- Интернет-ресурс Федеральной государственной статистики http://www.gks.ru/
- Ягудина Р. И., Куликов А. Ю., Аринина Е. Е. Фармакоэкономика в онкологии. М., 2011.
- Постановление Правительства от 02.12.2014 г. № 7130. ПП и Закон г. Москвы от 15.05. 2002 г. № 23 «О прожиточном минимуме в городе Москве».
- Отчеты онкохирургического отделения городской клинической больницы № 5. М., 2010 -2014.
- Корженкова Г.П. Лучевые методы диагностики заболеваний молочной железы, роль МРТ//Большая конференция. М., 2014.


