Функционально обоснованные методы аутопластики в сочетании с аутодермопластикой при лечении срединных грыж передней брюшной стенки
Автор: Ботезату А.А., Райляну Р.И., Маракуца Е.В., Монул С.Г., Паскалов Ю.С.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (54), 2017 года.
Бесплатный доступ
Работа посвящена лечению срединных послеоперационных и рецидивных грыж. Особую сложность представляет лечение грыж передней брюшной стенки больших и гигантских размеров, характеризующихся грубыми нарушениями анатомических структур с утратой физиологических функций мышц брюшной стенки. Проведен аналитический обзор известных современных комбинированных способов герниопластики больших и гигантских вентральных грыж. Результаты лечения - неудовлетворительные. Так рецидивы после аутодермопластики способами В.Н. Янова дости- гают 53,5 %, а после аллопластики - от 16,2 % до 32 %. Предложены новые способы комбинированной пластики, сочетающие операцию O. Ramirez,H. Welty с аутодермопластикой. Ретроспективный анализ историй болезни пролеченных 175 больных со срединными большими и гигантскими послеоперационными и рецидивными грыжами показал, что результаты лечения улучшились. Так количество рецидивов в отдаленные сроки сни- зилось до 5 (2,9 %). Сделан вывод, что операции, направленные на увеличение объема брюшной полости, способствуют улучшению результатов лечения больных с обширными срединными грыжами.
Большие срединные грыжи. сочетание операций o. ramirez, h. welty с аутодермопластикой
Короткий адрес: https://sciup.org/142211307
IDR: 142211307 | УДК: 617.55-007.43
Текст научной статьи Функционально обоснованные методы аутопластики в сочетании с аутодермопластикой при лечении срединных грыж передней брюшной стенки
Лечение срединных послеоперационных и рецидивных грыж остается актуальной проблемой в общей хирургии. В таких случаях классические аутопластические способы герниопластики (Сапежко, Мейо, Напалкова и др.) способствуют повышению внутрибрюшного давления, что, в свою очередь, приводит к натяжению и прорезыванию фиксирующих швов и, в конечном счете, к рецидиву грыжи. Дупли-катура фасций (апоневроза) или их сопоставление, которые до 1990 г. считались «золотым стандартом» в лечении срединных вентральных грыж, в 1998 г. на XX Международном конгрессе Европейского общества герниологов из-за высокой частоты рецидивирования (от 25 до 63 %) признаны не эффективными и рекомендовано от этих методов отказаться или прибегать к ним только при небольших грыжах (3–4 см в диаметре). Становится очевидным, что без применения дополнительных пластических протезирующих материалов улучшить результаты лечения больших вентральных грыж невозможно.
Аналитический обзор известных способов лечения срединных послеоперационных и рецидивных грыж брюшной стенки
Аутодермопластика свободным погружным лоскутом. Применяется в хирургии более 100 лет (с 1913–1914 гг.) [1]. Большую популярность она приобрела в 1980–1990 гг. благодаря работам В.Н. Янова [2]. Надо сказать, что В.Н. Янов при комбинированной пластике больших и гигантских грыж возлагал надежды именно на аутодермальный трансплантат. Поэтому в протоколах своих операций так и писал: «Грыжесечение. Аутодермопластика». Аутопластике при этом придавалось второстепенное значение. Края грыжевого дефекта он рекомендовал сшивать край-в-край без натяжения, а для усиления «морфологически и функционально неполноценных тканей в области грыжевых ворот» использовал аутодермальные трансплантаты, приготовленные из иссеченной кожи в области операционной раны. Если не удавалось произвести свободное ушивание краев апоневроза, их оставлял не ушитыми, а для закрытия
таких обширных мышечно-апоневротических дефектов применял два или даже три аутодермальных трансплантата, уложенных друг на друга (Янов В.Н., дисс. д-ра мед. наук, 1978). Известно, что аутодермальные трансплантаты, будучи пересаженными в глубокие ткани, в процессе трансформации превращаются в соединительную ткань типа фасции. Естественно, одна лишь фасциальная ткань не может надежно закрывать обширный дефект брюшной стенки. Поэтому хирурги применявшие на практике способы В.Н. Янова, сообщали о плохих результатах, особенно при лечении больших и гигантских грыж, где рецидивы составляют 53,5 % и более [3, 4]. Вот почему в резолюции V Юбилейной конференции «Актуальные вопросы герниологии», состоявшейся в г. Москве в 2007 г., записано: «В настоящее время разработанные методы аутодермальной пластики по В.Н. Янову считать методами резерва и применять при невозможности использования современных синтетических протезных материалов».
Аллопластика. В конце XIX века выдающийся австрийский хирург Теодор Бильрот предсказал будущее развитие герниологии: «Если бы можно было искусственно производить ткани, столь же крепкие и плотные, как фасции и сухожилия, то тайна радикального лечения грыж была бы найдена» [5]. Казалось, это время настало. В 1962 г. американский хирург F. Usher стал применять в хирургии грыж эндопротезирование синтетическими сетками из полипропилена (Marlex) [6]. В последующие годы аллопластика стала широко применяться в хирургии грыж. Однако можно ли сказать, что эндопротезирование решило все вопросы лечения грыж? Ответ будет однозначным – нет!
Синтетические сетки влияют на физиологию передней брюшной стенки. При имплантации сеток эластичность и подвижность передней брюшной стенки существенно снижается из-за многократного повышения ее жесткости. Да, сетки крепки, не рвутся по центру, зато рвутся местные ткани у места прикрепления сетки, тем самым приводя к краевым рецидивам грыжи.
J.W.A. Burger et al. [7] на протяжении 10 лет проводили рондомизированное исследование больных со срединными послеоперационными грыжами в 2 группах: после применения традиционных аутопластических способов и после эндопротезирования. Рецидивы после аутопластических способов составили 63 %, а после аллопластики – 32 %. По этому поводу В.В. Паршиков и соавт. [8] справедливо отмечают, что частота рецидивов после аллопластики в ряде случаев сравнима с результатами после пластики местными тканями. И лишь по времени появления рецидивы после эндопротезирования отстают приблизительно на один год.
Кроме того, для аллопротезирования характерно возникновение целого ряда специфических проблем, обусловленных реакцией организма на инородное тело, таких как чувство инородного тела, неспецифическая хроническая воспалительная реакция на протез (серомы). Описаны случаи возникновения гнойных и кишечных свищей спустя много лет после эндопротезирования [9]. В целом процент послеоперационных осложнений по данным различных авторов составляет от 14,4 до 23,3 %, а рецидивы в сроках наблюдения до 5 лет составляют от 11,0 до 16, 2% [10, 11, 12].
Вот почему известный герниолог РФ, главный редактор журнала «Герниология» проф. В.Н. Егиев в своей книге «Ненатяжная герниопластика» [13], касательно сеточного протезного материала писал: «Следует признать, что в вопросе о выборе структуры сетки и материала для ее изготовления больше вопросов, чем ответов. Мы до сих пор не знаем, чем объяснить такую различную реакцию больных на применение сетки. Мы наблюдаем как случаи гиперреакции с повышением температуры, покраснением, образованием плотного инфильтрата вокруг эндопротеза, так и случаи полного отсутствия реакции на сетку».
На VI конференции герниологов РФ (2008 г.) тогдашний главный герниолог РФ проф. А.Д. Тимошин высказался так: «Эндопротез для больного – это не благо, скорее всего, несчастье, но прибегаем мы к нему из-за безысходности».
Неудовлетворенность хирургов результатом лечения привело к появлению комбинированных способов, при которых надежные способы аутопластики сочетаются с алло-протезированием или аутодермопластикой [14, 15, 16].
Как альтернативу эндопротезированию мы предлагаем новые методы ненатяжной герниопластики, сочетающие функционально обоснованные способы аутопластики с аутодермопластикой. Что мы понимаем под термином «функционально обоснованные способы аутопластики»? При больших и гигантских срединных грыжах наступает дисфункция мышечных структур брюшной стенки: боковая мышечная тяга превалирует над продольной, в результате прямые мышцы живота расходятся латерально, теряя свои функциональные возможности [17]. Простое механическое укрепление (перекрытие) или замещение срединных дефектов аутодермальными трансплантатами или синтетическими сетками без учета биомеханики мышц живота не решает проблему рецидивирования. Только через восстановление функций, в первую очередь, прямых мышц возможно достижение положительных результатов в лечении обширных срединных грыж.
В своей практической работе при лечении больных с большими, гигантскими послеоперационными и рецидивными грыжами в 2001 г. мы обратились к операции O. Ramirez [14]. Лишь при пересечении туго натянутого апоневроза наружных косых мышц с обеих сторон по параректальным линиям и освобождении, тем самым, прямых мышц живота из «вынужденного плена» возможно, их возвращение в естественное положение, которое они занимали до образования грыжи (транспозиция). Таким образом, восстанавливается так называемая «эластическая занаве- ска» передней брюшной стенки, которая активно противостоит внутрибрюшному давлению как главному фактору грыжеобразования (рис. 1).
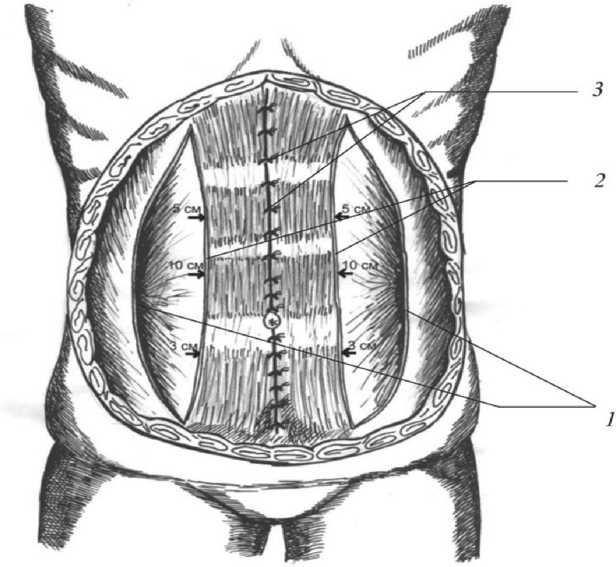
Рис. 1. Операция O. Ramirez:
1 – рассеченные края апоневроза наружных косых мышц, 2 – перемещение (транспозиция) мышечно-фасциальных блоков прямых мышц, 3 – фиксация медиальных краев прямых мышц по средней линии узловыми швами
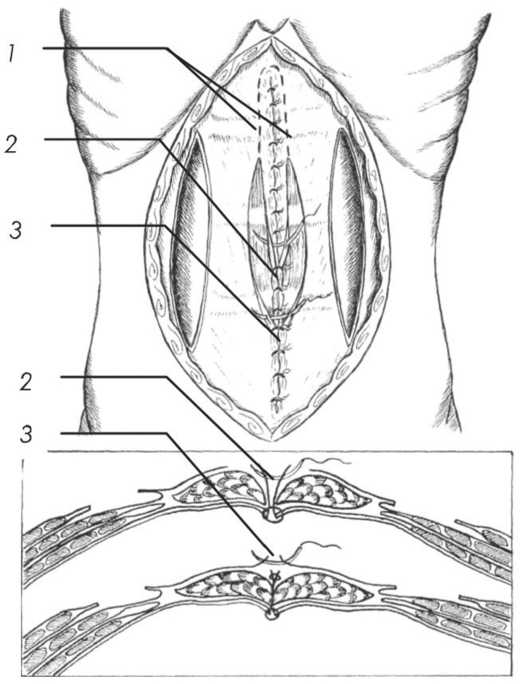
Рис. 2. Формирование общего футляра прямых мышц живота по средней линии:
1 – Рассечение передних стенок влагалищ прямых мышц живота на расстоянии 2 см от средней линии живота, 2 – ушивание медиальных листков рассеченных влагалищ прямых мышц живота, 3 – ушивание латеральных листков рассеченных влагалищ прямых мышц живота
При аутопластике по O. Ramirez большие срединные дефекты брюшной стенки ликвидируются без использования протезного материала. Именно это делает ее неполноценной, поскольку ненадежное восстановление белой линии влечет за собой рецидивирование в 8,6 – 30 % случаев [18, 19]. Кроме того, у данной операции имеются и другие недостатки: к примеру, происходит послабление брюшной стенки по параректальным линиям, где в результате рассечения апоневроза наружных косых мышц она существенно истончается, что может привести к разрыву и возникновению боковых грыжевых выпячиваний.
Материалы и методы
С целью укрепления слабых мест брюшной стенки, возникающих в результате операции O. Ramirez, нами разработаны два метода комбинированной герниопластики, при которых транспозиция прямых мышц сочеталась с аутодермопластикой. При первом методе (рис. 2) нами предложен оригинальный способ фиксации медиальных краев прямых мышц, заключающийся в формировании общего футляра прямых мышц по средней линии живота [1, 2. 3], с последующей консолидацией аутопластики и замещением параректальных дефектов однослойными аутодермальными трансплантатами (рис. 3) [1, 2].
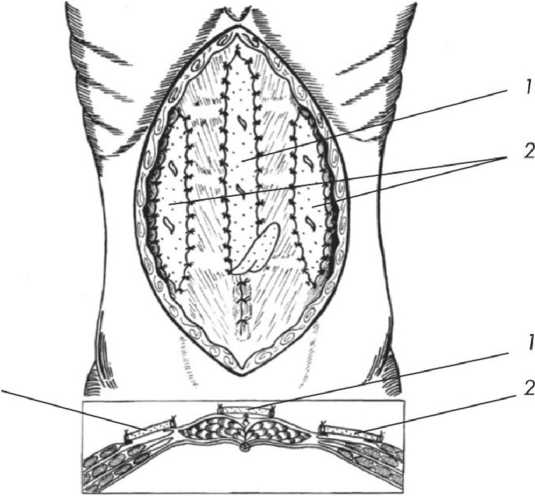
Рис. 3. Консолидация аутопластики и замещение образовавшихся параректальных дефектов аутодермальными трансплантатами:
1 – консолидация аутопластики по средней линии аутодермальным трансплантатом, 2 – замещение параректальных апоневротических дефектов аутодермальными трансплантатами
Второй аутопластический способ предусматривает сочетание операции O. Ramirezс с операцией H. Welty [20] (рис. 4). За счет 4-х релаксирующих разрезов апоневроза по Спигелиевым линиям [1] и передних стенок влагалищ прямых мышц живота [2] наступает максимальное увеличение брюшной полости, что особенно показано при гигантских грыжах. Консолидация аутопластики, замещение параректальных дефектов и срединного дефекта влагалищ прямых мышц живота (рис. 5) осуществляется однослойными аутодермальными трансплантатами [1, 2. 3].
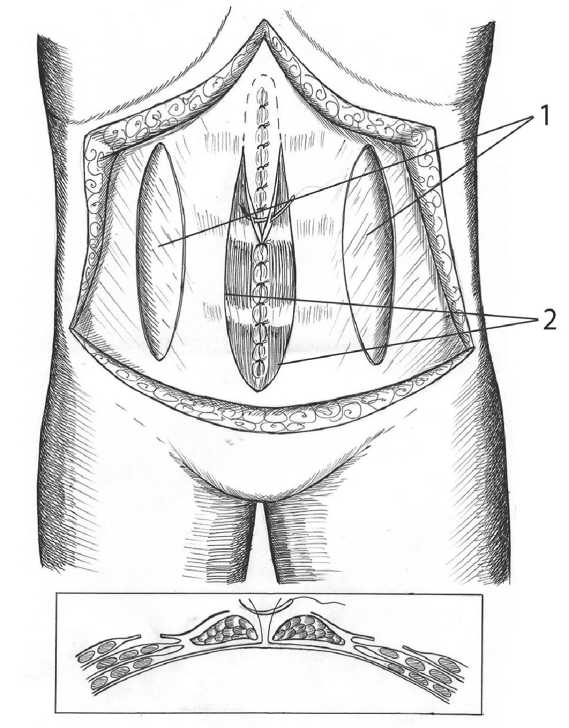
Рис. 4. Операция O. Ramirez - релаксирующие разрезы по параректальным линиям. По средней линии аутопластика по H. Welty:
1 – рассеченный апоневроз по параректальным линиям (операция Ramirez), 2 – рассеченные влагалища передних стенок прямых мышц живота на расстоянии 2 см от медиальной линии и ушивание медиальных краев рассеченных влагалищ (операция H. Welti)
На протяжении 2001-2016 гг. в ГУ РКБ г. Тирасполя пролечено 175 больных с большими и гигантскими срединными послеоперационными и рецидивными грыжами. Среди них мужчин было 25 (14,3%), женщин 150 (85,7 %). Средний возраст – 56, 27 + 0,61 лет. У больных с большими срединными грыжами шириной дефекта от 10 до 15 см (141, или 80,6 %) выполняли операцию O. Ramirez [14]. После транспозиции прямых мышц применяли оригинальные способы фиксации медиальных краев по средней линии. Консолидация герниопластики и замещение параректальных дефектов выполнялась однослойными аутодермальными лоскутами.
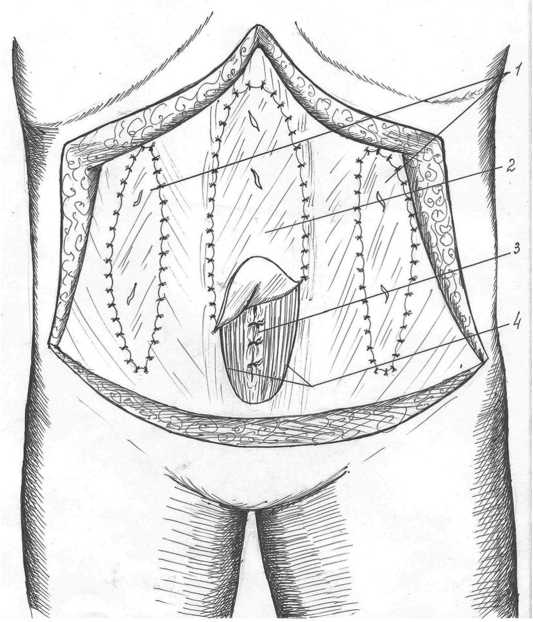
Рис. 5. Консолидация операции аутодермальными трансплантатами: 1 – замещение параректальных апоневротических дефектов аутодермальным трансплантатами, 2 – замещение апоневротического дефекта передних стенок влагалищ прямых мышц аутодермальным трансплантатом, ушитым в стык к латеральным краям (4), 3 – ушитые медиальные края влагалищ прямых мышц живота
У 34 (19,4 %) больных с гигантскими срединными грыжами использовали разработанный нами максимально ненатяжной способ аутопластики, при котором сочетали операцию O. Ramirez [14] с операцией H.Welty [20]. При этом проводили продольное рассечение передних стенок влагалищ прямых мышц на расстоянии до 2 см от медиальных краев. Затем по средней линии ушивали медиальные края рассеченных влагалищ, а образовавшийся дефект апоневроза передних стенок влагалищ и параректальные апоневротические дефекты замещали однослойными аутодермальными трансплантатами.
В целях минимизации числа ранних сердечно-легочных осложнений и снижения количества рецидивов срединных грыж перед операцией проводили комплексное клиническое и функциональное исследование, которое включало: определение уровня внутрибрюшного давления, показателей функции внешнего дыхания и электромиографической активности мышц передней брюшной стенки. Проведенный нами ретроспективный анализ результатов обследования 154 больных со срединными послеоперационными и рецидивными грыжами позволил разработать дифференциальный подход к выбору способа комбинированной герниопластики с учетом размеров грыжевых дефектов, возраста и сопутствующей патологии больных, показателей функции внешнего дыхания, внутри-брюшного давления и электромиографии мышц живота [21].
Результаты лечения
Общие послеоперационные осложнения зарегистрированы у 27 (15,4 %) пациентов. В 4 (2,3 %) случаях эти ослож-
нения привели к летальному исходу. Местные послеоперационные осложнения (краевые некрозы кожи, нагноения ран) отмечены у 24 (13,7 %) больных. В отдаленные сроки (катамнез 15 лет) выявлено 5 (2,9 %) рецидивов грыж.
Выводы
С целью улучшения результатов лечения больших и гигантских послеоперационных и рецидивных срединных грыж при герниопластике необходимо предусмотреть:
-
1. Восстановление функции мышц брюшной стенки и в первую очередь прямых мышц как главного фактора, препятствующего грыжеобразованию.
-
2. Максимальное увеличение передней брюшной стенки, а, следовательно, и объема брюшной полости для ненатяжной фиксации прямых мышц по средней линии.
Список литературы Функционально обоснованные методы аутопластики в сочетании с аутодермопластикой при лечении срединных грыж передней брюшной стенки
- Loewe O. Ueber Hautimplantation an Stelle der freien Faszienplastik/O. Loewe//Munchen Med. Wehnschr. -1913. -Vol. 60. -P. 1320-1321.
- Янов В.Н. Аутодермальная пластика больших и гигантских после-операционных пупочных грыж: автореф. дис. … д-ра мед. наук: защищена 1978/Янов Василий Николаевич. -М., 1978. -39 с.
- Ботезату А.А. Хирургическое лечение больших и гигантских срединных послеоперационных и рецидивных грыж брюшной стенки: дисс.. канд. мед. наук: защищена 2004/Ботезату Александр Антонович. -М., 2004. -117 с.
- Белоконев В.И., Федорина Т.А., Ковалева З.В. Патогенез и хирургическое лечение послеоперационных вентральных грыж/В.И. Белоконев, Т.А. Федорина, З.В. Ковалева//Самара, 2005. -204 с.
- Иоффе И.Л. Оперативное лечение паховых грыж/И.Л. Иоффе//М., 1968. -172 с.
- Read R.C., Usher F. C. Herniology of the twentieth century/R.C. Read, F. C. Usher//Hernia (1999) 3: 167-171.
- Burger J.W.A., Luijendijk R.W., Hop W.C.J. Long-term Follow-up of a Randomized Controlled trial of suture Versus Mesh Repair of Incisional Hernia/J.W.A. Burger, R.W. Luijendijk, W.C.J. Hop//Annals of Surgery. -2004. -Vol. 240, № 4. -P. 578-585.
- Паршиков В.В., Градусов В.П., Теремов С.А. Проблема рецидивов после протезирующих пластик -причины, хирургическая тактика, оперативная техника, возможные пути профилактики/В.В. Паршиков, В.П. Градусов, С.А. Теремов//VII конференция «Актуальные вопросы герниологии». -М.: ИКАР, 2010. -С. 164-165.
- Гогия Б.Ш., Аляутдинов Р.Р., Копыльцов А.А. Хирургическое лечение послеоперационных вентральных грыж, осложненных хроническим гнойным процессом с использованием эндопротезов/Б.Ш. Гогия, Р.Р. Аляутдинов, А.А., Копыльцов//Материалы XII конференции «Актуальные вопросы герниологии». -М., 2015. -С. 32-34.
- Itani K. M. F., Hur K., Kim L. T., Anthony T., Berger D. H. Comparison of Laparoscopic and Open Repair with Mesh for the Treatment of Ventral Incisional/K. M. F. Itani, K. Hur, L. T. Kim, T. Anthony, D. H. Berger//Hernia Arch Surg. 2010;145(4):322-328.
- Weber G., Baracs J., Horvath O.P. «Onlay» mesh providessig nificantly better results than ‘‘sublay’’ reconstruction. Prospective randomized multicenter study of abdominal wall reconstruction with sutures only, or with surgical mesh-results of a five-years follow-up/G. Weber, J. Baracs, O.P. Horvath//MagySeb. 2010; 63(5):302-311.
- Helgstrand F., Rosenberg J., Kehlet H., Jorgensen L. N., Bisgaard T. Nationwide Prospective Study of Outcomes after Elective Incisional Hernia Repair./F. Helgstrand, J. Rosenberg, H. Kehlet, L. N. Jorgensen, T. Bisgaard//J. Am Coll Surg. 2013;216: 217-228.
- Егиев В.Н. Ненатяжная пластика/В.Н. Егиев//М.: Мед-практика, 2002. -148 с.
- Ramirez O.M., Ruas E., Dellon A.L. «Components separation» method for closure of abdominal wall defects: an anatomic and clinical study/O.M. Ramirez, E. Ruas, A.L. Dellon//Plast. Reconstr. Surg. -1990. -Vol. 86, № 3 -Р. 519-526.
- Белоконев В.И., Пушкин С.Ю., Ковалева З.В. Пластика передней брюшной стенки при вентральных грыжах комбинированным способом/В.И. Белоконев, С.Ю. Пушкин, З.В. Ковалева//Хирургия. -2000. -№ 8. -С. 24-26.
- Ботезату А.А., Грудко С.Г. Транспозиция прямых мышц живота и аутодермопластика в лечении больших и гигантских рецидивных, послеоперационных срединных грыж/А.А. Ботезату, С.Г. Грудко//Хирургия: Журн. им. Н.И. Пирогова. -2006. -№ 8. -С. 54-58.
- Гиреев Г.И., Загиров У.З., Шахназаров А.М. Лечение грыж белой линии и диастаза прямых мышц живота/Г.И. Гиреев, У.З. Загиров, А.М. Шахназаров//Хирургия. -1997. -№ 7. -С. 58-61.
- DiBello J.N., Moore J.H. Sliding myofascial flap of the rectus abdominis muscle for the closure of recurrent ventral hernias/J.N. DiBello, J.H. Moore//Plast. Reconstr. Surg. -1996. -Vol. 98, № 3. -Р. 464-469.
- de Vries Reilingh T. S., van Goor H., Rosman C. Components separation technique for the repair of large abdominal wall hernias/T. S. de Vries Reilingh, H. van Goor, C. Rosman//American college of surgeons. -2003. -Vol. 196. -№ 1. -P. 32-37.
- Welti H., Eudel F. Un procédé de cure radicale des éventrations postopératoires par auto-étalement des muscles grand-droits aprés incision du feuillet antérieur de leur gaine/H. Welti, F. Eudel//Med. Acad. Chir. -1941. -Vol. 28, № 12. -P. 791-798.
- Райляну Р.И. Функциональное обоснование способов комбинированной пластики срединных послеоперационных и рецидивных грыж: автореф. дисс. канд. мед. наук: защищена 17.10.2016/Райляну Раду Иванович. -М., 2016. -23 с.


