Гестоз у беременных с метаболическим синдромом: пути снижения материнской заболеваемости и смертности
Автор: Савельева Ирина Вячеславовна
Рубрика: Экология и здоровье матери и ребенка
Статья в выпуске: 1-7 т.13, 2011 года.
Бесплатный доступ
При наличии метаболического синдрома (МС) у беременных чаще по сравнению со здоровыми пациентками выявляется гестоз, непосредственно влияющий на материнскую заболеваемость и смертность. Иммунологическая теория развития гестоза и иммунологические аспекты метаболического синдрома находятся в тесной взаимосвязи. Было обследовано 128 беременных с метаболическим синдромом (основная группа), которая была разделена на две подгруппы в зависимости от характера выявленных аутоантител: I подгруппа основной группы – 47 (36,7%) беременных с МС и гиперпродукцией аутоантител к инсулину, к инсулиновым рецепторам или сочетанной гиперпродукцией антител; во II подгруппе основной группы (81 (63,3%) беременных с МС) гиперпродукции аутоантител к инсулину и инсулиновым рецепторам выявлено не было. При проведении неспецифической иммунокоррекции пациенткам с метаболическим синдромом на прегравидарном и гестационном уровнях мы получили снижение частоты возникновения гестоза в 1,8 раз; при этом тяжелой преэклампсии не было совсем.
Беременность, метаболический синдром, аутоантитела, преэклампсия
Короткий адрес: https://sciup.org/148100694
IDR: 148100694 | УДК: 618.3-008.9-06-036.88-036.22-084:616.12-008.331
Gestosis at pregnant women with metabolic syndrome: ways of decrease in parent disease and death rates
In the presence of metabolic syndrome (MS) at pregnant women more often in comparison with healthy patients comes to light gestosis, directly influencing parent disease and death rate. The immunological theory of gestosis development and immunological aspects of metabolic syndrome are in close interrelation. 128 pregnant women with metabolic syndrome (the basic group) which has been divided on two subgroups depending on character revealed of autoantibodies have been surveyed: I subgroup from the basic group – 47 (36,7%) pregnant women with МS and autoantibodies hyperproduction to insulin, to insulin receptors or combined hyperproduction of antibodies; in II subgroup of the basic group (81 (63,3%) pregnant women with МS) autoantibodies hyperproduction to insulin and insulin receptors haven't been revealed. At carrying out nonspecific immunocorrection to patients with metabolic syndrome on pregravity and gestational levels we have received decrease in frequency of gestosis occurrence in 1,8 times; Thus heavy preeclampsia wasn't appeared.
Текст научной статьи Гестоз у беременных с метаболическим синдромом: пути снижения материнской заболеваемости и смертности
считают нарушение отношений между гуморальным и трансплантационным иммунитетом, с одной стороны, и иммунологической толерантностью – с другой.
Цель исследования: снижение частоты преэклампсии при МС у беременных путем назначения неспецифической иммунокоррекции с учетом уровня аутоантител к инсулину и инсулиновым рецепторам.
Материал и методы исследования. Основная группа (128 беременных с метаболическим синдромом) была разделена на две подгруппы в зависимости от характера выявленных аутоантител. I подгруппа основной группы – 47 (36,7%) беременных с МС и гиперпродукцией аутоантител к инсулину, к инсулиновым рецепторам или сочетанной гиперпродукцией антител: подгруппа I А – 21 (16,4%) беременных с МС и изолированной гиперпродукцией антител к инсулину; подгруппа I Б – 15 (11,7%) беременных с МС и изолированной гиперпродукцией антител к инсулиновым рецепторам; подгруппа I В – 11 (8,6%) беременных с МС и сочетанной гиперпродукцией аутоантител. II подгруппа основной группы – 81 (63,3%) беременных с МС – гиперпродукции аутоантител к инсулину и инсулиновым рецепторам выявлено не было.
Наблюдение за беременными осуществлялось, начиная с первых недель гестации и до родо-разрешения. Иммуноферментный анализ для выявления циркуляции в сыворотке крови аутоантител к инсулину (в мкг/мл) и инсулиновым рецепторам (у здорового человека не циркулируют) проводился с частотой 1 раз в триместр. Для оценки ИР использовался индекс Caro: отношение глюкозы (в ммоль/л) к инсулину (в мкМЕ/мл) в плазме крови натощак. Критерием наличия ИР считается значение индекса менее 0,33. Группу контроля составили 50 соматически здоровых беременных. Статистическая обработка данных проводилась с применением интегральной системы для комплексного статистического анализа и обработки данных «STATISTICA 6.0» и «Microsoft Excel». Критический уровень значимости при проверке статистических гипотез принимался равным 0,05.
Результаты исследования и их обсуждение. Гестоз имел место у 81 (63,3%) обследованных основной группы, в том числе у беременных I подгруппы – в 100% случаев, а у пациенток II подгруппы – в 42,0% случаев (см. табл. 1). Во всех случаях гестоз проявлялся классической триадой симптомов: отеки, гипертензия, протеинурия. При этом плацентарная недостаточность – один из критериев тяжести гестоза – диагностирована у 84 (65,7%) беременных с МС. В ходе исследования нами отмечено, что синдром задержки развития плода (один из симптомов плацентарной недостаточности) в 100% наблюдений сопровождал присоединение гестоза. При анализе корреляционной зависимости гестоза и уровня циркуляции аутоантител к инсулину выявлена связь средней силы (rs=0,72) (см. рис). При проведении допплерографического исследования у беременных с различными симптомами МС выявлено снижение плодово–плацентарного кровотока у 54 (42,2%) пациенток в различные сроки гестации, не достигающие критических значений (см. табл. 1). Параллельно в III триместре проводилось кардиотокографическое исследование плода, согласно которому у 18 (68,3%) беременных I подгруппы – признаки гипоксии плода (см. табл). У 28 (59,6%) новорожденных от матерей I подгруппы основной группы в раннем неонатальном периоде превалировали синдромы гипоксически-ишемического поражения центральной нервной системы (см. табл. 1).
Таблица 1. Гестационные и перинатальные осложнения у беременных исследуемых групп
|
Показатели |
Группы обследованных |
|||||
|
контрольная группа, (n=50) |
I подгруппа основной группы (n=47) |
II подгруппа основной группы (n=81) |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
гестоз |
10 |
20±0,40 |
47 |
100±0,0* |
34 |
42,0±0,49* |
|
плацентарная недоста точность |
1 |
2±0,14 |
39 |
83,0±0,38* |
45 |
55,6±0,50* |
|
синдром задержки развития плода |
1 |
2±0,14 |
39 |
83,0±0,38* |
32 |
39,5±0,49* |
|
гипоксия плода |
– |
– |
18 |
38,3±0,49* |
21 |
26,0±0,44* |
|
нарушение плодово плацентарного кровотока |
1 |
2±0,14 |
24 |
51,1±0,50* |
30 |
37,0±0,48* |
|
гипоксически-ишеми-ческое поражение ЦНС новорожденного |
3 |
6±0,24 |
28 |
59,6±0,49* |
31 |
38,3±0,49* |
Примечание : * - различие показателей в обследуемых группах с таковыми в контрольной группе достоверны (р<0,05)
В основной группе беременных отмечено раннее начало гестоза – у 23 (18,0%) пациенток I подгруппы зафиксированы отеки голеней уже в 2224 недели гестации, а в 28-30 недель присоединялись артериальная гипертензия и протеинурия. 12 (9,4%) из обследованных были родоразрешены досрочно в связи с наличием у них тяжелой преэклампсии. 2 (1,6%) родильницы с МС погибли от прогрессирующей полиорганной недостаточности на фоне имеющейся тяжелой преэклампсии.
Результаты проведенных исследований послужили основой совершенствования организации лечебно-профилактической помощи данному контингенту беременных и их новорожденным. Для оценки предложенных нами лечебно-профилактических мероприятий была создана группа сравнения, которую составили 25 пациенток с МС, у 9 (36,0%), у которых выявлена гиперпродукция аутоантител к инсулину, у 7 (28,0%) – к инсулиновым рецепторам и у 9 (36,0%) – сочетанная гиперпродукция антител к инсулину и инсулиновым рецепторам. Этапами наблюдения явились преграви-дарный и гестационный. В составе комплексной терапии МС у женщин на этапе прегравидарной подготовки мы применяли гиполипидемические средства (совместно с врачом-эндокринологом). На этапе гестации в сроке 20-22 и 32-34 нед. беременности пациентки с МС госпитализировались в Центр экстрагенитальной патологии беременных г. Омска (МУЗ «Клинический родильный дом № 6»), где проводился курс профилактической терапии гестоза и плацентарной недостаточности. Для профилактики осложнений беременности нами использовались только те лекарственные препараты, которые разрешены к применению в акушерской практике (спазмолитические – папаверин, но-шпа; антиоксиданты – витамин Е, реамберин; антиагре-ганты), а также озонотерапия.
В результате проведенных лечебноорганизационных мероприятий в группе сравнения отмечено достоверное снижение частоты гестоза в 1,9 раза (с 63,3% до 32,0%) по сравнению с аналогичными показателями в группе рожениц основной группы (р<0,05). Достаточно интересным является тот факт, что у 5 (20,0%) пациенток, которым проводились предложенные нами лечебно-профилактические мероприятия на прегравидарном и гестационном этапах, во время беременности выявлено снижение гиперпродукции аутоантител к инсулину. Значительно улучшились исходы для плода и новорожденного от матерей с МС, которым проводился комплекс предложенных нами лечебно-профилактических мероприятий. Все дети родились в срок, ишемическое поражение центральной нервной системы I степени зарегистрировано у 12 (48,0%) детей, однако ранний неонатальный период протекал без осложнений и новорожденные выписаны на 3-4 сутки. Более тяжелых поражений ЦНС, гипотрофии у новорожденных не зарегистрировано.
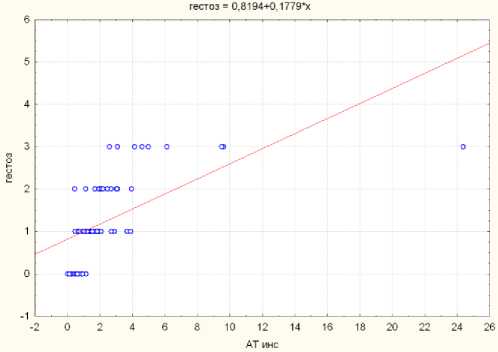
Рис. 1. Анализ корреляционной зависимости показателей гестоза и уровня аутоантител к инсулину в группе беременных с метаболическим синдромом (r s =0.72)
Выводы:
-
1. Метаболический синдром является фактором повышенного риска гестоза, а выявление циркуляции аутоантител к инсулину и инсулиновым рецепторам в сыворотке крови беременных с метаболическим синдромом является прогностическим
-
2. Проведение профилактических мероприятий на прегравидарном и гестационном этапах позволило снизить частоту гестоза в 1,9 раза, случаев тяжелой преэклампсии не зарегистрировано совсем.
критерием развития гестоза у данной группы пациенток.
Список литературы Гестоз у беременных с метаболическим синдромом: пути снижения материнской заболеваемости и смертности
- Баринов, С.В. Интенсивная терапия тяжелых акушерских осложнений и профилактика материнской смертности в условиях крупного региона Западной Сибири: Автореф. дис. …док. мед. наук. -Омск, 2003. 44 с.
- Беляков, Н.А. Метаболический синдром у женщин. -СПб.: НДСПбМАПО, 2005. 438 с.
- Кузнецова, И.В. Метаболические нарушения при синдроме поликистозных яичников/И.В. Кузнецова, В.Н. Коновалова//Акушерство и гинекология. 2004. № 4. С. 9-12.
- Макацария, А.Д. Метаболический синдром и тромбофилия в акушерстве и гинекологии. -М.: МИА, 2005. 477 с.
- Медведь, В.И. Введение в клинику экстрагенитальной патологии беременных. -Киев: Авиценна, 2002. 167 с.
- Подзолкова, Н.М. Метаболический синдром у женщин: две грани одной проблемы/Н.М. Подзолкова, В.И. Подзолков, О.Л. Глазкова и др.//Акушерство и гинекология. 2003. №6. С. 28-33.
- Аржанова, О.Н. Роль артериальной гипертензии в патогенезе гестоза и плацентарной недостаточности//Журнал акушерства и женских болезней. 2010. № 1. С. 31-35.
- Серов, В.Н. Метаболический синдром: гинекологические проблемы//Акушерство и гинекология. 2006. Приложение. С. 9-10.
- World Health Organization (WHO). Definition, diagnosis and classification of diabetes mellitus and its complications. Report of a WHO Consultation, part 1: diagnosis and classification of diabetes mellitus. -Geneva. Switzerland: WHO, 1999.


