Гипергонадотропный гипогонадизм у мальчиков-подростков: роль уролога и эндокринолога
Автор: Щедров Д.Н., Шорманов И.С., Щедрова Е.В., Туз В.В., Гарова Дарья Юрьевна
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Детская урология
Статья в выпуске: 4 т.14, 2021 года.
Бесплатный доступ
Введение. Гипергонадотропный гипогонадизм - сложная и многогранная проблема, находящаяся на стыке нескольких специальностей, основными из которых являются: урология, андрология и эндокринология. Данное состояние требует принятия решения и проведения соответствующих лечебных мероприятий еще до наступления паспортной зрелости, что сделает возможным максимальную половую и социальную адаптацию. Материалы и методы. В данной работе представлено описание случая этапного лечения пациента-подростка с последующей комплексной реабилитацией. Результаты. В статье приведен клинический случай коррекции гипергонадотропного гипогонадизма. Необходимость обеспечения реабилитации пациента поставила следующие задачи: формирование приемлемого вида мошонки, формирование мужского фенотипа, сохранение роста-весовых параметров, соответствующих среднестатистическим. Многокомпонентное лечение позволило скорректировать все указанные задачи. Заключение. Начатая в оптимальные сроки заместительная гормональная терапия и своевременная этапная коррекция наружных половых органов при комплексной работе эндокринологов и урологов позволяют к наступлению паспортной зрелости полностью обеспечить гормональную компенсацию и скорректировать дефект половых органов.
Гипергонадотропный гипонадизм, заместительная терапия, комплексное лечение, протезирование яичка, дети
Короткий адрес: https://sciup.org/142231018
IDR: 142231018 | DOI: 10.29188/2222-8543-2021-14-4-132-136
Hypergonadotropic hypogonadism in adolescent boys: the role of urologist and endocrinologist
Introduction. Hypergonadotropic hypogonadism is a complex and multifaceted problem located at the junction of several specialties, the main of which are: urology, andrology and endocrinology. This condition requires making a decision and carrying out appropriate therapeutic measures even before the onset of passport maturity, which will make possible maximum sexual and social adaptation. Materials and methods. This paper describes the case of a staged treatment of a teenage patient with subsequent comprehensive rehabilitation. Results. The article presents a clinical case of correction of hypergonadotropic hypogonadism. The need to ensure the rehabilitation of the patient posed the following tasks: the formation of an acceptable type of scrotum, the formation of a male phenotype, the preservation of growth-weight parameters corresponding to the average. Multicomponent treatment made it possible to correct all these tasks. Conclusion. Hormone replacement therapy initiated at the optimal time and timely staged correction of the external genitalia with the complex work of endocrinologists and urologists make it possible to fully provide hormonal compensation and correct the defect of the genitals by the onset of passport maturity.
Текст научной статьи Гипергонадотропный гипогонадизм у мальчиков-подростков: роль уролога и эндокринолога
Гипергонадотропный гипогонадизм встречается у 0,1% пациентов с задержкой пубертата, является многогранной проблемой, находящейся на стыке нескольких медицинских областей [1]. Данная патология ставит ряд серьезных вопросов перед представителями различных врачебных специальностей и, в первую очередь, перед урологом и эндокринологом [2]. Урологу необходимо провести адекватную коррекцию внешнего вида половых органов,выбрав для этого наиболее рациональные сроки; эндокринологу – решить вопрос своевременного начала и последующей адекватной коррекции заместительной гормональной терапией, обеспечив максимально выгодное достижение показателей физического развития,фенотипического и гормонального баланса [3]. Каждое из этих решений не имеет однозначного общепринятого стандарта,остав-ляя и сегодня почву для дискуссии, что подчеркивает чрезвычайную актуальность проблемы.
МАТЕРИАЛЫ И МЕТОДЫ
В результате проведенного поиска обнаружен недостаток описания случаев комплексного лечения гипогонадизма в подростковом возрасте.
В статье приведены данные собственного опыта обследования и лечения пациента, страдающего гипергонадотропным гипогонадизмом,с применением комплексного мультидисциплинарного подхода.
Описание клинического случая
Больной В., 2004 г.р. Наблюдается с рождения по поводу гипоплазии мошонки. Ребенок от 1 беременности нормального течения. Масса тела при рождении 2450 (-2,77 SD), длина тела при рождении 46 см (-2,55 SD) (табл. 1). Рост матери – 163 см, рост отца – 163 см. Оценка по шкале Апгар 8/9 балов. Осматривался генетиком – хромосомная патология исключена, кариотип 46 XY.
В возрасте 7, 18 и 36 месяцев проводились курсы лечения хорионическим гонадотропином по 500 Ед. В возрасте 3 лет ребенку проведено оперативное лече ние – ревизия пахового канала с двух сторон. Интра операционно установлено отсутствие правой гонады слева – гонада в состоянии выраженной атрофии раз мерами 5*3 мм, выполнена орхэктомия. Клинический диагноз – анорхизм.
В 2019 г. в возрасте 15 лет проведено эндокрино логическое обследование в условиях стационара. Рост пациента – 161,8 см, масса тела – 50,0 кг. Standard Deviation Score – коэффициент стандартного отклоне ния (SDS роста) = – 0,94 SD, индекс массы тела (ИМТ) – 19,1 кг/м2, SDS ИМТ = -0,17; площадь поверхности тела(ППТ) – 1,51 м2 (табл. 1). По внутренним органам без видимых изменений. Андрологический статус: ка вернозные тела длиной 2,7 см, половое развитие по Таннер V1 P2 L0 G1 Ax 0 F0 (табл. 2).
Гормональный профиль: тиреотропный гормон (ТТГ) – 1,29 мМЕ/мл (0,27-4,7); тироксин свободный (Т4 свободный) – 17,89 пг/мл (0,00-2 0,00); антитела к тиреоидной пероксидазе (АТ к ТПО) – 48 МЕ/мл (0-60); антитела к тиреоглобулину (АТ ТГ) – 22,8 МЕ/мл (0-60); эстрадиол – 11,8 пг/мл (0,0-39,8); тестостерон – 0,3 нг/мл (2,41-8,27); кортизол – 14,75 нг/мл (4,3-22,4); альфа-фетопротеин (АФП) – 1,2 нг/мл (0-8); бета субъединица хорионического гонадотропина чело века(бета-ХГЧ) – 0,94 мЕд/мл (0 – 2,67); лютеинизи рующий гормон (ЛГ) – 42,45 мМЕ/мл (0-6); фолликуло стимулирующий гормон (ФСГ) – 127,06 мМЕ/мл (1,4-18,1).
Ультразвуковое исследование щитовидной же лезы: контуры ровные, четкие; капсула тонкая, ровная; перешеек 2,3 мм, не утолщен. Правая доля 1,4*4,1*1,2 см объем – 3,3 см3. Левая доля 1,3*4,2*1,1 см, объем – 2,8 см3. Суммарный объем – 6,1 см3. Эхогенность паренхимы средняя. Структура однородная. Сосудистый рисунок в режиме цветного доплеровского картирования (ЦДК) не изменен. Регионарные лимфатические
Таблица 1. Динамика физического развития Table 1. Dynamics of physical development
|
Возраст Age |
Рост, см Height, cm |
Масса, кг Weight, kg |
SDS роста, SD SDS Height, SD |
ИМТ, кг/м2 BMI, kg/m² |
SDS ИМТ,SD SDS BMI, SD |
ППТ, м2 BSA, m² |
|
При рождении At birth |
46 |
2,450 |
-2,55 |
– |
-2,77 |
– |
|
15 лет 8 мес 15 years 8 months |
161,8 |
50,0 |
-0,94 |
19,1 |
- 0,17 |
1,51 |
|
17 лет 7 мес 17 years 7 months |
169,0 |
59,7 |
-0,51 |
20,9 |
+ 0,37 |
1,68 |
Таблица 2. Динамика половой формулы
Table 2. Dynamics of the sexual formula
|
Возраст Age |
Половое развитие по Таннер Sexual development on the Tanner scale |
|||||
|
15 лет 8 мес 15 years 8 months |
V 1 |
Р 2 |
L 0 |
G 1 |
Ax 0 |
F 0 |
|
17 лет 7 мес 17 years 7 months |
V 2 |
Р 5 |
L 0 |
G 1 |
Ax 4 |
F 3 |
узлы не увеличены.Область паращитовидных желез не изменена.
Ультразвуковое исследование органов брюшной полости, надпочечников, органов мочевыводящей си стемы – в пределах нормы.
Ультразвуковое исследование органов мошонки – яички отсутствуют в мошонке, паховых каналах.
Ультразвуковое исследование предстательной железы: размеры 1,36*1,06*1,38 см, объем – 1,04 см3. Паренхима однородная. Заключение: снижение объема (гипоплазия?) предстательной железы.
Рентгенография не доминантной (левой) кисти: костный возраст соответствует 14 годам, расчетные данные костного возраста стандартное отклонение (SD) = -1,3.
Диагноз: гипергонадотропный гипогонадизм. Анорхизм. Микропенис. Снижение объема предста тельной железы.
Начата заместительная гормональная терапия: Сустанон-250 0,2 мл (50 мг) в/м каждые 28 дней с контролем уровня тестостерона на 6 день после инъ екции и за 2 дня перед последующей инъекцией.
В последующем регулярное обследование каждые 6 месяцев для оценки гормонального статуса.
Через год после начала заместительной терапии проведено этапное имплантирование тестикулярных протезов.
03.07.2020 – имплантирование слева паховым до ступом импланта «Promedon» T-Large.
10.11.2020 – имплантирование справа паховым доступом импланта «Promedon» T-Large.
В ходе выполнения вмешательства обращал на себя внимание малый объем мошонки,что создавало риск нарушения трофики тканей вследствие напряже ния оболочек мошонки над имплантом.С целью сни жения риска осложнений принято решение о выполнении протезирования раздельно с временным интервалом 4 месяца,что обеспечивало адаптацию тканей к наличию импланта и полное заживление раны к моменту выполнения протезирования с конт ралатеральной стороны.
Последняя госпитализация в отделение в августе 2021 года (17 лет, 7 месяцев). Рост 169 см, масса тела – 59,7 кг. SDS роста -0,51 SD; ИМТ – 20,9 кг/м2, SDS ИМТ= +0,37 ППТ= 1,68 м2 (табл. 1). Половые органы развиты по мужскому типу, кавернозные тела развиты удовлетворительно, размерами 6 см. Половое разви тие по Таннер V2 P5 L0 G1 Ax 4 F3 (табл. 2).
Гормональный профиль: тиреотропный гормон (ТТГ) – 2,25 мМЕ/мл (0,7-6,5); тироксин свободный (Т4 свободный) – 1,18 пг/мл (0,88-1,76); антитела к тирео идной пероксидазе (АТ к ТПО) – <28 МЕ/мл (0-60); ан титела к тиреоглобулину (АТ ТГ) – <15 МЕ/мл (0-60); эстрадиол – 58 пг/мл (10,1-46); тестостерон – 1,49 нг/мл (1,36-12,01); инсулин – 7,61 мкМЕ/мл (2,6-11,1); корти зол – 16,88 нг/мл (4,3-22,4); глобулин связывающий половые гормоны (ГСПГ) – 44,9 нмоль/л (10,46-75,25); индекс свободного тестостерона – 11,52% (15,5-102); альфа-фетопротеин (АФП) – 0 нг/мл (0-8); бета-субъединица хорионического гонадотропина человека (бета-ХГЧ) – 1,94 мЕд/мл (0 – 2,67).
Ультразвуковое исследование щитовидной железы: контуры ровные, четкие, капсула тонкая, ровная; перешеек 4 мм, не утолщен. Левая доля 1,54*4,92*1,36 см. объем – 4,93 см3. Правая доля 1,41*5,07*1,55 см, объем – 5,3 см3. Суммарный объем – 10,23 см3 (норма 7,4314,39 см3). Эхогенность паренхимы средняя. Структура однородная. Сосудистый рисунок в режиме ЦДК не изменен. Регионарные лимфатические узлы не увеличены. Область паращитовидных желез не изменена.
Ультразвуковое исследование органов брюшной полости, надпочечников, органов мочевыводящей системы – в пределах нормы.
Ультразвуковое исследование органов мошонки – яички отсутствуют в мошонке и паховых каналах. В мошонке определяются два эндопротеза.
Ультразвуковое исследование предстательной железы: размеры 1,48*1,28*1,56 см. объем – 3,09 см3. Паренхима однородная. Заключение: снижение объема предстательной железы.
Диагноз клинический: гипоплазия единственного яичка, состояние после орхэктомии. Гипергонадотропный гипогонадизм.
В настоящее время получает поддерживающую терапию: тестостерон 0,4 мл (100 мг) в/м (Сустанон-250) через 14 дней с контролем уровня тестостерона на 5-7 день после и за 2 дня до введения препарата.
Гормональный статус соответствует должному, фенотип – мужской, пациент удовлетворен своим внешним видом, социально адаптирован. Мошонка соответствует должному внешнему виду, полностью имитируя собственные гонады (рис. 1).
ОБСУЖДЕНИЕ
В настоящее время необходимость проведения заместительной терапии у данной категории пациентов не является предметом дискуссии.Обсуждаемы лишь сроки начала терапии, при этом превалирует мнение о целесообразности назначения терапии не ранее 13,5-14 лет [1, 2].
Критериями эффективности проводимой терапии являются:развитие вторичных половых признаков, развитие костной и мышечной массы, достижение приемлемых показателей роста и веса [3].
Необходимый возраст к моменту протезирования является одним из спорных вопросов. Ряд авторов говорят о протезировании гонад во взрослом возрасте, приводя значительные по объему серии наблюдений, не рассматривая вопрос протезирования у подростков в принципе или касаясь его очень поверх ностно. По их мнению, тестикулярное протезирование является преимущественно уделом урологии взрослого возраста и касается пациентов прежде всего с опухолями органов мошонки,предстательной железы, утраты гонады после травмы и т.д. [4, 5]. Между тем в литературе последних лет обобщен мультицентровой опыт протезирования в детском и подростковом возрасте, охватывающий несколько сотен случаев и рассматривающий протезирование до 18 лет как этап комплексной социальной и половой реабилита-ции,однако он освещает преимущественно опыт у пациентов с перекрутом яичка, его гипоплазией или
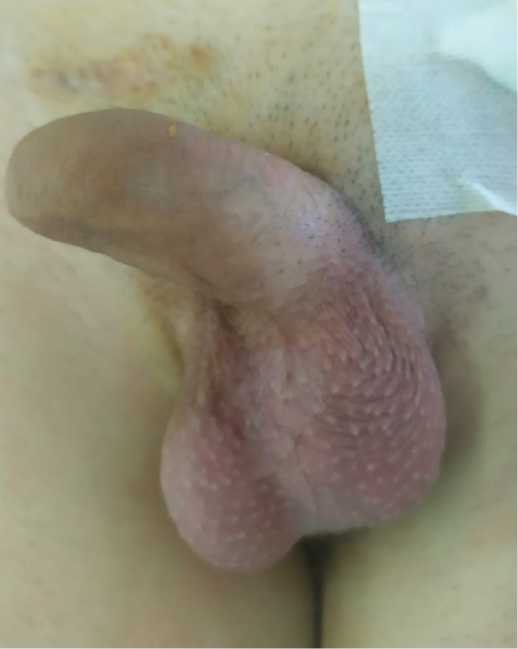
Рис. 1. Внешний вид мошонки после протезирования второго яичка.
С момента установки первого импланта прошло 9 месяцев
Fig. 1. The appearance of the scrotum after prosthetics of the second testicle.
9 months have passed since the first implant was installed монорхизмом [6]. Коррекция мошонки у пациентов эндокринными заболеваниями, нарушениями формирования пола носит характер единичных вмеша тельств, не подлежащих обобщенному опыту.
В подавляющем большинстве случаев протезиро вание выполняется с одной стороны при сохраненной контралатеральной гонаде, т.к. чаще всего, причина ее утраты или отсутствия носит односторонний харак тер – перекрут, крипторхизм, монорхизм, травма [7]. Сложности протезирования возрастают при необхо димости билатерального вмешательства и обуслов лены травматичностью операции, а также малым объемом скротальной полости, что обуславливает по вышенный риск осложнений. Возможное натяжение тканей в данной ситуации делает нецелесообразным трансскротальный доступ [8]. Вышесказанное пред определяет проведение операции протезирования с разделением на этапы.
Следует отметить, что протезирование яичка преследует своей целью не просто воссоздание мо шонки анатомически правильной формы, но и соци альную реабилитацию пациента. Качественное выполнение протезирования позволяет максимально скомпенсировать дефект и получить результат, наибо лее приемлемый для пациента с точки зрения адапта ции его в социальной и половой сфере [9, 10]. В случае отсутствия второго собственного яичка социальная значимость протезирования существенно возрастает.
ВЫВОДЫ
Начатая в оптимально выбранные сроки заме стительная гормональная терапия и своевременная этапная хирургическая коррекция наружных половых органов при скоординированной работе специалистов различных профилей позволяют к наступлению пас портной зрелости полностью компенсировать эндо кринный статус и фенотип, ликвидировать косметический дефект половых органов и обеспечить адекват ную социальную реабилитацию.
ЛИТЕ РАТУPA/REFE RENCES
Список литературы Гипергонадотропный гипогонадизм у мальчиков-подростков: роль уролога и эндокринолога
- Дедов И.И., Петеркова В.А. Руководство по детской эндокринологии. М.: "Универсум Паблишинг" 2006; 600 с. 1.
- Bin-Abbas B., Conte F.A., Grumbach M.M., Kaplan S.L. Congenital hypogonadotropic hypogonadism and micropenis: effect of testosterone treatment on adult penile size why sex reversal is not indicated. J. Pediatr 1999; May;134(5):579-583. DOI: 10.1016/s0022-3476(99)70244-1
- Dissaneevate P., Warne G.L., Zacharin M.R. Clinical evaluation in isolated hypogonadotrophic hypogonadism. J. Pediatr Endocrinol Metab 1998; Sep-Oct;11(5):631-638. DOI: 10.1515/jpem.1998.11.5.631
- Mohammed, A., Yassin M., Ytndry D., Walker G. Contemporary of testicular prosthesis insertion. Arab. J. Urol 2015;13(4):282-286. DOI: 10.1016/j.aju.2015.09.001
- Hayon S., Michael J., Coward R.M. The modern testicular prosthesis: patient selection and counseling, surgical technigue, and outcomes. Asian Journal of Andrology 2020(22):64-69. DOI: 10.4103/aja.aja_93_19
- Шорманов И.С., Щедров Д.Н., Куликов С.В., Комарова С.Ю., Сизонов В.В., Каганцов И.М.и др. Опыт протезирования яичка в детском и подростковом возрасте: результаты мультицентрового исследования. Экспериментальная и клиническая урология 2018(3):84-90.
- Marshal S.M.D. Potential problems with testicular prostheses. Urology 1986;28(5):388-390. DOI: 10.1016/0090-4295(86)90068-3
- Шорманов И.С., Щедров Д.Н., Морозов Е.В., Писарева М.В., Гарова Д.Ю. Варианты осложнений при синдроме острой мошонки у детей. Урология 2020(3):77-80. DOI: 10.18565/urology.2020.3.77-80
- Шорманов И.С., Щедров Д.Н. Особенности протезирования яичка у пациентов, перенесших орхэктомию в аспекте медико-социальной реабилитации. Урологические ведомости 2018;8(2):43-52. DOI: 10.17816/uroved8243-52
- Trost L. Future considerations in prosthetic urology. Asian Journal of Andrology 2020(22):70-75. DOI: 10.4103/aja.aja_103_19


